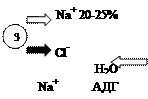Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Клиническая фармакология лекарственных средств, применяемых при артериальной гипертензииСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте ФЕДЕРАЛЬНОЕ АГЕНТСТВО ПО ЗДРАВООХРАНЕНИЮ И СОЦИАЛЬНОМУ РАЗВИТИЮ КИРОВСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ Клиническая фармакология лекарственных средств, применяемых при артериальной гипертензии
Киров - 2007 УДК 615.225.2 ББК 52.81 К 49
Печатается по решению Центрального методического Совета и редакционно-издательского совета Кировской государственной медицинской академии, протокол № 8 от 20.09.2007
Тема: Клиническая фармакология лекарственных средств, применяемых при артериальной гипертензии.
Учебное пособие для медицинских вузов / сост. С.В. Мальчикова. – Киров: Кировская государственная медицинская академия, 2007. - 90с.
В данном учебном пособии подробно изложены принципы выбора эффективных, безопасных, доступных лекарственных средств для проведения современной индивидуализированной фармакотерапии артериальной гипертензии с использованием основных данных по фармакокинетике, фармакодинамике, взаимодействию, нежелательным лекарственным реакциям. Сделана попытка с современных позиций дать всестороннюю оценку каждой группы антигипертензивных средств в эпоху доказательной медицины.
Пособие предназначено для клинических интернов.
© Мальчикова С.В. – Киров, 2007. ОГЛАВЛЕНИЕ
ПРЕДИСЛОВИЕ
Артериальная гипертония (АГ) в настоящее время по-прежнему остается самым распространенным и социально значимым сердечно-сосудистым заболеванием и одной из наиболее серьезных проблем здравоохранения во всем мире. Данные отечественных эпидемиологических исследований, в том числе ЭПОХА-АГ, показывают, что стабильно повышенное артериальное давление (АД) имеют до 40% взрослого населения России, и по этому показателю АГ опережает все другие болезни системы кровообращения вместе взятые, а Россия - все другие страны. Адекватное снижение АД и жесткий контроль его уровня являются важнейшими условиями снижения риска сердечно-сосудистой заболеваемости и смертности. Однако, даже в США, несмотря на высокую (70%) осведомленность больных АГ и применение постоянного лечения (59% больных), эффективно контролировать АД на уровне 140/90 мм рт. ст. и ниже удается лишь у 30% больных. В России этот показатель колеблется от 5 до 17%. Среди причин недостаточной эффективности медикаментозной терапии АГ большое значение имеют: использование или недостаточного, или слишком большого количества лекарственных средств, в том числе короткодействующих препаратов; применение нерациональных комбинаций; неадекватное дозирование гипотензивных средств. Клиническая фармакология XXI века располагает довольно широким арсеналом гипотензивных средств. Ориентироваться в их многообразии – очень непростая задача. Учитывая важность проблемы лечения АГ, оправдан интерес к углубленному изучению данной темы в медицинском вузе. Раскрытие особенностей клинико-фармакологического подхода к эффективному и безопасному применению гипотензивных средств с учетом современных представлений о механизме действия, а также результатов многоцентровых контролируемых исследований создает необходимость к созданию данного методического пособия. МЕТОДИЧЕСКИЕ УКАЗАНИЯ
Тема «Клиническая фармакология антигипертензивных средств» изучается в клинической интернатуре по специальности «Внутренние болезни». Продолжительность изучения данной темы составляет 15 часов, из которых 4 часа – лекции, 5 часов семинарских занятий и 6 часов самостоятельной работы (2 часа – аудиторная работа и 4 часа - внеаудиторная работа). Аудиторная самостоятельная работа интернов представляет собой изучение теоретического материала, решение ситуационных задач, решение тестовых заданий множественного расширенного выбора и тестов соответствия, курацию больных с артериальной гипертонией и обсуждения алгоритма лекарственной терапии. Анализ лекарственной терапии артериальной гипертонии проводится с позиций фармакодинамики адекватности выбора препаратов, рациональности индивидуального подбора этого препарата (препаратов), пути и режима его (их) введения с учетом его (их) возрастной фармакокинетики, возможных нежелательных эффектов, особенностей течения заболевания. Внеаудиторная самостоятельная работа заключается в изучении теоретического материала, решении ситуационных задач, составление плана лечения больных артериальной гипертонией в зависимости от стадии болезни, степени повышения артериального давления, наличия осложнений и сопутствующей патологии. Вопросы по данной теме включены в экзамен по окончании клинической интернатуры. Целью занятий является формирование теоретических знаний и практических навыков по правилам гипотензивной терапии с учетом фармакокинетики и фармакодинамики антигипертензивных лекарственных средств, их взаимодействия; изучение методов оценки эффективности и безопасности проводимого лечения.
ГЛАВА 1. ФАКТОРЫ, ОПРЕДЕЛЯЮЩИЕ УРОВЕНЬ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ Симпатоадреналовая система Организацию симпатического звена вегетативной нервной системы можно представить следующим образом (рис. 3).
Рис.3. Симпатическая регуляция сосудистого тонуса Нервные импульсы поступают из вазомоторного центра ЦНС в симпатический ганглий, а оттуда – в пресинаптическую мембрану, где в специализированных гранулах содержится медиатор норадреналин. Активация пресинаптических нервных окончаний приводит к высвобождению норадреналина и его поступлению в синаптическую щель и далее к клетке-мишени. Клетка сосудистой стенки имеет альфа-1 (α1-АР) и бета-2-адренорецепторы (β2-АР). Стимуляция α1-АР норадреналином приводит к вазоконстрикции, а β2-АР – к вазодилатации. Поскольку количество β2-АР значительно уступает количеству α1-АР, суммарный эффект заключается в сужении сосудов. Пресинаптические альфа-адренорецепторы представлены структурами альфа -2-типа (α2-АР). Их роль заключается в торможении чрезмерного выброса в синаптическую щель норадреналина по механизму обратной связи. Адренорецепторы сосудистой стенки стимулируются также катехоламинами (адреналином и норадреналином), продуцируемыми мозговым слоем надпочечников. Повышение АД при активации САС обусловлено в основном не повышением тонуса артериол, а увеличением СВ в результате тахикардии и стимуляции контрактильности миокарда. Прессорный эффект САС усиливается активацией РАС: уровень ренина плазмы крови повышается в результате стимуляции бета-рецепторов, расположенных в мембране юкстагломерулярных клеток. Имеется и обратная зависимость: ангиотензин II увеличивает высвобождение норадреналина из пресинаптических окончаний симпатических нервов и адреналина из надпочечников. Таким образом, учитывая механизмы артериальной гипертензии (АГ), для снижения АД могут применяться препараты: диуретики, антиадренергические средства и вазодилататоры. Диуретики. Диуретики – это препараты, прямое действие которых на почки приводит к угнетению реабсорбции натрия и воды и, следовательно, к увеличению объема экскретируемой жидкости. В соответствии с последними рекомендациями Объединенного национального комитета по борьбе с АГ США (ОНК VII, 2003) и дополнениями к рекомендациям Всемирной организации здравоохранения и Международного общества по АГ (ВОЗ/МОАГ, 2003) диуретики как исходную терапию АГ следует назначать всем больным АГ, за исключением тех, кто имеет противопоказания.
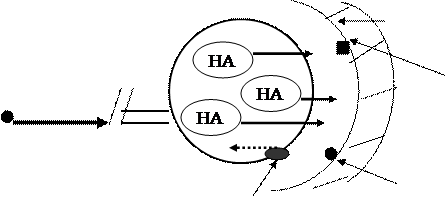
Классификация диуретиков Диуретические препараты можно классифицировать по-разному: 1) по химической структуре, 2) по механизму диуретического действия, 3) по локализации действия в нефроне. По механизму действия выделяют следующие группы диуретиков: § ингибиторы карбоангидразы; § осмотические диуретики; § усиливающие выделение из организма преимущественно Na+, К+, Сl- (петлевые диуретики); § усиливающие выделение из организма Na+, Сl- (тиазиды и тиазидоподобные диуретики); § антагонисты минералокортикоидных рецепторов; § ингибиторы почечных эпителиальных натриевых каналов (непрямые антагонисты альдостерона, калийсберегающие диуретики). Наиболее часто диуретики разделяют на три группы в зависимости от места приложения их действия в нефроне, от которого зависит выраженность натрийуретического эффекта, выражаемого в процентах экскретируемого натрия от общего количества натрия, профильтровавшегося в почечных клубочках. § Сильнодействующие диуретики (т. е. вызывающие экскрецию более 15–20% профильтровавшегося натрия): - органические соединения ртути (в настоящее время не применяются в клинической практике); - производные сульфамонлантраниловой кислоты (фуросемид, буметанид, пиретанид, торасемид и др.); - производные феноксиуксусной кислоты (этакриновая кислота, индакринон и др.). § Диуретики с умеренно выраженным натрийуретическим действием (т.е. вызывающие экскрецию 5–10% профильтровавшегося натрия): - производные бензотиадиазина (тиазиды и гидротиазиды) - хлортиазид, гидрохлортиазид, бендрофлюметиазид, политиазид, циклотиазид и др.; - сходные по механизму канальцевого действия с тиазидными диуретиками гетероциклические соединения - хлорталидон, метолазон, клопамид, индапамид, ксипамид и др. § Слабодействующие диуретики (т. е. вызывающие экскрецию менее 5% профильтровавшегося натрия): - калийсберегающие диуретики – амилорид, триамтерен, спиронолактон; - ингибиторы карбоангидразы – ацетазоламид и др. (при лечении артериальной гипертензии не используются); - осмотические диуретики - маннитол, мочевина, глицерин и др. (при лечении артериальной гипертензии не используются). Применяемые при лечении АГ тиазидные, петлевые и калийсберегающие диуретики различают по месту приложения действия на уровне почечных канальцев. § Тиазидные и тиазидоподобные диуретики подавляют реабсорбцию ионов натрия на уровне той части толстого сегмента восходящего колена петли Генле, которая расположена в корковом слое почек, а также в начальной части дистальных канальцев. § Петлевые диуретики влияют на реабсорбцию ионов натрия в той части толстого сегмента восходящего колена петли Генле, которая расположена в мозговом слое почек. В этом отделе канальцы непроницаемы для воды, но происходит активный транспорт хлора в клетки канальцев, что сопровождается значительной реабсорбцией натрия. Именно блокада транспорта хлора приводит к увеличению натрийуреза и диуреза. § Калийсберегающие диуретики блокируют обмен ионов натрия на ионы калия на уровне дистальных извитых канальцев и собирательных трубочек. Это приводит к задержке калия и подавлению реабсорбции ионов натрия. Локализация действия диуретиков представлена на рисунке 5.
  Пассивный Пассивный

  Активный Активный
транспорт Рис. 5. Локализация действия диуретиков. Примечание: 1 – ингибиторы карбоангидразы; 2 – осмотические диуретики; 3 – петлевые диуретики; 4 – тиазидные и тиазидоподобные диуретики; 5 – калийсберегающие диуретики.
Влияние диуретиков на почечную гемодинамику и экскрецию основных ионов приведено в таблице 2.
Таблица 2. Влияние диуретиков на почечную гемодинамику и экскрецию основных ионов
Примечание: ↑ - увеличение; ↓ - уменьшение; # - отсутствие влияния.
Фармакокинетика диуретиков Фармакокинетические параметры диуретиков представлены в таблице 3. Таблица 3. Фармакокинетические параметры диуретиков
Примечание: БД – биодоступность. ТД хорошо всасываются в ЖКТ, поэтому назначаются во время или после еды, однократно утром или 2-ух кратно в первой половине дня. При лечении рекомендуется диета богатая калием и с пониженным содержанием поваренной соли.Петлевые диуретики являются сильными мочегонными препаратами, вызывают быстрый, непродолжительный эффект. Их гипотензивный эффект выражен значительно меньше чем у тиазидовых препаратов, увеличение дозы сопровождается обезвоживанием. Назначаются утром натощак.
Механизм гипотензивного действия тиазидных диуретиков (ТД) Действие ТД по отношению к АД делится на 3 фазы: острую, подострую и хроническую. Острая фаза длится 3-4 недели, и снижение АД при этом наступает за счет увеличения натрийуреза, уменьшения объема внеклеточной жидкости и ОЦК и связанного с этим уменьшения СВ. При приеме с пищей большого количества натрия эффективность лечения ТД может быть низкой или совсем отсутствовать. В дальнейшем в течение 2-3 недель (подострая фаза) вслед за уменьшением СВ отмечается увеличение активности РАС и САС. Эта нейрогуморальная активация вызывает компенсаторное увеличение ОЦК, который остается все же несколько сниженным. В хронической фазе приема ТД отмечается снижение ОПСС. Этот процесс связан с изменением активации ионных каналов ГМК и снижением сосудистого тонуса.
Особенноститиазидных диуретиков 1) Умеренный натрийуретический (и диуретический) эффект и более продолжительное действие, чем у петлевых диуретиков. 2) Наибольший диуретический и гипотензивный эффект достигается при назначении сравнительно низких доз ТД (12,5 – 25 мг гидрохлортиазида в сутки или эквивалентные дозы других тиазидных диуретиков). При дальнейшем увеличении дозы увеличения антигипертензивного эффекта не происходит. 3) Снижение эффекта у больных с почечной недостаточностью (уровень креатинина в сыворотке выше 2,0 мг/дл; скорость клубочковой фильтрации менее 30 мл/мин). 4) Уменьшение экскреции ионов кальция с мочой (кальцийсберегающее действие). Ряд диуретических препаратов, отличных по химической структуре от ТД, обладают сходными с ними фармакологическими свойствами, что дает основание называть их тиазидоподобными диуретиками. Особое место в группе тиазидоподобных диуретиков занимает индапамид. Индапамид отличается от других тиазидных и тиазидоподобных диуретиков тем, что наряду с диуретическим эффектом он оказывает прямое сосудорасширяющее действие на системные и почечные артерии. Периферическая вазодилатация связана со способностью препарата тормозить вход ионов кальция в ГМК и стимулировать синтез простациклина. Известно, что индапамид способен вызывать реверсию ГЛЖ. Частота побочных эффектов при лечении индапамидом ниже, чем при применении других тиазидных диуретиков. Близки к индапамиду еще два препарата - ксипамид и метолазон. Эти препараты оказывают значительное натрий- и диуретическое действие даже у больных с выраженной почечной недостаточностью (скорость клубочковой фильтрации менее 30 мл/мин).
Особенности петлевых диуретиков (ПД) В период действия ПД экскреция ионов натрия с мочой значительно возрастает, однако после прекращения диуретического эффекта препаратов скорость экскреции ионов натрия уменьшается до уровня ниже исходного. Это явление получило название “феномен рикошета” (или отдачи). Предполагают, что в основе “феномена рикошета” лежит резкая активация РАС и, возможно, других антинатрийуретических нейрогуморальных систем в ответ на массивный диурез, вызываемый ПД. Существование “феномена рикошета” объясняет, почему при приеме 1 раз в сутки петлевые диуретики могут не оказывать существенного влияния на суточную экскрецию ионов натрия. Чтобы добиться выведения ионов натрия из организма и добиться гипотензивного эффекта, короткодействующие ПД (фуросемид и буметанид) приходится назначать 2 раза в сутки. ПД длительного действия (торасемид) не дают эффекта рикошета и потому более эффективны при лечении АГ. 2) Диуретический эффект значительно усиливается по мере повышения дозы. 3) Сохранение эффективности при низкой скорости клубочковой фильтрации, что позволяет использовать ПД для лечения АГ у больных с почечной недостаточностью. 4) Увеличение экскреции ионов кальция с мочой. 5) Большая выраженность нежелательных лекарственных реакций.
Особенности калийсберегающих диуретиков (КД) 1) КД предотвращают потерю калия с мочой, действуя на уровне дистальных извитых канальцев и собирательных трубочек в качестве либо конкурентного антагониста альдостерона (спиронолактон), либо прямых ингибиторов секреции ионов калия (амилорид, триамтерен). 2) Назначаются в комбинации с тиазидными или петлевыми диуретиками в качестве калийсберегающих препаратов. 3) В качестве монотерапии спиронолактон используется при лечении “идиопатического гиперальдостеронизма”, когда гиперсекреция альдостерона обусловлена двусторонней гиперплазией коркового слоя надпочечников. 4) Нежелательные лекарственные реакции включают: гиперкалиемию, гинекомастию и импотенцию у мужчин, нарушения менструального цикла и гирсутизм у женщин.
Побочные эффекты диуретиков 1. Электролитные нарушения: § гипокалиемия, которая может явиться причиной желудочковых аритмий; § гипомагниемия. 2. Метаболические влияния: § нарушение толерантности к углеводам, § повышение в крови уровня ТГ, ХС ЛПНП, § гиперурикемия. 3. Сексуальная дисфункция: § импотенция. 4. Влияние на кровь: § тромбоцитопения, § лейкопения. 5. Ототоксичность (петлевые диуретики).
Противопоказания к назначению диуретиков § подагра, § гипокалиемия.
Взаимодействия Лекарственные взаимодействия с участием БАБ представлены в табл. 4. Таблица 4. Лекарственные взаимодействия с участием диуретиков
Антагонисты кальция. Антагонисты кальция (АК) – весьма неоднородная по химической структуре группа лекарственных препаратов, общим свойством которых является конкурентный антагонизм в отношении потенциалзависимых кальциевых каналов. Выделяют потенциалзависимые кальциевые каналы L, Т, P, N и R- типов. В сердечно-сосудистой системе обнаружены потенциалзависимые кальциевые каналы двух типов: L и, соответственно этому в кардиологии используются АК L- и Т-типа. Каналы L-типа (медленные) локализованы на поверхности цитоплазматической мембраны кардиомиоцитов, клеток синусового узла и АВ-узла проводящей системы сердца, гладкой и скелетной мускулатуры. Каналы Т-типа (быстрые) расположены на поверхности цитоплазматической мембраны клеток фетального миокарда, синусового узла, волокон Пуркинье, гладкомышечных клетках сосудистой стенки.
Классификация АК В настоящее время существует несколько классификаций АК: 1) по химической структуре, 2) эволюционная классификация. Класс АК объединяет препараты четырех различных химических групп: § производные фенилалкиламина (прототип – верапамил), § производные бензотиазепина (дилтиазем), § производные дигидропиридина (нифедипин), § производные тетралола (мибефрадил), § производные дифенилпиперазина (циннаризин). В 1996 году была предложена классификация АК, в которой отражена их эволюция, направленная на создание препаратов с более совершенными фармакокинетическими и фармакодинамическими характеристиками (табл.21).
Таблица 21. Эволюционная классификация антагонистов кальция (T.Toyo-Oka, W.Nayler, 1996)
Примечание: SR – Sustained Release (устойчивый выпуск); GITS – Gastrointestinal Therapeutic system; ER – Extended Release (расширенный выпуск). Первое поколение представлено препаратами короткого действия, которые необходимо применять 3-4 р/с. К АК пролонгированного действия (II поколения) относят либо специальные лекарственные формы нифедипина, верапамила, дилтиазема, обеспечивающие равномерное высвобождение препарата в течение длительного времени (препараты Iia поколения), либо препараты иной химической структуры, обладающие способностью более длительно циркулировать в организме (препараты Iib поколения). АК второго поколения назначают 1 или 2 раза в день. Наиболее длительным эффектом из всех антагонистов кальция обладают АК III поколения.
Фармакокинетика АК Общим свойством АК является липофильность, которой объясняются их хорошая всасываемость в желудочно-кишечном тракте (90 – 100%), и активное связывание с белками плазмы. В то же время АК отличаются друг от друга по таким важным фармакокинетическим параметрам, как степень эффекта первого прохождения, биодоступность и период полувыведения (табл.22). Таблица 22. Фармакокинетика различных групп АК
Примечание: Т ½ - период полувыведения; БД – биодоступность. Наибольшей биодоступностью характеризуются амлодипин и мибефрадил (60-90%), наименьшей – лацидипин и нисолдипин (менее 10%). Период полувыведения из плазмы, который в значительной мере определяет продолжительность терапевтического действия, наибольший у амлодипина (35 – 52 ч) и наименьший у нифедипина. Короткими периодами полувыведения верапамила, дилтиазема и нифедипина объясняется необходимость приема этих препаратов 3 – 4 раза в сутки, в то время как амлодипин обеспечивает достаточное антигипертензивное действие при приеме 1 раз в сутки. Лерканидипин, лацидипин, мибефрадил и ретардные формы верапамила, дилтиазема, исрадипина, нисолдипина, нифедипина и фелодипина, несмотря на более короткий, чем у амлодипина, период полувыведения, способны обеспечивать равномерное снижение АД на протяжении 24 ч при приеме 1 раз в сутки.
Механизмы действия АК 1. Гипотензивное действие. В основе антигипертензивного действия всех АК лежит их способность уменьшать общее периферическое сосудистое сопротивление за счет инактивации потенциалзависимых кальциевых каналов в гладкой мускулатуре стенки артерий и артериол. Сосудорасширяющее действие наиболее выражено у АК дигидропиридинового ряда и наименее у кардиоселективных (недигидропиридиновых) АК. Среди дигидропиридиновых АК высокой вазоселективностью выделяются амлодипипин, исрадипин, нитрендипин и особенно нисолдипин и фелодипин. Антигипертензивное действие верапамила и дилтиазема может до некоторой степени быть обусловлено уменьшением сердечного выброса в связи с отрицательными ино- и хронотропным эффектами этих кардиоселективных АК. Основные фармакологические эффекты АК представлены в табл. 23.
Таблица 23. Фармакологические эффекты антагонистов кальция
Примечание: ПВ – периферическая вазодилатация; ↑- увеличение (усиление); ¯ - уменьшение (ослабление); 0 – отсутствие существенного эффекта. Первым и пока единственным представителем АК Т-типа является мибефрадил. В терапевтических дозах он действует преимущественно на кальциевые каналы Т-типа, расположенные в мембранах гладкомышечных клеток сосудистой стенки и специализированных клеток синусового узла и атриовентрикулярного соединения. И только в более высоких дозах он в одинаковой мере инактивирует потенциалзависимые кальциевые каналы L- и Т-типа. По своим фармакологическим свойствам мибефрадил занимает как бы промежуточное положение между кардиоселективными и вазоселективными АК L-типа: он вызывает вазодилатацию и уменьшает ЧСС, не оказывая при этом существенного влияния на сократительную способность миокарда и предсердно-желудочковую проводимость. 2. Нефропротективное действие. АК расширяют афферентные артериолы, клубочков почек, недигидроперидиновые АК и эфферентные артериолы. В результате увеличивается почечный кровоток, снижается внутриклубочковое АД и экскреция альбумина. 3. Повышение толерантности к глюкозе, что предположительно связано с увеличением ее поступления в гепатоциты и уменьшением секреции глюкагона. 4. Уменьшение содержания ЛПНП и ЛПОНП, повышение ЛПВП в крови. 5. Антиагрегантная активность, связанная с угнетением синтеза тромбоксана А2 и стимуляцией образования в эндотелии простациклина и оксида азота. 6. Антиатеросклеротическое действие. Дозы АК Таблица 24. Средние терапевтические дозы АК
Побочные эффекты АК АК гораздо лучше переносятся больными, чем диуретики и ß-адреноблокаторы. Серьезные побочные реакции при длительном применении АК в средних терапевтических дозах у больных гипертонической болезнью с сохраненной систолической функцией левого желудочка встречаются редко. Основные побочные реакции, возникающие при приеме АК, можно разделить на следующие группы: § реакции, связанные с вазодилатацией (головная боль, головокружение, приливы крови к лицу, сердцебиение, периферические отеки, преходящая гипотония) и более характерные для короткодействующих производных дигидропиридина; § отрицательные ино-, хроно- и дромотропные эффекты, присущие верапамилу и в меньшей степени дилтиазему; § желудочно-кишечные расстройства (запор, понос, тошнота и др.), чаще всего встречающиеся при лечении верапамилом больных пожилого возраста; § метаболические эффекты (например, ухудшение углеводного обмена при лечении нифедипином); § гипертрофия десен.
Противопоказания § АВБ 2-3 степени § застойная сердечная недостаточность, § тахиаритмия, § нестабильная стенокардия и ОИМ, § I триместр беременности (тератогенное действие дилтиазема, нифедипина, нитрендипина и фелодипина) Взаимодействия Реакции, связанные с фармакокинетическим и фармакодинамическим взаимодействием между АК
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-09-18; просмотров: 1223; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.16 (0.018 с.) |



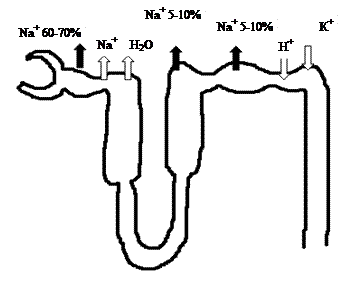

 Фильтрация Na+
Фильтрация Na+