Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Первичные морфологические элементыСодержание книги
Поиск на нашем сайте
• Пятно — изменение цвета кожи на ограниченном участке, не возвышаю- — Пятна, связанные с воспалением эпидермиса и дермы, сопровождаются рас- * Розеола — пятнышко размером от точки до 5 мм в диаметре, бледно-розо- * Эритема — обширный участок однородного покраснения кожи более 20 — Невоспалительные пятна не исчезают при надавливании. К ним относят: * пигментные пятна, обусловленные увеличенным или уменьшенным со- * геморрагические пятна, в том числе петехии (точечные кровоизлияния), • Папула — небольшое (2—10 мм) ограниченное, слегка возвышающееся над • Бугорок — ограниченный плотный элемент, возвышающийся над поверх- • Узелок — ограниченное плотное, овальной или округлой формы образова- • Узел — плотное, возвышающееся над уровнем кожи или находящееся в её
• Волдырь — чётко отграниченный бесполостной элемент, возвышающийся • Пузырёк — поверхностное, несколько выступающее над уровнем кожи, на- временную гиперпигментацию/депигментацию или исчезает бесследно. • Пузырь — элемент, подобный пузырьку, но значительно превышающий его • Гнойничок — островоспалительное округлое образование размером от 1—2 Вторичные морфологические элементы • Чешуйка — скопление отторгающихся роговых пластинок эпидермиса. В • Корка — морфологический элемент, образующийся в результате высыха-
• Эрозия — поверхностный дефект кожи в пределах эпидермиса. • Ссадина — линейный дефект кожи в пределах эпидермиса и дермы. • Лихенификация — выраженное уплотнение кожи, сопровождающееся уси- • Язва — глубокий дефект кожи, иногда достигающий подлежащих органов. • Рубец — разрастание грубоволокнистой соединительной ткани на месте на- Осмотр придатков кожи При исследовании волос обращают внимание на равномерность их роста, Осмотр слизистых покровов Осмотр видимых слизистых оболочек включает в себя и осмотр нижнего века, полости рта, зева, носа. Для осмотра конъюнктивы нижнее веко несколько оттягивают книзу. Определяется степень кровенаполнения слизистой (бледная, умеренная или резкая гиперемия) и изменение цвета (например, иктеричность, цианотичность). Отмечается наличие гнойных выделений, состояние секреции слезных желез. Кроме того, оценивается состояние склер, кожи век, ресниц, величина и форма зрачка.
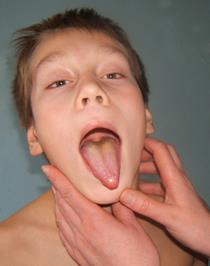
Осмотр полости рта и зева, как процедуру неприятную для ребенка, следует проводить в конце обследования. При осмотре важно и необходимо достаточное освещение. При слегка открытом рте ребенка оценивают состояние углов рта и слизистой каймы губ (наличие «заед», хейлита). Затем с помощью шпателя осматривают слизистые губ, щек, неба, десен, подъязычное пространство, состояние зубов. Для оценки состояния языка ребенка просят широко раскрыть рот и максимально высунуть язык.
В последнюю очередь, при открытом рте ребенка и спокойном полодении языка, легким надавливанием шпателя на корень языка осматривают зев, слизистую оболочку задней стенки глотки, миндалины. Иногда дети, боясь осмотра зева, сами раскрывают рот, и высовывают язык. Осмотр в этом случае может дать представление только о наличии или отсутствии налетов, но недостаточен для детальной оценки. Кроме того, при таком исследовании у врача создается ложное представление о величине миндалин – они кажутся большими, чем в действительности. При необходимости, детей младшего возраста приходится фиксировать. Для этого мать или помощник сажают ребенка на колени спиной к себе, ноги ребенка фиксируют между коленями помощника, правая рука держит туловище и руки, левая – голову.
При осмотре полости рта и зева следует учитывать цвет слизистых оболочек (розовое окрашивание, бледность, гиперемия, цианотичность, желтушность), их чистоту (высыпания на слизистых покровах, или энантемы), наличие молочницы, афтозных изменений, влажность. Оценивают состояние десен (гиперемия, кровоточивость), зубов (их количество, наличие кариеса, изменений прикуса). Отмечают цвет, влажность, чистоту языка, выраженность его сосочков (достаточная, гипертровия, атрофия), возможное наличие «географического» рисунка. При осмотре миндалин учитывают увеличение их размеров, гиперемию, наличие рубцовых изменений, налетов, казеозных пробок. О гипертрофии небных миндалин I степени говорят, когда они занимают 1/3 расстояния от небной дужки до средней линии зева; II степени – если они занимают 2/3 этого расстояния; III степени – когда соприкасаются друг с другом. Обязательно описывают состояние задней стенки глотки (бледная или розовая, гиперемия, отечность, зернистость слизистой, наличие слизистого или гнойного отделяемого по задней стенке). Для осмотра предверия носа и носовых ходов исследователь, приподняв кончик носа большим пальцем правой руки, левой рукой отклоняет назад и фиксирует голову ребенка. Отмечается состояние слизистой, наличие выделений, свобода носового дыхания. Для оценки последнего ребенка просят дышать через нос, поочередно пережимая носовые ходы, надавливая на крылья носа. Затруднение носового дыхания, особенно при отсутствии выделений, может указывать на увеличение носоглоточных миндалин (аденоидов), расположенных позвди хоан и недоступных обычному осмотру. ПАЛЬПАЦИЯ Пальпацию кожи проводят последовательно сверху вниз с особой осторож- • Влажность определяют поглаживанием кожи симметричных участков тела,
• Температуру тела можно определить на ощупь, прикладывая кисть тыль- • Эластичность определяют поверхностным собиранием кожи в складку боль- • Тургор кожи определяется на внутренней поверхности плеча или бедра – это дает характеристику сопротивления кожи руке исследователя. СПЕЦИАЛЬНЫЕ ПРОБЫ
|
||||||||
|
Последнее изменение этой страницы: 2016-04-19; просмотров: 708; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.227.73 (0.012 с.) |