
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Практический минимум по пропедевтике детских болезней.Содержание книги
Поиск на нашем сайте
Практический минимум по пропедевтике детских болезней.
Под редакцией доцента, к.м.н.. Теппер Е.А.
(учебно-методическое пособие для самостоятельной внеаудиторной работы студентов 3-4 курсов педиатрического факультета)
Красноярск
Содержание
Глава I Методика исследования кожи
Состояние кожи отражает течение многих патологических процессов в организме, поэтому правильная трактовка изменений кожи имеет большое значение для диагностики различных заболеваний. Методика исследования в основном ограничивается осмотром и пальпацией, причем в исследовании кожных и слизистых покровов большое значение имеет осмотр. РАССПРОС И ОСМОТР При выявлении патологических элементов на коже необходимо уточнить вре Осмотр ребёнка, по возможности, следует проводить при естественном Новорождённых и детей раннего возраста сразу раздевают полностью, а более старших, особенно пре- и пубертатного возраста, освобождают от одежды постепенно. При осмотре оценивают цвет кожи и его равномерность, влажность,чистоту [отсутствие высыпаний или других патологических элементов (шелушения,расчёсов, кровоизлияний и др.), состояние сосудистой системы кожи, в частности локализацию и выраженность венозного рисунка; целостность, состояние придатков кожи (волос и ногтей).
Цвет кожи Цвет кожи зависит от её толщины и прозрачности, количества содержа- В зависимости от расовой и этнической принадлежности цвет кожи в нор- цвета кожи у детей наиболее часто отмечают бледность, гиперемию, цианоз, Влажность кожи О влажности кожи судят по её блеску. В норме поверхность кожи умеренно Чистота кожи Высыпания на коже у детей выявляют при многих заболеваниях. Они час- • время появления; • морфологический тип (см. ниже); • размер (в миллиметрах или сантиметрах); • количество элементов (единичные элементы, необильная сыпь, быстро со • форму (округлая, овальная, неправильная, звёздчатая, кольцевидная и др.); • цвет (например, при воспалении возникает гиперемия); • локализацию и распространённость (указывают все части тела, имеющие • фон кожи в области сыпи (например, гиперемированный); • этапность и динамику развития элементов сыпи; • особенности вторичных элементов, остающихся после угасания сыпи (шелушение, гипер- или гипопигментация, корочки и др.). Кожные высыпания (морфологические элементы) могут затрагивать раз-
Патологические морфологические элементы кожи условно делят на первич- Осмотр придатков кожи При исследовании волос обращают внимание на равномерность их роста, Осмотр слизистых покровов Осмотр видимых слизистых оболочек включает в себя и осмотр нижнего века, полости рта, зева, носа. Для осмотра конъюнктивы нижнее веко несколько оттягивают книзу. Определяется степень кровенаполнения слизистой (бледная, умеренная или резкая гиперемия) и изменение цвета (например, иктеричность, цианотичность). Отмечается наличие гнойных выделений, состояние секреции слезных желез. Кроме того, оценивается состояние склер, кожи век, ресниц, величина и форма зрачка.
Осмотр полости рта и зева, как процедуру неприятную для ребенка, следует проводить в конце обследования. При осмотре важно и необходимо достаточное освещение. При слегка открытом рте ребенка оценивают состояние углов рта и слизистой каймы губ (наличие «заед», хейлита). Затем с помощью шпателя осматривают слизистые губ, щек, неба, десен, подъязычное пространство, состояние зубов. Для оценки состояния языка ребенка просят широко раскрыть рот и максимально высунуть язык.
В последнюю очередь, при открытом рте ребенка и спокойном полодении языка, легким надавливанием шпателя на корень языка осматривают зев, слизистую оболочку задней стенки глотки, миндалины. Иногда дети, боясь осмотра зева, сами раскрывают рот, и высовывают язык. Осмотр в этом случае может дать представление только о наличии или отсутствии налетов, но недостаточен для детальной оценки. Кроме того, при таком исследовании у врача создается ложное представление о величине миндалин – они кажутся большими, чем в действительности. При необходимости, детей младшего возраста приходится фиксировать. Для этого мать или помощник сажают ребенка на колени спиной к себе, ноги ребенка фиксируют между коленями помощника, правая рука держит туловище и руки, левая – голову.
При осмотре полости рта и зева следует учитывать цвет слизистых оболочек (розовое окрашивание, бледность, гиперемия, цианотичность, желтушность), их чистоту (высыпания на слизистых покровах, или энантемы), наличие молочницы, афтозных изменений, влажность. Оценивают состояние десен (гиперемия, кровоточивость), зубов (их количество, наличие кариеса, изменений прикуса). Отмечают цвет, влажность, чистоту языка, выраженность его сосочков (достаточная, гипертровия, атрофия), возможное наличие «географического» рисунка. При осмотре миндалин учитывают увеличение их размеров, гиперемию, наличие рубцовых изменений, налетов, казеозных пробок. О гипертрофии небных миндалин I степени говорят, когда они занимают 1/3 расстояния от небной дужки до средней линии зева; II степени – если они занимают 2/3 этого расстояния; III степени – когда соприкасаются друг с другом. Обязательно описывают состояние задней стенки глотки (бледная или розовая, гиперемия, отечность, зернистость слизистой, наличие слизистого или гнойного отделяемого по задней стенке). Для осмотра предверия носа и носовых ходов исследователь, приподняв кончик носа большим пальцем правой руки, левой рукой отклоняет назад и фиксирует голову ребенка. Отмечается состояние слизистой, наличие выделений, свобода носового дыхания. Для оценки последнего ребенка просят дышать через нос, поочередно пережимая носовые ходы, надавливая на крылья носа. Затруднение носового дыхания, особенно при отсутствии выделений, может указывать на увеличение носоглоточных миндалин (аденоидов), расположенных позвди хоан и недоступных обычному осмотру. ПАЛЬПАЦИЯ Пальпацию кожи проводят последовательно сверху вниз с особой осторож- • Влажность определяют поглаживанием кожи симметричных участков тела, • Температуру тела можно определить на ощупь, прикладывая кисть тыль-
• Эластичность определяют поверхностным собиранием кожи в складку боль- • Тургор кожи определяется на внутренней поверхности плеча или бедра – это дает характеристику сопротивления кожи руке исследователя. СПЕЦИАЛЬНЫЕ ПРОБЫ Дермографизм Для оценки состояния тонуса кровеносных сосудов кожи исследуют мест- Другие исследования При необходимости применяют ряд специальных методов, в частности био-
1.4. МЕТОДИКА ИССЛЕДОВАНИЯ ПОДКОЖНОЙ ЖИРОВОЙ Состояние подкожной жировой клетчатки оценивают при осмотре и паль- Степень развития Степень развития подкожной жировой клетчатки оценивают по толщине По данным А.Ф. Тура, в среднем толщина складки на животе составляет у
рис 1.1
рис 1.2
Рис1.3
Более объективно толщину подкожного жирового слоя у детей старшего возраста определяют циркулем-калипером над трицепсом, бицепсом, под лопаткой и над подвздошной костью и сравнивают с существующими нормативами. Разработаны формулы, позволяющие на основании толщины складок подкожной жировой клетчатки рассчитать массу жира в организме ребёнка.
Таблица 1.1.
* По Мазурину А.В. и Воронцову И.М., 2000. Распределение Равномерность и правильность распределения подкожного жирового слоя Консистенция Консистенция подкожного жирового слоя в норме однородная, мелкозер- Тургор мягких тканей Тургор мягких тканей определяют по ощущению сопротивления и упруго-
Рис 1.4 Наличие отёков Большое значение имеет выявление отёков, возникающих в первую оче- Выраженность и распространённость отёков может быть различной. Так, Для выявления отёков следует двумя—тремя пальцами на 2—3 с прижать Наличие скрытых отёков можно выявить при помощи пробы Мак-Клюра— Наличие эмфиземы При осмотре можно выявить вздутие кожи в определённых областях — под-
Глава II Расспрос и осмотр Ребёнок или его родители могут сами заметить выраженное увеличение лим- При осмотре можно обнаружить лишь значительно увеличенные и поверх- Пальпация При пальпации лимфатических узлов обращают внимание на следующие • Величина (в норме диаметр лимфатических узлов не превышает 0,5 см, т.е. (VI степень). Увеличение лимфатических узлов может быть симметричным, • Количество (не более трёх пальпируемых узлов в группе — единичные лим- • Консистенция (мягкие, эластичные, плотные), в значительной степени за- • Подвижность (в норме узлы подвижны). • Отношение к коже, подкожной жировой клетчатке и между собой (в норме • Чувствительность и болезненность при пальпации (в норме нечувствитель- локтевых) производят одномоментно, обеими руками. Обычно у здоровых
Рис. 2.1.
Рис. 2.2. Глава Ш РАССПРОС При заболеваниях костной системы и суставов наиболее часто дети предъяв- При болевом синдроме следует уточнить локализацию боли (кости, суста- При деформациях костей или суставов необходимо уточнить давность их При сборе анамнеза следует оценить отягощённость семейного анамнеза ОСМОТР Осмотр костной системы и суставов следует проводить в положении стоя, Осмотр головы При осмотре головы обращают внимание на ее размеры, форму, пропорции мозгового и лицевого черепа. • Форма черепа. У здорового ребёнка она обычно округлая. Вытянутый, про- • Симметричность (в норме череп симметричный). У новорождённого мо- • Размеры головы. Точное представление о размерах головы можно получить при измерении ее сантиметровой лентой и сопоставлении с табличными данными. Когда окружность головы превышает 97-й центиль, можно говорить о макроцефалии, при окружности менее 3-го центиля – о микроцефалии • Состояние верхней и нижней челюстей, количество и состояние зубов, осо- Осмотр грудной клетки При осмотре грудной клетки оценивают следующие параметры. • Форму (цилиндрическая, бочкообразная, коническая) и симметричность. • Эпигастральный угол позволяет определить конституциональный тип у детей старше года: нормостенический (угол примерно равен 90°), гиперстенический (угол тупой), астенический (угол острый). Осмотр позвоночника При осмотре позвоночника обращают внимание на следующие параметры. • Физиологические изгибы и их выраженность формируются у детей с развитием двигательной активности (возможно как увеличение, • Симметричность расположения лопаток, гребней подвздошных костей, Осанка, т.е. привычная поза по принуждению стоящего человека, отражает особенности конфигурации тела. Осанка характеризуется положением головы, лопаток, конечностей, формой туловища, выраженностью изгибов позвоночника, положением линии остистых отростков. Выраженность изгибов позвоночника формирующихся у детей в процессе роста и развития, имеет большое физиологическое значение в связи с опорной и рессорными функциями позвоночника. Глубина нормальных искривлений позвоночника составляет 3-4 см. Чрезмерное увеличение или уменьшение выраженности изгибов позвоночника в шейном, грудном и поясничном отделах приводит к таким нарушениям осанки, как круглая (сутулая), кругло-вогнутая и плоская спина. Исследование проводится в положении стоя (ребенок раздет до трусов), но без стремления заставить обследуемого стоять прямо – ребенок должен принять естественную, привычную для него позу. Порядок осмотра: 1, Осмотр в фас – руки вдоль туловища – определяется форма ног, положение головы, шеи, симметрия плеч, равенство треугольников талии – просвет треугольной формы между внутренней поверхностью рук и туловищем, ч вершиной треугольника на уровне талии; деформация грудной клетки, симметрия таза. 2. Осмотр сбоку – поза как при осмотре в фас – определяется форма грудной клетки, живота, выступание лопаток, форма спины. 3. Осмотр со спины (поза сохраняется) – симметрия углов лопаток, равенство треугольников талии, форма позвоночника, форма ног (рис3.1).
Тест для выявления сколиоза: Основным приемом для выявления истинного структурного сколиоза считается осмотр со сгибанием позвоночника и наклоном туловища вперед. Наклон туловища проводится медленно, при этом руки свободно свисают вниз, ноги выпрямлены. При наличии сколиоза определяется ассиметричное реберное выбухание в грудном отделе и мышечный валик в поясничном отделе. Для более точного выявления торсии позвоночника осмотр следует проводить в двух положениях – сзади спереди. При осмотре сзади, наклоняя туловище ребенка от себя, можно обнаружить торсию грудопоясничного и поясничного отделов. При осмотре спереди, наклоняя туловище ребенка к себе, можно оьнаружить торсию верхнегрудного и грудного отделов (рис 3.2, 3.3).
Рис 3.1
рис 3.2
Рис3.3 При осмотре конечностей оценивают следующие параметры. • Правильность контуров и симметричность, что позволяет выявить кост- • Относительную длину (пропорциональность по отношению к туловищу – показатель биологического возраста ребенка). • Форму: может быть вальгусное (Х-образное) или варусное (О-образное) • Состояние суставов (форму, наличие припухлости, гиперемии и др.). Раз-
Рис 3.4
Осмотр кисти позволяет обнаружить характерные деформации: «веретенооб-
Рис 3.5
Изменения в виде «муляжной кисти» — сгибательные контрактуры пальцев, склеродактилия, истончение концевых фаланг пальцев, характерны для склеродермии.Узкие удлинённые кисти с необычайно длинными и тонкими пальцами арахно- При осмотре лучезапястных суставов можно выявить деформацию типа «ла- При осмотре стопы можно отметить уплощение продольного или поперечно- От состояния позвоночника и суставов нижних конечностей зависит по- ПАЛЬПАЦИЯ · Пальпация костей Пальпация позволяет оценить плотность костной ткани и её цельность, • Пальпация головы позволяет судить о плотности костей черепа, состоянии
Рис 3.6
• Можно выявить краниотабес — патологическое размяг- • При пальпации рёбер у здоровых детей ощущается едва заметное утолщение в • При пальпации позвоночника проводится в двух положениях – вертикальном и наклоне ребенка вперед - болезненность может быть связана с воспали- · Пальпация суставов При пальпации суставов выявляют болезненность, повышение местной • для оценки функции позвоночника следует выполнить наклоны головы впе- • височно-нижнечелюстной сустав — максимально широко открыть рот, вы- • плечевой сустав — поднять руки над головой, перед собой и по бокам, кос- • лучезапястный сустав — сложить ладони и согнуть их под прямым углом к • межфаланговые суставы — сжать кисть в кулак; • крупные суставы нижних конечностей — присесть на корточки, сесть на • тазобедренный сустав — привести колено к груди, развести согнутые в ко- • коленный сустав — привести пятку к ягодице, выпрямить ногу; • голеностопный сустав — произвести сгибание и разгибание; • межфаланговые суставы пальцев ног — произвести сгибание и разгибание. ДОПОЛНИТЕЛЬНЫЕ ИССЛЕДОВАНИЯ Из дополнительных методов исследования наиболее часто ис
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-19; просмотров: 1355; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.116.36.205 (0.022 с.) |




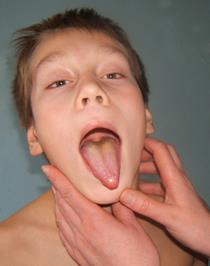
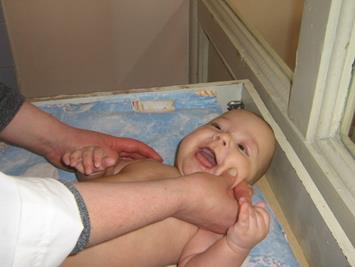
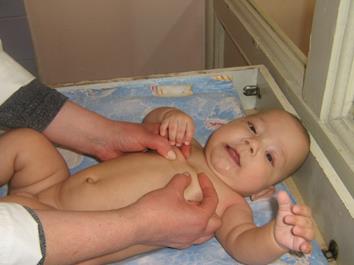


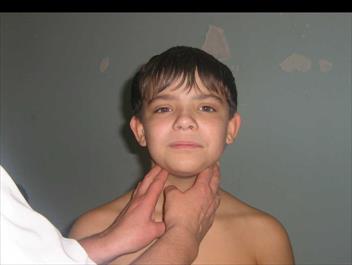




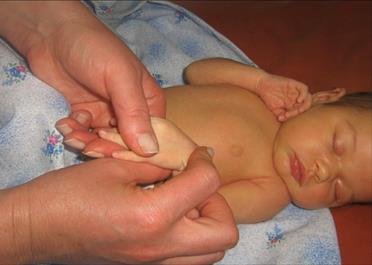


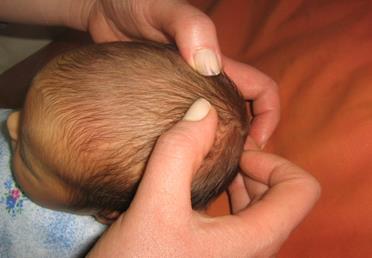 рис 3.7
рис 3.7


