Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Лікування дітей з пневмонієюСодержание книги Похожие статьи вашей тематики
Поиск на нашем сайте
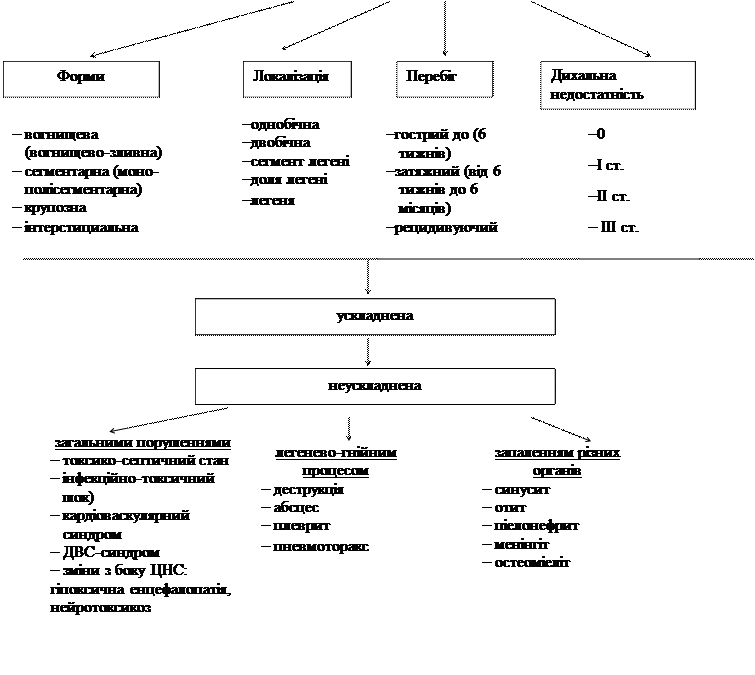
ПРОТОКОЛ ЛІКУВАННЯ ДІТЕЙ З ПНЕВМОНІЄЮ
Нозологічна форма шифр МКХ-10 Пневмонія J11-J18
Визначення: Пневмонія J1
1-J18 це гостре неспецифічне запалення легеневої тканини, в основі якого лежить інфекційний токсикоз, дихальна недостатність, водно-електролітні та інші метаболічні порушення з патологічними зсувами у всіх органах і системах дитячого організму. За іншими поглядами, під пневмоніями слід розуміти групу різних по етіології, патогенезу і морфологічній характеристиці гострих вогнищевих інфекційно-запальних захворювань легенів з обов'язковою наявністю внутрішньоальвеолярної запальної ексудації. За етіологією гострі пневмонії можуть бути бактеріальні, вірусні (РС-вірус, грип тощо), вірусно-бактеріальні, грибкові та викликані внутрішньоклітинними збудниками атипових пневмоній (мікоплазми, хламідії, герпес, цитомегаловірус), найпростішими збудниками – пневмоцисти та нші. ВИДИ ЗБУДНИКІВ ПНЕВМОНІЇ. У дітей раннього віку: стрептококи групи В; (Streptococcus agalactiсaе);Staphylococcus aureus; Listеria monocytogenes; Еscherichia coli; Кlebsiella pneumoniae; рідше: - Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis; Вordetella pertussis; Сhlamydia trachomatis, Cytomegalovirus; Herpes simplex; гриби р.Candida; Мicoplasma hominis; Рneumocystis carinii; віруси(респіраторносинтиціальний, парагрип, грип, аденовіруси), вірусно-бактеріальні асоціації У дітей дошкільного віку: віруси, бактерії (Streptococcus pneumoniae- пневмокок), Haemophilus influenzae; Муcoplasma pneumoniae, Сhlamуdophila pneumoniae У віці від 7 до 15 років: - Streptococcus pneumoniae (пневмокок), Streptococcus pyogenes, Нaemophilus influenzae, Mуcoplasma pneumoniae, Сhlamуdophila pneumoniae КРИТЕРІЇ ДІАГНОСТИКИ ПНЕВМОНІЇ: Пневмонічний статус у дітей раннього віку: -задишка без ознак бронхообструкції, -дистантні періоральні хрипи при наявності синдрому бронхообструкції, -блідість шкіри з періоральним цианозом, який підсилюється при збудженні або при годуванні, Об‘єктивне обстеження: - при перкусії грудної клітини скорочення перкуторного звуку над проекцією інфільтрації легеневої тканини, на 3-й –5-й день захворювання можуть бути ділянки з тмпанічним відтінком, - при аускультації легень бронхіальне, послаблене(над вогнищем інфільтрації) або жорстке дихання, на 3-й-5-й день захворювання при розсмоктуванні вогнищ запалення з‘являються локалізовані дрібнопухирцеві та крепітуючі вологі хрипи, при злитті вогнищ вислуховуються бронхіальне дихання, дрібні та крепітуючі вологі хрипи. Загальні симптоми: -кашель вологий або сухий малопродуктивний, часто до появи кашлю у акті дихання беруть участь допоміжні м‘язи – роздування крилець носа, інспіраторне втягування ямки над грудиною. - нежить, -кволість, відсутність апетиту, анорексія, відсутня динаміка ваги, - порушення терморегуляції, - прояви різних ступенів токсикозу. Рентгенографія легень- наявність однобічної інфільтрації легеневої тканини, інфільтрація коренів легень на боці ураження з збільшенням лімфовузлів; вогнище інфільтрації без чітких кордонів при вогнищевій пневмонії(на відміну від чітких сегментарних тіней при сегментарній пневмонії), посилення легеневого малюнку в перифокальних зонах. Загальний аналіз крові- лейкоцитоз, нейтрофільне зрушення формули крові, підвищена ШОЕ. Біохімічне дослідження крові- наявність С- реактивного білку, підвищений рівень сіалових кислот, гіпергамаглобулінемія. Пневмонічний статус у дітей старшого віку: -як правило, розвивається на тлі гострої вірусної інфекції, трахеобронхіту, -підвищення температури від субфебрилітету до високих цифр, -вологий кашель, рідше- сухий малопродуктивний, - помірне тахіпное, - перкуторно - скорочення перкуторного звуку над вогнищем інфільтрації та тимпаніт над іншими зонами легень(за рахунок вікарної емфіземи) - - аускультативно - над ділянками перкуторного скорочення -дихання ослаблене або з бронхіальним відтінком; поряд з сухими, крупно- та середньопухирчастими хрипами вислуховуються дрібні та крепітуючі хрипи відповідно до фокусів та вогнищ запалення. При рентгенографії легень- рентгенологічна картина залежить від фази розвитку запального процесу. В період вираженої клінічної картини хвороби на рентгенограмі виявляють вогнищеві тіні різних розмірів, частіше розміщених локалізовано. При сегментарних пневмоніях – гомогенна тінь з чіткими контурами в межах сегменту. У фазі репарації рентгенологічно зменшення інфільтрації аж до зникнення інфільтрації при видужанні. В аналізі крові- помірний лейкоцитоз,, нейтрофільний зсув формули крові вліво, прискорення ШОЕ до 20 мм ¤ год. АНТИБАКТЕРІАЛЬНА ТЕРАПІЯ. Перед призначенням медикаментозної терапії з’ясовують можливі алергічні реакції на медикаменти у родичів дитини, схильність дитини до алергічних реакцій. Важливо своєчасно призначати адекватну антибактеріальну терапію з урахуванням етіологічного чинника та характеру патологічного процесу і загального стану хворого. Ефект від антибактеріальної терапії залежить від правильно підібраної дози та способу введення антибіотиків у процесі лікування. У більшості випадків нетяжку гостру пневмонію лікують антибіотиками 7-10 днів. Після досягнення ефекту (падіння температури, зупинка прогресування процесу за клінічними та аускультативними даними) продовжують антибіотикотерапію ще 2-3 дні. У цілому ж тривалість курсу антимікробного лікування визначається станом хворого. Критерієм відміни антибіотиків є повна ліквідація клінічних та діагностичних ознак гострого запалення легень. При тяжкому перебігу гострої пневмонії терапія повинна починатися з парентерального введення антибіотика, проте, слід твердо знати, що при поліпшенні клінічного стану пацієнта слід перейти в можливо коротші строки на пероральний шлях прийому цього ж препарату (ступенева терапія). Основні групи антибіотиків, які можуть бути використані(у ранжированній послідовності): - напівсинтетичні пеніциліни, - напівсинтетичні пеніциліни з клавулановою кислотою, - цефалоспорини, - макроліди, - аміноглікозиди II-III поколінь (застосування гентаміцину небажане в зв‘язку з відсутністю чутливості антибіотику до пенвмококу), - похідні метронідазолу (метронідазол, метрогіл та інш.), -в окремих випадках тяжкого перебігу з загрозою для життя – фторхінолони (призначаються дітям з 12 років). Для стартової емпіричної терапії середнього та середньо-важкого перебігу гострої пневмонії у дітей можна рекомендувати наступну схему: - бета-лактамні антибіотики (пеніциліни, пеніциліни, захищені клавулановою кислотою, цефалоспорини або карбопінеми) плюс макроліди. Антибактеріальна терапія повинна призначатися в максимально ранні строки, що дозволить знизити рівень летальності. При використанні комбінації антибактеріальних препаратів необхідно враховувати синергізм та антагонізм їх дії. Повний ефект від антибіотикотерапії – зниження температури тіла до рівня нижче 38˚ С за 24- 48 год. при неускладненій і за 2-4доби – при ускладненій пневмонії з покращенням загального стану хворого: відновлення апетиту, зменшення задишки, нормалізації лабораторних показників крові. При такій ситуації антибіотик не міняють, а парентеральне введення препарату замінюють на пероральний прийом. Якщо в аптеці відсутні ентеральні форми антибіотиків- повний курс антибактеріальної терапії провадять парентерально. Частковий ефект – збереження лихоманки довше вказаних строків при клінічному покращенні і відсутність негативної рентгенологічної динаміки; змінювати антибіотик не потрібно. Відсутність ефекту - збереження лихоманки при погіршенні загального стану зростання патологічних змін у легенях при об‘єктивному обстеженні та при рентгенографії легень(поява нових вогнищ інфільтраціі, їх злиття, виникнення плеврально-легеневих ускладнень). Потрібно здійснити заміну антибіотика.Це бажано зробити з урахуванням результатів бактеріологічного дослідження мокротиння.. Показанням до застосування інших антибіотиків є відсутність клінічного ефекту від препарату першого вибору протягом 48-72 годин при неускладненій і 36-48 годин при ускладненій пневмонії, а також розвиток небажаних медикаментозних реакцій. Орієнтирами для відміни антибіотиків, окрім позитивної клінічної динаміки, є тенденція до нормалізації рентгенологічної картини, показників крові. Профілактика ускладнень антибіотикотерапії обов'язково передбачає призначення вітамінів, при тривалому застосуванні антибіотиків широкого спектру – призначення пробіотиків(мультипробіотиків). При вірусно- бактеріальній етіології пенвмонії рекомендується застосування інтерферонів. Відхаркувальні засоби щодо механізму дії: показані для покращання мукоціліарного кліренсу трахеобронхіального дерева, а протикашльові засоби – при тривалому сухому непродуктивному кашлі. I. Препарати, що стимулюють відкашлювання (секретомоторні, регідранти): А) рефлекторної дії: рослинні (коріння алтея, трава і побіги багульника, кореневище і коріння див’ясила, листя мати-й-мачухи, багато інших), напівсинтетичні і синтетичні засоби та ліки на основі лікарських рослин; Б) препарати резорбтивної дії (калія йодид, натрію гідрокарбонат, ефірні масла тощо); II. Препарати, що розріджують бронхіальний секрет (бронхосекретолітичні, муколітичні): А) протеолітичні ферменти – трипсин, хімотрипсин; Б) синтетичні муколітики – амброксола гідрохлорид, ацетилцистеїн, карбоцистеїн. ІІІ. Протикашльові препарати- пакселадин, глаувент, тусин, кодтерпин. Слід пам’ятати, що антигістамінні препарати призначають в окремих випадках з вираженим ексудатовим компонентом, оскільки вони володіють «висушуючою» дією на слизову бронхів, підсилюють непродуктивний кашель, небезпечні у разі наявності і без того в'язкого характеру секрету. Жарознижуючі засоби при гострій пневмонії призначають: - дітям у віці до 3-х місяців при температурі тіла вище 38°С - при наявності фебрильних судом у анамнезі, - хворим із температурою вище 39-39,5°С, - при погіршенні стану дитини, появі трясці, блідості шкіряних покривів та інших проявів токсикозу – “блідий варіант лихоманки” одночасно з спазмолітиками периферічної дії. У якості жарознижуючих засобів у дітей використовують парацетамол та ібупрофен, група ЦОГ1,2. Призначення анальгіну небажане в зв‘язку з його гепатотоксичною дією. Фізіотерапевтичне лікування. У гострому періоді пневмонії фізіотерапевтичне лікування починають із застосуванням електричного поля УВЧ. Призначають 5 - 7 сеансів. Більш тривалі курси не рекомендують, бо це може сприяти розвитку пневмосклеротичних змін у легеневій тканині. УВЧ не призначати при деструктивній пневмонії. З успіхом застосовують мікрохвильову терапію - надвисокочастотні впливи (НВЧ). Потужність випромінювання - 10 - 15 Вт, тривалість процедури - 5 - 7 хв., кількість сеансів - 10 - 12. На відміну від УВЧ електричне поле НВЧ діє не на весь організм, а локально, на запальну ділянку. У дітей молодшого віку застосовують індуктотермію (з використанням апарату УВЧ малої потужності). Використовувана вихідна потужність - 30 - 40 Вт, тривалість сеансу - від 5 до 10 хв. (у залежності від віку). Курс лікування 10-12 сеансів. Після закінчення курсу УВЧ і НВЧ проводять 10 - 15 сеансів ампліпульсофорезу. Частіше використовують ампліпульсофорез з нікотиновою кислотою, хлоридом кальцію чи сульфатом міді, магнієм та еуфіліном. При перевазі виражених фіброзних змін у легенях показане застосування індуктотермії, діатермії, ампліпульсофорезу з 3 % розчином йодиду калію, лідазою. Дітям з рахітом у період видужання призначають курс загального ультрафіолетового опромінення (починаючи з 1/4 біодози з підвищенням до кінця курсу до 2 - 3 біодоз). При гнійних вогнищах, що сформувалися у легенях, проводять лікування УВЧ, ампліпульсофорез із платифіліном і стафілококовим антифагіном чи протеолітичними ферментами. Лікувальна фізкультура починається відразу ж після нормалізації температури чи зниження її до субфебрільної, виходу дитини зі стану токсикозу і включає в себе призначення дихальної гімнастики і спеціального масажу грудної клітки(вібромасаж, баночний масаж). Доцільним проведення тепло-вологих інгаляцій та інгаляцій з муколітиками, відвару трав, фізіологічного розчину або інгаляцій ефірних олій. Загальнозміцнююча терапія. Спрямована на підвищення захисних сил організму в періоді поліпшення і видужання, зменшує можливість виникнення ускладнень пневмоній. З урахуванням цього кожній дитині (особливо раннього віку) по закінченні гострого періоду, повинен бути призначений курс адаптогенів в комплексі з полівітамінами. При застосуванні антибіотиків (особливо широкого спектру дії) обов'язковим є призначення вітамінів С, А, Є, групи В перорально. Після закінчення курсу антибіотиків призначають пробіотики у разі виникнення розладу шлунково-кишкового тракту та наявності дисбіозу. Імунотерапія, серцево-судинні препарати, гепатопротектори, інфузійна терапія, діуретики призначаються за клінічними показаннями. БАКТЕРІАЛЬНІ ПНЕВМОНІЇ. Пневмококова пневмонія J15 Епідеміологія пневмококової пневмонії. Рівень захворюванності вищій у зимо вий період і перші весняні місяці. В першу чергу її викликають штами типу 14,1,6 та19. Розповсюджують інфекцію приховані носії патогенних типів пневмококу(в 90%). Хворі діти, як розповсюдники інфекції - в 10% випадків. Видужання супроводжується виробленням видоспецифічних антитіл. У дітей перших років життя ця пневмонія починається з респіраторної вірусної інфекції з утрудненим диханням через ніс. Через кілька днів послідовно розвивається пневмонічний статус з різким підвищенням температури до високих цифр, гострою лихоманкою, частим болемь у боці, болючим кашелем..Загальний стан дітей раннього віку важкий, дихання стогнуче, задишка із втягуванням міжреберних проміжків, тахікардія. Фізикально - при перкусії мозаїчне скорочення над легенями (у дітей молодшого віку), а у дітей старшого віку-перкуторно скорочення часто при відсутності хрипів. При аускультації ослаблене дихання та ніжні крепітуючі хрипи на боці ураження, але рідше, ніж у старших дітей. У дітей старшого віку та у підлітків після короткого катарального періоду раптово з‘являється озноб з підвищенням температури тіла до 40,5°С, з‘являється тахіпное, хворий неспокійний, іноді марить. Шкіра бліда, іноді периоральний цианоз. Діти сплять на хворому боці. При перкусії притуплення перкуторного звуку, ослаблення дихання. Прослуховування мілких крепітуючих хрипів на боці ураження. У процесі хвороби клінічні ознаки змінюються. Класичні симптоми проявляються на 2-3-й день хвороби: притуплення перкуторного звуку, бронхофонія та зникнення хрипів. З початком процесу розрішення з‘являються вологі хрипи і ознаки ущільнення зникають. Сухий кашель, який був на початку, змінюється на вологий, виділяється велика кількість харкотиння, іноді з домішками крові. Рентгенологічне дослідження у дітей раннього віку - показує вогнищеві тіні, іноді інфільтрацію кульовидної форми, яка патогномопічна для пневмококової інфекції. Часто фізикальні зміни запізнюються щодо рентгенологічних змін. Патогномонічним для пневмокококової пневмонії є лейкоцитоз 15- 40´109/л з нейтрофільним зсувом вліво. Ускладнення пневмококової пневмонії- серозно- фібринозний плеврит, рідше- менінгіт, отит. Лікування: антибіотики широкого спектру дії (напівсинтетичні пеніциліни, цефалоспоріни).Симптоматична терапія. Дихальна недостатність Класифікація дихальної недостатності: ДН-1 ступінь - задишка виникає при звичному фізичному навантаженні; ДН-2 ступінь - задишка при незначному фізичному навантаженні; ДН-3 ступінь - значна задишка в спокої. Протисудомна терапія При судомах лікувальні заходи спрямовані на усунення основних причин - гіпоксії, набряку мозку. Прибігають до засобів, що зменшують збудливість мозку: седуксену (0, 05 - 0, 1 мл/кг 0, 5 % розчину) або g - оксимасляної кислоти (ГОМК) внутрівенно чи внутрім’язово (1 GO - 150 мг/кг), фенобарбиталу внутрівенозно чи в\м (початкова доза 20 мг/кг перша доба і далі 3 - 4 мг/кг щодня), сульфату магнію внутрім’язово (0, 2 мл/кг 25 % розчину на ін'єкцію). Противосудомний ефект ГОМК можна підсилити одночасним призначенням дроперидолу (0, 1 мл/кг 0, 25 % розчину внутрішньом’язово чи внутрішньовенно, але дозу ГОМК зменшують до 50 мг/кг на ін'єкцію). При неефективності медикаментозного зняття судом показана люмбальна пункція (з лікувальною і діагностичною метою). Гнійно-септичні ускладнення гострої пневмонії підлягають лікуванню у хірургічному відділенні. При стафілококовій деструкції легень необхідно використовувати різні шляхи введення антибіотика: внутрішньовенний, внутрім'язовий, аерозольний, а за показниками і місцево - у порожнину плеври чи абсцес. При стафілококової пневмонії чіткий позитивний ефект створить застосування антистафілококового імуноглобуліну в дозі 20 АЕ/кг щодня чи через день, 5 - 7 ін'єкцій. Вводять внутрішньовенозно імуноглобуліни. На висоті тяжкого токсикозу в ряді клінік з успіхом використовують гемосорбцію і плазмофорез, що сприяють виділенню токсинів бактерій і виникаючих у ході хвороби аутотоксичних речовин із крові хворого. Завдяки здатності придушувати ферментативну активність мікроорганізмів і підвищувати їх антибіотикочуттєвість широке застосування при лікуванні гнійних інфекцій знайшли інгібітори протеолізу. З цією метою застосовують трасілол у дозі 500 - 1000 каллікреінових інгібіруючих одиниць чи контрікал у дозі 250 - 500 антитрипсичних одиниць на 1 кг маси тіла в\в крапельно 2 рази на день протягом перших 5 - 6 днів щодня, а надалі за показниками. За хворим зі стафілококовою деструкцією легень спостерігають спільно педіатр і дитячий хірург. Тактика хірургів зводиться до наступного: при булах у більшості випадків хірургічної допомоги не потрібно; напружені повітряні порожнини пунктують і видаляють повітря. При абсцесах, що дренуються, дитина добре відхаркує мокротиння, лікувальні заходи складаються зі створення дренажного положення, проведення дихальної гімнастики, призначення лужних аерозолів з антибіотиками 4 - 6 разів на добу. При погано дренуючих абсцесах показано бронхоскопію з промиванням бронхіального дерева протеолітичними ферментами (хімотрипсін, мукоміст). Великі абсцеси, що не дренуються, пунктують і порожнину абсцесу промивають розчинами антибіотиків, фурациліну, новоіманіну, хлорофиліпту. Гіперімунний антистафілококовий гамаглобулін призначається внутрішньом’язово від 3-х до 5-ти разів в залежності від тяжкості захворювання. При гігантських ("провисаючих") абсцесах існує постійна погроза його прориву і інфікування плевральної порожнини, причому пункція лише прискорює цей процес. Рекомендується в цих випадках термінове оперативне втручання. При всіх легенево - плевральних ускладненнях стафілококової деструкції легенів потрібна екстренна хірургічна допомога: плевральні пункції (емпіема плеври), дренаж плевральної порожнини з активною аспірацією чи радикальна операція - видалення ураженого відділу легенів. Дітям з напруженим ("клапанним") пневмотораксом необхідна екстренна допомога: роблять прокол грудної стінки товстою ін'єкційною голкою, тим самим переводячи закритий напружений пневмоторакс у відкритий. Ця проста маніпуляція зберігає життя дитині, дозволяє перевести його в хірургічне відділення і приступити до подальшого лікування: дренування плевральної порожнини чи радикальна операція. Основні принципи лікування Етіотропну терапію загострення хронічного бронхіту починають з урахуванням виду можливого збудника. Показанням до призначення антибіотиків є активний бактеріальний процес, на що вказує фебрільна температура, яка тримається більше 3-х діб, відповідні зміни в аналізі крові (лейкоцитоз і здвиг формули крові вліво, прискорена ШОЕ). ПОКАЗНИКИ СПІРОГРАФІЇ Об'ємні показники: Статистичний (аналітичний) показник _________________________________ Еластичні властивості легень і грудної клітки ЗЄЛ (ТС) загальна ємність легень______________________________________ Динамічні – функціональні (легенева вентиляція) показники: ЖЄЛ (VC) життєва ємність (сума РО вд, РО вид) ________________________ ФЖЄЛ (FVC) форсована життєва ємність легень ________________________ ЗОЛ (RV) залишковий об’єм легень ___________________________________ ДО (VTV) дихальний об’єм___________________________________________ РОвд (Ir) резервний об’єм вдиху_______________________________________ РОвид (ERV) резервний об’єм видиху__________________________________ Евд (IC) сума ДО і РО вд – здатність легеневої тканини до відстані _________ ФЗЄ (FRC) функціональна залишкова ємність (сума РО вид+ЗОЛ) _________ ЗЄЛ (RC) сума ЖЄЛ і ЗОЛ – залишкова ємність легень___________________
Обструктивний тип
Рестриктивний тип
Змішаний тип -зменшення ЖЄЛ, ЗЄЛ, підвищення ЖОЛ, зменшення ОФВ1, МОШ75, МОШ50 : ЖЄЛ >ОФВ1 < ОФВ1/ЖЄЛ ЖЄЛ = ОФВ1 < ОФВ1/
ЗАТВЕРДЖЕНО Наказ МОЗ України від 13.01.2005 № 18 Протокол лікування вроджених аномалій [вади розвитку] органів дихання (Q30-Q34) Q32 Вроджені аномалії [вади розвитку] трахеї і бронхів Q32.0 Вроджена трахеомаляція Q32.1 Інші вади розвитку трахеї Q32.2 Вроджена бронхомаляція Q32.3 Вроджений стеноз бронхів Q32.4 Інші вроджені аномалії бронхів Q33 Вроджені аномалії [вади розвитку] легені Q33.0 Вроджена кіста легені Q33.2 Секвестрація легені Q33.8 Інші вроджені аномалії легені Q33.9 Вроджена аномалія легені не уточнена Q34 Інші вроджені аномалії [вади розвитку] органів дихання Q33 ВАДИ РОЗВИТКУ ЛЕГЕНІВ Визначення і класифікація Для характеристики анатомічного і функціонального стану легенів використовують наступні терміни: норма, варіант норми, аномалія розвитку, вада розвитку. Терміном «варіант норми» позначають незначні відхилення структури органу від загальноприйнятих норм, що не мають клінічного значення. Під «аномалією» розуміють вроджені дефекти, які звичайно не проявляються клінічно і не впливають на функцію органу. Поняття «аномалія» і «варіант норми» близькі і відрізняються лише ступенем змін. При ваді розвитку функціональні порушення і/або прояви хвороби вже існують або можуть виникнути. Частота Частота виявлення вад розвитку у хворих з хронічними захворюваннями легенів (ХЗЛ) коливається від 1,5 до 50% і більш, що, очевидно, пов'язано з нечіткістю критеріїв діагностики. Класифікація 1. Вади, пов'язані з недорозвиненням бронхолегеневих структур: • агенезія легень; • аплазія легень; • гипоплазия легень. 2. Вади розвитку стінки трахеї і бронхів: А. Розповсюджені вади: • трахеобронхомегалія; • трахеобронхомаляція; • синдром Вільямса-Кемпбелла; • бронхомаляція; • бронхіолоектатична емфізема; Б. Обмежені вади розвитку стінки трахеї і бронхів: · вроджені стенози трахеї; · вроджена лобарна емфізема; · дивертикули трахеї і бронхів; · трахеобронхостравохідні нориці.
3. Кісти легенів 4. Секвестрація легенів 5. Синдром Картагенера 6. Вади розвитку легеневих судин: • агенезія і гипоплазія легеневої артерії і її гілок; • артеріальновенозні аневризми і нориці; • аномальне (транспозиція) впадання легеневих вен. НЕДОРОЗВИНЕННЯ ЛЕГЕНІВ Q33.0 Кістозна гіпоплазія При кістозній гіпоплазії (КГ) недорозвинення респіраторного відділу і стінок бронхіол приводить до формування множинних кістоподібних розширень. При гістологічному дослідженні виявляється зменшення об'єму респіраторного відділу легеневої тканини, яка зберігається лише у вигляді тонких прошарків між гроновидно розширеними бронхами і в субплевральних зонах. Альвеолярні структури змінені мало. В стінках дрібних і крупних кіст відсутні хрящові пластинки, звичайно добре виражені в бронхах відповідної генерації. КГ розглядається деякими авторами як самостійна нозологічна форма, в яку включають також полікістоз, стільникову (комірчасту) легеню. Інші автори полікістоз легені і кістозну гіпоплазію відносять до різних нозологічних форм. Як і проста гіпоплазія, КГ частіше локалізується в нижніх частках легень. Клінічні прояви КГ схожі з такими при ПГ, їх вираженість залежить від об'єму ураження і наявності інфекції; в останньому випадку притаманний вологий кашель з гнійною мокротою. На рентгенограмах виявляють множинні тонкостінні порожнини в ділянці легені, зменшення об'єму. На бронхограмах і комп'ютерних томограмах виявляються деформації і розширення бронхів, що закінчуються, колбовидними, або кулястими розширеннями. Бронхоскопія виявляє зсув трахеї і біфуркації у бік ураження і виражений гнійний эндобронхіт, який має непогамовний перебіг; під час загострення в бронхах визначається маса в'язкого гнійного секрету, що по вигляду, нагадує мокроту хворих на муковісцидоз. Диференціальна діагностика проводиться з хронічною пневмонією, полікістозом легень, поширеними вадами бронхів, муковісцидозом. Лікування хірургічне. Трахеобронхомегалія Трахеобронхомегалія (ТБМ - синдром Мунье-Куна) є вродженим надмірним розширенням трахеї і крупних бронхів. При ній стоншування хрящів трахеї і головних бронхів поєднується з кількісним і якісним дефіцитом еластичних і м'язових волокон в мембранній частині трахеї. Вада нерідко поєднується з іншими аномаліями, вона частіше зустрічається у осіб чоловічої статі. Клінічна картина варіабельна - від безсимптомної, коли діагноз встановлюється при випадковому обстеженні, до прогресуючого процесу, пов'язаного з розвитком запальних змін і дихальної недостатності. Для більшості хворих притаманний сильний кашель вібруючого характеру з гнійною мокротою, гучне дихання, що «муркотить». Нерідко виникають напади задухи, що розцінюється як бронхіальна астма. При бронхоскопії виявляються незвичайно великі розміри трахеї і бронхів, у деяких хворих - також мішковидні випинання в їх мембранній частині. Просвіт трахеї може приймати при цьому півмісяцеву форму і змінюватися при диханні. Клінічні прояви виникають рано у вигляді рецидивуючих крупу, обструктивного бронхіту або пневмонії із затяжним перебігом. Як правило, ТБМ поєднується з ураженням периферичних відділів легких (пневмосклероз, гіпоплазія), що і обумовлює часті загострення і наполегливий гнійний эндобронхіт. Дослідження ФВД виявляє обструктивні або комбіновані порушення вентиляції. Достатнім для підозри на ТБМ у дорослих рахують діаметр трахеї більше 25 мм, а правого і лівого головних бронхів 23 і 20 мм відповідно. У дітей діагноз ТБМ вірогідний, якщо діаметр трахеї на прямій рентгенограмі рівний поперечнику грудних хребців або перевищує його. Схожі зміни іноді розвиваються при низці хвороб, наприклад, при фіброзуючому альвеоліті. Перебіг і прогноз захворювання залежать від поширеності і тяжкості ураження легень. Лікування проводиться за правилами, висловленими в розділі «Хронічний бронхіт». Окремі спостереження свідчать про неприпустимість хірургічного лікування - резекції уражених ділянок легких, яка приводить до швидкого прогресування захворювання і летального наслідку. Синдром Вільямса-Кемпбелла Частота синдрому, за нашими даними, складають 2,5% від дітей, що госпіталізуються в пульмонологічний стаціонар, з хронічними хворобами легенів. Причиною захворювання - недорозвинення хрящових кілець бронхів 3-8 порядків. Дистальніше за зону ураження хрящова тканина появляється знову, крім того, хрящ зберігається в біфуркаційних кутках бронхів. Ці зміни ведуть до різкого підвищення дихальної рухливості бронхів, утрудняють їх очищення через неефективність кашлю, що приводить до формування хронічного запального процесу. В більшості випадків дефект має поширений двобічний характер, але може бути і обмеженим. Він частіше зустрічається у хлопчиків. Перші ознаки хвороби майже у всіх хворих виявляються в перші три роки життя у вигляді пневмонії або бронхіту, що протікає тривало з обструктивним синдромом, так що у 15% хворих помилково діагностується бронхіальна астма. Надалі з'являється вологий постійний кашель з гнійною мокротою, деформація грудної клітки, трансформуються кінцеві фаланги пальців. Затримка фізичного розвитку виявляється у половини хворих. При аускультації вислуховуються розсіяні вологі, переважно середньоміхурцеві хрипи в обох легенях і сухі свистячі хрипи переважно на видиху, подовження видиху. В ремісії кількість хрипів знижується, а обструктивний синдром часто зникає. Наростання дихальної недостатності з віком приводить до формування легеневого серця. Рентгенологічно видне посилення і груба деформація легеневого малюнка, часто виявляються кільцеподібні або овальні прояснення з ущільненими стінками (розширення бронхів). Пневмосклеротичні зміни локалізуються як у верхніх, так і нижніх частках легень. Бронхографія виявляє локальні розширення, головним чином, сегментарних або субсегментарних бронхів, контрастування бронхів дистальніше за ці розширення спостерігається нерідко. При використовуванні контрастної речовини, яка затримується на стінках бронхів, можливо виявляти їх спадання на вдиху і розширення на видиху. В періоді загострення бронхоскопічно виявляються різка гіперемія слизистої бронхів і велика кількість в'язкого гнійного секрету, обтуруючого сегментарні і субсегментарні бронхи. Поширений гнійний эндобронхіт характерний для хворих з двобічним ураженням легень. При огляді бронхів у половини хворих помітні різні аномалії будови бронхіального дерева, такі як трахеомаляція (10%), розширення просвітів крупних бронхів (16%), підвищена дихальна рухливість сегментарних бронхів (25%), аномалії галуження бронхіального дерева (10%), рідше - звуження просвіту крупного бронха. Під впливом лікування у більшості хворих з часом наголошується зменшення активності эндобронхіта і, нерідко, зміцнення хрящового каркаса бронхів. Цитограми бронхопульмональних змивів виявляють виражений нейтрофільоз (більш 80%) і зниження кількості альвеолярних макрофагів. Для цієї вади характерні своєрідні порушення вентиляції обструктивного типу - симптом повітряної пастки, обумовлений експіраторним колабуванням бронхів при пробах з форсованим диханням. Колапс просвіту бронхів на вдиху приводить до короткочасного припинення струменя повітря, що на спірограмі відображається у вигляді ділянки плато на кривих ОФВ, і МВЛ (мал. 1). Ці зміни обумовлюють гіпоксемію у 20% і гіперкапнію з РаСО2 вище 40 мм рт. ст. у 40% хворих. Нерідко спірографічно виявляється феномен «хвилястого видиху».
Мал. 1 Крива форсованого видиху дитини 8 років з синдромом Вільямса-Кемпбелла. З бронхіального секрету частіше за все висівається гемофільна паличка (42%), пневмокок (26%) і золотистий стафілокок (26%). Особливістю імунологічного статусу цих дітей є більша, ніж у дітей з хронічною пневмонією, вираженість гіперімуноглобулінемії G, а також більш високий рівень секреторного імуноглобуліну А. Диференційно-діагностичне коло синдрому широке - це муковісцидоз, первинні імунодефіцити, бронхіальна астма, інші поширені вади розвитку бронхів, хронічний аспіраційний синдром. Прогноз серйозний, що пов'язане (у половини хворих) з прогресуванням процесу, розвитком легеневої гіпертензії і формуванням легеневого серця. Лікування тільки консервативне, його основні цілі - боротьба з гнійним эндобронхітом, профілактика легеневого серця. Стенози трахеї Стенози трахеї є рідкісною патологією, розрізняють органічні і функціональні форми, які пов'язані з надмірною м'якістю хрящів - локальною формою трахеомаляції (див. вище). Органічні стенози, у свою чергу, діляться на первинні, пов'язані із зміною стінки трахеї, і вторинні (або компресійні), при яких трахея здавлюється ззовні. Причиною первинного органічного стенозу є дефект мембранної частини трахеї, в результаті якого хрящові кільця виявляються повністю або частково замкнутими, а просвіт - звуженим. Стеноз може бути зв'язаний і із збільшеним числом хрящових кілець або з їх великою товщиною. Стенози локалізуються звичайно в середній і нижній третині трахеї і часто поєднуються з іншими вадами розвитку легенів. Основною причиною здавлення трахеї у дітей бувають аномально розташовані судини: подвійна або праволежаща дуга аорти (задній тип) і неправильне відходження підключичних артерій від дуги аорти. Клінічно стеноз трахеї виявляється симптомами експіраторного стридора, який нерідко виявляється відразу після народження дитини. При вираженому стенозі може бути утруднений і вдих. Стридор посилюється при фізичному навантаженні, неспокої, їді і особливо при ОРВІ. У деяких дітей спостерігається гучне дихання, яке описується як «хрипляче», «тріщить», «пиляюче», іноді - наполегливий, резистентний до лікування «спастичний бронхіт» з відповідною фізикальною картиною в легенях. Експіраторний стридор може поєднуватися з часто рецидивуючим обструктивним бронхітом, з нападами задухи або менш вираженими епізодами утрудненого дихання, що нагадують круп. Звуження трахеї у ряді випадків виявляється на томограмах, КТ або при бронхографії, але основним діагностичним дослідженням є бронхоскопія. При стенозі трахеї обов'язкове і рентгеноконтрастне дослідження стравоходу для виключення здавлення ззовні, його важливо диференціювати з природженим стридором на ґрунті ларінгомаляції, аспіраційним синдромом. Прогноз органічних стенозів трахеї серйозний. Лікування хірургічне. При здавленні трахеї ззовні проводять операцію на судинах, при трахеомаляції використовують стенти для зміцнення каркаса трахеї, при ригідних стенозах проводять пластику трахеї.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-08; просмотров: 408; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.137.214.16 (0.021 с.) |