Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Бактериоскопия и посев мокротыСодержание книги Похожие статьи вашей тематики
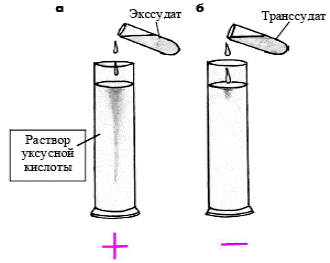
Поиск на нашем сайте Для бактериоскопического исследования предварительно готовят препарат. Вначале растирают комок мокроты между двумя предметными стёклами; затем высохший мазок фиксируют над пламенем горелки и окрашивают: для поисков микобактерий туберкулёза по Цилю-Нильсену, в других случаях - по Грамму. Чувствительность бактериоскопического метода напрямую зависит от кратности обследования пациента. Например, согласно исследованиям, однократный анализ мокроты на микобактерии туберкулёза имеет чувствительность 80-83%, двукратный анализ мокроты (в течение двух дней) - на 90-93% больше и при исследовании трёх проб мокроты (в течение трёх дней) - 95-98%. Таким образом, при подозрении на туберкулез органов дыхания необходимо исследовать не менее трёх проб мокроты. Отрицательный результат микроскопического исследования не исключает диагноз той или иной инфекции, так как мокрота пациента может содержать меньше микробов, чем может выявить микроскопическое исследование. Когда бактериоскопическое исследование не обнаруживает предполагаемого возбудителя, прибегают к посеву мокроты на питательные среды. Посев мокроты производят не позднее 2-х часов после сбора. Если подозревается туберкулёз, то сбор мокроты осуществляют в течение 3-х последовательных дней. Бактериологическое исследование позволяет идентифицировать вид микробов и определять их антибиотикочувствительность. Обычно у здоровых лиц в мокроте при посеве выявляются альфа-гемолитический стрептококк, Neisseria spp., дифтероиды. Обнаружение лишь нормальной микрофлоры ещё не означает отсутствие инфекции. Результат посева следует интерпретировать с учётом клинической картины и общего состояния пациента. Критерием этиологической значимости возбудителя будет выявления микроба в концентрации 106 в 1 мл и выше. Но к выявлению микобактерий туберкулёза в любом количестве следует отнестись со всей серьёзностью.Общий анализ мокроты и лейкограмма по количеству лейкоцитов информирует о степени активности воспалительного процесса и наличии МБТ. Обнаружение в мокроте преимущественно нейтрофилов указывает на возможную бактериальную инфекцию (пневмония, бронхоэктатическая болезнь и пр.). Выявление эозинофилов считают характерным признаком бронхиальной астмы и других аллергических заболеваний лёгких, помимо эозинофилов, можно выявить спирали Куршманна (слизистые слепки спастически суженных бронхов) и кристаллы Шарко—Ляйдена (кристаллизованные ферменты эозинофилов). Обнаружение альвеолярных макрофагов свидетельствует о том, что материал получен из глубоких отделов дыхательных путей. При содержании в альвеолярных макрофагах большого количества дериватов гемоглобина их называют сидерофагами, что говорит о возможном застое крови в малом круге кровообращения, например при декомпенсированных пороках сердца («клетки сердечных пороков») или других видах сердечной недостаточности. Для ориентировочного выявления групповой принадлежности возбудителя используют оценку результатов по Грамму. Культуральное микробиологическое исследование мокроты следует проводить при остром и инфекционном обострении хронического воспалительного процесса в бронхолегочной системе для подбора рациональной антибиотикотерапии. Иммунологическое исследование складывается из определения состояния иммунного статуса и определения неспецифической резистентности (содержание в мокроте лизоцима, интерферона, секреторного иммуноглобулина А, числа альвеолярных макрофагов). 1. Кожные пробы. 1.1. Аллергические (для выявления специфического аллергена). 1.2. Туберкулиновые (для выявления инфицирования организма туберкулезной инфекцией). 2. Серологические реакции: выявляют наличие специфических антигенов и антител в сыворотке крови. 3. Определение уровня Т-, и В-лимфоцитов и их субпопуляций, иммуноглобулинов в биологических жидкостях производится в специальных иммунологических лабораториях. Значение биохимических методов ограничено исследованием острофазовых реакций крови (СРБ, серомукоид, белковые фракции) при остром воспалительном процессе. Функциональные тесты печени, почек, гликемия и др. не дают какой-либо специфической информации, но обнаруживаемые отклонения могут указывать на поражение ряда органов и иметь прогностическое значение Анализ плевральной жидкости. Оценивают внешний вид плевральной жидкости (светлая, прозрачная, мутная, гнойная, кровянистая, хилёзная), запах, относительную плотность и содержание белка. Для постановки диагноза большое значение имеет определение природы плеврального выпота (экссудат или транссудат). Для экссудата, в отличие от транссудата, характерна более высокая относительная плотность (для транссудатов колеблется от 1,002 до 1,015, а экссудатов — выше 1,015) и содержание белка (транссудаты содержат не более 5–25 г/л белка, экссудаты — от 30 г/л и выше.). Простой способ определения природы плевральной жидкости — проведение пробы Ривальта (рис. 3), основанной на том, что капля пунктата в слабом растворе уксусной кислоты при воспалительном характере плеврального выпота образует «облачко» вследствие выпадения в осадок серомуцина. Микроскопическое исследование плевральной жидкости позволяет оценить клеточный состав (преобладание нейтрофилов при гнойном воспалении, лимфоцитов — при иммунном воспалении, эритроцитов — при гемотораксе, атипичных клеток — при опухолях плевры, например клеток мезотелиомы), а также вид микроорганизмов.
|
||
|
Последнее изменение этой страницы: 2016-04-07; просмотров: 661; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.119 (0.007 с.) |