Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Травматичні пошкодження животаСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
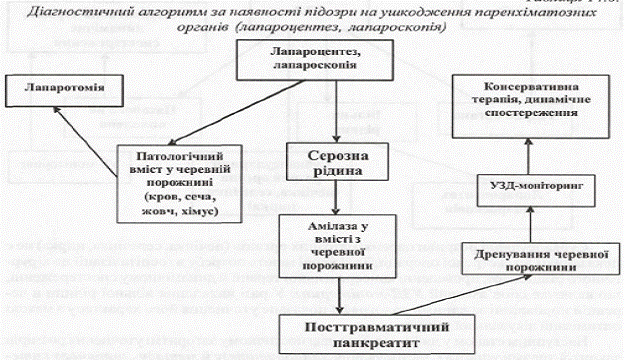
Діагностика й лікування ушкоджень живота є однією з найбільш складних проблем невідкладної хірургії. Помилки в діагностиці цієї патології—найчастіша причина ускладнень і летальних кінців. За наявності закритої травми живота найчастіше ушкоджуються паренхіматозні органи - печінка, селезінка, рідше — шлунок, кишечник, сечостатеві органи (нирки, сечовий міхур тощо) з виникненням внутрішньочеревної кровотечі й геморагічного шоку. Серед відкритих ушкоджень живота в мирний час переважають поранення холодною зброєю (ножові, колоті), у воєнний час - вогнепальні (кульові, осколкові тощо), що відзначаються тяжким перебігом і множинними ушкодженнями органів черевної порожнини. У разі порушення цілісності порожнистих органів відбувається швидкий розвиток перитоніту у зв'язку з надходженням у черевну порожнину вмісту травного каналу. За офіційною статистикою, в Україні частота ушкоджень живота становить 3,32 (2,27-4,97) на 10.000 населення. Всі ушкодження живота поділяють на закриті (без ушкодження шкірних покривів) і відкриті (за наявності проникної рани в черевну порожнину). ЗАКРИТА ТРАВМА ЖИВОТА Закриті ушкодження живота, як правило, виникають через вплив зовнішньої сили на передню черевну стінку. Такий механізм є характерним при ударі у живіт яким-небудь тупим предметом — кулаком, ногою, при автодорожній або виробничій травмі, а також при падінні з висоти або стисканні між двома масивними предметами. Іноді ушкодження внутрішніх органів може настати й без зовнішнього насильства у результаті різкого раптового скорочення м'язів черевного преса. У результаті змін внутрішньочеревного тиску, що настали раптово, може виникнути розрив патологічно зміненого органа. Це особливо стосується селезінки, що при малярії або інших патологічних станах нерідко збільшується до великих розмірів і стає дуже вразливою. Однак у більшості випадків для ушкодження внутрішньочеревних органів потрібно досить значне зовнішнє насильство. При цьому має значення місце прикладання сили. Безпосередній удар у живіт частіше викликає ушкодження шлунково-кишкового тракту, а саме тонкого кишечнику, значно рідше — товстого й ще рідше —шлунка. При ударі по спині частіше страждають заочеревинні органи—нирки, підшлункова залоза. При ударі в ділянку нижніх ребер справа або зліва ушкоджуються печінка абоселезінка. При падінні з висоти на ноги нерідко, крім заочеревинних крововиливів, виникають відриви й розриви брижі, а також відриви кишки. Удар по нижньому відділу живота при наповненому сечовому міхурі викликає розрив його стінки. При ізольованому ушкодженні черевної стінки найчастіше виникають забиття, гематоми, надриви, а в деяких випадках - повні розриви м'язів живота. Останні найчастіше бувають при прямому ударі по скороченому м'язу. Сприятливим фактором може бути та чи інша патологія м'яза (ценкерівське переродження при черевному тифі тощо). При розривах м'язів у їх проекції утворюється гематома, що залежно від анатомічних особливостей носить відмежований або розповсюдже ний характер і пальпується у вигляді болючого інфільтрату, що виник як наслідок травми. При ударі по бічній стінці живота може відбутися розрив всіх шарів черевної стінки, крім шкіри, що призведе до формування „травматичної грижі", і внутрішні органи, що випали, пальпуються безпосередньо під шкірою. У деяких випадках ушкодження органів черевної порожнини виникає й без значного зовнішнього насильства. Прикладом може служити розрив кишкової петлі в грижовому мішку. Закрита травма живота того чи іншого походження може викликати ушкодження тільки передньої черевної стінки або органів черевної порожнини, а також заочеревинного простору. Іншими словами, правильність лікувальної тактики насамперед буде визначатися своєчасним виявленням наявності або відсутності ушкоджень внутрішніх органів. Всі закриті травми живота поділяються на дві групи: - без ушкодження органів черевної порожнини; - з ушкодженням органів черевної порожнини. ДІГНОСТИКА Й ДИФЕРЕНЦІАЛЬНА ДІАГНОСТИКА ЗАКРИТИХ УШКОДЖЕНЬ ЖИВОТА Головне завдання, що доводиться вирішувати лікареві біля ліжка хворого, полягає в тому, чи наявне тільки ізольоване ушкодження передньої черевної стінки або є ще й ушкодження органів черевноїпорожнини й заочеревинного простору. Клінічна картина ушкодження органів черевної порожнини й/або заочеревинного простору в результаті закритої травми живота складається з таких основних симптомів: - шоку; - внутрішньої кровотечі; - перитоніту. Якщо під час первинного огляду хворого, а саме на основі даних об'єктивного огляду у хворого виявлено клінічні ознаки перитоніту або внутрішньочеревної кровотечі, то це є абсолютним показанням до виконання екстреного оперативного втручання. У разі підозри на внутрішньочеревну кровотечу хворих оперують без зволікання з паралельною корекцією крововтрати під час операції. У хворих з ознаками перитоніту доцільним є проведення короткочасної передопераційної підготовки протягом 2 годин з моменту госпіталізації до хірургічного стаціонару. Найбільші труднощі виникають у разі необхідності визначення лікувальної тактики в пацієнтів, які вступають із закритою травмою живота й сумнівною клінічною картиною, іншими словами, коли немає переконливих даних на користь перитоніту й/або кровотечі (Табл. 1.). Табл. 5.
Скарги в такої групи хворих малоінформативні, оскільки більшість потерпілих турбує біль у животі. Однак описано низку симптомів, характерних для ушкодження того чи іншого органа. Так, за наявності внутрішньочеревної кровотечі хворі найчастіше вказують на іррадіацію болю в ділянку ключиці (симптом Елекера)' розриву печінки – в зону правого плеча (симптом Кера), а також відзначається френікус симптом. Для травми дванадцятипалої кишки характерна іррадіація болю в яєчко. Під час вступу до стаціонару потерпілого з підозрою на закриту травму живота обстеження хворого починають із ретельного збирання анамнезу з метою уточнення механізму травми, що дозволить припустити обсяг і тяжкість ушкоджень, а також визначити послідовність подальших лікувально-діагностичних заходів. У разі вкрай тяжкого стану хворого, коли продуктивний контакт із ним утруднений, але є анамнестичнідані на користь сукупної (комбінованої), зокрема закритої травми живота (відсутні явні ознаки ушкодження внутрішніх органів), на першому етапі комплексного лікування можливою є госпіталізація потерпілого до відділення інтенсивної терапії з одночасним проведенням коригувальної протишокової терапії й дообстеження. Принципове значення для визначення подальших лікувально-діагностичних заходів мають дані об'єктивного огляду, основним завданням якого є визначення тяжкості стану хворого, а також підтвердження або виключення ушкодження внутрішніх органів, іншими словами, проведення диференціальної діагностики між ізольованим ушкодженням передньої черевної стінки й травмою органів черевної порожнини й/або заочеревинного простору. Під час огляду хворого необхідно ретельно звертати увагу на наявність ушкоджень шкірних покривів - саден, підшкірних гематом, підшкірної емфіземи й крепітації, їх локалізацію та поширеність. Першочерговими діагностичними тестами під час обстеження пацієнтів з підозрою на закриту травму живота повинне стати вимірювання характеру й частоти пульсу, рівня артеріального тиску, складу периферичної крові (особливо показники еритроцитів і гемоглобіну), загального аналізу сечі (за необхідності взяття проводиться катетером), діастазу сечі. Однією з ранніх і частих ознак ушкодження внутрішніх органів є обмеження екскурсії передньої черевної стінки. Характерними клінічними проявами при ушкодженні паренхіматозних органів (печінки, селезінки) є внутріочеревинна кровотеча, що проявляється блідістю шкірнихпокривів, частим пульсом, збудженням, що змінюється сонливістю, апатією, позіханням. У потерпілих з тяжкою політравмою, а також у літніх пацієнтів і хворих у стані алкогольної інтоксикації в перші години внутрішньочеревної кровотечі захисне напруження м'язів живота не виражене або може бути повністю відсутнім і навпаки: ізольована черепно-мозкова травма може симулювати гострий живіт. За наявності ушкоджень порожнистих органів у клінічній картині превалюють симптоми подразнення очеревини – напруження м'язів черевної стінки, біль. Симптоми швидко прогресують, біль у животі наростає, з'являється здуття живота, затримка випорожнення й газів, розвивається картина перитоніту. З метою диференціальної діагностики, крім пальпації живота, обов'язковим методом діагностики є перкусія, яка дозволяє виявити притуплення перкуторного звуку у разі скупчення рідини (крові) або відсутність печінкової тупості за наявності перфорації порожнистого органа. Становить інтерес прийом Галанса з метою виявлення вільної рідини в черевній порожнині: якщо визначається притуплення перкуторного звуку в певній ділянці живота, хворого перевертають на бік і повторюють перкусію; якщо притуплення перкуторного звуку зникає з його одночасною появою на протилежному боці (на якому лежить потерпілий), можна з більшою впевненістю стверджувати про наявність рідини (крові) у черевній порожнині. Аускультація живота дозволяє одержати додаткову інформацію про ступінь вираженості ушкодження внутрішніх органів. Збережена перистальтика—сприятливий симптом. У той же час аускультація дозволить відзначити зменшення або повну відсутність перистальтики кишечнику, почути крепітуючі звуки, характерні для підшкірної емфіземи або переломів ребер, виявити „атипову" перистальтику в нехарактерних місцях (грудна клітка), почути патологічні шуми (шум плескоту). Аускультацію слід проводити до пальпації, щоб виключити ймовірність псевдопозитивних результатів як реакцію на подразнення органів шлунково-кишкового тракту. Під час ректального (вагінального) огляду можна виявити нависання тазової очеревини та її болючість, що буде свідчити про наявність патологічного вмісту в порожнині малого таза. Наявність крові в ампулі прямої кишки може свідчити про травму лівої половини ободової кишки. Для виключення травми органів черевної порожнини й заочеревинного простору на основі даних об'єктивного огляду хворі підлягають госпіталізації до хірургічного стаціонару з метою проведення динамічного спостереження й консервативних заходів. Госпіталізація є обов'язковою, оскільки не можна випускати з виду „двофазні" травми внутрішніх органів (субкапсулярні розриви печінки, селезінки тощо) зі стертою клінічною картиною під час вступу й тяжкими наслідками надалі (Табл. 2.). Табл. 6.
Якщо дані об'єктивного огляду малоінформативні, з метою підтвердження або виключення травми внутрішніх органів вдаються до використання додаткових (інструментальних методів) діагностики (Табл. 3.). Табл. 7.
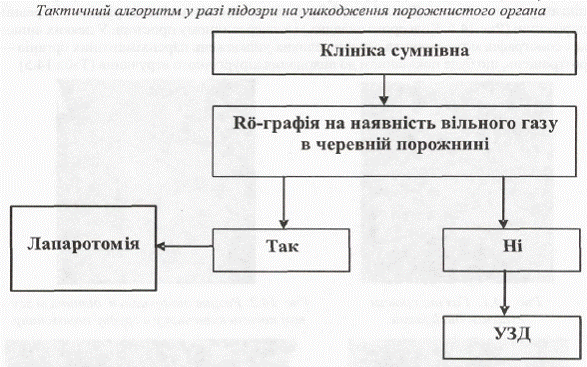
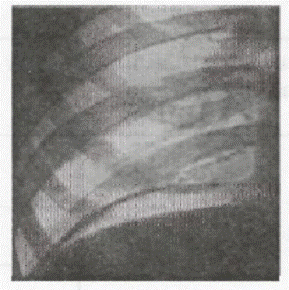
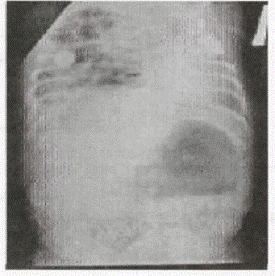
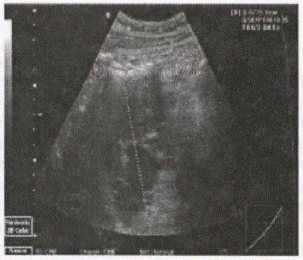
У разі підозри на ушкодження порожнистих органів проводиться оглядова рентгенографія черевної порожнини з метою виявлення вільного газу (Рис.2.) під куполами діафрагми й зсуву органів черевної порожнини в грудну клітку (Рис.3.), а також наявність ретропневмоперитонеуму. Крім перерахованих вище симптомів, що свідчать про ушкодження внутрішніх органів, рентгенологічна діагностика дозволяє підтвердити або виключити травму окремих органів. З цією метою виправданим є використання водорозчинних контрастних речовин. Так, у разі підозри на розрив сечового міхура (особливо позаочеревинного), проводиться цистографія (Рис. 4.), а в деяких випадках так звана „об'ємна" проба. її сутність полягає в тому, що після катетеризації сечового міхура й видалення залишкової сечі в його порожнину вводять стерильний ізотонічний розчин. Після експозиції протягом 10-15 хв. розчин видаляють. Кількість виведеного розчину повинна відповідати введеному. Якщо відзначено зменшення кількості отриманої рідини, то найчастіше це є наслідком розриву сечового міхура й перерозподілу введеного розчину з його просвіту в черевну порожнину або в заочеревинний простір. За наявності підозри на розрив товстої кишки показана ургентна іригографія, а у разі підозри на атиповий розрив шлунка (дванадцятипалої кишки) - введення в його порожнину повітря (пневмогастрографія) або контрастної речовини. В умовах спеціалізованих центрів можливим є виконання целіакографіїз метою виявлення екстравазатів за наявності травми печінки, селезінки або нирок. Непрямою ознакою травми органів черевної порожнини є високе стояннядіафрагми. Якщо підтверджено ушкодження органів черевної порожнини або заочеревинного простору, проводиться екстрене оперативне втручання, але якщо переконливих даних при рентгенографії не отримано, а клініка залишається сумнівною, наступним діагностичним тестом є ургентна сонографія. Ургентне ультразвукове дослідження в деяких пацієнтів дозволяє діагностувати наявність порожнинних структур у паренхіматозних органах, що свідчать про розвиток підкапсульних гематом (Рис. 5., 6.), а також наявність вільної рідини в черевній порожнині і заочеревинному просторі. У деяких випадках сонографія може виявити ознаки великих ушкоджень паренхіматозних органів —розтрощень, що буде показанням до виконання хірургічного втручання (Табл. 8).
Рис. 2. Газ під правим куполом діафрагми.
Рис.3. Розрив діафрагми в дитини зі зсувом петель кишечнику в грудну порожнину.
Рис. 4. Цистограма: контрастна речовина надходить у вільну черевну порожнину.
Рис. 5. Посттравматична гематома правої частки печінки.
Рис. 6. Підкапсульна гематома селезінки.
Табл. 8.
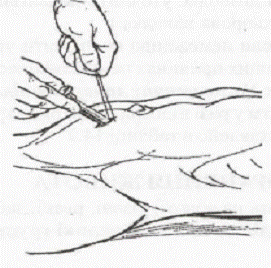
Субкапсулярні розриви паренхіматозних органів (печінка, селезінка, нирка) не є показанням до екстреної операції. Такі хворі мають потребу в госпіталізації до хірургічного стаціонару, проведенні консервативної терапії й динамічному спостереженні, що включає обов'язковий УЗД-моніторинг. У разі виявлення вільної рідини в черевній порожнині за даними сонографії показане уточнення його характеру з метою оптимізації лікувальної тактики. Наступним етапом у диференційно-діагностичному алгоритмі уточнення розмірів закритої травми живота є застосування лапароцентезу й методу „шарячого катетера" (хоча більш інформативною є лапароскопія за наявності відповідного устаткування). (Рис. 7.).
Рис. 7. Лапароцентез
Рис. 8. Лапароскопія Катетер вводять через розріз або троакарний доступ по середній лінії живота нижче пупка в різні відділи черевної порожнини. Цей метод дозволяє оцінити характер патологічного вмісту — крові, кишкового вмісту, сечі. З метою об'єктивізації дослідження виправданим є застосування так званого перитонеального лаважу, що передбачає після накладення лапароцентезу введення в черевну порожнину до 1 л ізотонічного розчину хлориду натрію. Після незначної експозиції для рівномірного поширення розчину в черевній порожнині рідина евакуюється й оцінюється її характер. Наявність патологічного вмісту буде переконливим доказом ушкодження внутрішніх органів і показанням до операції (Табл. 9.). Таблиця 9.
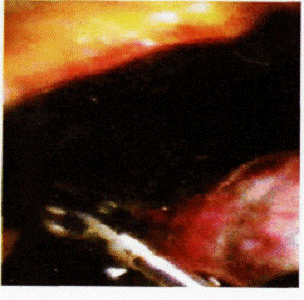
За наявності звичайного лапароскопа або відеолапароскопічного устаткування можна замість лапароцентезу відразу починати безпосередню візуалізацію черевної порожнини — діагностичну лапароскопію, яка дозволяє уточнити локалізацію й характер ушкоджень (Рис. 8, 9.). За наявності сумнівної клінічної картини, коли неможливо виключити ушкодження внутрішніх органів, а також коли з тих чи інших причинах неможливо застосувати додаткові методи діагностики, слід виконати діагностичну лапаротомію. Загальний лікувально-діагностичний алгоритм у разі підозри на закриту травму живота з ушкодженням внутрішніх органів представлено в таблиці 9.
Рис. 9. Лапароскопія: кров і згустки у черевній порожнині
|
||||
|
Последнее изменение этой страницы: 2016-08-16; просмотров: 568; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.128.171.84 (0.011 с.) |