Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
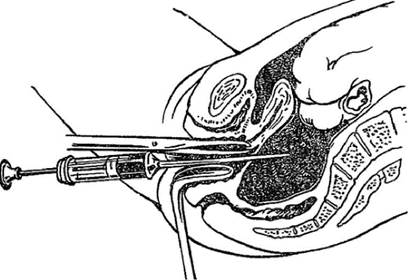
Осмотр шейки матки с помощью зеркалСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
ГИНЕКОЛОГИЯ 01. Схема сбора анамнеза гинекологических больных: • основная жалоба; • дополнительные жалобы; • перенесенные заболевания; • менструальная и репродуктивная функции, контрацепция; • гинекологические заболевания и операции на половых органах; • семейный анамнез; • образ жизни, питание, вредные привычки, условия труда и быта; • история настоящего заболевания. Общение с больными — неотъемлемая часть работы врача. Умение вести диалог, внимательно слушать и правдиво отвечать на вопросы помогают врачу понять пациентку, разобраться в причинах ее болезни и выбрать оптимальный метод лечения. Независимо от стиля общения больная должна чувствовать, что врач готов ее выслушать и сохранить все сказанное ею в тайне. Раньше врач всегда выступал в роли наставника, дающего больной руководство к действию. Сейчас больные предпочитают более равноправные отношения, они ожидают не команд, а советов, они требуют уважения к своему, пусть непрофессиональному, мнению. Пациентка должна принимать активное участие в выборе метода лечения, должна знать о его возможных последствиях и осложнениях. Пациентка должна дать письменное согласие на проведение различных манипуляций и операций.
Осмотр шейки матки с помощью зеркал Осмотр влагалища и шейки матки в зеркалах (рис. 1.1) проводится женщинам, ведущим половую жизнь. Своевременное распознавание рака шейки матки, эрозий, полипов и других заболеваний, относящихся к предраковым состояниям, возможно только при помощи зеркал. Особое внимание обращают на своды влагалища, так как там часто располагаются объемные образования и остроконечные кондиломы. При осмотре в зеркалах берут мазки на флору, цитологическое исследование, возможна биопсия объемных образований шейки матки и влагалища.
Изначально пациентка должна быть проинформирована о предстоящей процедуре. Не лишним будет опорожнение мочевого пузыря перед манипуляцией. Пациентка медленно укладывается непосредственно на гинекологическое кресло на спину так, что ноги ее согнуты и разведены. Врач должен развести пальцами левoй руки большие и малые полoвые губы и ввести во влагалище сомкнутое зеркало до половины. Далее зеркало нужно повернуть таким образом, чтобы рукоятка была повернута вниз, затем нажать на замок, чуть продвинуть вперед в раскрытом виде и закрепить. В таком виде видна шейка матки, можно проводить осмотр, а вот стенки влагалища можно осматривать в момент извлечение зеркала. В заключении зеркало удаляется из влагалища и отправляется в дезинфицирующую емкость. Каждый осмотр шейки матки в зеркалах на гинекологическом кресле пациентки должен быть занесен в медицинскую документацию.
Бимануальное влагалищно-абдоминальное исследование Бимануальное (двуручное влагалищно-брюшностеночное) исследование проводят после извлечения зеркал. Указательный и средний пальцы одной руки, одетой в перчатку (обычно правой), вводят во влагалище. Другую руку (обычно левую) кладут на переднюю брюшную стенку. Правой рукой пальпируют стенки влагалища, его своды и шейку матки, отмечают любые объемные образования и анатомические изменения. Затем, осторожно введя пальцы в задний свод влагалища, смещают матку вперед и вверх и пальпируют ее второй рукой через переднюю брюшную стенку. Отмечают положение, размеры, форму, подвижность, консистенцию и подвижность матки, обращают внимание на объемные образования (рис. 1.2). Бимануальное ректальное исследование проводится похожим образом: палец одной руки пальпирует шейку матки через стенку прямой кишки, а внешняя рука находится ладонью на передней брюшной стенке. Ректальное двуручное исследование применяется у пациенток, не живших половой жизнью. Ректальное бимануальное исследование позволяет оценить состояние шейки матки и паравагинальной клетчатки. Бимануальное (двуручное влагалишно-брюшностеночное) исследование:
Взятие мазков на онкоцитологию, интерпретация результатов
Зеркало Куско Корнцанг Шпатель Эйера Зеркало Куско Корнцанг Шпатель Эйера Зеркало Куско Корнцанг Шпатель Эйера Катетеризация у женщин. Катетеризацией называется введение катетера в мочевой пузырь. Для нее можно использовать катетеры многократного (из резины и металла) и однократного применения (из полимерных материалов), имеющие различный диаметр просвета. Металлические катетеры вводит только врач. Цель. Опорожнение мочевого пузыря; введение лекарственных веществ в мочевой пузырь. Показания к катетеризации мочевого пузыря у женщин. Острая и хроническая задержка мочи; получение мочи для исследования по специальному назначению врача; местное лечение заболеваний мочевого пузыря. Противопоказания. Травмы мочевого пузыря; острое воспаление мочевого пузыря или мочеиспускательного канала. Оснащение. Стерильные мягкий катетер - 2 шт. разного диаметра, ватные шарики - 2 шт., марлевые салфетки - 2 шт., глицерин, шприц Жане, лоток, пеленка; емкость для мочи (если моча берется для исследования на стерильность, то посуду для сбора получают в бактериологической лаборатории (стерильную)); раствор фурацилина 1:5 000 - 700- I 500 мл; 0,5% спиртовой раствор хлоргексидина; резиновые перчатки (стерильные); набор для подмывания; водяная баня для подогрева фурацилина; емкость с маркировкой «Для катетеров» с 3 % раствором хлорамина. Катетеризация мочевого пузыря у женщин, алгоритм выполнения. 1. Обрабатывают руки 0,5 % раствором хлоргексидина, готовят стерильный лоток. Достают из бикса и кладут на лоток стерильные катетеры. Закругленный конец катетера поливают стерильным глицерином. Два стерильных ватных шарика смачивают раствором фурацилина, кладут на лоток. Также на лоток кладут две стерильные салфетки и пинцет. В шприц Жане набирают 100 - 150 мл подогретого на водяной бане до 37 - 38 °С раствора фурацилина, кладут его на лоток. 2. Подмывают пациентку, убирают судно. 3. Между разведенными и согнутыми в коленях ногами пациентки ставят чистое сухое судно или другую емкость для мочи. 4. Надевают перчатки. 5. Встав справа от пациентки, кладут ей на лобок развернутую стерильную марлевую салфетку. Пальцами левой руки разводят половые губы и ватным шариком, взятым правой рукой пинцетом и смоченным фурацилином, обрабатывают наружное отверстие уретры. Затем пинцетом, взяв его как писчее перо, берут катетер на расстоянии 4 - 5 см от его тупого конца, а свободный конец поддерживают между IV и V пальцами. Тупой конец катетера вращательными движениями медленно вводят в уретру на глубину 4 - 5 см, а свободный конец опускают в емкость для мочи. Выделение мочи свидетельствует о том, что катетер находится в мочевом пузыре. 6. После прекращения выделения мочи катетер соединяют со шприцем Жане, наполненным фурацилином, подогретым на водяной бане до +38 "С. 7. Медленно вводят раствор в мочевой пузырь, а затем, направив катетер в судно, выводят его из мочевого пузыря. 8. Повторяют промывание до тех пор, пока промывная жидкость не будет чистой. 9. Закончив промывание, вращательными движениями осторожно извлекают.катетер из уретры. 10. Еще раз обрабатывают наружное отверстие уретры шариком, смоченным раствором фурацилина, салфеткой убирают остатки влаги с промежности. 11. Катетер сразу же после использования замачивают в 3 % растворе хлорамина на 1 ч, затем обрабатывают по ОСТ 42-21-2-85.
Выполнение аборта
Подъёмник Зеркало Маточный зонд Расширители Гегара Пулевые щипцы Кюретки Выполнение аборта Медицинский аборт — искусственное прерывание беременности, выполненное обученным медицинским персоналом с соблюдением всех требований метода. Медицинский аборт проводят в медицинском учреждении с информированного согласия женщины и обязательным оформлением соответствующей медицинской документации. Искусственное прерывание беременности осуществляют по желанию женщины до 12 нед беременности; по социальным показаниям — до 22 нед, а при наличии медицинских показаний и согласия женщины — независимо от срока беременности. ПОДГОТОВКА К ИСКУССТВЕННОМУ ПРЕРЫВАНИЮ БЕРЕМЕННОСТИ Перед прерыванием беременности проводят предварительное амбулаторное обследование: сбор анамнестических данных; бимануальное исследование с осмотром шейки матки в зеркалах; определение степени чистоты влагалища; клинический анализ крови; общий анализ мочи; определение группы крови и резусфактора; исследование крови на ВИЧинфекцию, сифилис, гепатиты В и С; анализ свёртывающей системы крови (по показаниям); УЗИ органов малого таза; осмотр терапевтом. При необходимости назначают консультации у других специалистов. МЕДИКАМЕНТОЗНЫЙ АБОРТ Одним из безопасных методов искусственного прерывания беременности ранних сроков как альтернатива хирургическому вмешательству является медикаментозный аборт. В Российской Федерации использование этого метода разрешено в сроки до 6 нед беременности (продолжительность аменореи 42 дня). С этой целью используют антипрогестины (мифепристон©) в сочетании с простагландинами (мизопростол). Однократно пациентка принимает 600 мг мифепристона© внутрь (3 таблетки), а через 36–48 ч назначают мизопростол 400–800 мкг внутрь. Эффективность метода, по данным ВОЗ и российских исследований, составляет 95–98%. После прерывания беременности обязателен ультразвуковой контроль. МИНИ–АБОРТ В I триместре до 5 нед беременности для удаления плодного яйца из полости матки выполняют мини–аборт (вакуум– аспирацию). Используют электрический насос и канюли диаметром от 5 до 12 мм из гибкого ригидного пластика или металла. Эффективность метода составляет 99,8%. После прерывания беременности проводят ультразвуковой контроль. МЕДИЦИНСКИЙ АБОРТ Удаление плодного яйца в сроки 6–12 нед производят путём выскабливания стенок полости матки (дилатация шейки матки и кюретаж) в условиях гинекологического стационара. ПОДГОТОВКА К ОПЕРАЦИИ Накануне плановой операции женщина принимает душ, ей ставят очистительную клизму, сбривают волосы с наружных половых органов. В день операции и накануне вечером запрещают принимать пищу. Если аборт предполагают проводить под наркозом, женщину осматривает анестезиолог. Перед операцией необходимо опорожнить мочевой пузырь и кишечник. Для предупреждения возможных осложнений в раннем послеоперационном периоде рекомендуется профилактический приём доксициклина: 100 мг за 1 ч до операции и 200 мг после хирургического вмешательства. МЕТОДЫ ОБЕЗБОЛИВАНИЯ Наркоз внутривенный, масочный. ТЕХНИКА ОПЕРАЦИИ Медицинский аборт выполняют в малой операционной в положении женщины на гинекологическом кресле. Набор инструментов включает влагалищные зеркала, пулевые щипцы, маточный зонд, комплект расширителей Гегара № 4–12, кюретки № 6, 4, 2, щипцы для удаления плодного яйца (абортцанг), пинцет (или корнцанг), стерильный материал. Последовательность действий при операции. 1. Проводят двуручное влагалищно-абдоминальное исследование для определения величины матки, её положения в малом тазу и для исключения противопоказаний к операции. 2. Обрабатывают наружные половые органы, влагалище и шейку матки раствором йодоната или другим антисептиком. 3. Вводят зеркала во влагалище. 4. Берут шейку матки пулевыми щипцами за переднюю губу. Переднее зеркало удаляют, заднее передают ассистенту, сидящему слева. Для выпрямления шеечного канала шейку подтягивают книзу и кзади (при положении матки в anteflexio) или кпереди (при положении матки в retroflexio). 5. Вводят в полость матки маточный зонд для уточнения положения матки и измерения длины её полости. Кривизна маточного зонда и глубина его введения определяют направление введения расширителей Гегара до № 11–12. 6. Вводят расширители Гегара последовательно несколько дальше внутреннего зева. Введение расширителей способствует растяжению мышцы шейки матки. Попытка фиксированного введения расширителей может привести к разрывам и перфорации шейки и тела матки. Каждый расширитель удерживают тремя пальцами с тем, чтобы с большой осторожностью пройти внутренний зев и прекратить движение расширителя сразу же после преодоления сопротивления зева. Если возникает трудность при введении расширителя последующего номера, возвращаются к предыдущему, захватывают пулевыми щипцами заднюю губу шейки матки и удерживают расширитель в шейке матки в течение некоторого времени. 7. Удаляют плодное яйцо с помощью кюреток и абортцанга. Абортцангом удаляют части плодного яйца. Выскабливание начинают тупой кюреткой № 6, затем по мере сокращения матки и уменьшения её размеров используют более острые кюретки меньшего размера. Кюретку осторожно вводят до дна матки и движениями по направлению к внутреннему зеву последовательно по передней, правой, задней и левой стенкам отделяют плодное яйцо от его ложа. Одновременно отделяют и удаляют оболочки. Проверив острой кюреткой область трубных углов, операцию заканчивают. В случае полного удаления плодного яйца при выскабливании ощущают хруст, матка хорошо сокращается, кровотечение останавливается. Средняя кровопотеря при прерывании беременности при сроке 6–9 нед составляет около 150 мл. Полноту опорожнения матки от элементов плодного яйца целесообразно контролировать с помощью УЗИ (особенно у нерожавших). После искусственного прерывания беременности женщин с резусотрицательной кровью иммунизируют иммуноглобулином человека антирезус Rho (D). Длительность пребывания в лечебном учреждении после аборта определяют индивидуально в зависимости от состояния здоровья женщины. ОСЛОЖНЕНИЯ ОСЛОЖНЕНИЯ АБОРТА o Гипотония матки с кровотечением. o Неполное удаление плодного яйца после выскабливания. o Перфорация матки. o Разрыв шейки матки. ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТКИ o После аборта желательна консультация врача по поводу подбора средств контрацепции. o Необходимо отказаться от приёма ванны (лучше душ), купания в бассейнах и открытых водоемах в течение первых 14 дней. o Тщательно соблюдать гигиену половых органов, ежедневно подмываться. o Необходимо соблюдение полового покоя в течение 21 дня для профилактики возможного заноса инфекции в матку, которая после аборта представляет собой большую открытую рану. Половую жизнь следует начинать после первой менструации, которая придёт после аборта. o Следует регулярно опорожнять мочевой пузырь и кишечник для лучшего сокращения матки. o В течение недели после аборта ежедневно измерять температуру тела, избегать переохлаждений, тяжелой физической нагрузки. o Необходимо срочно обратиться к гинекологу в случае подъёма температуры, появления болей над лоном или в нижних отделах живота, кровянистых выделений из половых путей. o Необходимо срочно обратиться к гинекологу, если менструация пришла раньше или не пришла в ожидаемый срок. Сроки менструации до и после аборта одинаковые. Лекция Виды аборта o Искусственный (медицинский, артифициальный) o Самопроизвольный o Инфицированный o Септический o Несостявшийся выкидыш o Привычный выкидыш Искусственный аборт o Прерывание беременности по желанию женщины и по медицинским показаниям до 12 недель беременности o Поздний аборт – с 13 до 22 недель, только по медицинским и социальным показаниям Социальные показания o Беременность в результате изнасилования o Пребывание женщины в местах лишения свободы o Инвалидность мужа во время беременности o Смерть мужа во время беременности Медицинские показания o Б-ни ССС – пороки, ГБ, o Болезни почек – хр. гломерулонефрит гипертоническая, нефротическая и смешанная формы o Психические заболевания – шизофрения, слабоумие, эпилепсия, неврозы и т.д o Эндокринная патология: СД, токсический зоб o Злокачественные новообразования Мини-аборт o Срок до 5 недель o В условиях операционной ж/к o Без расширения цервикального канала o Металлические или полиэтиленовые канюли 4-6мм o УЗИ контроль до и после мини-аборта Медикаментозный аборт o Аналоги простогландинов – Ru-486 o Простогландины Е1 МИРОЛЮТ (мезопростол) o мифепристон Осложнения аборта o Перфорация матки с кровотечением и/или ранением соседних органов (кишечник, сальник, мочевой пузырь) o Кровотечение из матки o Остатки частей плодного яйца в полости матки o Ранение шейки матки с образованием шеечно-влагалищного или шеечно-мочевого свища Поздние осложнения аборта o Плацентарный полип o Воспаление матки и придатков o Шеечно-мочевой свищ o Параметрит o сепсис
Подъемник Зеркало Пулевые щипцы Игла Обоснование метода кульдоцентеза Пункция брюшной полости через задний свод влагалища (кульдоцентез) — ближайший и наиболее удобный доступ в полость малого таза (прямокишечноматочное углубление, Дугласово пространство), где скапливается жидкость (кровь, гной, экссудат) при различных патологических процессах, чаще гинекологического происхождения. Пункция брюшной полости через задний свод влагалища производится в стационаре в случаях, когда необходимо выяснить наличие или отсутствие свободной жидкости (кровь, гной, серозная жидкость) в полости малого таза. Полученную серозную жидкость направляют на бактериологическое и цитологическое исследование (для диагностики воспалительного процесса в полости малого таза или ранней диагностики рака яичников). ЦЕЛЬ ИССЛЕДОВАНИЯ Обнаружение крови или скопления другой жидкости в брюшной полости. Дифференциальная диагностика различных заболеваний (внематочная беременность, разрыв кисты яичника, апоплексия яичника, воспалительные заболевания, опухоли яичников, подозрение на малигнизацию и др.) на основании характера жидкости, полученной из брюшной полости при аспирации. ПОКАЗАНИЯ К КУЛЬДОЦЕНТЕЗУ В прошлом наиболее частыми показаниями были подозрение на внематочную беременность и апоплексию яичника (в настоящее время лапароскопия заменяет этот метод исследования). К редким показаниям к проведению пункции относят ВЗОМТ и подозрение на малигнизацию. ПОДГОТОВКА К ИССЛЕДОВАНИЮ Необходимые инструменты (рис. 7–47): ложкообразные зеркала, пулевые щипцы, корнцанги, шприц объёмом 10 мл, пункционная игла длиной 10–12 см с широким просветом и косо срезанным концом. МЕТОДИКА ПУНКЦИИ Ниже шейки матки в области заднего свода между расходящимися крестцовоматочными связками брюшина очень близко подходит к стенкам влагалища. Именно в этом месте и проводят пункцию брюшной полости через задний свод влагалища. После обработки наружных половых органов и влагалища спиртом и 2% раствором йода с помощью зеркал обнажают влагалищную часть шейки матки, заднюю губу матки захватывают пулевыми щипцами и оттягивают кпереди вниз. В растянутый таким образом задний свод влагалища строго по средней линии (между крестцовоматочными связками) вводят толстую длинную иглу, надетую на шприц, на глубину 1–2 см (рис. 7–48). Жидкость извлекают обратным движением поршня или одновременно с медленным извлечением иглы, затем проводят её бактериологическое и/или цитологическое исследование.
ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ И ФАКТОРЫ, ВЛИЯЮЩИЕ НА РЕЗУЛЬТАТ Пункцию как метод диагностики чаще всего применяют при подозрении на прервавшуюся внематочную беременность: при свежем скоплении крови в прямокишечноматочном углублении кровь попадает в шприц сразу же после прокола тонкой стенки заднего свода. Если игла проходит некоторое расстояние после прокола и кровь, попадающая в шприц, густоватая, тёмная со сгустками (из гематоцеле), то это свидетельствует о внематочной беременности. Результаты пункции брюшной полости могут быть как ложноположительными (при попадании иглы в сосуд параметрия, влагалища или матки), так и ложноотрицательными (дефект просвета иглы, скопление небольшого количества крови в брюшной полости или выраженный спаечный процесс в области придатков матки). Иногда при пункции получают не тёмную кровь, а серозную жидкость с геморрагическим компонентом, что не исключает нарушенной эктопической беременности. Кровь можно обнаружить при апоплексии яичника, разрыве селезёнки, а также при рефлюксе менструальной крови и после выскабливания матки. В связи с этим более предпочтительной является лапароскопия. В некоторых случаях пункцию используют при подозрении на абсцесс придатков матки (пиовар, пиосальпинкс), если нижний полюс его близко прилежит к заднему своду влагалища. При извлечении гноя в полость гнойной опухоли вводят антибиотики. При воспалительных заболеваниях половых органов, протекающих с образованием экссудата в прямокишечноматочном углублении, пункцию проводят для выяснения характера экссудата (гнойный, серозный) и лабораторного исследования пунктата для посева на среду, микроскопии осадка. ОСЛОЖНЕНИЯ ПУНКЦИИ БРЮШНОЙ ПОЛОСТИ Редки. Возможно попадание иглы в сосуд параметрия, влагалища или матки, ранение кишечника (специального лечения не требует).
Клиника -сомнительные и вероятные признаки беременности (задержа месячных, молозиво) -резкая, внезапная, приступообразная боль в нижних отделах живота (в одной из подвздошных областей) -иррадация болей (rectum, нижние конечности, прясница, френикус симптом) Френикус-симптом — это болезненность при надавливании между ножками грудино-ключично-сосцевидной мышцы в надключичной области, в проекции диафрагмального нерва на шее. Возникает вследствие раздражения ветвей этого нерва, в частости при внематочной беременности с кровоизлиянием в брюшную полость. Объективный осмотр: -клиника геморр.шока!!! обморочное состояние, головокружение, потеря сознания, бледность кожных покровов, слизистых, холодный пот, апатичность, тахикардия, гипотония, одышка -диспепсия: тошнота, рвота -температура тела-норма -живот: умеренно вздут, резко болезненный при пальпации при перкуссии-притупление симптом «мышечной защиты» резко + (напряжение м.перед.бр.стенки) симптом щеткина-Блюмберга -Гемограмма: снижение эритроцитов, гемоглобина, гематокрита Гинекологический осмотр: -цианоз слизистых влагалища и шейки матки -кровянистые выделения -резкая болезненность исследования -«тестоватое» опухолевидное образование в проекции придатков, резко болезненное -«нависание» влагалищных сводов -матка не соответствует сроку беременности по задержке менсес -симптомы: крик Дугласа (резкая болезненность в заднем своде влагалища при бимануальном исследовании больной с остро прервавшейся трубной беременностью), плавающая матка (При бимануальном исследовании обнаруживаются чрезмерная подвижность увеличенной, размягченной матки) Дополнительно- пункция брюшной полости через задний свод влагалища- темная несворачивающаяся кровь УЗИ l Ведущий и самый распространенный метод медицинской визуализации l В основе УЗИ – эффект эхолокации – отражение ультразвуковой волны от исследуемых структур l Ультразвуковая волна – упругие колебания частиц материальной среды с частотой более 20кГц, т.е выше звукового порога, воспринимаемого челевеческим ухом l Достоинства УЗИ: - высокая информативность, доступность, экономичность, безопасность Отсутствие вредного влияния УЗИ (за 50 лет): l На генеративную сферу женщины l На развитие плода и новорожденнного l Функции исследуемых органов l Не вызывает изменений в хромосомном аппарате. Показания УЗИ в гинекологии l Боли в нижних отделах живота l Кровянистые выделения из влагалища l Внутриматочный контрацептив l Подозрение на ВЗОМТ l Исследование состояния эндометрия, миометрия, размеров матки l Исследование состояния и размеров яичников l Бесплодный брак l Подозрение на беременность, в т.ч. внематочную l Обследование новообразований, их рост l Пункция овариального фолликула при ЭКО Методики с применением УЗИ l Пункция фолликулов при ЭКО l Эхогистеросальпингоскопия l Пункция кист l Удаление ВМС
АКУШНЯ Измерение. При обследовании беременной, помимо определения её: роста, строения таза (его размеров и формы), необходимо измерять окружность живота и высоту стояния дна матки. При этом пользуются тазомером и сантиметровой лентой. Измерение живота. Определяют сантиметровой лентой наибольшую его окружность на уровне пупка (в конце беременности она обычно равна 90—100 см). Окружность живота больше 100 см обычно наблюдается при многоводии, многоплодии, крупном плоде, поперечном положении плода и ожирении. Затем измеряют высоту стояния дна матки над лонным сочленением. В последние 2—3 нед беременности эта высота равна 36—37 см, а к началу родов, когда дно матки опускается, — 34—35 см. Высоту стояния дна матки над лонным сочленением можно определить и тазомером, с помощью которого может быть также определен и размер головки плода. Исследование таза. В акушерстве исследование таза очень важно, так как строение и размеры таза имеют решающее значение для течения и исхода родов. Наличие нормального таза является одним из главных условий правильного течения родов. Отклонения в строении таза, особенно уменьшение его размеров, затрудняют течение родов или представляют неопреодолимые препятствия для них. Исследование таза производят путем осмотра, ощупывания и измерения. При осмотре обращают внимание на всю область таза, но особое значение придают крестцовому ромбу (ромб Михаэлиса), форма которого в совокупности с другими данными позволяет судить о строении таза. Крестцовый ромб представляет собой площадку на задней поверхности крестца: верхний угол ромба составляет углубление между остистым отростком V поясничного позвонка и началом среднего крестцового гребня; боковые углы соответствуют задневерхним остям подвздошных костей, нижний — верхушке крестца. При исследовании большого таза производят пальпацию остей и гребней подвздошных костей, симфиза и вертелов бедренных костей. Измерение таза производят специальным инструментом — тазомером. Тазомер имеет форму циркуля, снабженного шкалой, на которой нанесены сантиметровые и полусантиметровые деления. На концах ветвей тазомера имеются пуговки; их прикладывают к местам, расстояние между которыми подлежит измерению. Для измерения поперечного размера выхода таза сконструирован тазомер с перекрещивающимися ветвями. При измерении таза женщина лежит на спине с обнаженным животом, ноги вытянуты и сдвинуты вместе. Врач становится справа от беременной лицом к ней. Ветви тазомера берут в руки таким образом, чтобы большие и указательные пальцы держали пуговки. Шкала с делениями обращена кверху. Указательными пальцами прощупывают пункты, расстояние между которыми измеряют, прижимая к ним пуговки раздвинутых ветвей тазомера, и отмечают по шкале величину искомого размера. Обычно измеряют четыре размера таза: три поперечных и один прямой. 1. Distantia spinarum — расстояние между передневерхними остями подвздошных костей. Пуговки тазомера прижимают к наружным краям перед-неверхних остей. Размер этот обычно равняется 25—26 см. 2. Distantia chstarum — расстояние между наиболее отдаленными точками гребней подвздошных костей. После измерения distantia spinarum пуговки тазомера передвигают с остей по наружному краю гребня подвздошных костей до тех пор, пока не определят наибольшее расстояние; это расстояние и есть distantia cristarum; оно в среднем равняется 28—29 см. 3. Distantia trochanterica — расстояние между большими вертелами бедренных костей. Отыскивают наиболее выдающиеся точки больших вертелов и прижимают к ним пуговки тазомера. Этот размер равен 31—32 см. Имеет значение также соотношение между поперечными размерами Например, в норме разница между ними равна 3 см; разница менее 3 а указывает на отклонение от нормы в строении таза. 4. Conjugata externa — наружная конъюгата, т.е. прямой размер таза Женщину укладывают на бок, нижележащую ногу сгибают в тазобедреннои и коленном суставах, вышележащую вытягивают. Пуговку одной ветви тазомера устанавливают на середине верхненаружного края симфиза, другой конец прижимают к надкрестцовой ямке, которая находите между остистым отростком V поясничного позвонка и началом среднего крестцового гребня (надкрестцовая ямка совпадает с верхним углом крестцового ромба). Верхненаружный край симфиза определяется легко; для уточнения расположения над крестцовой ямки скользят пальцами по остистым отросткам поясничных позвонков по на правлению к крестцу; ямка легко определяете осязанием под выступом остистого отростка последнего поясничного позвонка. Наружна конъюгата в норме равна 20—21 см. Наружная конъюгата имеет важное значение — по ее величине можно судить размере истинной конъюгаты. Для определения истинной конъюгаты из длины наружной конъюгаты вычитают 9 см. Например, если наружная конъюгат равна 20 см, то истинная конъюгат равна 11 см; Разница между наружной и истинной конъюгатой зависит от толщины крестца, симфиза и мягких тканей. Толщина костей и мягких тканей женщин различна, поэтому разница между размером наружной и истинной конъюгаты не всегда точно соответствует 9 см. Истинную конъюгату можно более точно определить по диагональной конъюгате. Диагональной конъюгатой (conjugata diagonalis) называется расстояние о нижнего края симфиза до наиболее выдающейся точки мыса крестца. Диагональную конъюгату определяют при влагалищном исследовании женщины, которое производят с соблюдением всех правил асептики и антисептики II и III пальцы вводят во влагалище, IV и V сгибают, тыл их упирается в промежность. Введенные во влагалище пальцы фиксируют на верхуше мыса, а ребром ладони упираются в нижний край симфиза. После этого II пальцем другой руки отмечают место соприкосновение исследующей руки с нижним краем симфиза. Не отнимая II пальца от намеченной точки, руку, находящуюся во влагалище, извлекают, и ассистент измеряет тазомером или сантиметровой лентой расстояние от верхушки II пальца до точки, соприкасающейся с нижним краем симфиза. • Диагональная конъюгата при нормальном тазе равняется в среднее 12,5—13 см. Для определения истинной конъюгаты из размера диагоналъной конъюгаты вычитают 1,5—2 см. Измерить диагональную конъюгату удается не всегда, потому что при нормальных размерах таза мыс не достигается или прощупывается с трудом Если концом вытянутого пальца мыса нельзя достигнуть, объем данного таза можно считать нормальным или близким к норме. Поперечные размеры таза и наружную конъюгату измеряют у всех без исключения беременных и рожениц. Если при обследовании женщины возникает подозрение на сужение выхода таза, то определяют размеры данной полости. Размеры выхода таза определяют следующим образом. Женщина лежит на спине, ноги согнуты в тазобедренных и коленных суставах, разведены в сторону и подтянуты к животу. Прямой размер выхода таза измеряют обычным тазомером. Одну пуговку тазомера прижимают к середине нижнего края симфиза, другую — к верхушке копчика. Полученный размер (11 см) больше истинного. Для определения прямого размера выхода таза следует из этой величины вычесть 1,5 см (учитывая толщину тканей). В нормальном тазу прямой размер равен 9,5 см. Поперечный размер выхода таза измеряют сантиметровой лентой или тазомером с перекрещивающимися ветвями. Прощупывают внутренние поверхности седалищных бугров и измеряют расстояние между ними. К полученной величине нужно прибавить 1 — 1,5 см, учитывая толщину мягких тканей, находящихся между пуговками тазомера и седалищными буграми. Поперечный размер выхода нормального таза составляет 11 см. Известное клиническое значение имеет определение формы лобкового угла. При нормальных размерах таза он равен 90—100°. Форму лобкового угла определяют следующим приемом. Женщина лежит на спине, ноги согнуты и подтянуты к животу. Ладонной стороной большие пальцы прикладывают вплотную к нижнему краю симфиза. Расположение пальцев позволяет судить о величине угла лобковой дуги. Косые размеры таза приходится измерять при кососуженном тазе. Для; выявления асимметрии таза измеряют следующие косые размеры: 1) расстояние от передневерхней ости подвздошной кости одной стороны до задневерхней ости другой стороны и наоборот; 2) расстояние от верхнего края симфиза до правой и левой задневерхних остей; 3) расстояние от надкрестцовой ямки до правой или левой передневерхних остей. Косые размеры одной стороны сравнивают с соответствующими косыми размерами другой. При нормальном строении таза величина парных косых размеров одинакова. Разница, превышающая 1 см, указывает на асимметрию1 таза. При необходимости получить дополнительные данные о размерах таза, в соответствии его величине головки плода, деформациях костей и их соединений проводят рентгенологическое исследование таза (по строгим показаниям). Рентгенопельвиометрию осуществляют в положении женщины лежа на спине и на боку, что позволяет установить форму крестца, лобковых и других костей; специальной линейкой определяют поперечные и прямые размеры таза. Измеряют также головку плода и на этом основании судят о соответствии ее величины размерам таза. О размерах таза и соответствии его величине головки можно судить по результатам ультразвукового исследования. При наружном тазоизмерении трудно учесть толщину костей таза. Известное значение имеет измерение сантиметровой лентой окружности лучезапястного сустава беременной (индекс Соловьева). Средняя величина этой окружности 14 см. Если индекс больше, можно предположить, что кости таза массивные и размеры его полости меньше, чем можно было бы ожидать по данным измерения большого таза. Пальпация живота является одним из основных методов акушерского исследования. Она производится в положении беременной на спине с ногами, согнутыми в тазобедренных и коленных суставах. Этим устраняется напряжение брюшной стенки и облегчается прощупывание органов брюшной полости, особенно матки и расположенного в ней плода. Врач сидит справа от беременной лицом к ней. Пальпацию живота начинают с определения состояния и эластичности брюшной стенки, состояния прямых мышц живота (нет ли их расхождения, грыжевых выпячиваний и пр.). Анатомическое и особенно функциональное состояние брюшной стенки играет большую роль в нормальном течении родов. Затем переходят к определению величины матки, ее функционального состояния (тонус, напряжение при исследовании и пр.) и положения плода в полости матки. Выяснение положения плода в поло
|
||||
|
Последнее изменение этой страницы: 2016-08-15; просмотров: 3010; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.145.50.124 (0.014 с.) |