Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Границы условной нормы показателей функции внешнего дыханияСодержание книги
Поиск на нашем сайте
Функциональные (бронхомоторные) тесты • Проба с бета2-агонистом. • Проба с М-холинолитиком (атровент) • Пробное лечение системными ГК (или ИГК). Провокационные тесты • Проба с обзиданом • Проба с гистамином • Проба с ЛТВ4 или ПГF2-альфа Гипервентиляционная проба
Билет №31 1. Жалобы больных с заболеванием печени, их патогенез. При заболеваниях печени наиболее часто наблюдаются боли в животе, диспепсические расстройства, кожный зуд, желтуха, увеличение размеров живота, лихорадка. Боли локализуются в области правого подреберья, иногда в поджелудочной области и в зависимости от вызывающих их причин имеют различный характер. В одних случаях это длительные, тупые боли, в других – очень сильные, приступообразные. Длительные боли чаще ноющие, дают ощущение тяжести, давления, распирания в области правого подреберья. Они могут иррадиировать в правое плечо, лопатку и межлопаточное пространство (при быстром и значительном увеличении печени, ведущем к растяжению глиссоновой капсулы). Приступообразные боли (печеночная колика) возникают внезапно и быстро приобретают чрезвычайно резкий невыносимый характер. Приступ печеночной колики может сопровождаться субфебрильной температурой («лихорадка приходит и уходит с приступом болей»), а затем кратковременной легкой субиктеричностью склер или выраженной желтухой. Диспепсические жалобы. Понижение аппетита, плохой, часто горький вкус во рту, отрыжка, тошнота, рвота, вздутие и урчание в животе, запоры или поносы. Лихорадка. Наблюдается при абсцессе и раке печени, гепатите, активном циррозе. Кожный зуд. Чаще сопутствует печеночной или подпеченочной желтухе, но иногда может встречаться и без нее, в отдельных случаях являясь ранним предвестником заболевания печени. Зуд обычно носит упорный характер и сильно беспокоит больных ночью, лишая их сна. Сильный зуд может приводить к расчесам кожи с последующим их инфицированием. Желтушное окрашивание кожи и видимых слизистых оболочек – обусловлено накоплением желчных пигментов в крови и тканях. Желтуха может быть постоянной на протяжении многих месяцев или даже лет, лишь несколько меняясь в своей интенсивности (хронические гепатиты, циррозы печени, доброкачественные гипербилирубинемии). Многие хронические заболевания сопровождаются общей слабостью, немотивированной утомляемостью, снижением работоспособности. 2. Синдром митральной регургитации (недостаточность митрального клапана): причины, функциональная и структурная перестройки системы кровообращения; симптоматология, патогенез симптомов. 1. Причины (этиология) митральной регургитации, т.е. болезни её вызывающие и анатомический патологический процесс поражения створок при органической недостаточности и фиброзного клапанного кольца при относительной недостаточности. 2. Функциональная и структурная перестройка системы кровообращения с объяснением патофизиологических механизмов и патанатомии.
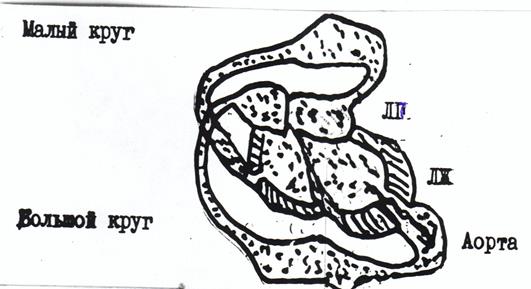
Малый круг Большой крут Регургитация крови в ЛП Дилатация и гипертрофия ЛИ Диастолическая перегрузка дополнительным объемом крови ЛЖ Дилатация и гипертрофия ЛЖ Пассивная застойная венозная легочная гипертензия ' Активная артериальная легочная гипертензия вследствии рефлекса Китаева: спазм сосудов системы легочной артерии на^Р в ЛП и легочных венах Гиперфункция и гипертрофия ПЖ 3. Клинические симптомы и их патофизиологический механизм (семиотика) · Одышка · Сердцебиение · Отеки · Анамнез заболеваний (ангины, ревматизм, ишемическая болезнь и др.). · Положение больного в постели · «Митральное лицо», акроцианоз, отеки. · Верхушечный толчок: разлитой, смещён влево и вниз, усиленный, резистентный. · Видимые и/или пальпируемые сердечный толчок и эпигастральная пульсация. · Границы относительной тупости сердца: смещение левой влево, верхней вверх, правой вправо, митральная конфигурация по границам контуров сердца,расширение сосудистого пучка влево. · Границы абсолютной тупости сердца(площадь её увеличена влево и иногда вверх). · Аускультация. Ослаблен I тон на верхушке сердца, там же систолический шум (убывающий, продолжительный, возникающий вместе с I тоном, проводится в левую аксиллярную область и иногда под левую лопатку, усиливается в положении больного на левом боку. На лёгочной артерии акцент и иногда расщепление или раздвоение II тона. 4. Данные инструментальных методов исследования. Предсердный зубец Р-«митральный», признаки гипертрофии миокарда левого желудочка на ЭКГ. На ЭхоКГ увеличение размеров левого предсердия, левого желудочка, его гипертрофия (большая толщина стенок), большой конечнодиастолический объём, систолическая регургитация крови из левого желудочка в левое предсердие при доплеровском исследовании. ФКГ: на верхушке уменьшение амплитуды I тона; систолический, начинающийся с I тоном, убывающий по амплитуде шум; увеличение амплитуды пульмонального компонента II тона на лёгочной артерии. 3. Гематурия, лейкоцитурия: патогенез, диагностическое значение. Эритроциты в норме в моче единичные 0-1 в поле зрения, увеличение их количества называется эритроцитурией и является серьезным признаком поражения почек. Все причины гематурии могут быть разделены на 3 большие группы: 1 – внепочечные причины – обусловлены нарушением системы свертывания крови и тромбообразования. 2 – ренальные, связанные с патологией почек (нефриты) 3 – постренальные, которые характеризуют заболевания мочевыводящих путей. Бледные, бесцветные эритроциты, потерявшие гемоглобин называют выщелоченными («тени» эритроцитов), если они составляют более 80% наиболее вероятна патология гломерулярного фильтра. При заболевании канальцев эритроциты сохраняют свою окраску, имеют красновато-желтую окраску («свежие»). Количество лейкоцитов в норме у мужчин не превышает 1-2 в поле зрения у женщин 2-4 в поле зрения. Лейкоцитурия – количество лейкоцитов превышает 3-5 в поле зрения. Значительное количество лейкоцитов в моче называется пиурией. При неинфекционных заболеваниях (нефриты, поражении почек при коллагенозах) лейкоцитарная формула представлена в основном лимфоцитами, а при инфекционных (пиелонефриты, циститы, уретриты) – нейтрофилами.
Билет №32 1. Осмотр больных с заболеваниями печени, значимость перкуссии и пальпации печени. Симптомы общего осмотра. В первую очередь оценивается общее состояние больного. При выраженной функциональной недостаточности печени различного происхождения (цирроз печени, рак, длительная механическая желтуха) оно становится очень тяжелым вследствие резко выраженной интоксикации, вплоть до печеночной комы. Тяжелое состояние больного может наблюдаться при острых воспалительных заболеваниях печени (абсцесс). При печеночной колике больные беспокойны, мечутся в постели, безрезультатно пытаясь принять положение, при котором боли были бы менее ощутимы. Нарушение сознания в виде резкой эйфории или его угнетения, вплоть до полной потери, бывает при печеночной коме. Общий вид больного. В большинстве случаев не изменяется. Значительное похудание, вплоть до развития кахексии, наблюдается при циррозе печени, при злокачественной опухоли печени. В случае, если хроническое заболевание печени возникло в детстве или ранней юности, больной может выглядеть инфантильным. Осмотре кожи и слизистых оболочек. Для выявления желтухи осмотр больного следует проводить при естественном дневном освещении или при освещении лампой дневного света. Раньше всего желтуха выявляется на склерах глаз, нижней поверхности языка и мягком небе, затем окрашиваются ладони, подошвы, вся кожа. Осмотр склер помогает дифференцировать истинную (билирубиновую) желтуху от экзогенной. Печеночная желтуха обычно сопровождается кожным зудом и расчесыванием кожи. В ряде случаев можно отметить бледность или «грязный» оттенок кожи. Серо – бурый или коричневый цвет кожи характерен для гемохроматоза («бронзового диабета», или пигментного цирроза печени). Осмотр кожных покровов больного может выявить следы расчесов на коже вследствие интенсивного зуда; часто расчесы подвергаются инфицированию и нагноению. При нарушении холестеринового обмена у больных циррозами печени происходит внутрикожное отложение холестерина – ксантоматоз в виде желтых бляшек, которые располагаются особенно часто на веках, на кистях рук, локтях, стопах. Важным симптомом для диагностики хронических заболеваний печени являются так называемые сосудистые звездочки – слегка возвышающиеся над поверхностью кожи пульсирующие ангиомы, от которых лучеобразно разветвляются мелкие сосудистые веточки. В сочетании с сосудистыми звездочками у больных с хроническим поражением печени могут наблюдаться так называемые печеночные ладони – симметричное покраснение ладоней и подошв, особенно в области тенара и гипотенара. Осмотр полости рта. Может выявить явления ангулярного стоматита, характерные для гиповитаминоза группы В, встречающегося при хронических заболеваниях печени. Осмотр живота. Живот может быть значительно увеличен – асцит (при циррозе печени). В вертикальном положении живот выглядит отвисшим. В горизонтальном положении живот распластан, а боковые отделы его выбухают («лягушачий живот»). Расширенные, набухшие и извитые венозные коллатерали, располагающиеся вокруг пупка и направляющиеся от него лучеобразно, образуют так называемую голову медузы (наблюдается при циррозе печени, тромбозе и сдавлении воротной вены). При значительном увеличении печени и выраженном истощении больного может наблюдаться выпячивание правого подреберья и подложечной области; если брюшная стенка тонка, то иногда можно отметить, что область выбухания неровная, бугристая (при опухолях и кистах печени). В случаях значительного увеличения селезенки, сопровождающего цирроз печени, наблюдается выбухание области левого подреберья. Перкуторные границы. Метод перкуссии позволяет определить границы, величину и конфигурацию печени. Перкуссией устанавливают верхнюю и нижнюю границы печени. Различают две верхние границы печеночной тупости: относительную, которая дает представление об истинной верхней границе печени, и абсолютную, то есть верхнюю границу участка передней поверхности печени. Определение нижней границы абсолютной тупости печени представляет некоторую трудность из-за близости полых органов (желудок, кишечник), дающих при перкуссии высокий тимпанит скрадывающий печеночный звук. Учитывая это, следует применять тишайшую перкуссию, а еще лучше использовать перкуссию одним пальцем по методу Образцова В норме граница абсолютной тупости печени в горизонтальном положении больного при нормостенической форме грудной клетки проходит по linea axillaries anterior dextra на Х ребре, по linea medioclavicularis по нижнему краю правой дуги, по linea parasternalis dextra на 2 см ниже нижнего края правой реберной дуги, по linea mediana anterior на 3-6 см от нижнегокрая мечевидного отростка, слева не заходит за linea parasternalis sinistra. Определение перкуторных границ печени и ее размеров имеет диагностическое значение. Однако смещение верхней границы (вверх или вниз) чаще связано с внепеченочными изменениями (высокое или низкое стояние диафрагмы, поддиафрагмальный абсцесс, пневмоторакс, экссудативный плеврит). Только при эхинококке и раке печени верхняя ее граница может смещаться вверх. Смещение нижней границы печени вниз наблюдается, как правило, при увеличении органа в результате различных патологических процессов (гепатит, цирроз, рак, эхинококк, застой крови при сердечной недостаточности), но иногда объясняется низким стоянием диафрагмы. Ординаты Курлова, их определение и изменение в патологии. Курлов М.Г. предложил определять три размера (ординаты) печени. 1-я ордината от верхней границы абсолютной печеночной тупости по правой срединно-ключичной линии до нижнего края печени. 2-я ордината по передней срединной линии от основания мечевидного отростка до нижнего края печени, и 3-я по левой реберной дуге от основания мечевидного отростка до места где печень скрывается под левую реберную дугу. Размеры ординат в норме: 1-я – 9 ± 2 см, 2-я – 8 ± 2 см, 3-я – 7 ± 2 см. при гепатомегалии увеличиваются все три ординаты, при увеличении правой доли – первая, при увеличении левой доли – вторая и третья. Пальпация. Поверхностная пальпация при заболеваниях печени может выявить зону болезненности в области правого подреберья и эпигастральной области. Пальпация печени проводится по методу Оброзцова – Стражеско. Положение края печени может быть различным в зависимости от разнообразных обстоятельств, поэтому, чтобы знать, где располагать пальцы пальпирующей руки, полезно предварительно определить положение нижнего края печени путем перкуссии. По Образцову, нормальная печень прощупывается в 88% случаев. Пальпаторные ощущения, получаемые от нижнего края печени, позволяют определить его физические свойства (мягкий, плотный, неровный, острый, закругленный, чувствительный). Характеристика края и поверхности печени в норме и при патологии. Край неизменной печени, прощупываемый в конце глубокого вдоха на 1-2 см ниже реберной дуги, мягкий, острый, легко подворачивающийся и нечувствительный. Нижний край нормальной печени обычно прощупывается по linea medioclavicularis dextra; справа от нее печень прощупывать не удается, так как она скрыта под реберной дугой, а слева пальпация затруднена из-за толщи брюшных мышц. При увеличении и уплотнении печени ее удается прощупать по всем линиям. Больных с большим вздутием живота, чтобы облегчить прощупывание, желательно исследовать натощак. При скоплении жидкости в брюшной полости (асцит) пальпировать печень в горизонтальном положении больного не всегда удается. Выраженное уплотнение: рак печени, цирроз печени, хронические гепатиты. Крупная бугристость поверхности и края печени: рак печени, эхинококкпечени, сифилитическое поражение печени.
2. Синдром митральной обструкции (митральный стеноз): причины; функциональная и структурная перестройки системы кровообращения; симптоматология, патогенез симптомов. 1. Причины (этиология) митральной обструкции, т.е. болезни её вызывающие и анатомический процесс Поражения створок клапана, приводящий к затруднению (препятствию) трансмитрального кровотока из левого предсердия в желудочек в диастолу. 2. Функциональная и структурная перестройка системы кровообращения с объяснением патофизиологических механизмов и патанатомии. Малый круг ■Большой круг' Зо Пассивная венозная легочная гипертензия 4. Активная артериальная легочная гипертензия из-за рефлекса Китаева 5. Гиперфункция Ш, его гипертрофия и дилатация 6. Уменьшение ударного объема крови ПЖ 3. Клинические симптомы, их патофизиологический механизм (семиотика) · Одышка · Сердцебиение · Кровохарканье · Перебои сердца · Боли в области сердца · Отёки · Анамнез заболеваний (ангины, скарлатина, ревматизм) · Положение больного в постели, «митральное лицо», акроцианоз · Верхушечный толчок может отсутствовать · Пресистолическое дрожание в области верхушки сердца · Видимые или пальпируемые пульсации: сердечный толчок в эпигастрии, во втором межреберье слева у грудины · Относительная тупость сердца расширена вправо, вверх, абсолютная тупость - вверх, влево · Расширение сосудистого пучка влево · Отсутствие талии сердца · Митральная конфигурация · I тон на верхушке усилен (хлопающий), трехчленный ритм «перепела» · Усиление, акцент, расщепление, иногда раздвоение II тона на легочной артерии · Протодиастолический шум или протомезодиастолический убывающий грубого тембра шум на верхушке после тона открытия митрального клапана, пресистолический шум · Мерцательная аритмия 4.Данные инструментальных методов исследования. На ЭКГ зубец Р «митральный», гипертрофия миокарда правого желудочка, может быть мерцание предсердий. На ФКГ: на верхушке увеличение амплитуды I тона, тон открытия митрального клапана, убывающий по амплитуде низкочастотный после тона открытия митрального клапана диастолический шум и нарастающий по амплитуде пресистолический шум; на легочной артерии увеличение амплитуды легочного компонента II тона, его раздвоение. На ЭхоКГ: однонаправленное движение створок митрального клапана в диастолу: диастолический турбулентный ток крови в левом желудочке; площадь открытия митрального клапана меньше 4см2. 3. Лабораторная диагностика хронической почечной недостаточности. Основным признаком является снижение скорости клубочковой фильтрации (СКФ). 1 – латентная – клинических проявлений нет. Имеются только лабораторные изменения: снижение СКФ до 40-80 мл\мин; повышение креатинина до 0,18 ммоль/л, в ОАМ – снижение относительной плотности менее 1018; в пробе по Зимницкому – гипостенурия, полиурия (для компенсации снижения концентрационной функции почек). 2 – азотемическая – клиника уремии: выраженная слабость, недомогание, инверсия сна (днем спят, ночью – бессонница или инсомния), тошнота, рвота, появляется запах мочи в выдыхаемом воздухе. В лабораторных анализах: СКФ 15-40 мл\мин; креатинин крови 0,2-0,7 ммоль/л; в пробе по Зимницкому - гипоизостенурия, олигоурия и никтурия. 3 – терминальная – клинически проявляется нарушением сознания вплоть до комы. В лабораторных тестах: СКФ менее 15 мл\мин; креатинин выше 0,7 ммоль/л; гиперкалиемия, изогипостостенурия, олиго и анурия; выслушивается шум трения перикарда, шум трения плевры, геморрагические осложнения.
Билет №33 1. Жалобы больных с заболеваниями системы мочеотделения. Основные жалобы больных с заболеванием почек и мочевыводящих путей. 1. Боль в поясничной области. Характеристика боли зависит от сочетания следующих механизмов: спазм мочевыводящих путей (мочеточника), воспалительного отека слизистых оболочки и (или) растяжения почечной лоханки при нарушении оттока мочи, растяжения почечной капсулы. Для диагностического поиска имеет значение детализация боли: интенсивность и характер. Следует выделять три разновидности болевого синдрома: · почечная колика; · боль при воспалении почечной лоханки (пиелите, пиелонефрите); · болевой синдром при гломерулонефрите, амилоидозе, застойном полнокровии внутренних органов у больных с правожелудочковой сердечной недостаточностью (происходит воспалительное или застойное набухание ткани почек и растяжению почечной капсулы). 2. Отеки. Это избыточное накопление воды в межклеточном пространстве. Их появление является важным клиническим признаком диффузных поражений клубочков (клубочковых нефропатий). В патогенезе почечных отеков играют роль снижение онкотического давления, задержка жидкости в организме через активацию альдостероновой системы и гипернатриемии, собственно невыведения жидкости из организма, повышение проницаемости сосудистой стенки. 3. Дизурия - нарушение мочеиспускания проявляется учащенным более 5-7 раз за сутки (поллакиурия) и\или болезненным (странгурия) мочеиспусканием. Причиной указанных расстройств является воспаление слизистой оболочки мочевого пузыря (цистит), пиелонефрит. 4. Пациенты могут предъявлять жалобы на изменение диуреза в сторону его увеличения – полиурия ( свыше 2 л в сутки), или уменьшение количества мочи – олигурия (менее 500 мл в сутки). Резкое уменьшение диуреза до 50-100 мл в сутки до его полного отсутствия носит название – анурия. Задержка мочи, обусловленная нарушением ее выведения, называется ишурией. 5. Головная боль, головокружение, также могут быть жалобами при заболевании почек, одной из причин этого является повышение артериального давления, вторая – интоксикация, как результат воспаления мочевыделительных органов или развития ОПН, ХПН. Встречаются при любой почечной патологии. 6. Изменение общих свойств мочи, таких как цвет, прозрачность, запах, могут быть причиной обращения к врачу. 7. Неспецифические жалобы: астенический синдром (повышенная утомляемость, слабость), лихорадка. 2. Синдром холестаза. Причины, патогенез симптомов. Синдром холестаза – нарушение синтеза, секреции или оттока желчи. Клинические критерии: потемнение мочи, посветление кала, зуд кожи, желтуха. Биохимические критерии: накопление в сыворотке крови билирубина, желчных кислот. Индикаторные ферменты холестаза – щелочная фосфатаза, гамма-глутамилтранспептидаза, 5-нуклеотидаза, лейцин-аминопептидаза. Гистологические критерии: Накопление желчных пигментов в гепатоцитах и (или) желчных тромбов в канальцах. 3. Характеристика мокроты при бронхиальной астме. При бронхиальной астме в дыхательных путях образуется густая, вязкая слизь. Слизь может частично или полностью закупоривать просвет бронхов. Чем длительнее и тяжелее приступ, тем более вязкой становится слизь из-за дегидратации. Мокрота может быть слизистой или слизисто-гнойной. Желтая или желто-зеленая мокрота появляется при распаде эозинофилов и других клеток и не обязательно свидетельствует об инфекции.
Спирали Куршмана (H.Curschmann, 1846-1910, немецкий врач) представляют собой беловато-прозрачные штопорообразно извитые трубчатые образования, сформировавшиеся из муцина в бронхиолах. Анализ мокроты, в котором обнаружены спирали Куршмана, характерен для спазма бронхов (чаще всего при бронхиальной астме, реже при пневмонии и раке лёгкого). Кристаллы Шарко-Лейдена выглядят как гладкие бесцветные кристаллы в форме октаэдров. Кристаллы Шарко-Лейдена состоят из белка, освобождающего при распаде эозинофилов, поэтому они встречаются в мокроте, содержащей много эозинофилов (аллергические процессы, бронхиальная астма). Цилиндрический мерцательный эпителий в небольшом количестве присутствует в любой мокроте, в большом — при поражении дыхательных путей (бронхит, бронхиальная астма).
Билет №34 1. Характеристика болей при язвенной болезни желудка и двенадцатиперстной кишки, хроническом гастрите. Боли при заболеваниях желудка появляются, прежде всего, в тех случаях, когда нарушается моторная функция этого органа (возникают спазм или растяжение его гладкомышечных волокон). Такие боли получили название висцеральные. Боли, механизм возникновения которых связан с раздражением париетального листка брюшины (например, при прободной язве желудка), носят название париетальные (или соматические). Эти боли обычно бывают острыми, постоянными, усиливаются при движении и дыхании, сопровождаются напряжением мышц передней брюшной стенки. Многообразие заболеваний, при которых встречаются боли в эпигастральной области, требует проведения их тщательного анализа и детализации, выявления и уточнения таких признаков, как локализация и иррадиация, связь возникновения болей с приемом пищи, характер и интенсивность и др. Наиболее частой локализацией болей при заболеваниях желудка является эпигастральная область. При этом, как правило, боли, связанные с поражением тела желудка, проецируются слева от срединной линии, а при поражении пилорического отдела — справа от нее. Иррадиация болей при заболеваниях желудка может быть различной. При патологии кардиального отдела желудка наблюдается распространение болей в левую половину грудной клетки, грудной отдел позвоночника. При поражении антрального отдела и пилорического канала встречается иррадиация болей в область правого подреберья. Отчетливая связь с приемом пищи является одним из наиболее характерных признаков болевого синдрома при заболеваниях желудка. Соответственно времени, прошедшему с момента приема пищи до возникновения болей, принято выделять ранние, поздние и голодные боли. Ранние боли появляются спустя 30—60 мин после еды, длятся в течение 1,5-2 ч и уменьшаются по мере эвакуации содержимого из желудка. Обычно ранние боли встречаются при поражении средней и нижней трети тела желудка. При локализации патологического процесса (язва, опухоль) в субкардиальном отделе или верхней трети тела желудка возможно появление болевых ощущений сразу после приема пищи. Поздние боли возникают спустя 1 - 3 ч после еды, усиливаясь по мере поступления кислого желудочного содержимого в двенадцатиперстную кишку, и считаются характерным признаком дуоденита и язвенной болезни с локализацией в луковице двенадцатиперстной кишки. У таких больных нередко отмечаются и голодные боли, появляющиеся через 6—7 ч после еды и исчезающие после приема пищи. Ночные боли чаще всего также наблюдаются при язвенной болезни: они возникают в период с 11 ч вечера до 3 ч утра и близки по своему происхождению к голодным болям. Указанная закономерность появления болей через определенный промежуток времени после приема пищи объясняется, прежде всего, характером поражения (воспаление, язва), его локализацией, уровнем секреции соляной кислоты, ее связыванием буферными компонентами пищи, темпом эвакуации желудочного содержимого. Определенную роль в распознавании заболеваний желудка играет связь болей с определенным положением тела и физической нагрузкой. Так, при опущении желудка (гастроптоз) боли часто усиливаются в вертикальном положении. В случае развития спаечного процесса между желудком и соседними органами боли усиливаются при изменении положения тела, поднятии тяжестей. Существенное диагностическое значение имеют характер болей и их интенсивность. Боли при заболеваниях желудка носят чаще всего ноющий характер. При остром гастрите и других заболеваниях, при которых наблюдается спазм привратника, боли могут принимать схваткообразный характер. Боли при заболеваниях желудка обычно отличаются умеренной интенсивностью. Резчайшие («кинжальные») боли появляются при прободении язвы желудка. Сильные боли отмечаются также при пенетрации язвы, флегмоне желудка. Важной чертой болевого синдрома служит периодичность появления болей. Такая периодичность, включающая в себя чередование периодов болевых ощущений продолжительностью несколько недель или месяцев и периодов хорошего самочувствия, является характерным признаком язвенной болезни и нередко сочетается с сезонностью обострений, которая проявляется усилением болей в весенне-осенний период и улучшением самочувствия в летнее время. 2. Синдром аортальной обструкции (аортальный стеноз): причины; функциональная и структурная перестройки системы кровообращения; симптоматология, патогенез симптомов. Раздел по проблеме аортального стеноза (синдром аортальной обструкции) 1. Этиология аортальной обструкции, т.е. болезни вызывающие и анатомический субстрат поражения, приводящий к затруднению (препятствию) выброса крови в аорту из левого желудочка. 1. Функциональная и структурная перестройка системы кровообращения с объяснением патофизиологических механизмов и патанатомии
Схема (рис.) 2. Перестройка системы кровообращения при аортальной обструкции. 1. Препятствие току крови из ЛЖ в аорту. 2. Турбулентный ток крови в устье аорты и грудном её отделе. 3. Удлинение систолы ЛЖ, малая объёмная и большая линейная скорость изгнания крови. 4. Повышение систолического давления в ЛЖ. 5. Большой градиент давления между ЛЖ и аортой 6. Гипертрофия миокарда ЛЖ. 7. Расширение аорты. 8. Уменьшение ударного объёма ЛЖ, АД систолического и пульсового. 9. Гипоперфуэия органов и тканей. Примечание: ЛП- левое предсердие, ЛЖ- левый желудочек. 3. Клинические симптомы и их патофизиологический механизм · Головокружение, обмороки · Боли в груди по типу стенокардии · Анамнез (перенесенные заболевания: ревматизм, инфекционный эндокардит, гипертоническая болезнь, атеросклероз) · Бледность кожных покровов · Систолическое дрожание на основании сердца · Верхушечный толчок: усиленный, приподнимающий, смещённый влево и вниз, иногда до 6-7 межреберья · Границы относительной тупости сердца. Смещение левой границы влево. Границы контуров: выраженная талия сердца, аортальная конфигурация, увеличение поперечника за счёт левого радиуса, расширение сосудистого пучка вправо. Абсолютная тупость иногда расширяется влево. · Аускультация. Ослаблен I тон на верхушке, II тон на аорте: на аорте, в точке Боткина- Эрба грубого тембра нарастающее -убывающий систолический шум, проводящийся далеко на сосуды шеи, подключичные артерии, к рукоятке грудины, иногда в межлопаточное пространство слева от позвоночника. · Пульс медленный, малый · Систолическое и пульсовое АД может быть снижено · Данные инструментальных методов исследования. На ЭКГ: признаки гипертрофии миокарда левого желудочка. На ЭхоКГ: большая толщина стенок левого желудочка (гипертрофия), уменьшение расхождения створок аортального клапана, расширение восходящей аорты, кальциноз створок клапана, при допплерографии регистрируется турбулентный ток крови в аорте, большая линейная скорость кровотока и градиент давления между полостью левого желудочка и аортой в систолу. На ФКГ: снижение амплитуды I тона и аортального компонента II тона, максимально на аорте систолический ромбовидный шум. Основные тематические вопросы для повторения и изучения при подготовке к занятию. · Анатомия и функция аортального клапана в норме · Причины аортальных пороков сердца (синдромов аортальной регургитации и аортальной обструкции) · Функциональная и структурная перестройка системы кровообращения при синдромах аортальной регургитации и обструкции. · Симптоматология недостаточности аортального клапана (аортальной регургитации): жалобы, анамнез болезни, перенесённые заболевания, общий осмотр, осмотр и пальпация области сердца, прилежащих областей, перкуссия, аускультация, ЭКГ, ФКГ. · Симптоматология аортального стеноза (аортальной обструкции): жалобы, анамнез болезни, перенесённые заболевания, общий осмотр, осмотр и пальпация области сердца, прилежащих областей, перкуссия, аускультация, ЭКГ, ФКГ. 3. Общий анализ крови при хронической постгеморрагической анемии. Картина крови: 1. Снижение содержания гемоглобина и числа эритроцитов. 2. Преобладание в мазке крови эритроцитов небольших размеров (микроцитов) и сдвиг кривой Прайса-Джонса влево (т.е. существенное увеличение числа эритроцитов с диаметром менее 6 мкм) 3. Снижение цветового показателя ниже 0,8 (гипохромия эритроцитов). 4. Анизоцитоз и пойкилоцитоз. 5. Лейкопения, нейтропения, относительный лимфоцитоз (непостоянные признаки). Решающим в диагностике хронической постгеморрагической анемии является изменение показателей обмена железа: 1) снижение содержания железа сыворотки крови ниже 12,5 мкг/л; 2) повышение общей железосвязыващей способности сыворотки крови более 71,6 ммоль/л; 3) снижение процента насыщения трансферринаниже 20% и другие признаки.
Билет №35 1. Жалобы и их патогенез у больных с заболеваниями желудка и двенадцатиперстной кишки.
|
||||||||||
|
Последнее изменение этой страницы: 2016-08-14; просмотров: 314; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.41 (0.018 с.) |

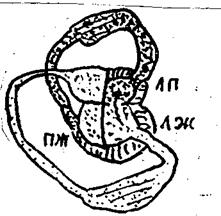
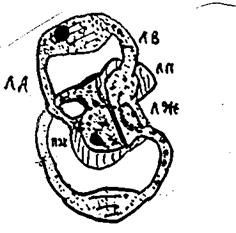 1» Затруднен ток крови из ЛП в ЛЖ. в диастолу 2, Увеличение давления в ЛП, его гиперфункция, гипертрофия и дилатация
1» Затруднен ток крови из ЛП в ЛЖ. в диастолу 2, Увеличение давления в ЛП, его гиперфункция, гипертрофия и дилатация