Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Параклинические методы исследованияСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
ЭЛЕКТРОФИЗИОЛОГИЧЕСКИЕ И БИОФИЗИЧЕСКИЕ МЕТОДЫ
Электроэнцефалография (ЭЭГ) – это метод исследования функциональной активности головного мозга, основанный на регистрации электрических потенциалов мозга. Набор визуальных кривых, получаемых в ходе электроэнцефалографического исследования, называется электроэнцефалограммой. Показания к проведению ЭЭГ – диагностика пароксизмальных нарушений; оценка эффективности лечения различных форм эпилепсии, подбор противосудорожных препаратов, их дозировки. Травмы, опухоли, абсцессы, нарушения мозгового кровообращения и другие заболевания головного мозга. Оценка правильного формирования биоэлектрической активности головного мозга у детей (задержка психоречевого, психомоторного развития, психоэмоциональные нарушения). Регистрация ЭЭГ. Пациента размещают в затемненной экранированной камере (обычно это небольшая свето- и звуконепроницаемая комната, в которой имеется стул, кушетка).
 Прежде всего, на голову пациенту надевают специальную шапочку. Ее внешний вид может быть разным. Это может быть цельная шапочка-шлем из тонкой ткани, а может быть «сетка» из мягких резиновых жгутов, под которые врач в определенном порядке вручную располагает несколько электродов. С помощью металлических зажимов к каждому электроду присоединяют по одному изолированному проводу, подключенному к энцефалографу. (Подключение всегда производится через усилитель, поскольку биотоки настолько малы, что иначе зарегистрировать их было бы невозможно. Именно из-за слабости токов, протекающих в электродах и проводах, данная методика является совершенно безопасной. Кроме того, все оборудование имеет надежное заземление.) Перед наложением электроды смачивают водой, физиологическим раствором или гелем на водной основе (он совершенно безвреден, легко смывается водой или стирается влажными детскими салфетками и служит для того, чтобы между электродом и кожей головы не было воздушной прослойки). Иногда участок кожи головы под электродом протирают ватой, смоченной в спирте, так как кожный жир затрудняет проведение слабых электрических импульсов. Прежде всего, на голову пациенту надевают специальную шапочку. Ее внешний вид может быть разным. Это может быть цельная шапочка-шлем из тонкой ткани, а может быть «сетка» из мягких резиновых жгутов, под которые врач в определенном порядке вручную располагает несколько электродов. С помощью металлических зажимов к каждому электроду присоединяют по одному изолированному проводу, подключенному к энцефалографу. (Подключение всегда производится через усилитель, поскольку биотоки настолько малы, что иначе зарегистрировать их было бы невозможно. Именно из-за слабости токов, протекающих в электродах и проводах, данная методика является совершенно безопасной. Кроме того, все оборудование имеет надежное заземление.) Перед наложением электроды смачивают водой, физиологическим раствором или гелем на водной основе (он совершенно безвреден, легко смывается водой или стирается влажными детскими салфетками и служит для того, чтобы между электродом и кожей головы не было воздушной прослойки). Иногда участок кожи головы под электродом протирают ватой, смоченной в спирте, так как кожный жир затрудняет проведение слабых электрических импульсов.
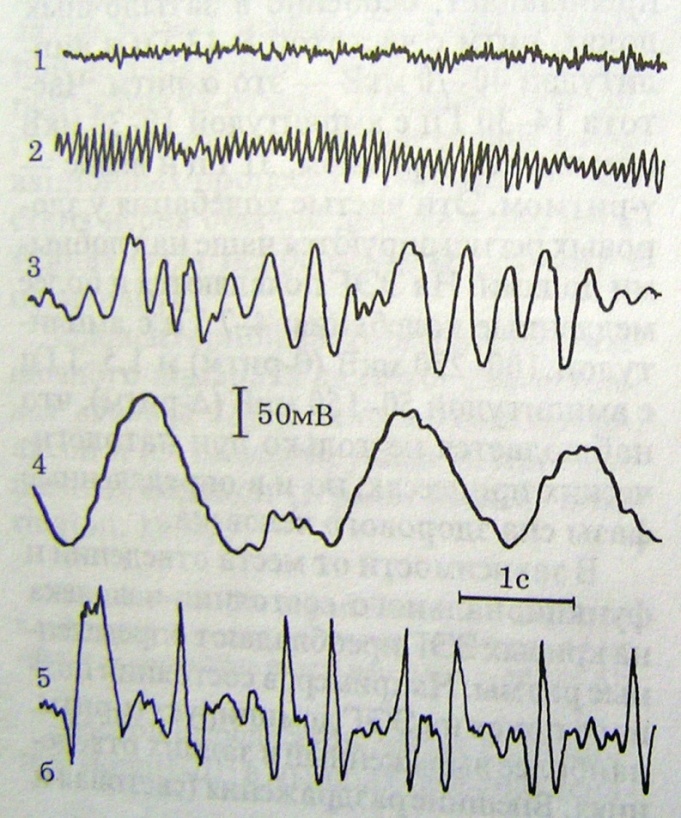
Выделяют четыре типа ритмов электроэнцефалограммы. Альфа (а)-ритм – частота 8-12 колебаний в секунду, амплитуда 30-70 мкВ. Имеет синусоидальную форму. Регистрируется в норме у здорового взрослого человека в состоянии спокойного бодрствования. Имеет наибольшую амплитуду и наиболее отчетливо выражен в теменно-затылочных областях коры. Афферентные раздражения (внешние и внутренние) вызывают депрессию амплитуды альфа-колебаний. Бета (β)-ритм – частота его 13-35 колебаний в секунду, амплитуда 10-30 мкВ. Может регистрироваться во всех отведениях ЭЭГ, но наиболее отчетливо выражен в передних отделах полушарий (лобная, центральная области). Не проявляет депрессии на сенсорные раздражения. Часто амплитуда его возрастает во время депрессии альфа-ритма. Тета (θ) ритм – частота 4-7 колебаний в секунду. У взрослых в бодрствующем состоянии встречается редко в виде отдельных колебаний невысокой амплитуды (10-30 мкВ) в височных и теменных областях. Регистрируется в ранних стадиях сна. Дельта (Δ) ритм. Частота 2-4 колебания в секунду. Регистрируется в состоянии глубокого сна. В норме у взрослых в бодрствующем состоянии не встречается. Наличие этого ритма считается признаком грубой патологии коры.
Рис.10. Ритмы ЭЭГ 1- β(бетта) 14-30 гц, 2- α(альфа) 8-13 гц, 3 - β θ(тета) 4-7 гц, 4 - Δ(дельта) 1,5-3 гц, 5 – эпилептиформная активность.
Процедура регистрации ЭЭГ при обычном обследовании продолжается около 15–20 минут и включает в себя запись «фоновой кривой» и запись ЭЭГ при различных функциональных состояниях. При необходимости может применяться длительная мониторинговая запись. Стандартный протокол ЭЭГ-исследования включает в себя пробу с открыванием глаз, 3-минутную гипервентиляцию, фотостимуляцию на частоте 2 и 10 Гц. Дан-ные пробы должны проводиться всем обследуемым, независимо от предполагаемого диагноза. При необходимости производится фоно- или фотостимуляция на частотах до 20 Гц. Кроме того, в специальных случаях применяются сжимание пальцев в кулак, звуковые стимулы, прием различных фармакологических препаратов, а для детей постарше – психологические тесты.
Рис. 11. Пароксизмальная активность на ЭЭГ.
Компьютерный анализ ЭЭГ
Исторически клиническая электроэнцефалография развивалась на основании визуального анализа ЭЭГ. Кривые ЭЭГ записывались на длинную бумажную ленту, и врач должен был сделать свое заключение, «вручную» просмотрев всю запись. Однако уже в начале развития электроэнцефалографии у физиологов возникло стремление оценить ЭЭГ с помощью объективных количественных показателей, применить методы математического анализа. С внедрением в медицинскую практику цифровых ЭВМ стало возможным производить анализ электрической активности на качественно новом уровне. В настоящее время электроэнцефалограмма по-прежнему регистрируется на бумаге, но одновременно в цифровом виде записывается на компьютерные носители. Современные методы компьютерной обработки электроэнцефалограммы позволяют проводить спектральный анализ ЭЭГ, детальный анализ различных ЭЭГ-феноменов, просматривать любой участок кривой в увеличенном виде, производить его амплитудно-частотный анализ, представлять полученные данные в виде карт, цифр, графиков, диаграмм и получать, таким образом, более наглядные, точные данные.
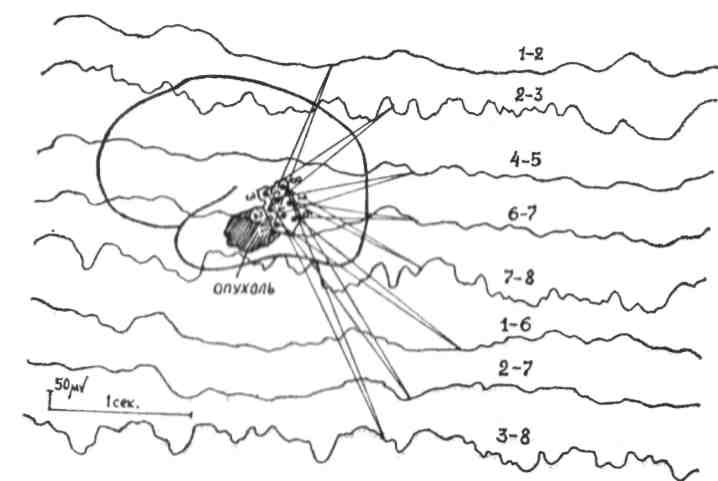
Рис. 12. ЭКоГ больного с опухолью височной доли. Регистрация потенциалов непосредственно с поверхности мозга носит название электрокортикография (ЭКоГ). Она осуществляется посредством наложения электродов на мягкую мозговую оболочку полушария мозга или мозжечка во время нейрохирургической операции с целью уточнения локализации очагового патологического процесса (эпилептический очаг, опухоль, абсцесс и др.).
Изменения ЭЭГ при эпилепсии Эпилептиформная активность объединяет определенные типы колебаний, характерные для пациентов, страдающих эпилепсией. Спайк представляет собой резкий всплеск острой формы длительностью до 70 мс и амплитудой >100 мкВ. Спайки часто группируются в короткие или более длинные пачки, образуя феномен, носящий название «множественные спайки». Острые волны по сути аналогичны спайкам, но имеют частотные характеристики ά-ритма. Спайк-волна – это комплекс, возникающий от комбинации спайка с медленной волной и имеющий высокую амплитуду. Спайк-волны могут следовать сериями повторяющихся и почти идентичных стереотипов. Частота генерализованных пик-волновых комплексов более 3 Гц характерна для типичных абсансов, менее 3 Гц – для атипичных. Острая-медленная волна представляет собой комплекс, который напоминает по форме спайк-волну, но имеет большую длительность и состоит из острой волны и следующей за ней медленной волны. Эти комплексы характерны для симптоматических форм эпилепсии.
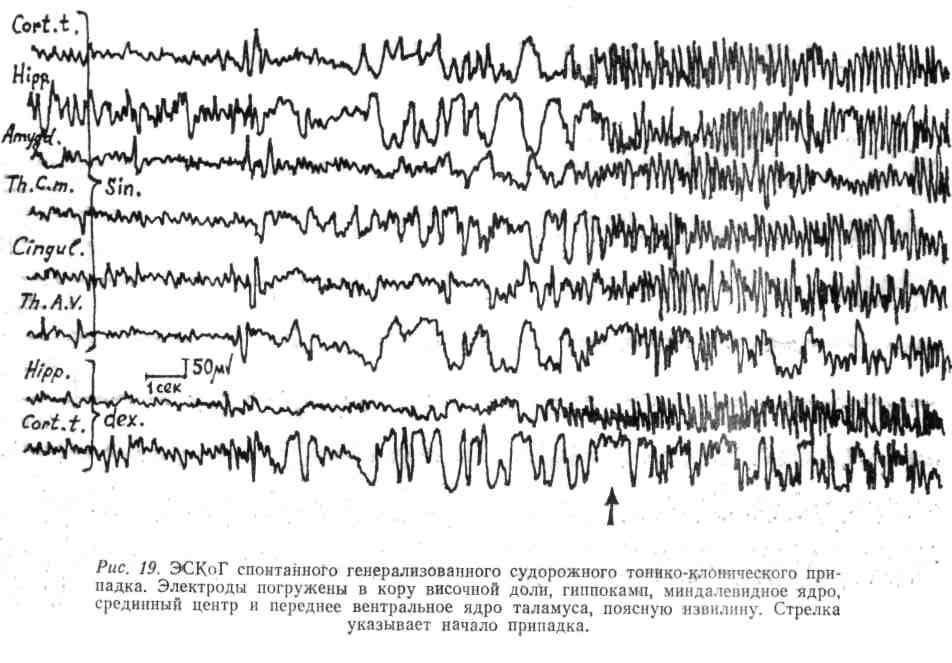
На рис. 12 представлена ЭКоГ больного с опухолью височной доли мозга. Непосредственно с опухоли (отведения 1-2, 1-6, 2-7) регистрируются грубые растянутые медленные волны, чередующиеся с периодами биоэлектрического молчания; с окружающей опухоль мозговой ткани, отведения 2-3; 7-8; 3-8) – медленные волны меньшего периода и большей амплитуды. При ряде заболеваний (эпилепсия) с целью получения более достоверной информации о локализации и структуре патологически измененной биоэлектрической активности мозга запись последней осуществляется с погруженных в глубинные структуры мозга электродов. В этом случае метод называется электросубкортикография (ЭСКоГ). Примеры электросубкор-тикограмм представлены на рис. 13 и рис. 14.
Рис. 13 демонстрирует эпилептическую активность, источником которой является гиппокамп и височная кора правого полушария с последующим включением миндалевидного ядра.
На рис. 14 эпилептическая активность носит генерализованный характер с одновременным включением в эпилептический разряд глубинных структур обоих полушарий мозга. Вызванные потенциалы. Преимущества метода вызванных потенциалов по сравнению со спонтанной ЭЭГ заключаются в том, что они позволяют непосредственно выяснить, в какие образования мозга адресуются афферентные сигналы и какие системы мозга участвуют в их модуляции и обработке. Он позволяет оценивать функциональное состояние образований мозга, связанных с проведением и обработкой афферентного сигнала определенной модальности в отличие от электроэнцефалограммы, дающей представление о функционировании мозга в целом как единой системы. Каждый из методов ВП имеет область применения, в которой он обладает максимальной информативностью: так например, зрительный ВП используют при поражении образований зрительного анализатора, длиннолатентный соматосенсорный ВП – при патологических процессах полушарной локализации и т.д. Кроме того, корковые вызванные потенциалы любой модальности позволяют оценить функциональное состояние структур лимбико-ретикулярного комплекса, поскольку отражают процесс обработки афферентного сигнала этими образованиями. Коротко-латентный соматосенсорный ВП применяют главным образом для диагностики нарушений проведения по спинному мозгу, для интраоперационного мониторинга. Метод стволового акустического ВП (САВП) обладает определенной универсальностью, так как связан с проведением сигнала по слуховым стволовым путям и может быть использован в диагностических целях при поражениях мозга различной этиологии, сопровождающихся вовлечением в патологический процесс стволовых образований. Эффективность использования метода вызванных потенциалов для оценки закономерностей функционирования нейронных популяций головного мозга в норме и в условиях патологии определяется существующими представлениями о генезе их составляющих. Они приобрели в последнее время не только научно-исследовательское, но и большое практическое значение в диагностике различной неврологической патологии. Анализируются преимущественно временные параметры ответа (пиковая латентность отдельных компонентов, межпиковые интервалы).
Рис. 15 Тригеминальные вызванные потенциалы во время приступа боли. Эхоэнцефалография. Метод ультразвуковой эхо-энцефалографии (ЭхоЭГ) основан на использовании в диагностических целях ультразвуковых колебаний, которые способны распространяться в жидких, твердых и газообразных телах. При распространении ультразвуковых волн через черепные покровы, мозговое вещество и цереброспинальную жидкость имеет место их отражение на границе раздела сред с различными физическими свойствами. Отраженные ультразвуковые колебания регистрируют-ся на экране эхо-энцефалографа в виде вертикальных импульсов – эхосигналов. Методика исследования сводится к следующему. Ультразвуковой датчик прикладывается к поверхности головы в лобно-височной области, т. е. месте проекции III желудочка на боковую поверхность черепа. Перемещая датчик несколько кпереди или кзади от этой точки, можно получить отраженные сигналы от прозрачной перегородки, а также от эпифиза. Нормальная эхо-энцефалограмма состоит из трех основных эхо-сигналов: 1) начальное эхо, или начальный комплекс сигналов, отраженных от кожи, мягких тканей головы, костей черепа и твердой мозговой оболочки на стороне исследования; 2) срединное эхо, или М-эхо, – сигнал от срединных структур мозга (прозрачная перегородка, III желудочек, эпифиз); 3) конечное эхо, или конечный комплекс, – комплекс эхо-сигналов от твердой мозговой оболочки, внутренней и наружной костных пластинок черепа и мягких тканей головы противоположной исследованию стороны.
Рис. 16. Схема расположения ультразвуковых электродов и методика исследования.
В норме М-эхо расположено на одинаковом расстоянии от датчика при исследовании справа и слева. Наличие патологического объемного образования в одном из по полушарий мозга (опухоль, абсцесс, гематома), рубцово-атрофического процесса полушария мозга приводит к нарушению нормальных топографоанатомических соотношений в полости черепа и смещению срединных структур. В этом случае М-эхо на экране осциллографа смещается в сторону здорового полушария. Эхо-энцефалография позволяет диагностировать гидроцефалию бо-ковых и III желудочков. Наиболее достоверным признаком расширения III желудочка является расщепление М-эха на два эхо-сигнала, расстояние между которыми превышает 6-6,5 мм. Расширение боковых желудочков характеризуется появлением сигналов высокой амплитуды между начальным эхо и М-эхо и М-эхо и конечным эхо, отраженных от их медиальной и латеральной стенок.
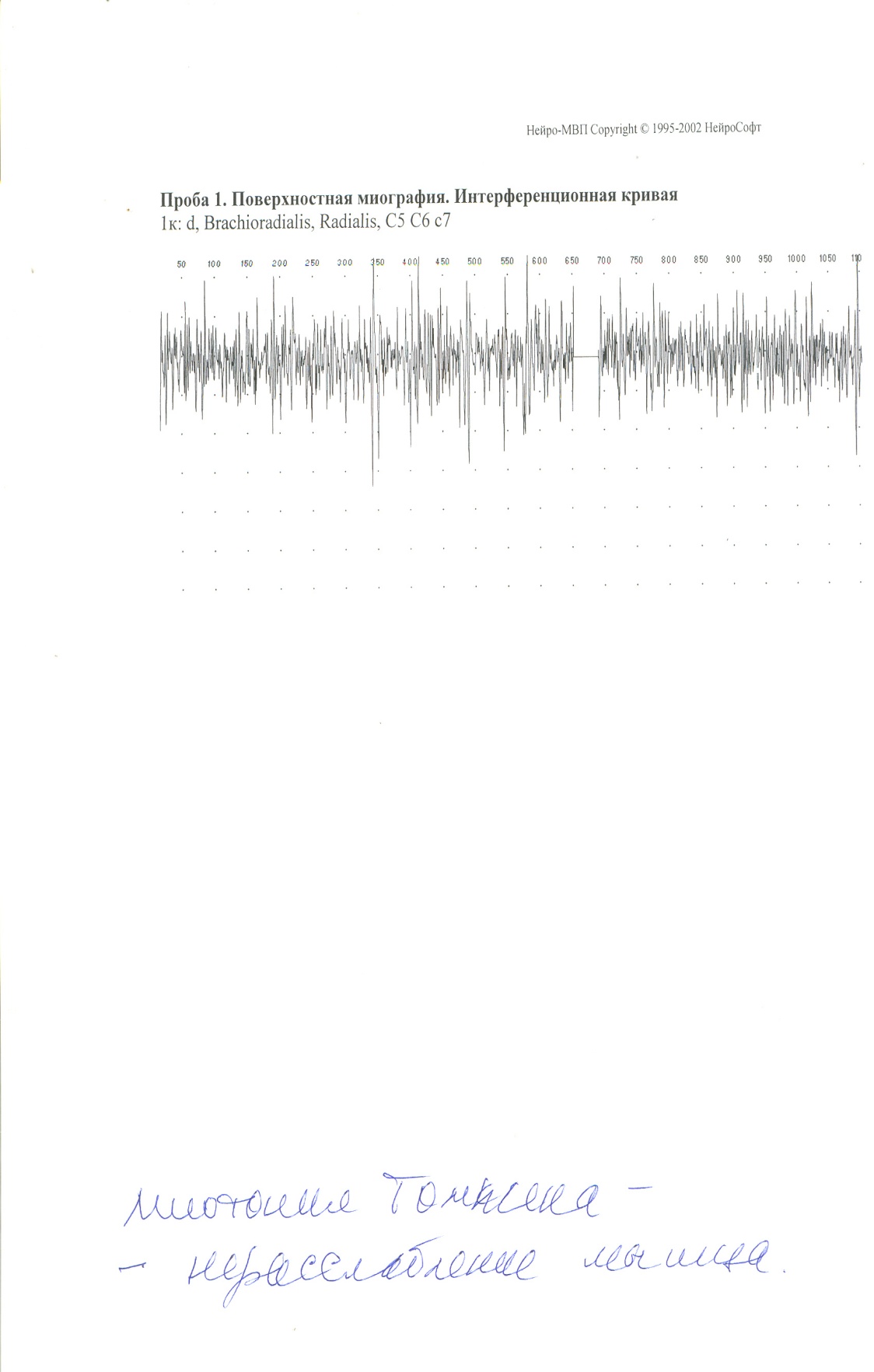
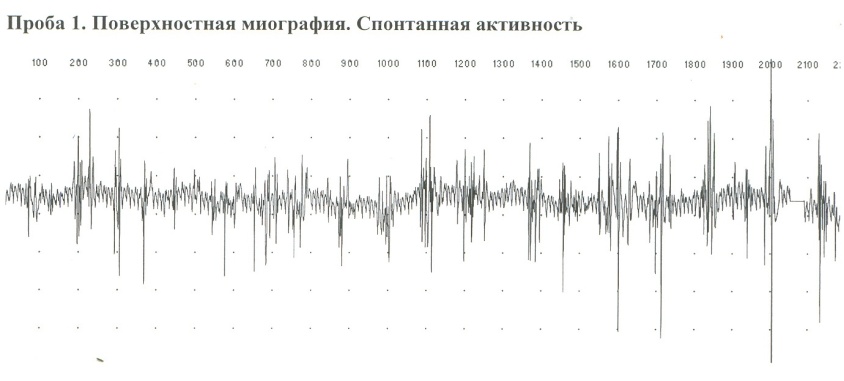
Электромиография (ЭМГ) – метод, позволяющий регистрировать токи, генерируемые самими мышцами. Данные, полученные с помощью метода ЭМГ, позволяют оценить функциональное состояние периферического нервно-мышечного прибора (клетки переднего рога спинного мозга, аксона, нервно-мышечного синапса, мышечного волокна) и уточнить в нем топику поражения. Потенциалы действия мышц записываются специальными устройствами, электромиографами, посредством игольчатых или поверхностных электродов в состояниях покоя или напряжения мышц. Электромиограмма здорового человека в состоянии покоя характеризуется низкоамплитудными колебаниями, сменяющимися высоковольтной активностью при произвольном сокращении мышц. В случае поражения клеток передних рогов спинного мозга наступает урежение частоты колебаний, увеличение амплитуды с появлением фибрилляций и фасцикуляций. Поражение передних корешков или периферических нервов приводит к снижению амплитуды колебаний. В атрофированных мышцах и при полной дегенерации периферического мотонейрона потенциалы действия отсутствуют. ЭМГ, таким образом, помогает объективно установить или исключить (например, при истерии) поражение периферического мотонейрона. Кроме того, с помощью ЭМГ можно зарегистрировать различные типы потенциалов, свойственные полиомиелиту, миастении, миотонии и некоторым другим заболеваниям.
Рис. 17. Изменения ЭНМГ при миотонии Томсена.
Рис. 18. Спонтанная активность при синдроме БАС. Ультразвуковая допплерография Метод основан на оценке гемодинамики с помощью анализа частот ультразвуковых колебаний, отраженных от движущихся эритроцитов. Используется для диагностики стенозирующих и окклюзирующих заболеваний магистральных артерий головы. Отражение ультразвуковой волны от передней (по отношению к ходу лучей) и задней стенок артерий приводит к образованию эхо-сигналов. Основной аналитический показатель – линейная скорость кровотока, которая является различной для лиц разных возрастных групп. Исследование с помощью ультразвука состояния сосудов и кровотока в них описано под названием эффекта Доплера. Эффект Доплера представляет собой быстрые смещения, возникающие в том случае, когда источник волновых колебаний и приемник находятся в движении относительно друг друга в одинаковую и противоположную стороны от пути распространения ультразвуковой волны. Более совершенными являются методы транскраниалъной доплерографии (ТКУЗДГ), дуплексного сканирования с визуализацией сосудов. Они позволяют расширить границы исследования на внутримозговые сосуды. Доплерографические изменения магистральных артерий головы выявляются у 40% больных начальными проявлениями нарушений мозгового кровообращения и у 85% больных преходящими нарушениями (Верещагин Н.В. и др., 1998).
Рис. 19. Различные варианты кровотока по данным ультразвуковой допплерографии (нормальный кровоток, стеноз, остаточный кровоток соответственно).
Ввиду безопасности и высокой информативности УЗДГ, последняя находит широкое применение в практике массовых профилактических осмотров населения. Показания к проведению: · диагностика окклюзирующих поражений интракраниальнго отдела; · характеристика коллатерального кровообращения при оклюзирующих поражениях; · диагностика ангиоспазма; · диагностика артерио-венозных мальформаций; · интраоперационный мониторинг кровотока в артериях виллизиева круга при операциях на артериях шеи.
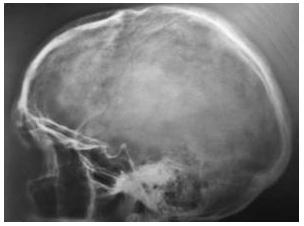
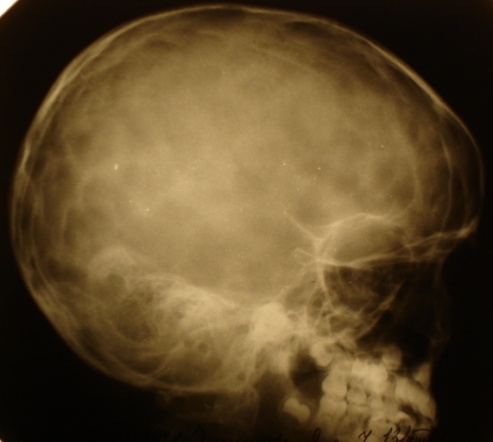
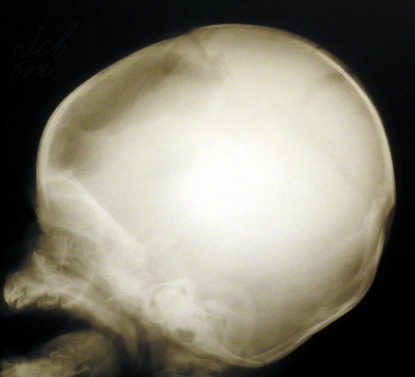
МЕТОДЫ ЛУЧЕВОЙ ДИАГНОСТИКИ Рентгенография Краниография – рентгенологическое исследование черепа без приме-нения рентгенконтрастных препаратов. Наряду со «стандартными» снимками в прямой и боковой проекции используются многочисленные специальные укладки при проведении рентгенографии черепа с целью целе-направленного обследования структур черепа: малые крылья, каналы зрительных нервов, большие затылочные отверстия, чешуя затылочной кости (передняя, задняя полуаксиальная, аксиальная проекция основания черепа), височная кость (укладки по Шюллеру, Майеру, Стенверсу). Краниография в боковой проекции дает представление о форме и размерах черепа, состоянии костей свода черепа и основания (передняя, средняя, задняя черепная ямка), турецкого седла. Кости свода черепа нередко изображены в виде двух линий толщиной до 4-5 мм. Рельеф костей черепа в боковой проекции неравномерный, что зависит от неодинаковой их толщины. Хорошо прослеживается коронарный, лямбдовидный швы, сосудистые борозды. Передняя черепная ямка (fossa cranii anterior, PNA, BNA, JNA), являясь частью внутреннего основания черепа, образована лобной, решетчатой и клиновидной костями, вмещает лобные доли полушарий большого мозга. В боковой проекции дно передней черепной ямки представлено прямыми или вогнутыми линиями. Дугообразные линии открыты вверх и кзади. Контуры дна средней черепной ямки переходят в плотную тень пирамид височной кости, кзади от которой проецируется ячеистость сосцевидной части и контуры задней черепной ямки, образованной нижней половиной затылочной кости. Средняя черепная ямка (fossa cranii media, PNA, BNA, JNA) – часть внутреннего основания черепа, образованная кли-новидной и височными костями; в средней части (турецком седле) расположен гипофиз, а в парных боковых углублениях – нижние части височных долей полушарий большого мозга. В средней трети средней черепной ямки четко контурируется турецкое седло: клиновидные отростки, спинка и дно турецкого седла. Выявляемая порозность данных образований свидетельствует о длительной внутричерепной гипертензии. Рельеф костей черепа при открытой гидроцефалии однотонный, сглаженный, нечетко контурируется турецкое седло. При закрытой, окклюзионной гидроцефалии выявляются выраженные «пальцевые вдавления» (анат. impressiones digitate). Углубления на внутренней поверхности свода черепа внешне напоминают следы от давления пальцев. При некоторых заболеваниях головного мозга (главным образом опухолях) пальцевые вдавления становятся более углубленными, что замечается при рентгенографии. При гидроцефалии пальцевые вдавления истончаются. Отмечено расхождение швов и удлинение их зубцов. Истончение костей свода черепа определяется степенью выраженности гипертензионного синдрома, помимо этого выявляются углубление передней и средней черепной ямки, истончение и рентгенологические признаки порозности спинки турецкого седла. При гидроцефалии характерны следующие краниографические признаки: увеличение размеров черепа, изменение его формы вследствие сглаживания дуг свода и основания, истончение костей, изменение швов и родничков, расширение отверстий выхода сосудов и нервов на основании черепа, усиление или раннее появление сосудистых отметок, изменение рельефа внутренней поверхности, изменение формы турецкого седла. Степень выраженности рентгенологических признаков гидроцефалии зависит от ее формы и вида (уровня окклюзии).
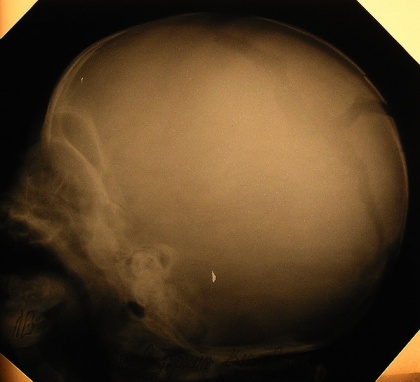
Рис. 20(а, б). а – рентгенография черепа (краниограмма) в боковой проекции; б – «растущий» перелом черепа у ребенка 1 года жизни.
Задняя черепная ямка – содержит мост, продолговатый мозг, мозжечок, поперечную, сигмовидную и затылочную пазухи. Отверстия зад- ней черепной ямки: porus acusticus internus ((внутреннее слуховое отверстие) – пропускает a. labyrinthi, n. facialis (VII), n. statoacusticus (VIII), n. intermedius); foramen jugularis (пропускает n. glossopharyngeus (IX), n. vagas (X), n. accessorius willisii (XI), v. Jugularis interna); foramen magnum (проходит продолговатый мозг с оболочками, aa. Vertebralis, plexus venosi vertebrales interna, спинномозговые корешки n. accessorius); canalis hypoglossi (проходит n. hypoglossus). На обзорных краниограммах иногда четко определяются борозды артерий твердой мозговой оболочки. В ряде случаев гипертрофированные сосудистые борозды штопорообразной формы являются признаком опухолевого процесса. Наряду с выраженным рисунком борозд артерий твердой мозговой оболочки при опухолях головного мозга на краниограммах может выявляться отводящая венозная сеть в виде широких диплоэтических каналов. Объемные процессы, расположенные близко к поверхности мозга или эпидурально (опухоли, дермоиды, холестеотомы), могут вызывать на ранних этапах компрессионного воздействия на костные структуры «истончение» и в дальнейшем в костях черепа определяются деструктивные изменения с четкими контурами различной формы.
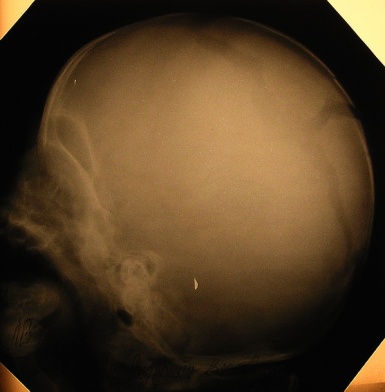
Краниостеноз (craniostenosis; кранио- + греч. stenosis сужение) – раннее зарастание швов, деформация костей основания черепа с укорочением и углублением черепных ямок, опускание крыши и уменьшение объема глазниц, резкое усиление пальцевых вдавлений, наличие костных гребней. Заболевание проявляется в раннем возрасте. Обычно преждевременная оссификация захватывает не все швы свода черепа и голова продолжает расти, принимая необычную форму – вытянутую в переднезаднем направлении при заращении сагиттального шва, башенную или неправильную форму. Преждевременное закрытие всех швов ведет к сдавлению продолжающего расти мозга и повышению внутричерепного давления, что выражается приступообразными головными болями с преимущественной локализацией их в лобной и затылочной областях. Определяются застойные изменения на глазном дне, в последующем – атрофия зрительных нервов. Рентгенологическая картина черепа очень характерна: кости свода сплошь испещрены глубокими лакунами, напоминающими по форме резко выраженные пальцевые вдавления.
Рис.21. Пальцевые вдавления на рентгенограмме больного с краниостенозом.
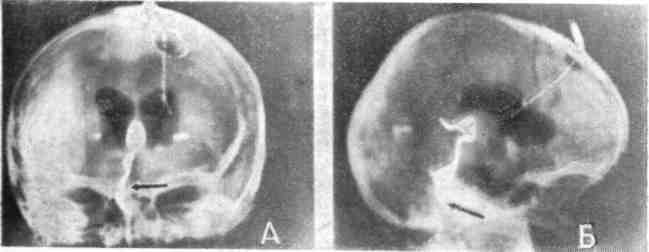
Платибазия – костная краниовербальная аномалия (врожденный порок развития): уплощение основания черепа, в результате чего скат черепа расположен по отношению к плоскости передней черепной ямки более горизонтально, чем в норме (вдавление основания затылочной кости и ската в заднюю черепную ямку, определяемое на краниограммах). В норме величина базального угла колеблется от 125 до 140°. Базилярная импрессия (базилярная инвагинация, или базилярное вдавление) – смещение вверх переднего отдела базилярной части затылочной кости и ее боковых отделов с внедрением в полость черепа краев большого затылочного отверстия, затылочных мыщелков и зубовидного отростка второго шейного позвонка. Базилярная импрессия может быть врожденной и приобретенной (при болезни Педжета, остеомаляции, несовершенном остеогенезе, гипопаратиреозе). У больных часто отмечаются короткая шея, низкая граница роста волос, ограничение подвижности шейного отдела. Неврологическая симптоматика появляется на 1-2-м десятилетии жизни и связана со сдавлением ствола, верхнее-шейного отдела спинного мозга, черепных нервов. Основной рентгенологический признак, выявляемый при краниографии, – высокое стояние зубовидного отростка СII. Черепно-мозговые грыжи. Задачей краниографического исследова-ния при такой патологии является определение размеров и формы внутреннего и по возможности наружного грыжевого кольца. Для обнаружения грыжевого костного дефекта лобно-височной черепно-мозговой грыжи наибольшее значение имеет рентгенограмма в передней полуаксиальной проекции, при затылочных черепно-мозговых грыжах – в задней полуаксиальной проекции.
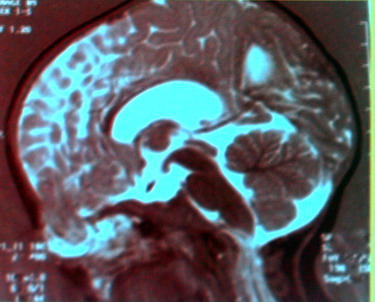
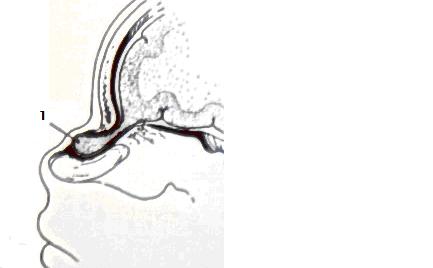
Рис. 22. Черепно-мозговая грыжа: слева МР – грамма, справа – схема черепно -мозговой грыжи передней черепной ямки (1). Большое диагностическое значение имеют обызвествления различных внутричерепных образований, которые являются прямыми рентгенологическими признаками, позволяющими судить о локализации и характере патологического процесса. Непатогенное обызвествление шишковидной железы (шишковидное тело), сосудистых сплетений желудочков мозга, твердой мозговой оболочки у детей встречается крайне редко. Патогенные обызвествления неопухолевого характера бывают посттравматические (кефалогематомы, обызвествление после внутричерепных кровоизлияний и стенок бывших абсцессов мозга, окружавших инородные тела); послевоспалительные (после бывших неспецифических менингоэнцефалитов, особенно очагового характера, в виде единичных или множественных очагов в мозговом веществе или оболочках мозга); паразитарные (при токсоплазмозе, цистицеркозе, эхинококкозе). Обызвествления дизонтогенетического ряда (факоматозы) бывают при туберозном склерозе, нейрофиброматозе – болезни Реклингхаузена, при энцефалотригеминальном ангиоматозе (синдром Штурге (Стерджа) – Вебера-Краббе); обызвествления опухолей сосудистых сплетений – эпендимом, папиллом, менингиом у детей наблюдаются редко (Лебедев Б.В., 2004). Патогенные обызвествления обнаруживаются в опухолях дизэмбрио-генетического ряда – тератомах, дермоидах, краниофарингиоме, пинеаломе. Тератомы и дермоиды наблюдаются в черепе редко. Они локализуются обычно в местах схождения костей, характеризуются сглаженными и округлыми краями, чистыми включениями распространенных петрифицированных или оссифицированных участков в их толще или на поверхности.
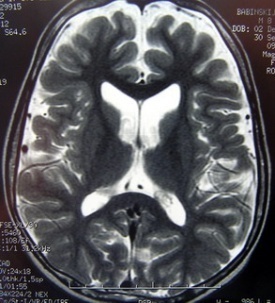
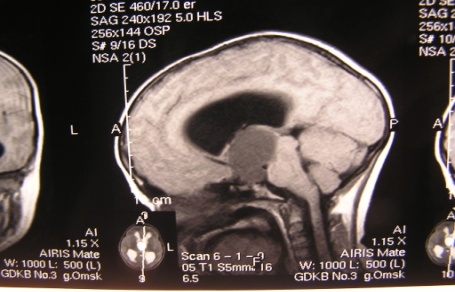
Рис.23. МРТ пациентов с синдромом Стерджа-Вебера.
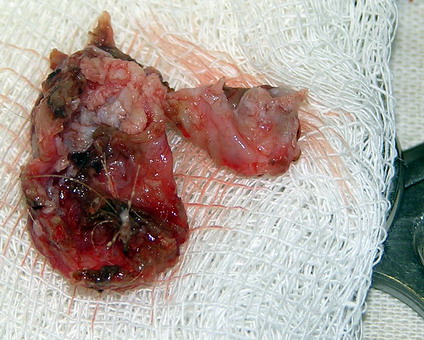
Рис. 24. МРТ пациента с дермальной опухолью задней черепной ямки, слева – макропрепарат. Для краниофарингиом характерны петрифицированные включения, расположенные близ турецкого седла. Петрификаты в пинеаломах могут иметь зернистое строение, а иногда и штриховые отметки на поверхности. Обызвествления в опухолях менингососудистого ряда чаще наблюдаются в длительно растущих менингиомах. Обызвествления при нейроэктодермальных опухолях возникают при глиомах, олигодендроглиомах, астроцитомах.
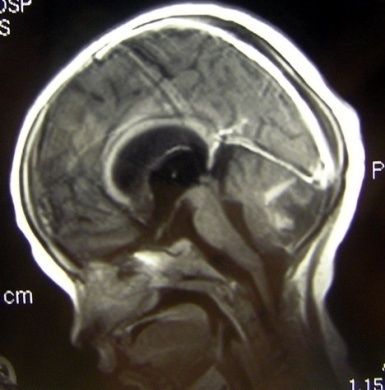
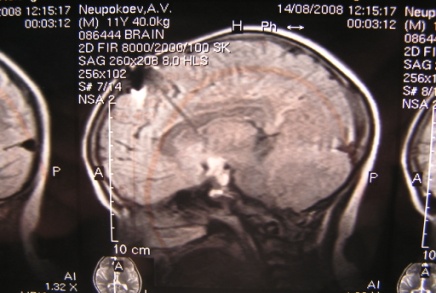
Рис. 25. МРТ больного с кистозной краниофарингиомой до и после хирургического лечения. При дифференциальной диагностике внутричерепных обызвествле-ний с использованием краниографии следует иметь в виду, что у больных с эпилепсией и наличием туберкулеза в анамнезе иногда выявляются единичные или множественные петрификаты различной величины, формы и плотности в зависимости от степени обызвествления туберкулезных гранулем. Развитие обызвествлений возможно после удаления опухолей или после лучевой терапии. Травматические повреждения костей черепа. При переломах плоских костей черепа классическими рентгенологическими признаками принято считать наличие просвета, четкость краев и зигзагообразный пробег линии перелома. Эти признаки четко прослеживаются как при линейных, так и при многооскольчатых переломах. Радиарные трещины или пересекающиеся между собой линии перелома образуют костные отломки.
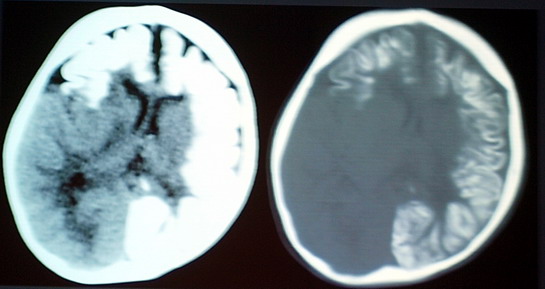
Рис. 26. Рентгенограммы пациентов с травматическим расхождением швов (справа) и травматической пневмоцефалией (слева). Пневмоэнцефалография – метод рентгенологического исследования головного мозга, при котором в качестве рентгеноконтрастного средства используют газ (кислород, закись азота, углекислый газ), вводимый в желудочки и подпаутинное пространство головного мозга. В связи с развитием компьютерной томографии и ангиографии пневмоэнцефалография применяется редко.Введение кислорода или воздуха непосредственно в желудочки мозга – пневмовентрикулографией.
Рис. 27. Вентрикулограммы пациента с опухолью ствола головного мозга: А – прямая проекция, Б – боковая проекция.
На передней пневмоэнцефалограмме желудочковая система имеет вид крыльев бабочки. Более интенсивные тени треугольной формы соответствуют телам боковых желудочков, менее интенсивные треугольные тени – передним рогам боковых желудочков. Между передними рогами контурируется III желудочек. На задней пневмоэнцефалограмме форма желудочков напоминает крылья летящей птицы. Медиальные, более интенсивные треугольной формы, тени соответствуют телам боковых желудочков, чуть кнаружи проецируются тени треугольников желудочков, а латеральнее и книзу – нижних рогов. По средней линии видна тень III желудочка. В боковой проекции видны все отделы боковых желудочков с его передними, задними и нижними рогами. При хорошем заполнении видна боковая проекция III желудочка, иногда сильвиев водопровод и начальные отделы IV желудочка. Объемные процессы головного мозга (опухоли, абсцессы, гематомы и др.) вызывают смещения и деформацию желудочковой системы. По характеру и степени этих изменений в различных отделах желудочков судят о локализации патологического процесса. Опухоли желудочков мозга обычно вызывают гидроцефалию. На вентрикулограммах в этих случаях выявляются дефекты заполнения, контуры опухоли или остановка контраста на уровне окклюзии. При опухолях в задней черепной ямке (мозжечок, боковой выворот IV желудочка, мосто-мозжечковый угол) на вентрикулограммах, особенно при введении позитивных контрастных веществ (двойное контрастирование), четко выявляются гидроцефальные желудочки, смещение сильвиева водопровода и уровень окклюзии.
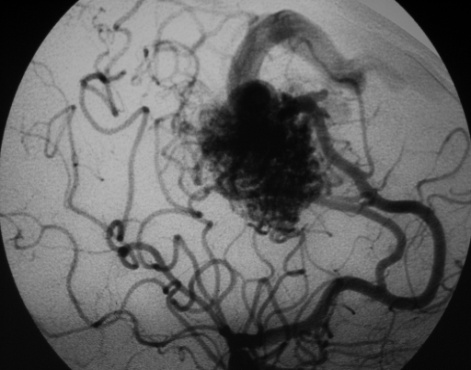
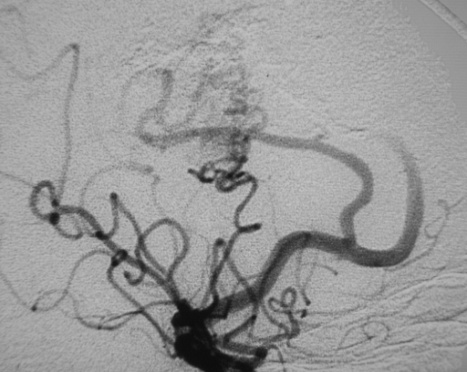
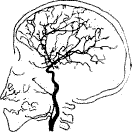
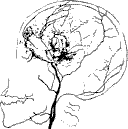
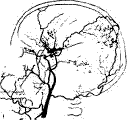
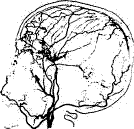
Ангиография. Метод контрастного рентгенологического исследования кровеносных головного и спинного мозга. Применяется с целью исследования функционального состояния сосудов, выявления мальформаций, повреждений и пороков развития сосудов головного и спинного мозга, коллатерального кровотока, позволяет детализировать локализацию и протяженность патологического процесса. Показания к исследованию: повреждения и пороки развития, мальформации, нарушения проходимости сосудов. Выявляемые при церебральной ангиографии изменения позволяют диагностировать спонтанную окклюзию сосудов Велизиева круга (болезнь мойа - мойа). В настоящее время исследование проводится путем катетеризации бедренной артерии. При дигитальной субтракционной ангиографии контрастное исследование сосудов проводится с использованием компьютерной обработки полученных результатов исследования, что позволяет получить ангиограммы высокого качества и разрешения при введении меньшего количества рентгенконтрастных препаратов.
Рис. 28. Дигитальная субтракционная ангиография сосудов головного мозга: АВМ в бассейне ПМА и передней ворсинчатой артерии слева. Операция – частичная эмболизация АВМ.
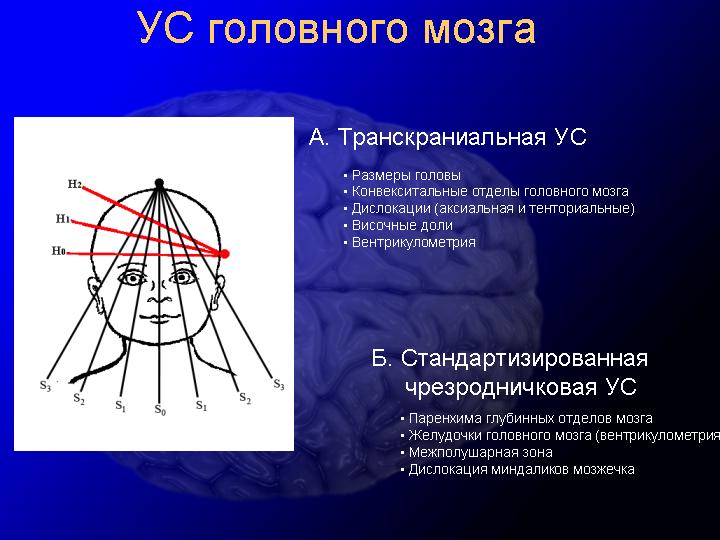
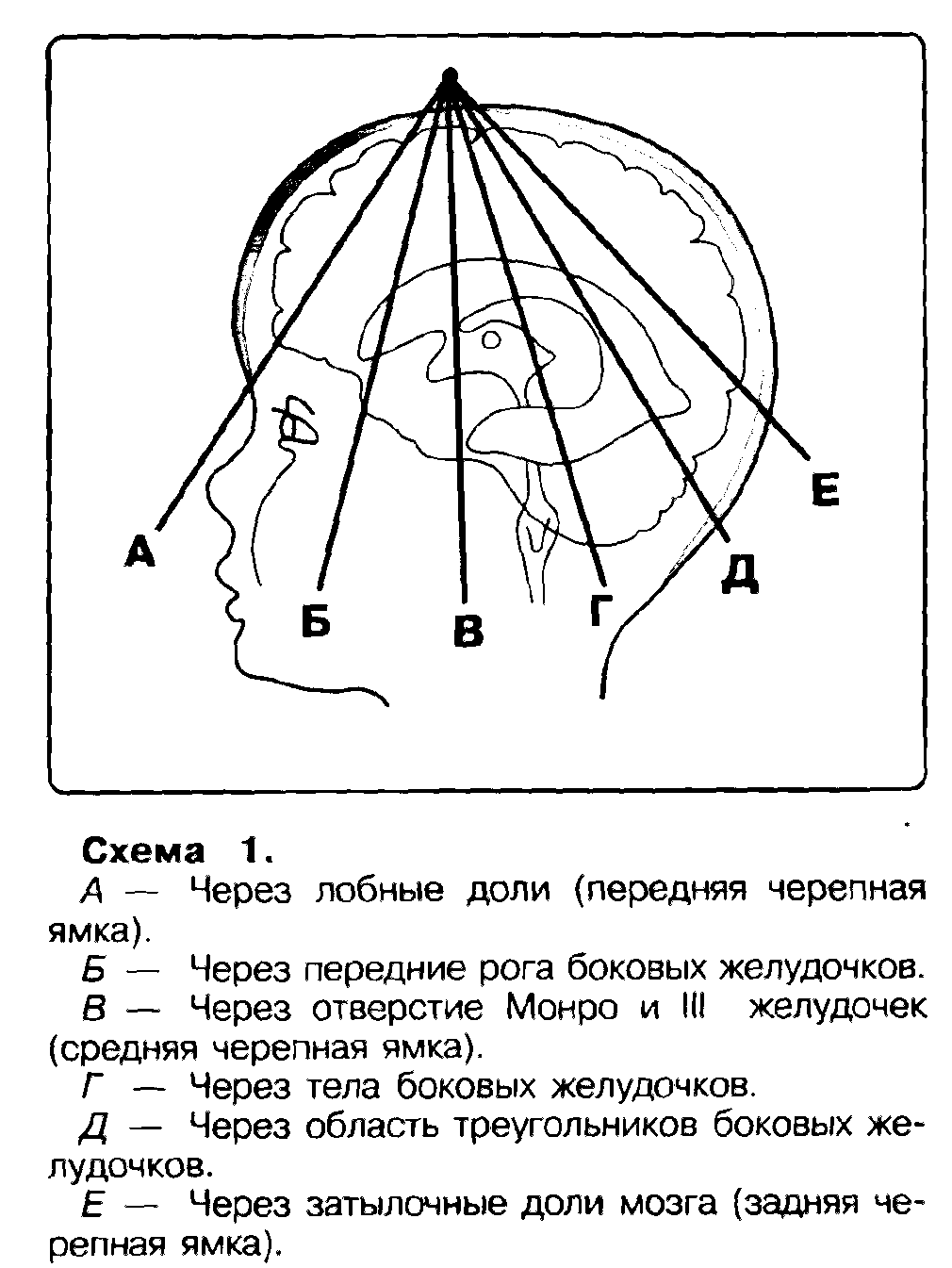
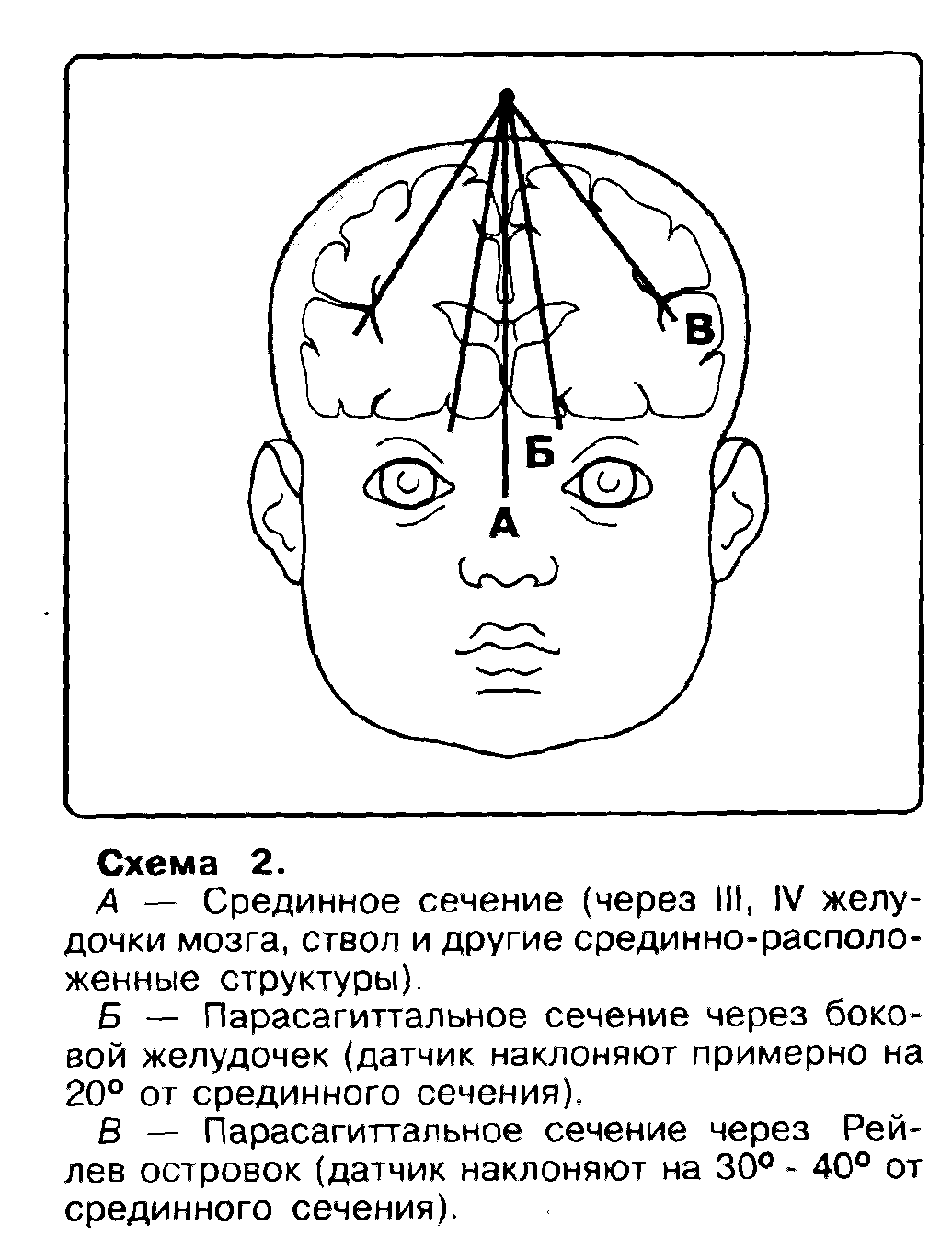
Рис 29. Ангиографические стадии болезни мойя-мойя по Suzuki J. (1986). Нейросонография Размеры желудочковой системы могут определятся методом ультразвуковой нейросонографии. Измерения желудочковой системы проводятся как в коронарных, так и парасагиттальных плоскостях сканирования (рис.1). В коронарных плоскостях исследования вентрикулометрию проводят в сечении на уровне отверстий Монро и III желудочка. По этой методике измеряют поперечный размер передних рогов, косой размер переднего рога с каждой стороны, поперечный размер III желудочка. Исследование может производится как в стандартных чрезродничковых коронарных плоскостях, так и в транскраниальных парасагиттальных плоскостях сканирования (рис. 2).
Рис. 30. Транскраниальные и чрезродничковые плоскости ультразвукового сканирования: а) схема проведения исследования; б) нейросонография, (Иова А.С., 2007). В норме у доношенных новорожденных косой размер переднего рога не более 2 мм. Недоношенные новорожденные обычно имеют более широкую ликворную систему с косым размером около 4 мм. Помимо оценки абсолютных размеров желудочковой системы в практической работе используется вычисление относительных показателей в виде желудочково-полушарного индекса Эванса, который представляет собой отношение расстояния между наиболее отдаленными точками передних рогов боковых желудочков к наибольшему внутреннему диаметру черепа.
Рис. 31. Нейросонография;1,2 – плоскости сканирования головного мозга (Ватолин К.В., 1995). Легкая гидроцефалия может быть диагностирована при значении индекса Эванса от 0,31 до 0,5, гидроцефалия средней степени при значении индекса выше 0,51, тяжелая при значении индекса выше 0,75. Достоверность в оценке вентрикуломегалии индекса Эванса составляет 0,423, а вентрикуло-мозгового коэффициента – 0.891 (Hayon B.B., Drake J.M. 1998). Таблица 4. Соотношение между показателями индекса Эванса и ликворокраниальным индексом (по данным КТ- морфометрии (Ларькин В.И. 2007).
|
|
Последнее изменение этой страницы: 2016-08-14; просмотров: 1091; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.156 (0.02 с.) |