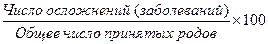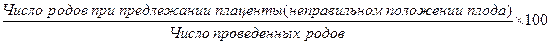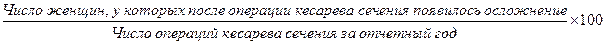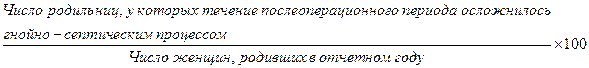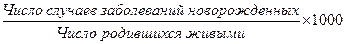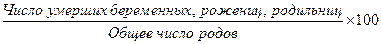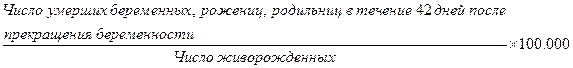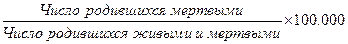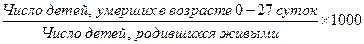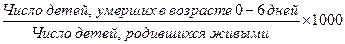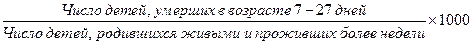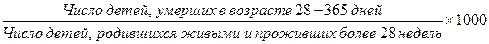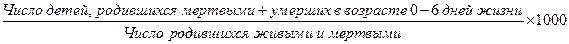Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Родильный дом. Задачи, структура, организация работы. Основная учетная документация. Показатели деятельности родильного дома.Содержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Стационары службы родовспоможения представлены акушерско-гинекологическими отделениями и родильными отделениями либо родильными домами в структуре районных ТМО, городскими, областными родильными домами акушерско-гинекологическим и отделениями многопрофильных больниц, клиническими родовспомогательными учреждениями, являющимися базами кафедр акушерства и гинекологии, НИИ охраны материнства и детства. Все роды обязательно должны проводиться в родовспомогательном стационаре врачом акушером-гинекологом совместно с анестезиологом-реаниматологом и неонатологом. При наличии экстрагенитальной патологии необходимо участие терапевта и врачей других специальностей (по показаниям). В родильных отделениях ЛПУ I уровня родоразрешаются повторно беременные (до 3 родов включительно) и первобеременные без акушерских осложнений и экстрагенитальной патологии. Остальные женщины должны быть родоразрешены в ЛПУ II-III уровней. Родильный дом - лечебно-профилактическая организация, обеспечивающая стационарную акушерско-гинекологическую помощь женщинам в период беременности, родов, в послеродовом периоде и медицинскую помощь новорожденным детям. Структура родильного дома: пять обязательных отделений: - приемно-пропускной блок (приемное отделение). - 1-е (физиологическое) акушерское отделение - 50-55% от общего числа акушерских коек. - 2-е (обсервационно-изоляционное) акушерское отделение (палаты) - 20-25% от общего числа акушерских коек. - отделение (палаты) патологии беременности – 25-30% от общего числа акушерских коек. - отделение (палаты) для новорожденных детей в составе 1-го и 2-го акушерских отделений. Кроме того, в родильном доме обязательно должны быть: лаборатория, рентген-кабинет, кабинет УЗИ, физиотерапевтический кабинет, выписная комната, хозяйственная служба. При наличии гинекологического отделения в составе родильного дома ему отводится примерно 25-30% от общего числа коек. В обязательном порядке оно должно быть изолированным и иметь собственное приемное отделение. По нормативам, на акушерские койки выделяется 60%, а на гинекологические - 40% всего коечного фонда родовспомогательных организаций. В гинекологическом отделении имеется три профиля коек: для консервативного лечения больных, оперативного лечения и искусственного прерывания беременности. Организация работы родильного дома (РД). 1. Планировка РД должна обеспечивать полную изоляцию женщин, поступивших для родоразрешения в различные отделения, при строгом соблюдении санитарно-гигиенических норм. В приемно-пропускном блоке оборудуются отдельные смотровые для каждого акушерского отделения. Пути следования беременных в эти отделения не должны перекрещиваться. В каждой смотровой комнате предусматривался специальное помещение для санитарной обработки поступающих женщин, оборудованное туалетом и душевыми. В вестибюле беременная иле роженица снимает верхнюю одежду и проходит в помещение фильтра. В фильтре врач или акушерка решает в какое из отделений направить женщину. После этого проводится регистрация в Журнале приема беременных и рожениц (ф. №002/у). Заполняется паспортная часть истории родов (ф. №096/у), производится общее обследование женщины: взвешивание, измерение роста, окружности живота, высоты стояния матки над лоном, определение положения и предлежания плода, выслушивание сердцебиения плода, определяются группа крови и резус-фактор. После санитарной обработки женщина получает пакет со стерильным бельем и направляется в соответствующее отделение роддома. 2. В каждом акушерском отделении выделяются следующие структурные элементы: 1) родовой блок - имеет в своем составе предродовую (10-12% количества коек в отделении); родовую (родовой зал); большую и малую операционные; палату интенсивной терапии для новорожденных детей. ого дома кой консультаия современных форм и методов контрацепции)2) послеродовые палаты; 3) палаты (отделение) для новорожденных. Операционные должны быть оборудованы всем необходимым для обработки разрывов промежности, ручного отделения последа, кесарева сечения, ампутации матки. Первый туалет новорожденного, обработка глаз, измерение длины и массы тела ребенка проводятся акушеркой в родовом зале. Через 2-2,5 часа после нормальных родов женщина переводится в послеродовое отделение (палаты), новорожденный – в палату для новорожденных. Кроме этого в родильных домах имеются также палаты совместного пребывания матери и ребенка. Число детских коек в отделении (палатах) новорожденных должно соответствовать числу материнских коек в послеродовом отделении. Из них 10-12% выделяется для недоношенных и ослабленных детей. 3. Ежедневно данные наблюдения за ребенком вносятся врачом в «Историю развития новорожденного» (ф. №097/у). Домой выписываются только здоровые дети. О дне выписки ребенка домой обязательно телефонограммой сообщают в территориальную детскую поликлинику. Глубоко недоношенных и больных детей переводят в специализированные детские отделения. 4. С целью снижения материнской и перинатальной смертности, улучшения качества обслуживания беременных в областных центрах и крупных городах организуются специализированные отделения для беременных женщин с сердечно-сосудистой патологией, диабетом, послеродовыми септическими заболеваниями и т. д. 5. Большое значение в нормальной деятельности акушерских стационаров по профилактике гнойно-септических заболеваний беременных, рожениц, родильниц, среди новорожденных имеет соблюдение санитарно-гигиенических правил. В акушерских стационарах должны неукоснительно выполняться следующие требования: - строгий отбор и своевременная изоляция больных женщин от здоровых при поступлении и во время пребывания в родильном доме (отделении); - обязательная цикличность в заполнении детских и материнских палат; - соблюдение всех санитарных требований, регулярная текущая и не реже 1 раза в год профилактическая санитарная обработка (полная дезинфекция) всего родильного дома (отделения); - правильная организация ухода за родильницами и новорожденными;» достаточная обеспеченность отделений бельем; - соблюдение медицинским персоналом правил личной гигиены и регулярный врачебный контроль за здоровьем персонала. 6. Течение и исход родов должны фиксироваться в Истории родов и в Журнале записи родов в стационаре, оперативные вмешательства – в Журнале записи оперативных вмешательств в стационаре. Анализ помощи в родах предусматривает оценку оказания акушерской, анестезиологической, терапевтической, гематологической и медицинской помощи других узких специалистов. При возникновении экстренных акушерских ситуаций, требующих консультативной помощи необходима своевременная организации консилиумов и вызова специалистов по санитарной авиации (областной, республиканской). Показатели деятельности родильного дома: 1. Частота осложнений во время родов или послеродовых заболеваний на 100 закончивших беременность:
Особое внимание должно быть уделено случаям массивных кровотечений, разрывов шейки матки, промежности, мочеполовым и кишечно-влагалищным свищам, а также септическим заболеваниям. Аналогично рассчитывается частота оперативных пособий при родах (кесарево сечение, применение акушерских щипцов), частота преждевременных и запоздалых родов. 2. Патологические роды: частота предлежаний плаценты (неправильного положения плода):
3. Послеродовая заболеваемость: а) частота осложнений в послеродовом периоде:
б) частота гнойно-септических осложнений у родильниц:
4. Заболеваемость новорожденных (доношенных, недоношенных):
5. Показатели смертности: а) показатель смертности беременных, рожениц, родильниц (по данным данного родильного дома):
б) показатель материнской смертности - рассчитывается для административной территории по методике, предложенной ВОЗ (1989 г.):
в) мертворождаемость:
Данный показатель в ряде случаев рассчитывается в процентах г) показатель неонатальной смертности:
д) показатель ранней неонатальной смертности:
е) показатель поздней неонатальной смертности:
ж) показатель постнеонатальной смертности:
з) показатель перинатальной смертности:
Организация работы акушерского стационара. Порядок госпитализации рожениц в акушерское и обсервационное отделения. Родовой блок. Организация лечения родильниц и новорожденных. Основная медицинская документация. Показатели деятельности. Организация работы акушерского стационара – см. вопрос 81 (родильный дом). Родильный дом имеет следующие основные отделения: 1) приемно-смотровой блок (для каждого отделения отдельный) 2) физиологическое акушерское отделение (первое) 3) обсервационное акушерское отделение (второе) 4) отделение (палаты) патологии беременности 5) палаты для новорожденных в составе каждого отделения 6) гинекологическое отделение 7) лабораторно-диагностическое отделение Санитарная обработка рожениц (направлена на профилактику гнойно-септических процессов): 1. В комнате-фильтре женщина снимает верхнюю одежду и получает обеззараженные тапочки. Оценивают общее состояние поступающей женщины, производят измерение температуры, осмотр кожных покровов с использованием лампы-рефлектора, зева с помощью шпателя, сосчитывают пульс, измеряют АД на обеих руках и решают вопрос о госпитализации в физиологическое или обсервационное акушерское отделение, после чего женщина проходит в смотровую комнату (отдельную для каждого отделения). 2. Производят осмотр женщины на кушетке, покрытой клеенкой и стерильной под-кладкой, производят стрижку ногтей на руках и ногах, обрабатывают жидким мылом при помощи стерильного ватного тампона на корнцанге область подмышечных впадин и половых органов, сбривают волосы в подмышечных впадинах и на лобке, обмывают наружные половые органы женщины из кувшина раствором калия перманганата 1:10000, роженицам ставят очистительную клизму 3. Женщина принимает душ с обязательным мытьем волос на голове (перед этим она должна получить комплект стерильного белья, в который входят рубашка, полотенце, пеленка, халат, и мочалка, а также твердое мыло в одноразовой упаковке). После того, как женщина вытерлась стерильным полотенцем, ей смазывают соски грудных желез раствором бриллиантового зеленого спиртового 2 %, ногти на руках и ногах обрабатывают 1% раствором йодоната. 4. Из смотровой в сопровождении медицинского персонала женщина переходит в родовой блок или отделение патологии, по показаниям ее везут на каталке. При переводе женщины из отделение патологии беременных в родильное отделение санитарная обработка производится ей в приемном отделении или при наличии условий для санитарной обработки в отделении патологии беременных. Помимо полной санитарной обработки (описана выше), может проводится частичная санитарная обработка в следующих случаях: - у женщин, поступающих во II периоде родов - у женщин в суб- и декомпенсированном состоянии (по экстрагенитальной патоло гии) - у женщин с тяжелой формой гестоза - у женщин с кровянистыми выделениями из половых путей Она включает в себя: стрижку ногтей на руках и ногах; сбривание волос в подмышечных впадинах и на лобке; протирание тела влажной пеленкой; обработка сосков, обработка ноггевых фаланг рук и ног. Показания к приему во второе акушерское (обсервационное) отделение родильного дома: а) беременные и роженицы, имеющие: - острое респираторное заболевание (грипп, ангину и др.); проявления экстрагенитальных воспалительных заболеваний (пневмония, отит и др.) - лихорадочное состояние (температура 37, 6° и выше без клинически выраженных других симптомов) - длительный безводный период (излитие околоплодных вод за 12 и более часов до поступления в стационар) - внутриутробную гибель плода (при отсутствии в городе специализированного отделения, учреждения) - грибковые заболевания волос и кожи; кожные заболевания (псориаз, дерматит, экзема и др.) - гнойные поражения кожи и подкожной клетчатки - острый и подострый тромбофлебит - пиелонефрит, пиелит, цистит и другие инфекционные заболевания почек - проявления инфекции родовых путей - токсоплазмоз, листериоз, венерические заболевания, туберкулез - диарею б) родильницы в раннем послеродовом периоде (в течение 24 часов после родов) в случае родов вне лечебного учреждения. Показания к переводу во второе акушерское (обсервационное) отделение из первого (физиологического) отделения: Переводу подлежат беременные, роженицы и родильницы имеющие: - повышение температуры в родах до 38° и выше (при трехкратном измерении через каждый час) - повышение температуры после родов однократное до 37,6° и выше - субфебриллитет, продолжающийся более 1 дня - гнойные выделения, расхождение швов, "налеты" на швах независимо от температуры - проявления экстрагенитальных воспалительных заболеваний (грипп, ангина, ОРЗ и др.) - диарею Организация работы родового блока. Родовой блок включает в себя предродовые палаты (палату), палату интенсивной терапии, родовые палаты (залы), комнату для новорожденных, операционный блок (большая и малая операционная, предоперационная, комната для хранения крови, переносной аппаратуры), кабинеты и комнаты для медперсонала, санузлы и т.п. Предродовые палаты могут быть представлены отдельными боксами, которые при необходимости можно использовать в качестве малой операционной. Если они представлены отдельными структурами, то должны быть в двойном наборе, чтобы чередовать их работу с тщательной санитарной обработкой (работа не более трех суток подряд). В предродовой необходима централизованная подводка кислорода и закиси азота и соответствующая аппаратура для обезболивания родов, кардиомониторы, аппараты для УЗИ, в ней должен соблюдаться определенный санитарно-эпидемический режим: температура в помещении +18°С - +20°С, влажная уборка 2 раза в сутки с использованием моющих средств и 1 раз в сутки - с дезинфицирующими растворами, проветривание помещения, включение бактерицидных ламп на 30-60 минут. В предродовых палатх врач и акушерка ведут постоянное наблюдение за роженицей, течением I периода родов. В начале II периода родов роженицу переводят в родильный зал, где роженица надевает стерильную рубашку и бахилы. Родильные залы должны быть светлыми, просторными, оснащены аппаратурой для дачи наркоза, необходимыми медикаментами и растворами, инструментами и перевязочным материалом для приема родов, туалета и реанимации новорожденных. Температура помещений должна быть +20°С -+22°С. На родах обязательно присутствие врача-акушера и неонатолога. Нормальные роды принимает акушерка, патологические роды и роды в тазовом предлежании принимает врач-акушер. Прием родов осуществляют поочередно на разных кроватях. Динамику родов и исход фиксируют в истории родов и в "Журнале записи родов в стационаре", а оперативные вмешательства - в "Журнале записи об оперативных вмешательствах в стационаре". Малые операционные в родовом блоке предназначены для выполнения всех акушерских пособий и оперативных вмешательств, которые не требуют чревосечения (акушерские щипцы, вакуум-экстракция плода, акушерские повороты, извлечение плода за тазовый конец, ручное обследование полости матки, ручное отделение последа, зашивание травматических повреждений мягких родовых путей) и осмотра мягких родовых путей после родов. Большая операционная предназначена для чревосечений (большое и малое кесарево сечение, надвлагалищная ампутация или экстирпация матки). В родильном блоке родильница и новорожденный после нормальных родов находятся в течение 2-х часов, а затем их переводят в послеродовое отделение для совместного пребывания (отдельные палаты для матери и новорожденного или палаты-боксы для совместного пребывания матери и ребенка). Организация лечения родильниц и новорожденных. 1. Родильницы направляются в послеродовое отделение, включающее в себя палаты для родильниц, процедурную, бельевую, санитарные комнаты, туалет, душ, выписную комнату, кабинеты для персонала. Палаты должны быть просторными, на 4-6 коек,их заполняют циклично в соответствии с палатами для новорожденных в течение 3-х суток, чтобы можно было всех родильниц выписать одновременно на 5 - 6-й день. Для родильниц, которые из-за осложненного течения родов, экстрагенитальных заболеваний и операций вынуждены оставаться в родильном доме на более продолжительный срок, выделяют отдельную группу палат или отдельный этаж в отделении. Утром и вечером производят влажную уборку палат, после третьего кормления новорожденных - уборку с использованием дезинфицирующих средств. В настоящее время принято активное ведение послеродового периода. После нормальных родов через 6-12 часов родильницам разрешают вставать с постели, самостоятельно совершать туалет, начиная с трех суток, ежедневно принимать душ со сменой белья. 2. Новорожденные направляются в отделение новорожденных (для здоровых новорожденных может быть организовано совместное пребывание с матерью в одной палате). В отделении имеются палаты для здоровых новорожденных, палаты для недоношенных детей и детей, родившихся в асфиксии, с нарушением мозгового кровообращения, дыхательными нарушениями, после оперативных родов, молочная комната, комнаты для хранения чистого белья, матрацев, инвентаря. В отделении соблюдают такую же цикличность заполнения палат, параллельно с материнскими палатами. Если мать и ребенка задерживают в родильном доме, то новорожденных помещают в "разгрузочные" палаты. Палаты для новорожденных должны быть обеспечены централизованной подачей кислорода, бактерицидными лампами, теплой водой. В детском отделении строжайшее соблюдение правил санитарно-эпидемического режима: мытье рук, одноразовые перчатки, обработка инструментов, мебели, помещений. В отделении проводят тотальный скрининг на фенилкетонурию и гипотиреоз, первичную вакцинацию БЦЖ. При неосложненном течении послеродового периода у матери новорожденный может быть выписан домой при отпавшем остатке пуповины, положительной динамике массы тела. Больных и недоношенных новорожденных переводят в неонатальные центры, детские стационары на 2-ой этап выхаживания. Основная медицинская документация и показатели деятельности – см. вопрос 81. Организация экспертизы временной нетрудоспособности в ЛПО, основные задачи. Виды (причины) временной нетрудоспособности. Документы, регламентирующие порядок проведения экспертизы временной нетрудоспособности в ЛПО. Трудоспособность – такое состояние организма, при котором совокупность физических и духовных возможностей позволяет человеку выполнять свои профессиональные обязанности (работу определенного объема и качества). При оценке трудоспособности учитываются как медицинский, так и социальные критерии. Временная нетрудоспособность (ВН) - состояние организма, обусловленное заболеванием, травмой или другими причинами, при которых нарушения функций, препятствующие продолжению профессионального труда, носят носят временный, обратимый характер и возможно возвращение человека к выполнению своей работы. Экспертиза ВН – составная часть лечебно-диагностической задачи врача, вид медицинской деятельности, целью которой является оценка состояния здоровья пациента, качества проводимого лечения, возможности осуществления профессиональной деятельности, а также факта, вида и срока временной утраты трудоспособности. Основной критерий ВН – это обратимость функциональных нарушений, благоприятный клинический и трудовой прогноз. Освобождение больного от работы по болезни предоставляется со дня установления ВН, в том числе в выходные и праздничные дни, в день увольнения, в период отпусков до восстановления трудоспособности или до установления инвалидности. Длительно болеющие независимо от прогноза направляются в МРЭК не позднее 4 мес (120 дней) подряд со дня наступления ВН по одному или разным заболеваниям (травмам) или не позднее 5 мес (150 дней) с перерывами за последние 12 мес по одному или родственным заболеваниям. Если по заключению МРЭК нет оснований считать больного инвалидом, ЛН продлевается на срок, необходимый для полного восстановления трудоспособности (при обязательном контроле ВКК не реже 1 раза в мес). Установление ВН гарантирует гражданам определенные права: право на освобождение от работы и получение пособия за счет средств государственного социального страхования. Основные задачи экспертизы ВН: - комплексное решение вопросов лечебно-диагностического процесса, экспертизы и реабилитации в амбулаторных организациях и стационарах - установление и обоснование факта ВН, ее вида (причины) и сроков - внесение трудовых рекомендаций лицам с ограничением трудоспособности, не являющихся инвалидами - своевременное выявление больных, нуждающихся в реабилитации, и ее проведение - своевременное выявление признаков инвалидности и направление больных на освидетельствование во МРЭК - изучение причин заболеваемости с ВУТ и инвалидности, разработка и проведение мероприятий по их профилактике Виды (причины) ВН: 1. общее заболевание 2. профессиональное заболевание 3. несчастный случай на производстве (травма на производстве, на работе) 4. травмы и отравления вследствие непроизводственных причин (в быту, по пути на работу, с работы) 5. уход за больным членом семьи 6. уход за ребенком в возрасте до 3 лет или ребенком-инвалидом в возрасте до 18 лет в случае болезни матери 7. уход за ребенком (ребенком-инвалидом) при санаторном лечении 8. протезирование с помещением в стационар протезно-ортопедического предприятия 9. санаторно-курортное лечение 10. карантин 11. беременность и роды Документы, регламентирующие порядок проведения экспертизы ВН в ЛПО: - положение об экспертизе ВН в ЛПУ (приложение к Приказу МЗ №13, 1993 г.) - инструкция о порядке выдачи ЛН и справок о ВН (2002 г.) - постановление Совета Министров РБ «Об утверждении положения о порядке назначения и выдачи пособия по ВН» - другие инструктивные документы (право выдавать ЛН по специальному приказу МЗ может быть предоставлено студентам медицинских ВУЗов и фельдшерам здравпунктов в период эпидемии гриппа и др.) В них определены порядок проведения экспертизы, права, обязанности и ответственность врача, ВКК и руководителей учреждений по вопросам экспертизы, указаны правила выдачи и заполнения ЛН и справок о ВН. 84. Функции лечащего врача в экспертизе временной нетрудоспособности. Документы, удостоверяющие временную нетрудоспособность. Листок нетрудоспособности (ЛН), его назначение, правила хранения и выдачи, порядок оформления. Функции лечащего врача при экспертизе ВН: 1) при амбулаторном лечении больного лечащий врач обязан: - на основании данных всестороннего медицинского освидетельствования больного, исходя из степени выраженности функциональных нарушений, характера и течения патологического процесса, выполняемой работы, условий труда и руководствуясь Инструкцией о порядке выдачи ЛН и справок о ВН решить вопрос о ВН - выдавать ЛН (СВН) единолично в пределах 6 календарных дней единовременно или по частям после личного осмотра больного; продление ЛН сверх этого срока проводится в последний день освобождения от работы лечащим врачом совместно с заведующим отделения, а при его отсутствии – с заместителем главного врача по МРЭК либо с главным врачом после личного осмотра больного этими лицами - установить дату явки на прием к врачу - представлять больного на консультацию на ВКК в неясных и конфликтных случаях - представлять длительно болеющих на ВКК через 30, 60, 90, 105 дней от начала ВН и больных, имеющих признаки стойкой утраты трудоспособности независимо от продолжительности болезни - направлять совместно с заведующим отделением больных на МРЭК после проведения всего комплекса диагностических, лечебных и реабилитационных мероприятий и заключения ВКК, заполнять направление на МРЭК. 2) при лечении больного в стационаре лечащий врач обязан: - оценивать состояние трудоспособности больного на момент госпитализации и изучить ВН за последние 12 месяцев по данному или родственным заболеваниям - выдавать совместно с заведующим отделением ЛН в день выписки больного за весь период стационарного лечения со дня госпитализации по день выписки включительно; если к моменту выписки трудоспособность больного восстановилась, ЛН закрывается днем выписки, если нет – ЛН продлевается на срок до 3 дней, а при длительной нетрудоспособности, в случае отсутствия показаний к частым врачебным осмотрам – на срок до 10 календарных дней - выдавать и закрывать совместно с заведующим отделения ЛН матери, осуществляющей уход за ребенком в стационаре, а также отцу или другому лицу для ухода за ребенком до 3 лет в случае госпитализации матери - фиксировать в дневниках медицинской карты амбулаторного больного объективные данные, назначенные диагностические, лечебные и оздоровительные мероприятия, рекомендуемый режим, номер ЛН (справки), отметки о его продлении или закрытии, делать отметки в ЛН при нарушении больным режима, предписанного врачом - своевременно выделять больных, нуждающихся в проведении реабилитации и направлять их на ВКК, организовать проведение больному рекомендуемых медицинских реабилитационных мероприятий - проводить ежедневный учет количества выдаваемых ЛН и анализировать сроки ВН - анализировать причины первичного выхода на инвалидность - проводить шифровку законченных ЛН Документы, удостоверяющие ВН: 1. Листок нетрудоспособности (ЛН) 2. Справка о временной нетрудоспособности (СВН) Листок и справка имеют единую форму для заполнения и кодирования, но напечатаны на разной бумаге. Функции ЛН: а) медицинская - в ЛН указывается диагноз заболевания (код по МКБ), режим, длительность ВН б) статистическая – ЛН является основным учетным документом для составления «Отчета о временной нетрудоспособности» (ф. 16-ВН) и единицей статистического анализа ВН и заболеваемости с ВУТ в) юридическая – ЛН законодательно подтверждает временное освобождение граждан от работы, учебы, службы и др. трудовой деятельности и обосновывает право невыхода больного на работу г) финансовая – гарантирует нетрудоспособному лицу право на получение пособия из средств государственного социального страхования. Справка о ВН выполняет те же функции, что и листок, за исключением финансовой. Правила хранения ЛН. Бланки ЛН - документы с определенной степенью защиты, учитываются и хранятся как бланки строгой отчетности. Ответственность за получение, хранение и распределение бланков, учет и отчетность по ним несут руководители организаций ЗО. Бланки этих документов должны храниться в несгораемых шкафах в специальных помещениях. В медицинских организациях ведется точный количественный учет документов, удостоверяющих ВН. Бланки ЛН выдаются врачу под расписку, номера выданных бланков, даты их выдачи фиксируются в специальном журнале с пронумерованными страницами. После окончания случая нетрудоспособности или бланка ЛН контрольный талон окончательно заполняется, сдается в бюро регистрации ЛН и хранится в течение 3 лет, после чего уничтожаются по акту путем сжигания. В бюро регистрации ЛН ведется «Книга (журнал) регистрации ЛН» (ф. 036/у), в которую ежедневно врач записывает выданные ЛН с указанием паспортных данных больного, места работы, диагноза. При закрытии ЛН врачом пациент обращается в бюро, предъявляет свой паспорт. После отметки в «Книге (журнале) регистрации ЛН» на ЛН ставится печать организации ЗО «Для ЛН и справок». Учет справок ведется отдельно. Испорченные бланки ЛН хранятся в отдельной папке с описью, уничтожение их производится по акту комиссией в конце календарного года. По окончании случая ВН или бланка ЛН закрытый ЛН представляется работником страхователю для назначения пособия по временной нетрудоспособности, беременности и родам. Порядок выдачи ЛН и справок. ЛН выдается: - работникам из числа граждан РБ, иностранных граждан и лиц без гражданства, работающих в организациях, независимо от их форм собственности - лицам, занимающимся предпринимательской и иной деятельностью, при условии уплаты страховых взносов в Фонд социальной защиты населения - безработным, состоящим на учете в государственной службе занятости, в период выполнения ими общественных работ - работникам из числа граждан государств-участников СНГ, в случае возникновения у них ВН в период пребывания на территории РБ СВН выдается: - безработным, состоящим на учете в государственной службе занятости - военнослужащим в случае обращения в территориальные организации ЗО за скорой и неотложной медицинской помощью и определении у них ВН - лицам, у которых длительная (более месяца) утрата трудоспособности наступила в течение месячного срока после увольнения с работы - лицам, обучающимся в общих средних, профессионально-технических, средних специальных и высших учреждениях образования, аспирантуре, клинической ординатуре - лицам, осуществляющим предпринимательскую и иную деятельность, не состоящим на учете в органах Фонда и не уплачивающих страховые взносы в Фонд Порядок экспертизы ВН в ЛПО. Экспертиза ВН осуществляется в государственных организациях ЗО независимо от ведомственной принадлежности и негосударственных организациях ЗО, имеющих специальное разрешение (лицензию) на проведение экспертизы ВН и выдачу ЛН (лицензия выдается по совместному решению МЗ и Фонда социальной защиты населения). ЛН выдаются при предъявлении паспорта или иного документа, удостоверяющего личность больного, организацией ЗО по месту жительства, работы, учебы, службы или по месту закрепления больного для медицинского обслуживания. При обращении за медицинской помощью в организацию ЗО вне места постоянного обслуживания ЛН выдается только с разрешения главного врача или лица, исполняющего его обязанности. ЛН выдается лечащим врачом после личного осмотра больного, а в установленных случаях – врачебно-консультативной комиссией (ВКК). Заведующие отделениями и заместители главного врача могут выдавать ЛН только в случаях, когда они исполняют обязанности лечащего врача. В организации ЗО, где нет врача (ФАП) право выдачи ЛН может быть предоставлено одному из фельдшеров (акушерке) по решению областного управления ЗО. Студентам и фельдшерам здравпунктов может быть предоставлено право выдачи ЛН в период эпидемии гриппа по специальному приказу МЗ, согласованному с Фондом. В негосударственных учреждениях ЗО ЛН выдаются больному с момента определения у него ВУТ после личного осмотра больного врачом совместно с лицом, отвечающим за проведение экспертизы ВН. Лицам, работающим у нескольких нанимателей, ЛН выдаются в количестве, необходимом для предъявления по каждому месту работы. В правом верхнем углу дополнительно выдаваемых ЛН производится запись «Дополнительный». ЛН выдается, продлевается и закрывается, как правило, в одной организации ЗО. При необходимости, с разрешения лечащего врача, больной может продолжить лечение в организации по месту жительства или работы. Выдача, продление и оформление ЛН фиксируется врачом или ВКК в первичной медицинской документации. Не имеют право выдачи ЛН врачи областных консультативных поликлиник, диагностических центров, санаториев-профилакториев, МРЭК, ЦГиЭ, станций скорой помощи, станций переливания крови, приемных отделений больниц и др. При утере ЛН больным ВКК организации ЗО выдает его дубликат по предъявлении справки с места работы о том, что пособие по данному случаю ВН не выплачивалось. При оформлении дубликата в верхней части ЛН указывается прописью «Дубликат, серия..., №... (утерянного)». В разделе «Освобождение от работы» одной строкой указывается весь период ВН, ставится подпись лечащего врача, заведующего отделением и заместителя главного врача по МРЭК. Одновременно вносится соответствующая запись в медицинскую документацию с указанием номера выданного ЛН. Правила заполнения ЛН. Бланк ЛН имеет две стороны – лицевую сторону, которая заполняется организацией ЗО, и оборотную, которая заполняется страхователем. Бланк ЛН состоит из 2-х частей. Верхняя часть – «контрольный талон» после заполнения врачом сдается в бюро для регистрации ЛН, о чем делается отметка в книге регистрации выданных ЛН, и хранится там в течение 3 лет. Нижняя часть – ЛН – заполняется врачом, ВКК и выдается больному, а по окончании ВН представляется им страхователю для назначения пособия по ВН, беременности и родам. Номера бланков ЛН и справок, даты их выдачи, продления или выписки на работу заносятся в первичную медицинскую документацию, в книгу (журнал) регистрации ЛН или журнал регистрации выданных справок. При оформлении ЛН и СВН записи производятся на белорусском или русском языках, разборчиво, четко, фиолетовыми, синими или черными чернилами. Подчистки и не оговоренные исправления не допускаются. Любое исправление должно быть оговорено на полях ЛН (допускается не более 2 оговоренных исправления на одном бланке). При исправлении неправильное слово зачеркивается, выше или ниже строки указывается правильное слово. На левом поле бланка производится запись: «Исправленному на...... (указывается правильное слово) – верить». Запись заверяется врачом и печатью организации ЗО. По каждому случаю ВН ЛН выдаются в количестве, необходимом для удостоверения всего случая ВН. Случай ВН считается законченым, если больной выписан к труду или признан инвалидом во МРЭК. Если в течение одного случая ВН больной последовательно получает лечение в разных организациях ЗО, каждая из них выдает ему новый бланк ЛН как продолжение ранее начавшегося случая. Кодирование (шифровка) данных и заполнение ЛН. Контрольный талон и ЛН имеют разметку позиций для кодирования заносимой в них информации. - Код первичности (позиция 1): первый ЛН шифруется как «Первичный» (код 1), остальные – как «Продолжение» (код 0). В последующих ЛН по окончании каждого бланка (кроме последнего) в строке «Заключение о трудоспособности» указывается «Продолжает болеть». В строке «Особые отметки» указывается «Продолжение листка нетрудоспособности № и дата выдачи (предшествующего)». - Код даты выдачи (позиция 2-7) ЛН имеет 6 цифр: день, месяц, год - Код пола (позиция 14): мужской – 1, женский – 2 - Код возраста (позиция 15-16): указывается полное количество лет - Диагноз заболевания шифруется в соответствии с МКБ-10 и номером строки отчетной формы 16-ВН. Предварительный диагноз (позиция 17-19) кодируется при выдаче каждого
|
||||
|
Последнее изменение этой страницы: 2016-07-14; просмотров: 7396; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.3 (0.012 с.) |