Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Методика и техника подачи инструментов хирургуСодержание книги Похожие статьи вашей тематики
Поиск на нашем сайте
Косыночные повязки Косыночные повязки наиболее часто применяются для оказания первой медицинской помощи, так как они не требует сложных прсособлений, просто и быстро накладываются и изготовливаются из общедоступных материалов. Для косыночной повязки берется кусок материала из полотна, бязи и др., который складывается в виде равнобедренного треугольника, который называется косынкой. У косынки различают верхушку, два конца и основание. В некоторых случаях косынку используют не только для временной, но и лечебной иммобилизации. При оказании экстренной помощи косыночная повязка может быть использована для наложения на любую часть тела.
Повязка на голову (рис. 45): основание косынки распологают в области затылка, а верхушку опускают на лицо, концы косынки проводят над ушными раковинами на лоб, связывают их. Верхушку заворачивают над связаннами концами кверху и укрепляют булавкой или прошивают. Если рана распологается в области черепа, асептический материал покрывают основанием косынки, верхушку укладывают на затылке, конце связывают сзади или сбоку, на них заворачивают верхушку и укрепляют.
Повязка на молочную железу. Молочную железу закрывают таким образом, чтобы под железой располагалось основание косынки (рис. 46). Верхушку концами проводят над дельтовидной областью со здоровой стороны на спину. Точно так же направлябт один конец, другой конец проводят на спину через подмышечную область с больной стороны. Концы связывают между собой, к ним прикрепляют верхушку. Повязка на плечо. Для нее используется одна или две косынки. Если берется одна косынка, ее накладывают на внешнуюю поверхность плеча таким образом, чтобы верхушка была направлена к шее. Концы повязки заводят под мышку, перекрещивают их и выводят вверх. Над плечевым суставом концы завязывают один из них с верхушкой косынки для укрепления повязки. Такая повязка может легко соскользнуть. Поэтому ее часто дополнительно укрепляют при помощи петли из шнура или бинта (рис. 47), перекинутого вокруг шеи и привязанного к верхушке косынки. Если для перевязки используют две косынки, одна из них накладывается способом, описанным выше, а вторая сворачивается в полоску и используется для укрепления первой. Середину второй косынки распологают под мышкой другой руки, а концы перекидывают через туловище и связывают их со свободной верхушкой первой косынки, или, наоборот, серединой второй косынки прикрывают повязку на плече, а свободные ее концы завязывают под мышкой, верхушку первой косынки крепят к основанию второй при помощи булавки.
Повязка на область локтевого сустава (рис. 48). Середину косынки подводят к задней поверхности локтевого сустава, верхушку укладывают на нижнюю треть плеча, а основание – на тыльную поверхность предплечья. Концы косынки выводят на переднюю поверхность локтевого сустава, перекрещивают их и завязывают в нижней трети плеча. К ним прикрепляется верхушка косынки.
Повязка на предплечье. Косынка накладыватся на предплечье, как показано на рис. 49, и туго обматываются вокруг него, свободные концы закрепляют булавками.
Повязка, поддерживающая верхнюю конечность (рис. 50). Косынка распологается по серединной линии тела так, чтобы ее верхушка была направлена в сторонку локтя больной руки. Один конец косынки при этом свешивается вниз до колен, а другой лежит поперек ключицы больной стороны и свешивается кзади на спину. Больную руку сгибают под прямым углом, укладывают впереди косынки. Нижний конец косынки проводят затем над здоровым надплечьем и связывают на шее с другим концом. Верхушку косынки вытягивают из-под локтя на переднюю поверхность и закрепляют.
Повязка на голень (рис. 51). Основание косынки винтообразно проводят вокруг голени. Нижний конец обводят над областью олдыжки, направляют несколько вверх и фиксируеют булавкой.
Повязка на стопу. (рис. 52). Подошвенную поверхность закрывают серединой косынки, верхушку заворачивает на тыл стопы, концы также проводят на тыл стопы, перекрещивают их и, обойдя область голеностопного сустава, связывают между собой. Чтлбы закрыть пяточную область, косынку накладывают так, чтобы ее верхушка находилась на задней поверхности голеностопного сустава, а основание проходило поперек подошвы. Концы косынки перекрещиваютна тыле стопы и связывают над верхушкой косынки на задней поверхности голеностопного состава. Затем к ним фиксируют верхушку повязки. Повязка на культю (рис. 53). Техника наложения та же, что и на голову: середину косынки накладывают на проксимальную часть культи сзади, верхушку заворачивают на проксимальный отдел культи спереди, концы обводят вокруг этого же отдела и завязывают.
Пращевидная повязка. Данная повязка состоит из куска материи или бинта, оба конца которого надрезаны в продольном направлении. Средняя часть при этом остается неразрезанной и служит для удержания перевязочного материал. Пращевидные повязки накладывают на нос, подбородок, затылок, темя. Повязка на нос (рис. 54). Неразрезанной частью повязки прикрывают область носа, концы перекрещивают с обеих сторон, нижние концы завязывают на затылке, верхние – на шее. Повязка на подбородок (рис. 55). Накладывается аналогичным образом. Нижние концы после перекрещивания завязывают на темени, верхние – ведут на затылок, перекрещивают и завязывают на лбу. Повязка на затылочную область (рис. 56). Пращевидную повязку для удержания перевязочного материала на затылочной области делают из широкой полоски марли или материи. Концы повязки перекрещивают в кисочных областях и завязывают в области лба под подбородком. Повязка на теменную и лобную области (рис. 57). Концы повязки завязывают на затылке и под подбородком.
Определение групп крови по стандартным Изогемагглютинирующим сывороткам Суть метода сводится к обнаружению в испытуемой крови групповых антигенов А и В с помощью стандартных сывороток. Для этих целей используется реакция агглютинации. Пробу нужно делать в помещении с хорошим освещением при температуре 15 – 25° С. Для проведения пробы необходимы: - Стандартные изогемагглютинирующие сыворотки групп 0 (I), А (II), В (III) и АВ (IV) двух различных серий. Сыворотки для определения групп крови в специальных лабораториях. Хранятся сыворотки в холодильнике при температуре 4 – 8° С. Срок годностии сыворотки указывают на этикетке. На этикетке также указывается титр (то максимальное развдение сыворотки, при котором может наступить реакция агглютинации), который должен быть не ниже 1: 32 (для сыворотки В (III) – не ниже 1: 16 /32). Сыворотка должна быть прозрачной, без признаков гниения. Стандартные сыворотки для удобства подкрашивают в определенный цвет: 0 (I) – бесцветная (серая), А (II) – синяя, В (III) – красная, АВ (IV) – яркожелтая. Эти цвета сопутствуют всем этикеткам на препаратах крови, имеющих групповую принадлежность (кровь, эритроцитная масса, плазма и др.). - Белые фарфоровые или эмалированные тарелки или другие пластинки со смачиваемой поверхностью, маркированные, согласно группам крови. - Изотонический раствор хлорида натрия. - Иглы, пипетки, стеклянные палочки (предметные стекла). Техника проведения реакции. 1. Под соответствующими обозначениями группы крови на тарелку (пластинку) наносят сыворотку I, II, III групп в объеме 0,1 мл (одна большая капля диаметром около 1 см). Чтобы избежать ошибок, наносят две серии сывороток, поскольку одна из серий может иметь низкую активность и не дать четкой агглютинации. Таким образом, получается 6 капель, обарзующих два ряда по три капли в следующем порядке слева направо: 0 (I), А (II), В (IІІ). 2. Кровь для исследований берут из пальца или из вены. Сухой стеклянной палочкой на пластину в 6 точек последовательно переносят 6 капель исследуемой крови величиной примерно с булавочную головку 0,01 мл (маленькая капля), каждую рядом с каплей стандартной сыворотки. Причем количество сыворотки должно в 10 раз превышать количество исследуемой крови. Затем их осторожно перемешивают между собой стеклянными палочками с закругленными краями. Возможна и более простая методика: на тарелку наносится одна большая капля крови, потом ее забирают оттуда уголком предметного стекла и переносят каждую каплю сыворотки, аккуратно перемешивая ее с последней. При этом кровь каждый раз берут чистым уголком стекла, следя за тем, чтобы капли не смешивалась. 3. Смешав капли, тарелку периодически покачивают. Агглютинация начинается в течение первых 10 – 30 секунд. Но наблюдение следует вести не менее 5 минут, так как возможна более поздняя агглютинация, например с эритроцитами группы А 2 (ІІ). 4. В те капли, где произошла реакция, добавляют по одной капле изотонического раствора хлорида натрия, после чего оценивают результаты реакции. Реакция агглютинации может быть положительной или отрицательной (табл. 3). Оценка результатов реакции со стандартными изоагглютинирующими сыворотками Таблица 3
+ - агглютинация. - - агглютинация отсутствует.
При положительной реакции в течение первых 10 – 30 секунд наблюдают в смеси видимые невооруженным глазом мелкие красные зернышки (агглютинаты), состоящие из склеенных эритроцитов. Мелкие зернышки постепенно сливаются в более крупные зерна или даже в хлопья неправильной формы. При отрицаткльной реакции капля остается равномерно окрашенной в красный цвет. Результаты реакций двух серий в каплях с сывороткой одной и той же группы должны совпадать. Принаджежность исследуемой крови к соответствующей группе определяют по наличию или отсутсвию агглютинации при реакции с соответствующими сыворотками. Если все сыворотки дали положительную реакцию, значит, испытуемая кровь содержит оба аггютиногена – А и В. Но в таких исключить неспецифическую реакцию агглютинации, следует провести дополнительное контрольное исследование испытуемой крови со стандартной сывороткой группы АВ (ІV).
И стандартным эритроцитам (перекрестный способ) С помощью этого метода можно получить полную серологическую характеристику крови. Поэтому его наиболее часто используют в серологических лабораториях. Пользуясь этим методом, сперва определяют наличие или отсутствие в исследуемой крови групповых антигенов А и В с помощью стандартных сывороток, а также групповых антител α и β с помощью стандартных эритроцитов. Для реакции со стандартными эритроцитами необходимы: стандартные эритроциты трех групп крови: 0 (I), А (II), В (IІІ). Стандартные эритроциты приготовливают из крови доноров с заранее известной группой крови и хранят при 4 – 80С не более 2 – 3 дней. Техника проведения реакции. 1. Кровь для исследования берут из вены в сухую пробирку, центрифугирует или оставляют в покое на 20 – 30 минут для разделения на сыворотку и эритроциты. 2. Пипеткой наносят на маркированную тарелку в шесть ячеек по одной большой капле сывоотки исследуемой крови (0,1 мл), а рядом с ними – по одной маленькой капле (0,01 мл) стандартных эритроцитов групп: 0 (I), А (II), В (IІІ) (по две серии). 3. Дальнейшие действия аналогичны действиям со стандартными сыворотками: соответствующие капли смешивают стеклянными палочками, планшет покачивают, наблюдают в течение 5 минут, в капли с агглютинацией добавляют изотоническиий раствор хлорида натрия после чего оценивают результат. Реакция со стандартными сыворотками проводится параллельно описанным выше способом. Трактуя результаты, оценивают данные, полученные при обеих реакциях (табл. 4).
Оценка результатов определения групп крови перекрестным способом
Таблица 4
+ - агглютинация. - - агглютинация отсутствует. Особенностью трактовки результатов реакции со стандартными эритроцитами является то, что эритроциты групп 0 (І) являются контрольными (в них нет антигенов, что делает принципиально невозможной специфическую рекцию агглютинации с любой сывороткой). Результат пробы перекрестным способом считается действительным только в том случае, если при оценке реакции со стандартными изогемагглютинирующими сыворотками и со стандартными эритроцитами совпадают. Если этого не происходит, обе реакции следует повторить.
На плоскости без подогрева На белой пластинке со смачиваемой поверхностью пишут фамилию и инициалы лица, кровь которого исследуется. На левом краю пластинки делается надпись «сыворотка-антирезус», на правом – «контрольная сыворотка». Контрольной сывороткой служит сыворотка грыппы АВ (ІҮ), разведенная альбумином, не содержащая антител. В соответствии с надписями на пластинке помещают по 1 – 2 капли (0,05 – 0,1) реактива и резуконтрольной сыворотки. К обеим каплям добавляют исследуемые эритроциты. Кровь размешивают с реактивом сухой стеклянной палочкой, размазывая ее на пластинке до образования капли диаметром 1,5 см. Пластинку слегка покачивают. Через 3 – 4 минуты для сниятия возможной неспецифической агглютинации в каждую каплю добавляют 5 – 6 капель физиологического раствора. После этого пластинку покачивают в течение 5 минут. Наличие хорошо выраженной агглютинации в капле свидетельствует о резус-положительной принадлежности крови, отсутсвие агглютинации (гомогенная окраска) – о резус-отрицательной.
Пробы на индивидуальную совместимость Пробы на индивидуальную совместимость проводятся в процессе подготовки к гемотрансфузии. Ставят две реакции: пробу на индивидуальную совместимость по системе АВО и по резус-фактору. Предварительно для постановки реакций у реципиента из вены берут кровь, которую разделяют на сгусток и сыворотку (отстаиванием или центрифугированием). а) Проба на индивидуальную совместимость по системе АВО На белую поверхность (тарелку, пластинку) наносят крупную каплю (0,1 мл) сыворотки крови реципиента и маленькую капельку (0,01 мл) крови донора из флакона и смешивают их между собой, периодически покачивая тарелку (пластинку). Реакция проводится при температуре 15 – 250С, результаты оценивают через 5 минут: отсутствие агглютинации эритроцитов донора свидетельствует о совместимости крови донора и реципиента по системе АВО. Появление агглютинации указывает на их несовместимость – такую кровь данному больному переливать нельзя. б) Проба на индивидуальную совместимость по резус-фактору После того как установлена совместимость крови донора и реципиента по системе АВО, необходимо установить совместимость в отношении резус-фактора. Проба на совместимость по резус-фактору может быть проведена в одном из двух вариантов: - проба с использованием 33% полиглюкина; - проба с использованием 10% желатина. В клинической практике наибольшее распространение получила проба с полиглюкином. Проба с использованием 33% полиглюкина Реакция проводится в центрифужной пробирке без подогрева в течение 5 минут. На дно пробирки вносят 2 капли сыворотки реципиента, 1 каплю донорской крови и 1 каплю 33% раствора полиглюкина. После этого содержимоее перемешивают, наклоняя пробирку и вращая ее вокруг оси, распределяя содержимое по стенкам ровным слоем. Пробирку вращают в течение 5 минут, после чего добавляют 3 – 4 мл физиологического раствора и аккуратно перемешивают, 2 – 3 раза наклоняя пробирку до горизонтальной плоскости (не взбалтывая!). После этого оценивают результат: наличие агглютинации эритроцитов свидетельствует о несовместимости крови донора и реципиента по резус-фактору, такую кровь переливать нельзя. Равномерное окрашивание содержимого в пробирке, отсутсвие реакции агглютинации указывает на совместимость крови донора и реципиента по резус-фактору. Проба с использованием 10%желатина На дно пробирки помещают 1 каплю эритроцитов донора, предварительно отмытых десятикратным объемом физиологического раствора, затем добавляют 2 капли подогретого до разжижения 10% раствора желатина и 2 капли сыворотки реципиента. Содержимое пробирки перемешивают и помещают в водяную баню при температуре 46 – 480 С на 10 минут. После этого в пробирку добавляют 6 – 8 мл физиологического раствора, перемешивают содержимое, переворачивая пробирку 1 – 2 раза, и оценивают результат: наличие агглютинации эритроцитов свидетельствует о несовместимости крови донора и реципиента, ее переливание недопустимо. Если содержимое пробирки остается равномерно окрашенным и в ней не наблюдается реакция агглютинации, кровь донора совместима с кровью реципиента по резус-фактору. Биологическая проба Несмотря на определение совместимости крови донора и больного по системе АВО и резус-фактору, нельзя быть уверенным в полной их совместимости. Существует большое количество второстепенных групповых систем, которые могут стать причиной развития осложнений. Для исключения этой возможности в начале гемотрансфузии проводится еще одна проба на совместимость – биологическая проба. Вначале струйно переливают 10 – 15 мл крови, после чего трансфузию прекращают (перекрывают капельницу) и в течение 3 минут наблюдают за состояние больного. При отсутсвии клинических проявлений реакции или ослажнения (учашение пульса, дыхания, появление одышки, затрудненое дыхание, гиперемия лица и т.д.) водят вновь 10 – 15 мл крови и в течение 3 минут снова наблюдают за больным. Так повторяют трижды. Отсутствие реакций у больного после трехкратной проверки является признаком совместимости вливаемой крови служит основанием для осуществления всей гемотрансфузии. При несовместимости крови донора и реципиента во время биологической пробы поведение пациента становится беспокойным: появляются тахикардия, одышка, гиперемия лица, ощущение озноба или жара, стеснение в груди, боли в животе, и очень важный прзнак – боли в поясничной области. При появлении этих признаков кровь считают несовместимой и гемотрасфузию не проводят.
Макроскопическая оценка годности крови
Сестра должна уметь определить по визуальным признакам, пригодна ли для переливания данная трансфузионная среда. Для этого производится визуальный контроль флакона или контейнера с кровью и ее компонентами. При этом необходимо обратить внимание на следующие данные: 1) правильность паспортизации (наличие этикетки с номером, даты заготовки, обозначения группы и резус-принадлежности, наименование консерванта, фамилии и инициалов донора,, наименование учреждения-заготовителяя, подписи врача); 2) срок годности. Раньше при использовании в качестве консерванта глюгицира обозначали только дату заготовки крови, при этом кровь можно было переливать в течение 21 дня после этой даты. В настоящее время применение новых консервантов сделало возможным увелечение этого срока до 35 суток. Поэтому срок годности теперь обозначают на этикетке нарряду с датой заготовки; 3) герметичность упаковки. Упаковка должна быть абсолютно целостной. Никакие следы нарушения целостности не допустимы; 4) кровь должна быть разделена на три слоя: внизу красные эритроциты, выше – узкая серая полоска лейкоцитов и тромбоцитов, над ними – желтая прозрачная плазма; 5) плазма должна быть прозрачной, не содержать пленок и хлопьев, которые свидетельствуют об инфицированности крови, а также сгустков. Плазма может быть непрозрачной в случае так называемой хиллезной крови, т.е. крови, содержащей большое количество нейтральных жиров. При нагревании хиллезной крови до 370С плазма становится прозрачной, если же кровь инфицирована – остается мутной.
Раствор Рингера хлорид натрия – 8,0 г хлорид калия – 0,075 г хлорид кальция – 0,1г бикарбонат натрия – 0,1 г дистиллированная вода – до 1 л Раствор Рингера – Локка хлорид натрия – 0,9 г бикарбонат натрия – 0,2 г хлорид кальция - 0,2 г хлорид калия – 0,2 г глюкоза – 1,0 г бидистиллированная вода – до 1 л Лактасол хлорид натрия – 6,2 г хлорид калия – 0,3 г хлорид кальция – 0,16 г хлорид магния – 0,1 г лактат натрия – 3,36 г бикарбонат натрия – 0,3 г дистиллированная вода – до 1 л Данные растворы применяются в клинической практике для коррекции водно-соленого баланса. Они содержат наиболее адекватный крови состав ионов. Наряду с противошоковыми растворами, кристаллоиды включаются в терапию шока, гнойно-септических заболеваний, атакже применяются для профилактики и коррекции нарушений водно-солевого баланса и кислотно-щелочного равновесия крови при больших операциях и в послеоперационном периоде. Они позволяют не только восполнить дефицит внеклеточной жидкости, но и компенсировать метаболический ацидоз и детоксацию, а также вызывают некоторый гемодинамический эффект, который заключается в частичной коррекции гиповолемии и стабилизации артериального давления.
Осмодиуретки Осмодиуретики включают в себя многоатомные спирты: сорбит и маннит. Маннитол – 15 % раствор маннита в изотоническом растворе натрия. Сорбитол – 20 % раствор сорбита в изотоническом растворе натрия. Механизм диуретического действия препаратов связан с повышением осмотического уровня плазмы и притоком интерстициальной жидкости в кровеносное русло, которые способствуют увелечению ОЦК и возростанию почечного кровотока. Увелечение почечной фильтрации повышает экскрецию натрия, хлора и вода, подавляя при этом их реабсорбцию в канальных почек. Препараты вводят внутривенно капельно или струйно из расчета 1 – 2 т/кг массы тела в сутки. Осмодиуретики применяются на ранней стадии острой почечной недостаточности, гемолитическом шоке, сердечной недостаточности, отеке мозга, парезе кишечника (для стимуляции перистальтики), заболеваниях печени и желчевыводящих путей и др. Противопоказание – нарушение процесса фильтрации в почках, сердечная недостаточность с резко выраженной анасаркой, внутричерепные гематомы.
Инструменты, разъединяющие ткани К данной группе относятся инструменты, которые предназначены для проведения рассечения мягких и некоторых плотных тканей (рис. 65). Скальпели разделяются по форме лезвия на инструменты с прямолинейной кромкой и криволинейные. По форме конца и те, и другие могут быть остроконечными и тупоконечными. Ручки скальпеля часто делают рифлеными, чтобы обеспечить лучшее их удерживание. Удобны в использовании скальпели со съемным лезвием. Наиболее широкое применение получили общехирургические скальпели двух типов: брюшистый (1) остроконечный (2). Остроконечный скальпель применяется в тех случаях, когда нужно сделать прокол, затем разрез. Брюшистый скальпель более универсален: с его помощью лучше всего проводить линейные разрезы и препаровку тканей. Ножи-тентомы применяются для операции на мыщцах и сухожилиях. Они могут быть прямыми, изогнутыми, тупоконечными и скопьевидными лезвиями. Для усечения конечностей применяют так называемые ампутационные ножи, которые могут бытьух размеров: малые (длиной 10 см) и средние (длина лезвия – 15 см) (3). Для рассечения плотных тканей пользуются резекционными ножами (4). Ножницы представляют собой двухдетальный инструмент. По конструкции они бывают с врезными винтами и полуврезными замками (разъемные). Данный инструмент используеют для рассечения мягких тканей пр операциях, снятия швов, повязок, а также кройки перевязочного материала, имения особые ножницы (кусачки) для перекусывания костей и хрящей. Различают следующи виды хирургических ножниц: 1) с прямолинейной режущей кромкой, или прямые: остроконечные (5), тупоконечные с одним острым концом (6), пуговчатые (7); 2) с криволинейной режущей кромкой, лежащей в плоскости лезвия, или изогнутые по ребру типа Купера (8). Они могут быть тупоконечными или остроконечными, с одним острым концом и с пуговчатым концом; 3) с криволинейной режущей кромкой, лежащей в плоскости лезвия, или изогнутые по ребру типа Рихтера (9). Между длиной рабочей части и ручками может быть различное соотношение. Хирургические ножницы, которые применяют в глубоких целостных ранах, например, в грудной хирургии, имеют короткие режущие части в сравнении с большой длиной ручки. Для вспомогательного же назначения – резки перевязочного материала – применяют ножницы с обратным соотнешением (10). В нейрохирургии используют ножницы с длинными браншами и короткой режущей кромкой (11). Существуют также большие и мощные ножницы для разрезания гипсовых повязок (12). Для этой же цели применяются и электроножницы. Кроме того, применяют пуговчатые ножницы для разрезания простых повязок (7), а также маникюрные ножницы (13) и др. Выбор и подача хирургу того или иного скальпеля или ножниц зависит, во-первых, от характера операции и, а во-вторых, от тех условий, которые сложились в конкретном случае. Во избежание, например, повреждения подлежащих тканей следует подать тупоконечные ножницы, а в случае, где необходимо сделать прокол одним из концов режущих кромок, - остроконечные. Выбирая в качестве режущего инструмента нож, учитывают, что, разъединяя ткани, ножницы в той или иной степени производят их раздавление, в то время как скальпель или нож наносят минимальную травму и обеспечивают заживление операционной раны первичным натяжением. Производя операции на костях, очень часто пименяют хирургические пилы. Наиболее часто используются пила дуговая (14), пила-ножовка, или листовая (15), и проволочная, или пила Джигли (16). В современной хирургии широкое распространение получили аппараты с электрическим приводом, имеющие набор пил и сверл различной формы и величины. Пилы, сверло, фреза и другие присособления, вставленные в этот аппарат, производят пиление, сверление и другие операции. Во время операций на костях применяют множество долот (17) и остеотомов (18). Для их использования обычно необходим молоток (19). В хирургии применяют молотки с резиновой накладкой или со свинцом, а также деревянные. Ложечки (20) и кусачки Люэра (21), Листона (24), Дальгрена (25) применяются при операциях на костях и суставах; кусачки Дуайена (22) и распатор Дуайена (23) – при резекции ребер; распатор Богуша – для отслойки плевры; стернотом – для рассечения грудины, нож-распатор – для снятия хряща с бронха. Сверла и фрезы бывают различной формы размеров, как ручные (26), так и электрические. Троакары применяются главным образом для прокола брюшной и грудной стенок. Троакары различают по форме (прямые и изогнутые) и размеру (27). Из игл в хирургической практике наиболее часто применяются следующие) игла Бира – для люмбальной пункции (28), игла Дюфо – для переливания крови (29), игла костномозговая для внутрикостной аестезии (30) и др. Для скелетного натяжения применяют дрель (31) и спицу, а также дугу ЦИТО (32) и дугу Кушнера, ключи для закрепления и натяжения спицы. Для обработки надкостницы используюят прямые и изогнутые распараторы (33).
Вспомогательные инструменты В группу вспомогательных инструментов входят: 1) инструменты, расширяющие раны и естественные отверстия; 2) инструменты для защиты тканей от случайных повреждений. Без применения расширяющих инструментов не обходится ни одна операция (рис. 67). К ним относятся инструменты, предназначенныые для различных целей и используемые во всех областях хирургии. Большую группу составляют инструменты для разведения краев раны, обеспечения лучшего доступа в полости и удержания тканей в определенном положении. На первом месте здесь стоят крючки трех основных видов: зубчатые, проволочные и пластинчатые. Рабочая часть зубчатых крючков выполняется в виде изогнутой вилки, состоящей из разногочисла зубцов. В зависимости от количества зубцов различают крючки однозубные (1), двухзубые, трехзубые и четырехзубые (2). По степени заострения зуба крючки делятся на острые и тупые. Размеры крючков связаны с их назначением: для полостных операций применяют крючки большой величины, для косметических – миниатюрные. Особенно широко применяются крючки в виде двусторонней лопатки – это так называемые крючки Фарабефа (3) и Лангенбека (4). Пластинчатые крючки-лопатки широко используются для отведения брюшной стенки и внутренних органов (5). К ним относятся также печеночные (6) и почечные крючки (7) крючки с рабочими частями седловидной формы обычно называют зеркалами (зеркало Фрича и зеркало Дуайена). К этой группе относится и мозговой шпатель (10). Ранорасширители являются наиболее совершенными инструментами для разведения ран.с их помощью можно удерживать раны без помощи рук хирурга и его ассистента. Ранорасширители этого типа бывают нескольких видов: замковые, кольцевые, например, по Микуличу (8), трахеометрические по Труссо (11), реечные самодержащие в моделях и по Госсе (9) и мн.др. В другую группу расширителей входят инструменты, с помощью которых расширяют естественные отверстия, каналы и выпрямляют их с целью создания оптимальных условий для осмотра и проведения лечебных мероприятийй. Сюда входят роторасширители, такие как металлические винтовые по Геистеру (12), замковые по Розер – Кенигу (13) и др. Для расширения заднего прохода и прямой кишки применяют так называемые зеркала. Они бывают замковые пружинные со сплошными браншами по Субботину (14) и проволочные окончатые типа Симса и др. В третью группу расширяющих инструментов входят так называемые дилататоры, с помощью которых производят лечебные манипуляции – тупого, но насильственного расширения суженных просветов врожденного порядка или сформировавшихся в результате патологического процесса (при рубцовом сужении пищевода после ожога, мочеиспускательного канала после ранения и т.д.). имеются также еще более сложные инструменты, как, например, для расширения сужения устья аорты и стеноза предсердно-желудочковых (атриовентрикулярных) отверстий. Другую группу вспомогательных инструментов составляют немногочисленные, но очень важные инструменты, служащие для защиты тканей от нечаянного повреждения. Они помогают хирургу предотвратить случайные повреждения близлежащих тканей и органов во время операции (рис. 68). К этой группе принадлежат: желобоватый зонд (1), зонд Кохера (2), лопаточка Буяльского (3), лопатка Ревердена (4) и др.
Повязки на голову и шею. Для наложения повязок на голову и шею используют бинт шириной – 10см.
Круговая (циркулярная) повязка на голову. Применяется при небольших повреждениях в лобной, височной и затылочной областях. Круговые туры проходят через лобные бугры, над ушными раковинами и через затылочный бугор, что позволяет надежно удерживать повязку на голове. Конец бинта фиксируется узлом в области лба.
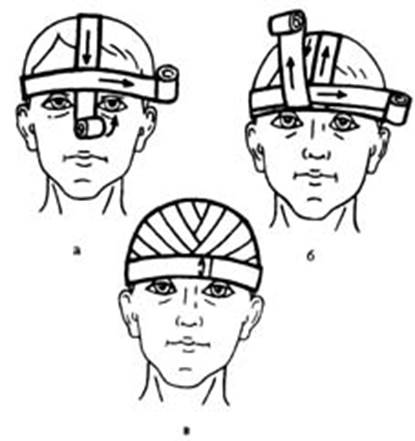
Крестообразная повязка на голову. Повязка удобна при повреждениях задней поверхности шеи и затылочной области (рис. 1). Сначала накладывают закрепляющие круговые туры на голове. Затем ход бинта ведут косо вниз позади левого уха на заднюю поверхность шеи, по правой боковой поверхности шеи, переходят на шею спереди, ее боковую поверхность слева и косо поднимают ход бинта по задней поверхности шеи над правым ухом на лоб. Ходы бинта повторяют необходимое количество раз до полного закрытия перевязочного материала покрывающего рану. Повязку заканчивают круговыми турами вокруг головы
Крестообразная (восьмиобразная) повязка на голову.
Шапочка Гиппократа. Повязка позволяет достаточно надежно удерживать перевязочный материал на волосистой части головы. Накладывают повязку с помощью двух бинтов (рис. 2). Первым бинтом выполняют два – три круговых укрепляющих тура вокруг головы.
Этапы наложения повязки «Шапочка Гиппократа» Начало второго бинта фиксируют одним из круговых туров первого бинта, затем ход второго бинта через свод черепа проводят до пересечения с круговым ходом первого бинта в области лба. После перекреста, тур второго бинта через свод черепа возвращают на затылок, прикрывая слева предыдущий тур на половину ширины бинта. Выполняют перекрест бинтов в затылочной области и следующий тур бинта проводят через свод черепа справа от центрального тура. Количество возвращающихся ходов бинта справа и слева должно быть одинаковым. Заканчивают наложение повязки двумя – тремя круговыми турами.
Повязка «чепец». Простая, удобная повязка, прочно фиксирует перевязочный материал на волосистой части головы (рис. 3). Отрезок бинта (завязку) длиной около 0,8 м помещают на темя и концы его опускают вниз кпереди от ушей. Раненый или помощник удерживает концы завязки натянутыми. Выполняют два закрепляющих круговых тура бинта вокруг головы. Третий тур бинта проводят над завязкой, обводят его вокруг завязки и косо ведут через область лба к завязке на противоположной стороне. Вновь оборачивают тур бинта вокруг завязки и ведут его через затылочную область на противоположную сторону. При этом каждый ход бинта перекрывает предыдущий на две трети или на половину. Подобными ходами бинта закрывают всю волосистую часть головы. Заканчивают наложение повязки круговыми турами на голове или фиксируют конец бинта узлом к одной из завязок. Концы завязки связывают узлом под нижней челюстью.
Повязка «чепец»
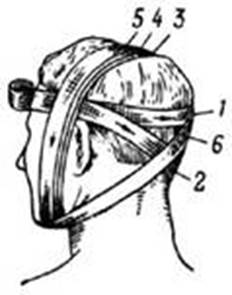
Повязка «уздечка». Применяется для удержания перевязочного материала на ранах в теменной области и ранениях нижней челюсти (рис. 4). Первые закрепляющие круговые ходы идут вокруг головы. Далее по затылку ход бинта ведут косо на правую сторону шеи, под нижнюю челюсть и делают несколько вертикальных круговых ходов, которыми закрывают темя или подчелюстную область в зависимости от локализации повреждения. Затем бинт с левой стороны шеи ведут косо по затылку в правую височную область и двумя-тремя горизонтальными циркулярными ходами вокруг головы закрепляют вертикальные туры бинта.
В случае повреждения в области подбородка, повязку дополняют горизонтальными круговыми ходами с захватом подбородка
После выполнения основных туров повязки «уздечка», проводят ход бинта вокруг головы и ведут его косо по затылку, правой боковой поверхности шеи и
|
||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-19; просмотров: 468; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.220.134.161 (0.017 с.) |