Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Стандарты сестринских технологий в акушерстве и гинекологии.Содержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
СТАНДАРТЫ СЕСТРИНСКИХ ТЕХНОЛОГИЙ В АКУШЕРСТВЕ И ГИНЕКОЛОГИИ. Для специальностей: «Лечебное дело» «Сестринское дело» «Акушерское дело» Г.Караганда 2010 год ПОЯСНИТЕЛЬНАЯ ЗАПИСКА В связи с требованиями Государственного стандарта образования, изучение предмета «Сестринское дело в акушерстве» для специальностей «Сестринское дело», «Лечебное дело», «Акушерское дело» предполагает приобретение следующих профессиональных умений и навыков: • Антенатальное наблюдение во время беременности; • Обследование беременных; • оказание медицинской помощи при неотложных состояниях; • обеспечение квалифицированной помощи при подготовке и проведении назначенных медицинских процедур; • осуществление должного сестринского ухода; • организацию и проведение профилактической работы. С учетом данных требований и современного подхода к деятельности медицинского работника, составленные стандарты по различным направлениям работы, с отражением последовательности алгоритма и обоснованности действий, окажут значительную помощь при овладении необходимых умений и навыков. Для интенсификации и эффективности самостоятельной работы учащихся рекомендуется использование их на занятиях доклинической практики, а также в условиях ЛПУ. Медицинские стандарты обсуждены и рассмотрены на заседаний ЦМК, а так же согласованы с главной акушеркой Областного родильного дома г.Караганды.
Преподаватели предмета «Сестринское дело в акушерстве» медицинского колледжа города Караганды.
Содержание. • Введение. • Пояснительная записка. • Содержание. • Раздел. Профилактика ВБИ. • Алгоритм обработки рук мед.персонала. • Стандарт работы в перчатках. • Алгоритм защиты медперсонала при проведении инвазивных процедур. АКУШЕРСТВО. • Акушерская документация. • Алгоритм взвешивания беременной. • Алгоритм измерения роста беременной. • Алгоритм взятия крови из вены на RW и СПИД. • Алгоритм осмотра наружных половых органов. • Алгоритм исследования при помощи влагалищных зеркал. • Алгоритм взятия влагалищных мазков. • Алгоритм влагалищного исследования. • Алгоритм проведения пельвиометрии. • Алгоритм измерения диагональной конъюгаты. • Алгоритм измерения ромба Михаэлиса. • Алгоритм измерения индекса Соловьева. • ДИАГНОСТИКА БЕРЕМЕННОСТИ. Алгоритм наружного осмотра беременных. • Алгоритм проведения приема Леопольда Левицкого. • Алгоритм измерения ОЖ и ВСДМ. • Алгоритм прослушивания сердцебиения плода. • Алгоритм определения предполагаемого срока родов и срока дородового отпуска. • Алгоритм определения белка в моче экспресс методом. • РОДЫ. Алгоритм определения биологической активности матки к родам «Окситоциновый тест». • Алгоритм оценки «зрелости» шейки матки. • Алгоритм оценки темпа раскрытия шейки матки. • Алгоритм определения продолжительности схваток и пауз. • Алгоритм подготовки акушерки к приему родов. • Алгоритм акушерского пособия по «защите» промежности. • Алгоритм активного ведения III периода родов. • Алгоритм определения признаков отделения плаценты. • Алгоритм наружных методов выделения последа. • Алгоритм осмотра последа на целостность и наличие добавочных долек. • Алгоритм осмотра родовых путей в раннем послеродовом периоде. • Нормальный послеродовый период. Алгоритм четырех ключевых момента прикладывания к груди. • Алгоритм ручного сцеживания молока. • Тазовые предлежания. Алгоритм пособия при чисто ягодичном предлежании (Цовьянов I). • Алгоритм пособия при ножном предлежании (Цовьянов II). • Алгоритм классического ручного пособия при тазовом предлежании для освобождения ручек и головки. • Роды при разгибательных предлежаниях. Алгоритм при переднеголовном предлежании плода. • Алгоритм при лицевои предлежании плода. • Алгоритм при лобном предлежании плода. • Неправильные положения плода. Алгоритм диагностики неправильных положений плода. • Алгоритм корригирующей гимнастики при неправильных положениях плода. • Алгоритм классического внутреннего поворота плода на ножку. • Кровотечения во время беременности и в родах. Алгоритм операции – ручное отделение и выделения последа. • Алгоритм операции – ручное обследование полости матки. • Акушерский травматизм. Алгоритм наложения швов при разрыве промежности I степени. • Алгоритм наложения швов при разрыве промежности II степени • ГЕСТОЗЫ. Алгоритм теста для выявления скрытых отеков (проба Мак-Клюра-Олдрича). • Алгоритм неотложной помощи при преэклампсии. • Алгоритм неотложной помощи при эклампсии. • Аномалии таза. Алгоритм определения признака Вастена. • Акушерские операции. Алгоритм накрытия стерильного столика при прерывании беременности. • Алгоритм амниотомии, эпизиотомии, перинеотомии. ГИНЕКОЛОГИЯ. • Раздел: Организация акушерско-гинекологической службы в РК. Структура женской консультации. Основные показатели женской консультации. Обязанности акушерки женской консультации. Основная гинекологическая документация. • Раздел: Методы исследования в гинекологии. Специальные (основные) • Общий осмотр, общий анамнез. • Гинекологический анамнез, акушерский анамнез, жалобы • Исследования наружных половых органов. • Исследования внутренних половых органов. Дополнительные методы: • Бактериоскопия (цитология мазков). • Тесты функциональной диагностики. • Биопсия. • Бактериологическое исследование. • Пункция брюшной полости через задний свод влагалища. Другие методы: • УЗИ • Кольпоскопия. • Гистероскопия. • Обзорный рентгеновский снимок. • Гистеросальпингография. • Другие рентгеновские исследования. • Осмотр и пальпация молочных желёз. • Маммография. • Подготовка к рентгеновскому исследованию. • Определение группы крови. • Определение резус-фактора крови экспресс-методом. • Проведение пробы на совместимость по резус-фактору. • Раздел: Лечебные манипуляции в гинекологии: • Проведение процедуры спринцевания. • Проведение процедуры «влагалищная ванночка» • Проведение процедуры «введения влагалищного тампона» Подготовка к гинекологическим операциям. Подготовка к малым гинекологическим операциям. Уход после малых гинекологических операций. Подготовка пациентов к полостным гинекологическим операциям. Уход после гинекологических операций. Подготовка к экстренным операциям. Подготовка к влагалищным операциям. Уход за швами после влагалищных операций. Уход за послеоперационной раной. Уход за онкологическими больными. МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО РАБОТЕ СО СТАНДАРТАМИ. 1. Внимательно ознакомься с информационным содержанием всего стандарта. 2. Перепиши в дневник практических занятий при этом:
• обрати внимание на цель – показание к процедуре и особенности оснащения; • законспектируй (если есть) теоретическую часть стандарта; • при повторном чтении и переписывании этапов действий, старайся мысленно представить алгоритм работы в четкой последовательности двигательных действий; • для лучшего запоминания последовательности действий, уясни необходимость, т.е. обоснование и причины их вызывающие. 3. Перечитай всю схему – стандарт и перескажи.
Введение.
Опыты неправильного проведения инъекций в мире привели к миллионам случаев заражения вирусом гепатита «В», «С», и других заболеваний, передающихся через кровь. Алгоритмы основных лечебно-диагностических манипуляций составлены с учётом исключения факторов риска заражения, как медперсонала, так и пациентов с целью оказания практической помощи средним медицинским работникам ЛПУ. В условиях интенсивных процессов реформирования здравоохранения, улучшение инфекционного контроля является одним из эффективных методов достижения более высокого качества медицинского обслуживания. Роли медсестры в системе инфекционного контроля отводится важное место – медицинская сестра является основным организатором, исполнителем и ответственным лицом в деле предупреждения внутрибольничных заболеваний. Пациенты зависимы от деятельности сестринского персонала, поэтому деятельность сестринского персонала является тем потенциалом, который существенно влияет на улучшение качества медицинской помощи больным. В настоящее время, когда имеет место рост числа заболеваний, передающихся через кровь, особенно ВИЧ – инфекции, с которой можно столкнуться в любом стационаре актуальным становится вопрос правильной организации мероприятий по недопущению распространений заболеваний, передающихся через кровь. Надеемся, что нам удастся помочь медицинским сестрам организовать безопасные медицинские манипуляции, исключающие риск профессионального заражения, внутрибольничного инфицирования пациентов.
Требования к заполнению акушерской документации. • Паспортная часть документации заполняется с документа, удостоверяющего личность. • При заполнении документации строго соблюдать графы. • Заполнять документацию четким понятным почерком или печатными буквами. • Заполнять документацию только синими или черными чернилами. • При заполнении документации не допускаются исправления и зачеркивания. • В последней графе (подпись) четко написать свою фамилию и расписаться. Женский таз. 3.1. Алгоритм измерения наружных размеров таза. Цель: измерение основных размеров таза с помощью тазомера и зафиксировать в индивидуальной карте беременной. Оснащение: • кушетка; • тазомер; • шарики ватные или марлевые; • 70% спирт этиловый; • индивидуальная карта беременной; • клеенка.
• Объясните беременной о необходимости данногоизмерения. • Попросите беременную раздеться. • Обработать кушетку и тазомер ветошью смоченной 0,5% растворе гипохлорита кальция. • Постелите на кушетку чистую пеленку.
• Уложите беременную на кушетку, на спину, с выпрямленными ногами.
Spinarum cristarum
Trochanterica externa
• Акушерка берёт тазомер и садится справа oт беременной, лицом к ней. 7. Пальпирует передне-верхние ости подвздошных костей, прикладывает пуговки тазомера и измеряет: Disitantia spinarum в норме приблизительно равна 26 см. 8 Продвигая пальцы пo гребням подвздошных костей, находит более отдаленные точки, прикладывает пуговки тазомера и измеряет: Distantia cristarum в норме равна около 28 см 9. Переводит тазомер на бедра, пальпируя находит большие вертела бедренных костей, прикладывает пуговки тазомера и измеряет Distiantia trochanterica - в норме этот размер не менее 30 см.
Диагностика беременности. Срок дородового отпуска. Листок нетрудоспособности по беременности выдается одновременно на 126 дней, а проживающим в зоне ядерного полигона и к ним приравнен-ным - на 170 дней. После рождения переднего плечика плода роженице в/м вводиться 10ЕД окситоцина, III периода родов ведется активно – при каждом сокращении матки производятся врачом или акушеркой контролируемые тракции за пуповину одной рукой с одновременной фиксацией тела матки над лоном другой рукой
5.9. Алгоритм определения признаков отделения плаценты. Цель: профилактика акушерского кровотечения. Оснащение: перчатки Врач или акушерка осуществляет постоянное наблюдение за появлением признаков, свидетельствующих об отделении плаценты от стенки матки. Существует ряд симптомов, связанных с изменением формы и положения матки и с состояние пуповины. Признак Шредера. Сразу после рождения плода форма матки округлая и дно ее находится на уровне пупка. После отделения плаценты матка уплощается, дно ее поднимается выше пупка и отклоняется вправо. Нередко над лобком образуется мягкое подушко-образное выпячивание (из-за опускания последа в нижний сегмент матки). Матка приобретает вид песочных часов. Признак Кюстнера-Чукалова. При надавливании краем ладони над лобком пуповина, свисающая из половой щели, при не отделившейся плаценте втягивается во влагалище. Если плацента отделилась от стенки матки, пуповина остается неподвижной.
Признак Альфельда. Лигагура. наложенная на пуповину у половой щели, при отделившейся плаценте опускается на 8-10 см и более. Признак Штрассмана. При не отделившейся плаценте поколачивание по дну матки передается наполненной кровью пупочной вене. Эту волну можно ощутить пальцами руки, расположенными на пуповине выше места лигатуры (зажима). Если плацента отделилась от стенки матки, этот симптом отсутствует. Признак Довженко. Роженице предлагают глубоко дышать. Если при вдохе пуповина не втягивается во влагалище, то плацента отделилась от стенки магки Признак Клейна. Роженице предлагают потужиться. Если плацента отделилась от стенки матки, после прекращения потуги пуповина ocтается на месте. Если плацента не отделилась, то она втягивается во влагалище. Оценивая эти признаки, врач решает, отделилась или нет плацента от стенки матки. Обычно об ее отделении судят не по одному признаку, а по сочетанию 2-3 признаков. Наиболее достоверными считаются признаки Шредера, Альфельда, Кюстнера-Чукалова.
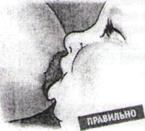
Техника грудного кормления При кормлении грудью необходимо придерживаться следующих правил: • Перед кормлением мать должна чисто вымыть руки без каких-либо моющих химических средств. • Если в доме много суеты, постарайтесь найти для кормления тихий и спокойный уголок. • Сцедить несколько капель молока для удаления попавших микробов. • Принять удобное для кормления положение. • Сесть в низкое кресло или на стул, опираясь спиной и руками; • Поставить ногу на скамеечку или подставку; • Поддерживать под плечики и спинку ребенка; • Захватить грудь средним и указательным пальцами противоположной руки, направляя сосок вперед и вниз, чтобы он не мешал дыханию во время сосания; • Пальцы, поддерживающие грудь, должны быть расположены не ближе 5 см от соска, чтобы не закрывать область ареолы.
В первые дни после родов удобнее кормить ребенка в положении лежа на боку. После кесарева сечения наиболее удобнее положение - сидя, поместив ребенка с того же боку от мамы, что и грудь, которую он сосет, направив его ножки за спину матери.
отношению к матери должно быть «живот к животу», чтобы голова была на уровне груди и не была повернута в сторону (иначе напряжение мышц шеи ребенка может привести к неудобству, болям и отказу от сосания). Не следует забывать, что только с 2-месячного возраста ребенок может
устойчиво удерживать головку в вертикальном положении. Так как кормление занимает более 10 мин. следует поддерживать головку в первые месяцы.
-При первом кормлении можно соском или пальцем прикоснуться к верхней губе ребенка или погладить кожу около угла рта. После этого он инстинктивно откроет рот, захватит сосок и начнет сосать. -При сосании ребенок должен захватить в рот не только сосок, но и околососковый кружок (ареолу). При этом: подбородок ребенка касается груди, его рот широко раскрыт, его нижняя губа вывернута наружу, большая часть ареолы видна над верхней губой, отсутствуют неприятные ощущения в груди.
-Длительность одного кормления не должна превышать 30 мин. Если ребенок сосет вяло, засыпает во время кормления, можно его потрепать по щеке, пошевелить. Сделать попытку убрать сосок. -Сначала ребенка прикладывают к одной груди и дают ему возможность опорожнить ее полностью. Если этого недостаточно и он остается голодным, нужно приложить к другой груди. -Если предыдущее кормление начинали с правой груди, то следующее кормление - с левой (каждый раз чередуя). -Желательно, чтобы за одно кормление ребенок высосал все молоко из одной груди, так как его состав в начале и конце кормления неодинаков (в конце кормления молоко более жирное). -Во время кормления можно слушать спокойную приятную музыку и пить какой-нибудь напиток (сок, чай, молоко, мин воду) -Нельзя во время лактации пить алкогольные или стимулирующие напитки (пиво, вино, кола, кофе), курить, принимать лекарства. -Признаки успешной лактации - проглатывание молока ребенком после двух-трех сосательных движений, ощущение у матери пребывания молока в груди и сокращение матки. -После кормления необходимо подержать ребенка в вертикальном положении, чтобы отошел воздух, который ребенок проглотил во время кормления (отрыжка). Возможно срыгивание небольшого количества молока. -После кормления сцедить оставшееся молоко, если его много. -Подержать некоторое время грудь открытой, чтобы она высохла на воздухе.
Массаж молочной железы Иногда после грудного кормления требуется сцедить молоко из молочных желез. Использование техники массажа молочных желез облегчить сцеживание. Существует 4 метода массажа. Руки в позиции «бриллиант». Поддерживайте свою грудь обеими руками большой палец сверху, а остальные снизу Нежно сжимайте грудь, скользя руками вперед, по направлению к соску Правила ручного сцеживания
1. Охватите молочную железу чуть выше ареолы рукой, большой палец сверху, остальные снизу
2.Сожмите пальцы и большой палец вместе по направлению от соска к грудной клетке 3. Измените направление сжатия в сторону соска
Патологическое акушерство. Тазовые предлежания. Лицевое предлежание плода. Распознавание и прием родов при лицевом предлежании плода:
1.При наружном акушерском исследовании (2 прием) определяется углубление между спинкой и запрокинутой головкой. 2. Сердцебиение плода отчетливо прослушивается со стороны грудки плода. 3. При влагалищном исследовании при достаточном раскрытии маточного зева пальпируется лоб (с лобным швом), надбровные дуги, рот и подбородок плода.
Прием родов имеет определенные особенности: 1. Положение роженицы в первом периоде родов на боку, где располагается подбородок плода.
2.Своевременно диагностировать функционально – узкий таз, задний вид лицевого предлежания.
З.Во втором периоде родов после прорезывания личика его осторожно отклоняют к симфизу.
4. Особое внимание обращают на промежность - шире применять перинео-томию.
Лобное предлежание плода. Распознавание и прием родов при лобном предлежании плода:
1. При влагалищном исследовании при достаточном раскрытии маточного зева пальпируется лоб (с лобным швом), с одной стороны пальпируются корень носа и надбровные дуги, с другой передний угол большого родничка.
Прием родов имеет определенные особенности:
Роды через естественные пути возможны только при недоношен-ном плоде.
ГЕСТОЗЫ. Общий алгоритм
Приложение 2 к приказу Министра здравоохранения Республики Казахстан от «29» 12. 2008 года № 697 Параллельно
Акушерские операции. Эпизиотомия Перинеотомия Техника выполнения: • Кожу промежности обработать 2% раствором йода дважды. • Вне потуги тупой конец ножниц ввести между предлежащей частью и стенкой влагалища под контролем пальцев, так чтобы длинник ножниц соответствовал линии разреза. Разрез провести, когда • Эпизеотомия - разрез проводится на 2-3 см выше задней спайки по направлению к седалищному бугру длиной не менее 2 см. • Перинеотомия - разрез проводится по средней линии от задней спайки к анусу не более 3-3.5 см. • После родов наложите швы.
• Раздел. Структура родильного дома. В родильном доме имеется три блока подразделений. I блок – клинический, состоит из фильтра (физиологического и II-го физиологического), физиологического отделения со своим родильными палатами, II-го физиологического отделения со своим родблоком, послеродового отделения с палатами совместного пребывания матери и ребёнка, отделения патологии беременности, отделения новорожденных, операционного блока, отделения реанимации и интенсивной терапии, гинекологического отделения. II блок – лабораторно – диагностический. Стерилизационная. Автоклавная. УЗИ кабинет. Физио – кабинет. Барокамера. III блок – Административно – поликлинический.
Число живорожденных • Перинатальная смертность (ПС) – это отношение количества погибших плодов массой 500 грамм и более (ВОЗ) во время беременности, в родах и в течение 168 часов (7суток) после рождения к общему числу родившихся живыми и мертвыми, умноженное на 1000. Перинатальная смертность состоит из антенатальной (погибших до родов), интранатальной (погибших во время родов) и ранней неонатальной (в первые 7суток или 168часов после рождения). Антенатальная и интранатальная гибель плода составляют мертво рождаемость. • Процент оперативных вмешательств (плановые и экстренные). • Частота преждевременных родов. • Частота патологических кровопотерь. • Частота тяжёлых гестозов. • Процент родового травматизма матери и плода. • Частота септических послеродовых заболеваний.
Требования к заполнению гинекологической документации. • Паспортная часть документации заполняется с документа, удостоверяющего личность. • При заполнении документации строго соблюдать графы. • Заполнять документацию четким понятным почерком или печатными буквами. • Заполнять документацию только синими или черными чернилами. • При заполнении документации не допускаются исправления и зачеркивания. • В последней графе (подпись) четко написать свою фамилию и расписаться. II. Раздел. Методы исследования в гинекологии делятся на: Специальные (основные): • Опрос, общий осмотр и сбор анамнеза. • Осмотр наружных половых органов. • Осмотр на зеркалах. • Бимануальное влагалищное исследование. • Комбинированное прямокишечно-влагалищно-брюшностеночное исследование Дополнительные: • Бактериоскопия – мазок на степень чистоты, мазок на гормональную насыщенность, мазок на онкоцитологию. • Тесты функциональной диагностики – симптомы «зрачка» и «папоротника», измерение базальной температуры, радиоиммунологический метод определения гормонов в крови. • Зондирование полости матки – для определения положения матки, направления и длины полости матки, наличия субмукозных узлов, полипов и определения аномалии развития. • Биопсия – взятие кусочка ткани морфологическое исследование. • Бактериологическое исследование – посев на вторичную флору любого патологического материала из половых органов (влагалищные выделения, менструальная кровь, материал из полости матки, содержимое пункции заднего свода, операционный материал, т.е. жидкость, гной, кусочки тканей). • Биопсия эндометрия (диагностическое выскабливание) – путем вакуум – аспирации или кюреткой. Полученный материал отправляют на гистологическое исследование. • Пункция брюшной полости через задний свод влагалища. • Задняя кольпотамия. Другие методы: • УЗИ – эхография органов малого таза. • Кольпоскопия – визуальное исследование специальным оптическим аппаратом (кольпоскопом), дающим увеличение в 6-28-40 раз. • Гистероскопия – визуальный осмотр внутренних стенок матки (эндометрия) с помощью оптического аппарата (гистероскопом). • Лапароскопия – осмотр органов брюшной полости и малого таза оптическим прибором (лапароскопом), который вводится в брюшную полость в условиях операционной. • Обзорный рентгеновский снимок брюшной полости и малого таза. • Гистеросальпингография – рентгеноконтрастные исследования матки (hister) и маточных труб (salpinx). • Р – графия черепа и "турецкого седла" – для диагностики патологии мозга и его отростка – гипофиза. • Компьютерная томография. • Лимфография, фистулография. • Пальпация молочной железы и маммография.
Все обследования гинекологических больных должны начинаться с опроса больных, который должен проводиться тактично, конфиденциально терпеливо. Главное при обследовании – дать понять женщине, что ей хотят помочь. Общий осмотр: общее развитие, строение тела искривления тазовых костей следы операций и т.д. Общий анамнез: Выяснить возраст, профессию, условия быта, питание, вредные привычки, перенесенные заболевания, здоровье мужа, наследственность. Гинекологический анамнез: возраст менархе, периодичность, интенсивность кровотечений, количество дней, боли во время месячных, дату последней менструации. Начало половой жизни, время первой беременности. Особенности сексуальной функции. Особенности климактерического перехода. Длительность менопаузы. Гинекологические заболевания, операции на репродуктивных органах, отделенные результаты. Акушерский анамнез: Количество беременностей, количество родов, выкидышей, абортов, срок последней беременности и её исход. Использование контрацептивов. Жалобы: Боли. Бели. Нарушение менструального цикла. Нарушения репродуктивной и сексуальной функций. Нарушения со стороной соседних и других органов.
Дополнительные методы. Бактериоскопия (цитология мазков) Биопсия. Биопсия – взятие кусочка ткани из эрозии на шейке матки, из опухоли, ткань удалённого полипа, ткань язвы влагалища или наружных половых органов с последующим гистологическим исследованием. Оснащение: • Стерильные перчатки; • Корнцанг – 2штуки; • Раствор спирта; • Марлевые стерильные шарики; • Ложкообразное зеркало с подъемником; • Пулевые щипцы; • Скальпель или специальный конхотом; • Иглодержатель; • Круглые хирургические иглы; • Кетгут; • Ножницы; • Ёмкость для материала биопсии с 5% р-ром формалина или 96% спиром
В случае кровотечения из участка биопсии на шейке матки необходимо наложить швы кетгутом. При кровотечении из язвы или опухоли подвести к месту биопсии тугой тампон на 30 – 60мин., после чего удалить. Женщине рекомендовать: не жить половой жизнью и через сутки явиться на контрольный осмотр.
III. РАЗДЕЛ. СТАНДАРТЫ СЕСТРИНСКИХ ТЕХНОЛОГИЙ В АКУШЕРСТВЕ И ГИНЕКОЛОГИИ.
|
|||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-19; просмотров: 3279; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.148.115.43 (0.011 с.) |







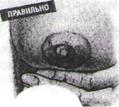


 -Положение ребенка по
-Положение ребенка по