Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Общий адаптационный синдром (ОАС)Содержание книги
Поиск на нашем сайте
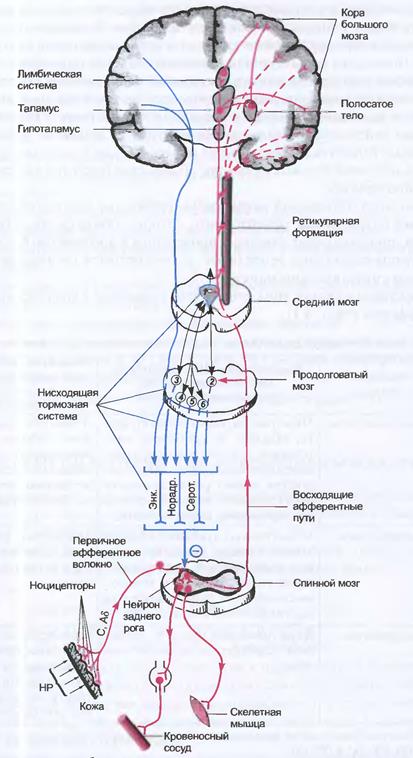
Общий адаптационный синдром или стресс (от англ. Stress - напряжение) представляет собой неспецифическую реакцию защиты, развивающуюся в ответ на действие любого внешнего или внутреннего раздражителя - стрессора, угрожающего организменному гомеостазу. Стрессорами могут быть холод, интоксикации, инфекционный процесс, травма, мышечная или психоэмоциональная перегрузки и т.п. По образному высказыванию основоположника этой концепции Ганса Селье: «Все приятное и неприятное, что ускоряет ритм жизни, может приводить к стрессу. Болезненный удар и страстный поцелуй в одинаковой мере могут быть его причиной». В формировании стресса выделяют 3 стадии: 1 стадия ОАС – стадия тревоги (alarm reaction) характеризуется мгновенной активацией симпатоадреналовой и гипоталамо-гипофизарно-надпочечниковой систем, а ее выраженность и длительность (максимум до 48 часов) зависят от силы и продолжительности действия стрессора. Если реакции на стрессор не выходит за пределы адаптационных возможностей организма, то развивается следующая стадия ОАС – стадия резистентности. 2 стадия ОАС – стадия резистентности (stage of resistance) характеризуется закреплением устойчивости организма к стрессорному воздействию. Резистентность носит общий перекрестный характер. Это означает, что организм становится более устойчивым и к другим стрессорам, что лежит в основе закаливания. Если же его адаптационные возможности оказываются несостоятельными, то резистентность падает и развивается 3 конечная стадия ОАС – стадия истощения. 3 стадия ОАС – стадия истощения характеризуется декомпенсацией, срывом защитных механизмов и может проявиться сразу же, в форме экстремальных состояний, если интенсивность воздействия стрессора превосходит адаптационные возможности организма. Если же она развивается постепенно, то провоцирует инициацию «болезней дезадаптации» - гипертонической болезни, ишемической болезни сердца, язвенной болезни и др. Адаптационные механизмы стресса. В стадию тревоги ведущую роль в реализации ОАС играет активация симпатоадреналовой системы в виде следующих эффектов: ♦- избирательного перераспределения крови, за счет централизации кровообращения, в пользу жизненноважных органов – мозга, сердца, легких, скелетных мышц и увеличения их кровоснабжения; ♦- усиления легочной вентиляции для повышенного обеспечения тканей кислородом; ♦- мобилизация и направленное перераспределение энергетических ресурсов, за счет активации гликогенолиза и липолиза; ♦- усиления энергетического метаболизма. В стадию резистентности ведущая роль в реализации ОАС принадлежит кортикостероидам и проявляется в виде следующих эффектов: ◊- в потенцировании катехоламиновых влияний: повышении минутного объема сердца, тонуса артерий и АД, снижающих возможность развития острой сосудистой недостаточности; ◊- в усилении антитоксической функции печени за счет активации ряда ее энзимов; ◊- в энергетическом подкреплении, за счет активации глюконеогенеза, гликогенолиза, липолиза и β-окисления жирных кислот; ◊- в повышении стабильности и мощности работы ионных насосов клеток, что является важнейшим фактором их работоспособности и устойчивости; ◊- в усилении миграции эозинофилов из кровотока в ткани, обеспечивающих более интенсивный фагоцитоз и обезвреживание медиаторов иммунных реакций. Механизмы стрессорной дезадаптации. Явление дезадаптации или дисстресса, характерные для 3 стадии ОАС, обусловлены длительным действием на организм очень высоких концентрациий катехоламинов (в 10 раз > нормы) и глюкокортикоидов. В этих условиях они опосредуют следующие патологические явления и процессы: ♦- резкую интенсификацию СПОЛ мембран; ♦- ишемию слизистой желудка с последующим образованием в ней язвенного дефекта; ♦- кальциевую перегрузку кардиомиоцитов, формирующую их сократительную недостаточность; ♦- атрофию лимфоидной ткани и снижение эффективности иммунного надзора; ♦- угнетение формирования воспалительного барьера и распространение инфекции; ♦- жировую дистрофию гепатоцитов и атеросклероз сосудов; ♦- активацию свертывающей системы крови с последующим патологическим тромбозом. Эти процессы становятся патогенными, если не ограничиваются стресс-лимитирующими механизмами. Стресс лимитирующие механизмы. Различают центральные и периферические стресс-лимитирующие факторы. Центральные стресс-лимитирующие факторы ограничивают выброс кортиколиберинов гипофизом и норадреналина нейронами ЦНС и представлены: ◊- нейропептидами: β-эндорфином, нейротензином метилэнкефалином и др.; ◊- системой тормозных нейромедиаторов ЦНС: ГАМК, дофамином, серотонином, глицином; ◊- системой оксида азота (NO-система). Периферические стресс-лимитирующие факторы работают в клетках, ограничивая эндогенное повреждение и стимулируя репаративные процессы. К ним относятся: ♦- NO-система, подавляющая СПОЛ прямой активацией антиоксидантных ферментов и экспрессией кодирующих их генов. Оксид азота активирует также синтез цитопротекторных белков теплового шока, тормозит агрегацию тромбоцитов, вызывает гиперемию; ♦- система простагландинов (PgE, PgА), подавляющая выброс норадреналина симпатическими терминалями и ПОЛ в клетках; ♦- ферментные и неферментные участники АОС системы клеток, тормозящие СПОЛ; ♦- «ремонтные» стресс-белки теплового шока, блокирующие ядерные рецепторы стероидных гормонов, а также экспрессирующие программы устранения клеточных повреждений или апоптоза. Таким образом, развитие ОАС и его исход зависят от характера взаимодействия сресс-реализующих и стресс-лимитирующих механизмов. Дозированное стрессирование в виде лечебного голодания, дозированной гипоксии, эффектов плацебо, психоэмоциональных нагрузок и т.п. давно нашло применение в медицине. Вместе с тем неуклонный рост последствий дисстресса в виде «спускового крючка» для «болезней цивилизации», требует усиления стресс-лимитирующих механизмов. Это осуществляется препаратами нейропептидов, производных ГАМК и бензодиазепина, донаторами оксида азота, антиоксидантами. Боль Важнейшей общей реакцией организма на повреждение является боль, которая одновременно является мощнейшим стрессором. По заключению Международной ассоциации по изучению боли «боль отражает неприятное сенсорное и эмоциональное переживание, связанное с происходящим или угрожающим повреждением тканей». Боль является сигналом о неблагополучии и предопределяет ответные меры организма. Она присуща сознанию и исчезает при его потере. Это означает, что боль оказывает глубокое воздействие на психику больного и может мотивировать все его поведение, действия и поступки. По сенсорному качеству боль может быть острой, жгучей, колющей, тупой и т.п. По интенсивности различают слабую, умеренную, сильную и непереносимую боль, а по локализации – ограниченную и разлитую. Боль сопровождается различными реакциями: моторными, эмоциональными и вегетативными. Как стресссор умеренная боль активирует защитно-приспособительные механизмы, а чрезмерно сильная – способна вызвать шок. 15.2.1. Этапы формирования боли. В формировании болевого чувства можно проследить четыре этапа (рис. 19). Рис.19 Этапы формирования боли
Обозначения: НР – ноцицептивное раздражение; Серот., Норадр., Энк. – серотонинергическая, норадренергическая и энкефалинергическая аналгезирующие системы (-). 1,2,3,4,5,6 – ядра алгезирующей системы спинного мозга. Первый этап характеризуется активацией периферических болевых рецепторов - ноцицепторов и формирования в них спайка. В качестве ноцицепторов выступают терминали афферентных волокон группы А-дельта, реагирующими на сильные механические и термические стимулы и создающие ощущение острой, колющей, хорошо локализованной боли. Ноцицептивными свойствами обладают также терминали афферентных волокон группы С, возбуждаемые преимущественно медиаторами боли – алгетиками и создающими ощущение плохо локализованной, медленно нарастающей, жгучей боли. Роль алгетиков играют многие медиаторы воспаления и другие БАВ: серотонин, гистамин, брадикинин, РgЕ, АТФ, аденозин, ионы К и Н, образующиеся и высвобождающиеся в месте повреждения тканей. По этой причине на этом периферическом и начальном этапе формирования боли весьма эффективными аналгетиками являются противовоспалительные препараты, блокирующие синтез простагландинов: ибупрофен, кеторал, ацетилсалициловая кислота и др. Второй этап характеризуется распространение потенциала действия в виде волны ионных (Na, K, Ca) трансмембранных переходов по афферентным нервным волокнам. На этом этапе формирования болевой чувствительности хороший аналгезирующий эффект дают местные анестетики: новокаин, лидокаин и др. блокаторы афферентных нейронных мембранных Na каналов. Третий этап характеризуется обработкой первичной ноцицепци и последующей ее передачей на нейроны боковых рогов и дальше по восходящим путям спинного мозга с помощью усиливающих – алгезирующих и подавляющих – аналгезирующих нейрональных систем. Алгезирующую функцию выполняют медиаторные аминокислоты - глутаминовая и аспарагиновая, а также ряд нейропептидов - вещества Р и др. Аналгезирующую функцию реализуют нейроны ядер шва и голубоватого пятна продолговатого мозга с помощью двух разных механизмов: 1. Нисходящие аксоны норадренергических нейронов голубоватого пятна осуществляютпрямое постсинаптическое торможение, препятствуя действию возбуждающих нейротрансмиттеров. 2. Нисходящие аксоны серотонинергических нейронов большого ядра шва активируют спинномозговые нейроны желатинозной субстанции, которые своими опиоидными нейропептидами: эндорфинами энкефалинами и динорфинами - блокируют высвобождение возбуждающих медиаторов, осуществляя пресинаптическое торможение ноцицепции. Нейропептиды вызывают глубокую аналгезию, схожую с морфином. Взаимодействие алгезирующей и аналгезирующей систем в синапсах спинного мозга обеспечивают формирование болевого импульса определенной силы. На этом этапе формирования боли надежную аналгезию обеспечивают средства спинномозговой анестезии, позволяющие без общего наркоза устранять боль и проводить операции на нижней части туловища. Четвертый этап характеризуется активацией восходящими болевыми импульсами стволовых нейронов ретикулярной формации, которые «настраивают» нейроны коры головного мозга на принятие болевых сигналов, формирующихся в ядрах гипоталамуса, таламуса и лимбической системы. В гипоталамусе формируются вегетативные реакции на боль: сердцебиение, повышение АД, потоотделение, слезотечение и др., опосредуемые через универсальные механизмы стресса – симпатоадреналовую систему и систему гипоталамус-гипофиз-надпочечники. В таламусе формируется, так называемая, первичная - протопатическая боль, которая носит грубый, необычайно сильный и нелокализованный характер. В нейронах лимбической системы мозга формируется эмоциональная окраска боли: восприятия боли как страдания. На этом этапе надежное обезболивание могут обеспечить лишь наркотические аналгетики, ненаркотические аналгетики дают поверхностный эффект. Значительно усилить обезболивание можно подавив восходящее и активирующее кору влияние ретикулярной формации, а также - вегетативные и эмоциональные реакции на боль. Это достигается, например, нейролептаналгезией, когда совместное применение наркотического аналгетика – фентанила и нейролептика – дроперидола, позволяет осуществлять оперативные вмешательства без общего наркоза и с сохранением сознания больного. Пятый этап характеризуется формированием в нейронах коры головного мозга конечного болевого чувства - эпикрической боли. Эпикритическая боль осознается как страдание (или нет), имеет четкую периферическую локализацию и интенсивность и адекватна силе повреждения. На этом уровне надежную аналгезию оказывают наркотические аналгетики и общие анестетики – средства для наркоза. 15.2.2. Виды боли. Их различают по локализации, механизму возникновения и характеру проявления. Самым распространенным видом боли является головная боль. Установить ее причину особенно трудно, если ее источник находится во внутричерепных органах и тканях. Эти ее варианты наиболее часто возникают вследствие следующих явлений: ¨ при нарушениях мозгового кровообращения, вызванных спазмом или чрезмерным расширением мозговых артерий. В этих случаях боль имеет пульсирующий характер; ¨ при гипертонической болезни и ее обострениях – кризах. В этих случаях боль отличается постоянством и не носит приступообразного пульсирующего характера; ¨ при раздражении рецепторов мозговых оболочек повышенным внутричерепным давлением ликвора, вызванном нарушениями равновесия между его образованием и оттоком. В этих случаях боль носит мучительный, давящий характер; ¨ при сдавливании артерий, вен и нервных стволов воспалительным экссудатом, Боль упорная, длительная, часто приступообразная. При головной боли спастического генеза эффективны спазмолитики, антигистаминные препараты и ненаркотические аналгетики, а при гипертонической болезни и кризах - антигипертензивные препараты. При повышенном внутричерепном давлении положительный эффект дают дегидратационные средства – диуретики. Если головная боль возникает приступообразно, охватывает половину головы (гемикрания) и сопровождается тошнотой, рвотой, боязнью света и шума – это мигрень. Ее появление обычно предвосхищает сенсорная аура в виде звуковых, обонятельных и зрительных галлюцинаций. В большинстве случаев необычайно мучительная боль локализуется в височной или половинах лобной и затылочной областей. Лицо багровеет, перед глазами проносятся «мушки, огоньки, зигзаги», в ушах «звенит», земля «уплывает из под ног». Уже вторично возникают судорожные сокращения лицевых мышц, что в свою очередь усиливает страдание больного. Причиной мигрени является избирательный спазм внутренней сонной артерии, который вызвает резкое перераспределение и усиление кровотока в бассейне наружной сонной артерии. В результате внечерепные сосуды, переполняясь пульсирующей кровью, становятся источником мучительной боли. В дальнейшем она усиливается за счет развития отека мягких тканей черепа. На сегодняшний день нет единого мнения относительно причины и механизма такого локального спазма. В самом начале мигренозного криза, когда тоько что произошел спазм артерии, когда настоящий болевой приступ еще впереди, хорошо помогают α-адренолитики, кофеин и простое механическое сдавливание височных артерий. Во вторую фазу патологии – фазу отека необходимо подключить ненаркотические аналгетики, противовоспалительные и дегидратационные препараты. Миалгия - мышечная боль постоянный спутник физического переутомления. В этом случае она обусловлена возбуждением ноцицепторов накопленными продуктами обмена: субстанцией Р, молочной кислотой и др. Она не требует лечения, но – отдыха, когда эти вещества, в условиях нормального кровообращения и оксигенации окисляются и выводятся. Сродни ей по патогенезу миалгия, вызванная спазмом или обтурацией мышечных сосудов, но требующая уже экстренных лекарственных и иных мер для ее устранения. Нередки миалгии воспалительного и травматического происхождения, патогенез которых обусловлен медиаторами воспаления, продуктами мионекроза и нарушенного обмена. Невралгия - нервная боль развивается при повреждении терминалей и афферентных волокон нервов. Как правило, она сопровождается нарушением чувствительности кожи в виде гипоестезии, гиперестезии или парестезии. Зуд представляет собой «боль в миниатюре» и возникает при раздражении окончаний С-волокон кожи и слизистых гистамином, ацетилхолином, ненормальными концентрациями неорганических ионов. Фантомная - призрачная боль представляет собой интенсивную мучительную боль в отсутствующих конечностях и возникает при сдавливании регенерирующего соматического нерва рубцом культи. В этом случае афферентная болевая импульсация постоянно активирует корковые нейроны, топографически представляющие центральный нервный аппарат утраченной периферической части тела. В результате в них формируется стойкий психический образ боли. Каузалгия - жгучая и совершенно невыносимая боль возникает при повреждении чувствительных нервных волокон. Под влиянием непрерывно поступающих нервных импульсов в коревозникает доминантный очаг боли, который поддерживается и усиливается любой чувствительной импульсацией. Поэтому боли усиливаются не только при прикосновении, но и при виде приближающейся руки. Существует мнение, что каузалгия представляет собой вариант протопатической боли. Висцеральная боль - боль, исходящая из серозных оболочек, покрывающих внутренние органы и сигнализирующая об угрозе их морфофункциональному состоянию. Ее основными причинами являются: ◊- нарушения внутриорганного кровообращения, вызывающие последующие нарушения метаболизма и финально – раздражение химиорецепторов недоокисленными продуктами обмена; ◊- спазм или судорожные сокращения гладкой мускулатуры внутренних органов, чрезмерно стимулирующие механорецепторы; ◊- растяжение стенок внутренних органов при их переполнении и, как следствие, чрезмерная активация волюморецепторов; ◊- воспаление внутренних органов, вызывающее активацию ноцицепторов веществами, высвобождающимися при гибели клеток, медиаторами воспаления и недоокисленными продуктами метаболизма. По характеру висцеральная боль, как правило, тягостная, расплывчатая, без чёткой локализации и, в этом смысле, напоминает протопатическую. Как правило, ей сопутствуют эмоциональные и вегетативные реакции - страх, холодный пот, падение артериального давления, тахикардия и др. Она часто сопровождается отраженными болями. Например, при спазме коронарных артерий, боль ощущается не только в области сердца, но также в левой руке и под лопаткой. Висцеральная боль может стать источником патологических висцеро-висцеральных рефлексов. Например, желчная или почечная колика могут вызвать экстрасистолию миокарда. Первичное устранение висцеральной боли без точной диагностики патологии недопустимо. В дальнейшем медикаментозная аналгезия входит в общий комплекс фармакотерапии болезни.
|
||||
|
Последнее изменение этой страницы: 2017-02-08; просмотров: 1162; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.137.177.146 (0.012 с.) |