
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Основные источники инфицирования брюшной полостиСодержание книги
Поиск на нашем сайте Перитонит — заболевание вторичное, осложняющее течение острых воспалительных хирургических заболеваний органов брюшной полости, проникающие ранения живота, закрытые повреждения внутренних органов. Среди острых заболеваний органов брюшной полости, явившихся причиной перитонита, острый аппендицит, по нашим данным, имел место в 39% случаев. Часто выявлялись такие заболевания, как острый холецистит, острый панкреатит, гнойные гинекологические заболевания, перфоративная язва желудка и двенадцатиперстной кишки, травматические повреждения органов брюшной полости, злокачественные опухоли с перфорацией органов и т д (табл. 2). Разнообразие проявлений эндогенной интоксикации привело к необходимости включить в наблюдаемую группу больных не только с распространенными, но и с ограниченными формами перитонита. В структуре нозологических форм заболевания у больных с ограниченными формами перитонита преобладали острый аппендицит, острый холецистит, гинекологическая патология. Значительно меньше различий мы наблюдали в группе больных с распространенным перитонитом, у которых наиболее часто наблюдались прободная язва желудка и двенадцатиперстной кишки, послеоперационный перитонит, острый аппендицит. По возрастному составу наиболее многочисленную группу составляли лица трудоспособного возраста — от 15 до 60 лет (65,9%). Вместе с тем значительное число больных с распространенным перитонитом были в пожилом и старческом возрасте (34,1%), что определяло ряд трудностей в диагностике и лечении этой категории больных. \ Таблица 2. Распределение больных в зависимости от формы заболевания и распространенности перитонита
Распределение больных по полу во всех возрастных группах было почти одинаковым, но несколько преобладали женщины (53,3%). Отмечалось увеличение их числа в группе больных пожилого возраста старше 60 лет, что можно связать с более частым поражением желчных путей у женщин этого возраста по сравнению с мужчинами. Мужчины, болеющие острым перитонитом, составили 46,7%. Известно, что никакой другой показатель, кроме показателя поздней госпитализации, не играет решающей роли в развитии пе- L-ритонита, его распространенности и запущенностЮЭти же тенденции прослеживаются у наблюдаемых нами больных. На рис. 1 представлены показатели зависимости срока госпитализации больных в хирургический стационар от формы перитонита. В 1-е сутки от начала заболевания в стационар поступают до 40% больных с разлитым^перитонитом и до 60% с ограниченным перитонитом..Приблизительно этот же уровень остается и на 2-е сутки заболе- ■ вания. В последующие дни число больных с разлитым перитонитом снижается до 30%, а с местным перитонитом увеличивается ДО 70%. По всей вероятности, объяснение этому следует искать в фазности течения перитонита и, в частности, в развитии периода «мнимого благополучия». В этот период при распространенном перитоните наблюдается тяжелая интоксикация, сопровождающаяся эйфорией, которая смазывает клинику перитонита и дезориентирует и врачей, и больного, и его родственников. При ограниченном
Таблица 3. Причины поздней диагностики и госпитализации больных при перитоните (в процентах) с 1982 по 1987 г.
— 0,8
1 — ограниченный перитонит; 2 — разлитой перитонит. перитоните даже при тяжелой интоксикации остается болевой синдром, длительность которого заставляет больного обратиться за медицинской помощью. На следующий день заболевания число обратившихся больных с разлитым перитонитом резко возрастает до 70%, а с ограниченным снижается до 30%. Перекрест кривых на рис. 1 можно связать с естественным течением воспалительного процесса и переходом ограниченного процесса в распространенный. ^-Значительно усугубляется тяжесть состояния больных перитонитом при тяжелой сопутствующей патологии. Сопутствующие заболевания обнаружены у 876 больных (47,9%): общий атеросклероз, хроническая ишемическая болезнь сердца, гипертоническая болезнь, сахарный диабет, ожирение и др. В 1,9% случаев выявлена тяжелая закрытая черепно-мозговая травма, у 2,5% больных — выраженные признаки алкогольной интоксикации^ Среди важных причин развития перитонита (первая группа) не меньшее значение имеет пвздняя диагностика острых хирургических заболеваний как на догоспитальном этапе, так и в период пребывания больного в хирургическом стационаре. В та^бл. 3 выделены эти причины в динамике за последние 6 лет. На догоспитальном этапе наибольший показатель приходится на «самолечение» (до 93,7%). Этот показатель*имеет малую тенденцию к изменению. Различные колебания (от 13,5 до 2,7%), но также без выраженной положительной динамики отмечены во второй группе причин — «боязнь операции». Более существенно (с 18,6 до 3,6%) изменяется следующий критерий — «ошибка медицинского работника». В большинстве случаев на догоспитальном этапе превалируют диагностические ошибки медицинского персонала станций скорой медицинской помощи. Данные табл. 3 свидетельствуют об изменении причин поздней диагностики на госпитальном этапе. Госпитальный этап диагностики является решающим, от него зависит своевременность предоперационной подготовки и операции. Накопленный опыт диагностики острых хирургических заболеваний, в том числе распространенного перитонита, особенно в его поздней стадии, свидетельствует об объективных трудностях. Среди непосредственных причин развития послеоперационного перитонита трудно выделить одну основную, приведшую к осложнению. Основной причиной является несостоятельность швов^г^аз; личных видов анастомозов,, обнаруженная у 54 больных. Из глав~-ных причин, вызвавших несостоятельность анастомозов, выделено сочетание технических и тактических интраоперационных ошибик. Наиболее частыми из них были: 1) выполнение анастомозов без профилактического укрепления линии швов; 2) прокалывание стенки кишки при наложении второго ряда швов; 3) недостаточный гемостаз и образование гематомы в стенке анастомозируемого органа; 4) недостаточная мобилизация органа и наложение швов при наличии натяжения тканей. Эти причины довольно часто сочетались со сниженной общей реактивностью организма больного. У 5 больных послеоперационный перитонит возник в результате олареждедия. органов б р ю щн ой _ п ол ост. ii _b о в р е м я п л а нов ы x_jme-раций (у 2 больных при грыжесечении был поврежден мочевой пузырь, у 2 больных при выделении пузырного протока пересечен общий желчный проток и у 1 больного при аппендэктомии была повреждена тонкая кишка).\У 21 больного были следующие причины послеоперационного перитонита: 1) выполнение обширных операций при низких показателях неспецифической резистент-ности организма больного; 2) недостаточный гемостаз и инфицирование брюшной полости во время операции при неадекватном ее Дренировании; 3) раннее удаление дренажей.*Д Высокий удельный вес послеоперационного перитонита в на- I
Таким образом, среди многообразия индивидуальных факторов, повышающих риск развития перитонита, основную роль играют давность острого хирургического заболевания, зависящая от срока госпитализации, длительность предоперационной подготовки и срочность выполнения операции. ПАТОМОРФОЛОГИЯ ПЕРИТОНИТА Патоморфология перитонита изучена на материале биопсий патологоанатомических исследований, а также экспериментальных данных. В нескольких наблюдениях, когда оперированные по поводу перитонита больные подвергались релапаротомии, мы имели возможность проследить динамику изменений брюшины при этом заболевании у людей. При оценке патоморфологических изменений брюшины, содержания лейкоцитов в периферической крови, а также патологии в паренхиматозных органах принимали во внимание причину перитонита, его форму, клиническое течение процесса, в том числе данные анализов, характер и особенности оперативного вмешательства, течение послеоперационного периода. Методика воспроизведения перитонита у животных описана нгщи ранее (под ред. А. И. Струкова и др., 1987]. ^.рхновным..лб1ъектом па томорФоло гического исследования яв-лялдЕь-брюшина больных острым разлитым перитонитом, а также внутренние органы умерших от этого заболевания.--(
Рис. 2. Реактивная стадия острого разлитого перитонита. Отложение фибрина на поверхности брюшины, се отек и умеренная лейкоцитарная инфильтрация. Гиперемия сосудов. Окраска гематоксилином и эозином. X Ю0. брюшины и внутренних органов в зависимости от стадии заболеваний. При операции по поводу острого разлитого перитонита в брюшной полости обычно обнаруживается от нескольких миллилитров до 1 — 2 л экссудата, богатого фибрином. В зависимости от характера экссудата и наложений на брюшине, а также результатов микроскопического и электронно-микроскопического иссле-дованйй-можно выделить 4 морфологических типа перитонита: И сероэжъфибринозныи; 2)'гнойно-фибринозный; 3) гной-НО-_фи- брнйозныТГс выраженным некротическим компонентом; 4) гнойно-прбтгуктивный. Следует заметить, что при патологоанатомическом исследовании брюшины умерших от перитонита, которым при жизни было произведено оперативное вмешательство, воспалительные изменения брюшины нередко были не очень яркие. Это связано с послеоперационной санацией брюшной полости. В таких случаях
■Us брюшина может быть без каких-либо наложений, тусклой, несколько клейкой. Аналогичная картина наблюдается при так называемом сухом перитоните или остром перитонеальном сепсисе. При разлитом ш?рит(жите морфологические изменения быст ро нарастают и коррелируют с^"Стадией"ТТроцесса. Это* отчетливо выявляется уже в реактивной стадии заболеван-ия, в которой мы выделяем 2 фазы: раннюю — до 12 ч и позднюю -^-свыше 12 ч. В ранней фазе реактивной стадии обычно наблюдается серозно-фибринозный пр ритрн ит] Макроскопически в этот период брюшина '^сютаяГППТНреЖИрованная, с умеренным количеством фибринозных наложений. При микроскопическом исследовании обнаруживается отек брюшины, особенно глубокого слоя эластических и кол-лагеновых волокон (рис. 2). В этом слое нередко выявляются очаговые кровоизлияния, отдельные нейтрофильные лейкоциты (НЛ). Мезотелиоциты округляются в связи с сокращением их сократительных элементов, большинство из них отделяется от базальной мембраны и слущивается в перитонеальный экссудат. В цитоплазме мезотелиоцитов иногда обнаруживаются микробы, что, по-видимому, отражает один из механизмов борьбы с инфекцией. Так как мезотелиоциты не обладают фагоцитарной функцией, поглощение ими микробов и последующее слущивание в экссудат в определенной мере предотвращают попадание возбудителей во внутреннюю среду организма. При хирургической санации брюшной полости слущенные мезотелиоциты вымываются вместе с фибринозным экссудатом, обнажая базальную мембрану. В последней фиксируется и комплемент, что способствует накоплению вблизи нее НЛ. Резко изменяется микроциркуляторное русло брюшины. Нарастает его гиперемия. В ранней фазе реактивной стадии перитонита значительно увеличивается толщина стенок венул и капилляров за счет набухания и отека эндотелия и базальной мембраны сосудов. Просветы капилляров становятся шире в 2—3 раза, мембраны люминарной и базальной поверхностей эндотелиоцитов разрушаются на протяжении 2—4 мкм, в цитоплазме появляются оч"а-ги деструкции в виде электронно-прозрачных полостей диаметром 0,2—0,9 мкм. В митохондриях выражены набухание, фрагментация крист, вплоть до полного, разрушения органелл, что указывает на снижение энергообеспечения функции эндотелиоцитов. С этим в определенной степени связано и уменьшение числа пино-цитозных везикул в эндотелии. Если в норме их число составляет 220 на 1—2 мкм2 цитоплазмы, то в поздней фазе реактивной стадии разлитого перитонита оно снижается до 20. Этому способствует и нарастающая деструкция цитоскелета эндотелиальных клеток. В поздней фазе реактивной стадии, кроме того, отмечается сокращение эндотелиоцитов с образованием межэндотелиальных щелей, что в определенной степени компенсирует снижение пиноци-тоза, способствуя сбросу жидкости через образовавшиеся щели, так как при этом быстро выравнивается градиент концентрации между просветом сосуда и периваскулярным пространством. Нако- рис 3 Реактивная стадия'разлитого перитонита. ия эритроцитов (3) в их диапедез, хрово- брюшине. НЛ — лейкоциты. X 1000. Рис. 4. Реактивная стадия разлитого острого перитонита. В просвете капилляра стаз крови, диапедез эритроцитов О), нейтрофильные лейкоциты (НЛ), в том числе Дегранулнрованные. Резкие изменения эндотелиальных клеток (Эн), отсутствие в них пиноцитоза. X 18 000.
Рис. 5. >*еактивная стадия острого разлитого перитонита. Картина венулита в брюшине. В просвете венулы агрегация эритроцитов. Полутонкий срез, окраска азуром II и метилено-вым синим. X 150. Рис. 6. Реактивная стадия острого разлитого перитонита. Широко раскрытые сто-маты (От) брюшины диафрагмы. X 5000. нец, образование межэндотелиальных щелей обеспечивает миграцию из сосуда форменных элементов крови, т. е. резко возрастает проницаемость сосудов микроциркуляторного русла. В результате этого в брюшине появляются кровоизлияния (рис. 3), скопления мелкогранулярных белковых масс. Вместе с тем в этой фазе в капиллярах и венулах наблюдаются множественные стазы крови, а также скопления среди эритроцитов нитей фибрина и агрегатов из дегр а нули ров а иных тромбоцитов (рис. 4). Отмечаются также краевое стояние лейкоцитов, их умеренная дегрануляция, миграция из сосудов и расположение периваскулярно в виде муфт. Такие изменения в венулах можно считать флебитами (рис. 5). Ар-териолы при этом обычно спазмированы. Широко раскрываются лимфатические стоматы в брюшине диафрагмы (рис; 6). Наряду с отчетливыми флебитами в брюшине мало НЛ, причем в ранней фазе реактивной стадии перитонита основная масса их содержит до 50—100 гранул, а к концу 1-х суток в основном наблюдаются дегранулированные НЛ. При этом свободные гранулы часто располагаются рядом с НЛ, т. е. имеет место экзоцитоз, что способствует распаду немногочисленных в этот период микробных тел за пределами НЛ. Кроме того, такие гранулы являются хемоаттрактантами для новых НЛ [Струков А. И., 1986]. В части НЛ наблюдается фагоцитоз бактерий, продуктов распада тканей. Изредка встречаются некробиотически измененные НЛ — «гнойные тельца». Иногда в брюшине в поздней фазе реактивной стадии обнаруживаются единичные макрофаги, а к концу 1-х — началу 2-х суток — лимфоциты. В макрофагах много фагосом, сливающихся с лизосомами, иногда в них виден фагоцитоз бактерий. В экспериментальных условиях мы определяли в динамике число НЛ, моноцитов, лимфоцитов, микробов, а также фагоцитарный индекс НЛ. В первые 2 ч экспериментального калового перитонита у морских свинок (что примерно соответствует реактивной стадии разлитого перитонита у людей) в мазках-отпечатках с брюшины содержатся 94% НЛ, и их фагоцитарный индекс составляет 50% при значительном количестве микробов (свыше 100 в поле зрения), 4% моноцитов, 2% лимфоцитов. Таким образом, в реактивной стадии разлитого перитонита развивается серозно-фибринозное воспаление брюшины с характерными резкими нарушениями микроциркуляции в виде стаза, эритроцитарных агрегатов и тромбов в сосудах микроциркулятор-ного русла. Наблюдаются отек брюшины, образование на ней фибринозной пленки, умеренная лейкоцитарная инфильтрация, небольшое число макрофагов и лимфоцитов. При этом фагоцитоз бактерий выражен незначительно. Поскольку после операций, произведенных в реактивной фазе разлитого перитонита, больные обычно не умирают, мы изучили патоморфологию этих процессов в эксперименте на крысах и морских свинках. При каловом перитоните у животных в период, соответствующий реактивной стадии процесса у людей, помимо изменений брюшины, принципиально сходных с описанными, отмечается ряд изменений во внутренних органах. В сердце развивается зернистая дистрофия кардиомиоцитов, наблюдаются их очаговые повреждения и фрагментация миофибрилл, отек интерстиция, полнокровие капилляров и венул. В легки х и кап иллярах межальвеолярных перегородок н е р ед к $ ^ЗнЩэдэЫ деювздеФЗД* :Ш^1Щ\т 6*jqri от - ? Перитонит НАУЧнХя-. БИБЛИОТЕКА! ^ I ]7
,
Рис. 7. Токсическая стадия острого разлитого перитонита. Гнойно-фибринозное воспаление брюшины. Окраска гематоксилином и эозином. X
Рис. 8. Токсическая стадия острого разлитого перитонита. Фиксация в базальной мембране брюшины. Прямой метол Кунса. ХЮО. дельных микрососудов, вокруг венул — лимфогистиоцитарные инфильтраты. В печени отмечаются мелкокапельная жировая дистрофия, гиалиново-капельная дистрофия гепатоцитов, особенно по периферии долек, стаз крови в отдельных синусоидах и скопление в них НЛ, небольшие лимфогистиоцитарные инфильтраты в пор- рис. 9- Токсическая стадия острого разлитого перитонита. Миграция из просвета капилляра (Кп) нейтрофильных лейкоцитов (НЛ) и эритроцитов (Э), инфильтрация ими брюшины; Ф — фибрин. X 12 000. тальных трактах. В почках видны полнокровные капилляры клубочков, в отдельных капиллярах появляются гиалиновые тромбы, типична зернистая дистрофия эпителия дистальных канальцев. В фолликулах селезенки появляются центры размножения. В тонкой кишке развивается гиперемия венул мышечного слоя с признаками стаза. Через 2 ч после введения 15% каловой взвеси отмечается вздутие петель кишечника. Отдельные холинергические нервные волокна в стенке тонкой кишки набухают и утолщаются, часть нервных волокон вообще не выявляется с помощью метода Карновского (1964), что создает картину обеднения стенки кишки нервными структурами. В толстой кишке отмечаются резкое набухание и фрагментация толстых холинергических волокон с исчезновением тонких, в результате чего сеть этих волокон становится более редкой. Обедняется также и адренергический нервный аппарат мышечной оболочки тонкой и толстой кишки крыс, выявляемый методом конденсации с гликсиловой кислотой. Густые сплетения адренергических нервных волокон выявляются в адвентии внутрикишечных артерий и артериол. Следует отметить, что в мышечной оболочке кишки, так же как и адвентииии сосудов, адре-нергические волоконца имеют варикозные вздутия. В первые часы Перитонита отмечаются набухание и повышенная яркость люмине- *• 19
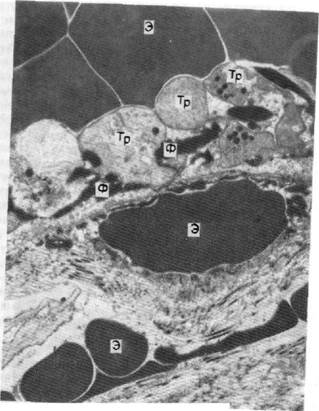
Токсическая стадия разлитого перитонита у больны)/ развивается на 2-е сутки заболевания. Экссудат в брюшной полости приобретает гнойно-фибринозный характер. Брюшина отечна, на ее поверхности видны грубые гнойно-фибринозные наложения (рис. 7). При светооптическом и электронно-микроскопическом исследовании отмечается выраженный отек брюшины. На ее поверхности очень мало мезотелиоцитов, но вместе с тем нередко располагаются эритроциты и капли жира. Иногда в базальной мембране брюшины выявляется фиксация IgG, изредка в сочетании с фракцией СЗ компонента комплемента (рис. 8). Меняются тинкториальные свойства коллагеновых волокон, которые начинают интенсивно окрашиваться азуром II. В глубоком решетчатом коллагеново-эластическом слое брюшины образуются сгустки фибрина, капли жира, отмечаются кровоизлияния, умеренная инфильтрация НЛ и макрофагами, последняя более выражена вокруг сосудов (рис. 9). Нарастают изменения в микроциркуляторном русле брюшины. Сохраняется резкая капиллярная и венозная гиперемия. В просветах капилляров и венул много стазов и микротромбов, а в венах — агрегаты из измененных эритроцитов, цитоплазматическая мембрана которых разрушена на отдельных участках. Это указывает на трансформацию эритроцитарных агрегатов в агглютинаты. Одновременно выражен эритродиапедез (рис. 10). Число тромбоцитов снижается, часть из них разрушается, но в некоторых сохраняются гранулы. Не исключено, что такие изменения отражают признаки «коагулопатии потребления», характерной для ДВС. Выражено краевое стояние НЛ, причем отмечается их дегра-нуляция как в просвете сосудов, так и при прохождении ими сосудистой стенки. В большинстве микрососудов брюшины наблюдаются глубокие дистрофические и деструктивные изменения эндотелиоцитов. Количество пиноцитозных везикул снижается до. 5—10 в клетке. Изредка образуются трансэндотелиальные каналы. Во многих эндоте-лиоцитах на отдельных участках люминарной поверхности разрушаются цитоплазматические мембраны, в некоторых клетках наблюдаются карпиопикноз и кариорексис. Митохондрии в основном разрушены. Эндотелиальные клетки резко сокращены и между ними образуются широкие шели диаметром до 3 мкм, в которых формируются гранулярные и нежно-фибриллярные массы. Эндоте-лиоциты часто отслаиваются от базальной мембраны, и в образовавшемся пространстве выпадает незначительное количество фибрина. Базальные мембраны микрососудов отечны, в них фиксируются иммуноглобулины, в основном 1 gG и igM, иногда и СЗ компонент комплемента (рис. 11). Фиксация иммуноглобулинов отмечается и в периваскулярной ткани, а также на поверхности мигрирующих НЛ. Как известно, выпадение иммуноглобулинов в стенках сосудов способствует, с одной стороны, хемотаксису НЛ, Рис. 10. Токсическая стадия острого разлитого перитонита капилляра брюшины. Э - эритроциты; Тр - дегпат, ти фибрина; кровоизлияние в /ериваскуля'рной ?Zl\
перитонита. суда 6рЮшины. Прямой метод Кунса. Х,00.
Микробы (Мб) в гнойно-фибринозном экссудате брюшины; НЛ — погибший нейтро-ф ильный лейкоцит; Э — эритроцит. X 5000.
выбросу ими медиаторов воспаления, а с другой стороны, задержке НЛ в просвете сосуда и более медленному их прохождению через сосудистую стенку. При этом экзоцитоз лейкоцитарных гранул, содержащих медиаторы воспаления, вызывает повреждение сосудистой стенки. Разрушается гистогематический барьер, что усиливает сосудистую проницаемость и процессы экссудации. Вместе с тем повреждение стенок сосудов, активация кининовой системы и фактора Хагемана способствуют развитию внутрисосудистой коагуляции. Следует отметить также, что дегрануляция НЛ внутри просвета сосудов и в процессе их миграции приводит в тому, что в зону воспаления брюшины они поступают, утратив в определенной степени свои защитные свойства. Мигрировавшие из кровотока НЛ образуют скопления вокруг сосудов, преимущественно вокруг венул. В брюшине более выражена лейкоцитарная инфильтрация по сравнению с реактивной стадией процесса. Часть НЛ сохраняет гранулы, в них выражен фагоцитоз микробов. Вместе с тем выявляются значительное число дистрофически измененных НЛ, в цитоплазме которых мало гранул, множественные очаги цитолиза и хроматолиза. В таких НЛ наблюдается картина незавершенного фагоцитоза. При этом в целом увеличивается количество микробов в экссудате (рис. 12). В инфильтрате и экссудате обычно встречаются макрофаги, которые при благоприятном течении перитонита на 3—4-е сутки заболевания формируют ограничительный вал в толще брюшины. Мы наблюдали несколько случаев, когда после первичной ла-паротомии в связи с токсической стадией острого разлитого перитонита больным производили повторную операцию для ликвидации спаечной кишечной непроходимости. В этих случаях иссле-. дование биопсий брюшины позволило проследить динамику стихания воспалительного процесса. После хирургической санации брюшной полости происходит интенсивное выселение макрофагов на поверхность брюшины. Они фагоцитируют погибшие НЛ, детрит; выявлены признаки фибро-клазии. В инфильтрате встречаются НЛ, лаброциты, лимфоциты. Аналогичная картина наблюдалась при исследовании брюшины больных, оперированных по поводу разлитого перитонита и умерших через 5—7 сут. после операции от сердечно-сосудистой недостаточности. Вместе с тем снижение числа макрофагов или их отсутствие в инфильтрате является неблагоприятным прогностическим признаком и наблюдается при нарастании интоксикации и прогрессировании заболевания. В случае стихания острого гнойного воспаления брюшины макрофаги приобретают главную роль в локализации инфекции, уничтожении микробов и в процессах репарации брюшины. В токсической стадии в составе инфильтрата наблюдаются лаброциты и базофильные лейкоциты, преимущественно с явлениями дегрануляции. Высвобождение гистамина из гранул этих клеток, очевидно, усиливается при их контактах с НЛ, а также, возможно, при активации фосфолипазы А2 под влиянием эндотоксинов бактерий и может сопровождаться анафилактическими реакциями. При исследовании мазков-отпечатков с поверхности брюшины при каловом перитоните у животных к концу 1-х суток заболевания, что примерно соответствует токсической стадии разлитого перитонита у людей, отмечается снижение (по сравнению с реактивной стадией заболевания) числа. НЛ до 81%- и фагоцитарного индекса до 28%; число моноцитов и лимфоцитов возрастает на 2% и достигает 12 и 7% соответственно. При исследовании внутренних органов экспериментальных животных, забитых во время токсической стадии разлитого перитонита, обнаружено нарастание дистрофических изменений в сердце в виде более распространенных повреждений кардиомиоцитов. Фрагментации миофибрилл, отека интерстициальной ткани и резкой гиперемии сосудов микроциркуляторного русла. В легких наряду с полнокровием капилляров межальвеолярных перегородок. величивается количество тромбированных микрососудов. Иногда и* просвете обнаруживаются мегакариоциты. Нарастает также •ело очагов лейкоцитарной инфильтрации вокруг капилляров и нУл. Такая картина схожа с морфологией «шокового легкого». В печени наблюдаются жировая и гиалиново-капельная дистрофия гепатоцитов, незначительный отек пространств Дйесе^В портальных трактах — умеренная диффузная лимфогистиоцитарная инфильтрация; в капиллярах отдельных клубочков почек —- гиалиновые тромбы; в эпителии дистальных канальцев — вакуольная дистрофия, иногда в просвете канальцев видны гиалиновые тромбы; в фолликулах селезенки — большие центры размножения. Кишечник раздут, в нем содержатся зловонные каловые массы. В стенках тонкой и толстой кишки нарастают изменения холинер-гических нервных волокон. Их сеть еще больше разрежается, отдельные волоконца выглядят резко набухшими, иногда гранулированными, иногда имеют варикозные вздутия. Нарастают также изменения адренергических нервных волокон, однако интенсивность люминесценции варикозно расширенных волоконец несколько ослабевает. Сосуды надпочечников гиперемированы, могут возникать небольшие кровоизлияния. Таким образом, для токсической стадии острого разлитого перитонита характерны следующие признаки: гнойно-фибринозный экссудат, нарастание интоксикации, прогрессирующее нарушение микроциркуляции не только в брюшине, но и во внутренних органах, включение в воспалительный процесс иммунных реакций, усиление лейкоцитарно-макрофагальной инфильтрации брюшины, появление в крови и в инфильтрате значительного числа дистрофически измененных НЛ с ослабленными защитными свойствами, нарастание количества микробов в брюшине и экссудате при некотором снижении фагоцитарной функции НЛ и макрофагов, коррелирующем с неблагоприятным течением заболевания. Г£ В терминальной стадии острого разлитого перитонита больные поступали на 4—7-е сутки с момента начала этого процесса. У них отмечаются выраженная интоксикация и декомпенсирован-ный метаболический ацидоз. При лапаротомии в брюшной полости обнаруживают большое количество (иногда до 2 л) гнойно-фибринозного экссудата, покрывающего брюшину в области диафрагмы, желудка и скапливающегося в различных участках брюшной полости, вздутие петель кишечника. Брюшина тусклая, местами грязно-багрового цвета, сосуды ее резко гиперемированы^ При микроскопическом исследовании выявляют большое количество разнообразных микробов, располагающихся как в экссудате, так и на поверхности брюшины, лишенной мезотелиоцитов, а также во всех других ее слоях, вплоть до глубокого решетчатого коллагеново-эластического слоя. Вокруг бактерий видна характерная зона просветления, обусловленная, по-видимому, лизисом ткани брюшины ферментами, выделяемыми бактериями, в частности протеазами и гиалуронидазой (рис. 13). На поверхности брюшины ft-в толще ее располагаются грубозернистые азурофильные массы, фибрин. Коллагеновые волокна резко набухшие и фрагмен-тированные. Во всех слоях брюшины — очаговые инфильтраты из НЛ, много гнойных телец, встречаются также скопления эритро-
рис. 13. Терминальная стадия острого разлитого перитонита. Обсеменение брюшины микробами. X 3500. цитов, лаброциты, лимфоциты, незначительное число макрофагов. Отчетливо снижается фагоцитарная активность дистрофически измененных НЛ и макрофагов — в их цитоплазме почти нет микробных тел, в то время как рядом располагаются скопления бактерий (рис. 14). Это подтерждается и при моделировании разлитого перитонита у животных. Анализ мазков-отпечатков с брюшины показал, что на 3-й сутки эксперимента число НЛ на ее поверхности снижается до 66%, а их фагоцитарный индекс до 14%; число моноцитов увеличивается до 28%, а лимфоцитов снижается до 6%. /Изменения сосудов выражены очень резко. В капиллярах и ве-нулах определяются микротромбы. В просветах сосудов много дистрофически измененных НЛ, в цитоплазме которых множественные вакуоли, но мало гранул. Эритроциты сливаются друг с дру-°м, образуя агглютинаты. Тромбоциты также образуют скопления. В стенках многих капилляров, венул и вен выражены дистрофические и деструктивные изменения эндотелиоцитоб71В участках разрушения люминарной поверхности их плазмолемм-скапливают-Ся мелкогранулярные массы и единичные тромбоциты. Эндоте-■1иоциты отслаиваются от
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-01-18; просмотров: 329; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.115 (0.037 с.) |




 Причины на разных этапах
Причины на разных этапах

 Рис. 1. Зависимость формы перитонита от срока госпитализации.
Рис. 1. Зависимость формы перитонита от срока госпитализации. ших наблюдениях связан, с одной стороны, с ежегодным увеличением числа лапаротомий у оперированных по поводу хронических заболеваний органов брюшной полости, особенно у лиц пожилого и старческого возраста. С другой стороны, неудовлетворительные результаты применения традиционных способов лечения послеоперационного перитонита привели к необходимости госпитализировать эту тяжелую группу больных с послеоперационным перитонитом из других лечебных учреждений.
ших наблюдениях связан, с одной стороны, с ежегодным увеличением числа лапаротомий у оперированных по поводу хронических заболеваний органов брюшной полости, особенно у лиц пожилого и старческого возраста. С другой стороны, неудовлетворительные результаты применения традиционных способов лечения послеоперационного перитонита привели к необходимости госпитализировать эту тяжелую группу больных с послеоперационным перитонитом из других лечебных учреждений.




 Университет j Щ,
Университет j Щ,





 сценции отдельных варикозно расширенных участков нервных волокон как в тонкой, так и в толстой кишке.
сценции отдельных варикозно расширенных участков нервных волокон как в тонкой, так и в толстой кишке.

 Рис. 12, Токсическая \стадия острого разлитого перитонита.
Рис. 12, Токсическая \стадия острого разлитого перитонита.




