
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Особенности течения воспаления под влиянием хирургического лечения перитонита
Изложенные выше различные методы и способы хирургической коррекции воспалительного процесса в брюшной полости не противопоставляются, а лишь дополняют друг друга. Применение этих методов лечения хирургических больных связано с формированием конкретных задач комплексного лечения острой патологии органов брюшной полости, сопровождающейся перитонитом и эндогенной интоксикацией. Независимо от способа оперативного вмешательства и вариантов, использованных при дренировании брюшной полости, состояние больных в 1-е сутки характеризовалось особой тяжестью, при этом у 29,2% оно было крайне тяжелым и у 70,8% — тяжелым. В начале заболевания (табл. 11) наблюдалась выраженная тахикардия, у 72% больных — одышка, адинамия, акроцианоз, бледность кожных покровов, выраженный болевой синдром в области послеоперационной раны и дренажей. Основными клиническими признаками тяжелого гнойно-воспалительного процесса и эндогенной интоксикации были повышение температуры тела, нарушение гемодинамики, жажда, сухость слизистых оболочек. Постоянно или периодически возникали тошнота, рвота. Отсутствие кишечных шумов отмечено у 100% больных. Выявленные клинические признаки свидетельствовали о глубоких нарушениях в системе гомеостаза, характерных для второй — третьей стадии эндогенной интоксикации. При осмотре больного характерными симптомами первого послеоперационного дня являлись разлитая боль в животе при пальпации, распространенное напряжение передней брюшной стенки, положительные симптомы раздражения брюшины. Меньшая тяжесть состояния больных отмечалась при ограниченном воспалении в брюшной полости. В связи с этим дальнейшее течение клинической картины воспалительного процесса и эндогенной интоксикации зависело от распространенности и площади воспаления, а также от характерных особенностей анатомического строения органа брюшной полости. Большое влияние на течение этих процессов оказывает примененная дренажная система. На 2-е сутки лечения, как правило, не отмечалось характерных клинических различий в группе больных, лечившихся с применением методов пассивного и активного дренирования брюшной полости, включая открытое ведение брюшной полости с плановыми ревизиями и ее санациями. В состоянии больных не было положительной динамики. У 46,5% больных имелась развернутая
ца И. Частота развития симптомов эндогенной интоксикации С I—2-е сутки лечения
Систолическое артериальное да- 89 вление выше 100 мм рт. ст. Систолическое артериальное дав- i 1 ление выше 100 мм рт. ст. 86 Глухость сердечных тонов 100 Парез кишечника Разлитая болезненность при 100 пальпации живота Разлитое напряжение мышц пе- 100 редней брюшной стенки 100 Симптом Щеткина — Блюмберга Притупление в отлогих местах 89
живота Сухость слизистых оболочек и 100 языка картина интоксикационного психоза, во время которого сглаживалась местная симптоматика гнойно-воспалительного процесса в брюшной полости. При парезе кишечника живот остается мягким, отсутствуют или слабо выражены перитонеальные симптомы. В то же время еще более контрастируются симптомы тяжелой эндогенной интоксикации, по всей вероятности, усугубляемой психозом. Несмотря на активную инфузионную терапию, у больных сохраняются следующие симптомы: сухость языка, слизистых оболочек кожи, тахикардия (более 120 в минуту). Остается большим количество застойной жидкости в желудке и кишечнике. При такой обшей скудной клинической симптоматике на 2-е сутки лечения более выражены различия в течении местного воспаления в брюшной полости. Следует отметить, что клиническое течение эндогенной интоксикации зависело от локализации воспалительного процесса. В частности, при остром панкреатите, даже при локальном, т. е. очаговом панкреонекрозе, эндогенный токсикоз носит развернутый характер, как правило, он сопровождается тяжелыми психоэмоциональными нарушениями, нестабильной гемодинамикой, высоким уровнем средних молекул. Местно в сальниковой сумке наблюдается прогрессирующий деструктивно-некротический про-есс. Применение этапной некрэктомии в этот период открывает новые очаги некрозов в поджелудочной железе. Некротические ткани железы отторгаются с некоторым усилием, но без крово-чения. В значительной мере ближайший послеоперационный ериод является контрольным сроком, когда еше остается возмож-эсть без особого ущерба для больного определить тактику хи-Ургической коррекции эндогенного токсикоза. В этот период в 1симости от особенностей состояния больного и развития эндо-ннои интоксикации мы с успехом использовали как активную
санацию с открытым ведением брюшной полости, так и новые возможности эндоскопической санации воспаленного органа ц брюшной полости. В качестве клинического примера приведем историю болезни. Бальная П., 80 лет, поступила в хирургическое отделение 05.04.88 г. через 2 сут от момента заболевания. При поступлении отмечалась выраженная клиническая картина острого холецистита. Больной в течение суток проводилось консервативное лечение, включая антибактериальную, спазмолитическую, инфу. зионную терапию. Однако состояние больной постепенно ухудшалось, появились клинические симптомы нарастающего деструктивного процесса в брюшной полости, признаки распространенного перитонита. Клинический диагноз: острый деструктивный холецистит, распространенный перитонит, III стадия, ХИБС, ате-росклерэтический коронарокардиосклероз, мерцательная аритмия, тахисистоли-ческая форма, Нг. Высокий риск традиционного радикального оперативного вмешательства и проведения эндотрахеального наркоза заставил хирургов предпринять эндоскопический метод лечения; 07.04.88 г. выполнена лапароскопия, во время которой клинический диагноз был полностью подтвержден. При этом обнаружен окутанный сальником желчный пузырь. Отсутствие визуальной диф-ференцировки деструктивного процесса в желчном пузыре привело к необходимости проведения чрескожной чреспеченочной холецистоскопии. При этом обнаружено флегмонозно-язвенное воспаление желчного пузыря при отсутствии в нем конкрементов. Выполнена холецистостома катетером через ткань печени. В после-операционнлм периоде налажены промывание желчного пузыря антибиотиками, ингибиторами протеолиза, антисептиками, традиционная противовоспалительная и инфузионная терапия соответственно возрасту. Состояние больной постепенно улучшалось, и на 11-е сутки лечения в удовлетворительном состоянии она была выписана домой. Через I мес состояние больной удовлетворительное. На 3—4-е сутки лечения при благоприятном течении заболевания намечается стабилизация в состоянии больных. В табл. 12 представлены сравнительные клинические признаки течения воспаления в брюшной полости в зависимости от способа ее дренирования. Качественная характеристика общего воспалительного процесса зависела не от способа хирургического лечения, а от особенностей вовлеченного в процесс органа и длительности предшествующего воспалительного процесса. У 92,7% больных состояние оставалось тяжелым, у 98,7% отмечалась высокая температура тела, более чем у 50% больных наблюдались психоэмоциональные расстройства почти в равной мере в обеих группах. Наряду с этим на фоне удаленного воспаленного органа эндогенная интоксикация и перитонит приобретали доброкачественное течение благодаря активной аспирации экссудата или плановой санации брюшной полости. За счет ускоренной эвакуации экссудата из брюшной полости купировалась интенсивность воспаления в брюшной полости, о чем свидетельствовали уменьшение частоты сердечных сокращений (менее 100 в минуту), снижение лейкоцитоза у большей части больных при активном дренировании брюшной полости. Наряду с этим незначительно изменялись основные показатели тяжести течения эндогенной интоксикации, оставался высоким лейкоцитарный индекс интоксикации (7,0).
В этот период довольно характерным клиническим признаком было улучшение функций дыхательной системы. На 3—4-е сутки лечения основные различия в клиническом
Состояние больного: тяжелое средней тяжести
удовлетворительное Температура тела выше 38°С Заторможенность Психоз Эйфория Тахикардия: до 100 в минуту более 100 в минуту Перестальтика кишечника восстановлена Лейкоцитоз: до 10-109/л более 10-109/л СОЭ: до 20 мм/ч более 20 мм/ч Лейкоцитарный индекс интоксикации: до 2,0 более 2,0
I? k°JlbH°H С, 55 лет, инвалид II группы, поступил в хирургическое отделение
- в состоянии больной отметил за три дня до поступления в хирургическое отделение.
При поступлении состояние больного тяжелое, одышка, кожа бледная, акро-иианоз. Пульс 56 в минуту АД 125/80 мм рт ст. Живот увеличен в объеме за счет асцита, при пальпации мягкий, болезненный в нижних отделах. Симптомы Раздражения брюшины положительные во всех отделах. При пункции брюшной полости получен гной со зловонным запахом. Установлен дополнительный диаг- иг" Распространенный гнойный перитонит. Учитывая возможность нагноения Перитонит ^ i асцита, решено выполнить лапароскопию. При лапароскопии обнаружен реях выраженный инфильтративный процесс в подпеченочном пространстве справа и ° области купола слепой кишки. В связи с отсутствием визуальных признаков деструктивного поражения органов брюшной полости и перфорации, а также принимая во внимание тяжелую сопутствующую патологию, решено ограничиться установкой 6 дренажных тру бок с последующим перитонеальным диализом. После дренирования брюшной полости по 3-му способу эвакуировано до 10 л гноя со зловонным запахом. В посеве гноя: кишечная палочка, энтеробактерии, фекальный стрептококк. В течение 11 дней проводится перитонеальный диализ. Состояние больного постепенно улучшалось, на 33-е сутки лечения больной выписан в удовлетворительном состоянии. Таблица 13. Сравнительные клинические признаки течения распространенного перитонита (5—7-й день послеоперационного периода)
Состояние больного:
тяжелое средней тяжести удовлетворительное Температура тела выше 38°С Заторможенность Психоз Тахикардия: до 100 в минуту более 100 в минуту Перистальтика кишечника восстановлена Лейкоцитоз: до 10.10э/л более 10-109/л СОЭ: до 20 мм/ч более 20 мм/ч Лейкоцитарный индекс интоксикации: до 2,0 более 2,0
Из приведенных в таблице данных следует, что при пассивном дренаже состояние больных на 5—7-е сутки остается тяжелым, мало изменяется по сравнению с исходным уровнем. Тяжесть и отсутствие положительной динамики в клинической матик объясняются выраженной эндогенной интоксикацией большинстве случаев у больных послеоперационным перито-еИ'тОм на 5—7-е сутки лечения сохраняется выброс патологиче-Икого содержимого из деструктивного очага или в операционную aHV или в прилежащую зону брюшной полости. В результате одолжается резорбция гноя, ведущая к усилению эндогенной интоксикации. В таких ситуациях лучший эффект дает открытое дренирование брюшной полости, особенно при остром деструктивном панкреатите. Для иллюстрации данного положения приводим следующий клинический пример. Больной Л., 63 лет, поступил в хирургическое отделение по экстренным показаниям через 24 ч от момента заболевания. За сутки до поступления в стационар у больного появилась рвота кровью, которая повторялась неоднократно. Из анамнеза установлено, что в 1983 г. больной лечился по поводу острого панкреатита и был оперирован после образования ложной кисты поджелудочной железы; произведено внутреннее дренирование кисты — наложен цистогастроанастомоз. При обследовании больного в хирургическом отделении обнаружена язва кардиального отдела желудка, которая явилась причиной кровотечения. Кровотечение удалось остановить консервативными лечебными мероприятиями, однако в более позднем периоде пребывания больного в хирургическом отделении кровотечение вновь повторилось. Больной оперирован. 30.10.86 г. выполнены лапаротомия, гастротомия. При этом обнаружена язва желудка в области гастроцистоанастомоза, наложенного между стенкой кисты поджелудочной железы и задней стенкой желудка. В центре язвенного дефекта обнаружен аррознрованный сосуд. Резецирован желудок и иссечены кисты поджелудочной железы, брюшная полость дренирована. В послеоперационном периоде у больного развился панкреатит, несмотря на консервативное лечение процесс усугублялся; 06.10.86 г. на фоне прогрессирующего панкреатита, панкреонекроза появилась клиническая картина перитонита, что явилось показанием для повторной экстренной операции; 06,10.86 г. выполнена экстренная релапаротомия. Швы анастомоза состоятельны. Обнаружен инфильтрат позади желудка, вскрыта сальниковая сумка, где обнаружено до 150 мл черной геморрагической жидкости с участками детрита поджелудочной Железы. Выявлен некроз тела поджелудочной железы на участке размером 7Х 3 см. Произведено поперечное и продольное рассечение поджелудочной железы с последующей некрэктомией участков железы, в забрюшинном пространстве установлен катетер. Сальниковая сумка дренирована. Сформирована оментобурсопан-реатостома. В послеоперационном периоде производились этапные некрэктомии з некротизи ров энных участков поджелудочной железы через ректоскоп, вводн-№ в оментобурсопанкреатостому, сформировался панкреатический свищ. После Отельного лечения на 58-е сутки после второй операции свищевой ход закрылся на Ы-е сутки после второй операции больной в удовлетворительном состоянии ыписан домой. Общий срок лечения в хирургическом отделении 86 дней. Через год щ р год патологии не выявлено. Характерные черты клинического течения перитонита в более •зднем периоде, т. е. превышающем 10-е сутки послеоперацион- го периода, можно найти уже при более глубоком изучении кли- ческих и биохимических показателей крови. Несмотря на настой- о тенденцию к нормализации клинических симптомов заболе- ия, улучшение объективных и субъективных показателей в °янии больного, процессы гомеостаза еще не нормализовались.
2 3 4 Сутки лечения Рис. 48. Графическое изображение сроков восстановления перистальтики кишечника в зависимости от способов дренирования. а — пассивное дренирование; б — активное дренирование; в — активное дренирование и этапные санации. СБА = R * АмБ мВ/мин Частота (R) в 1 мин Амплитуда (А) мВ / 0,2 0,15
О Рис. 49. Динамика количественных показателей биоэлектрической активности кишечника.
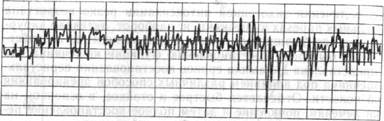
^ течения эндогенной интоксикации резко возрастала ТяЖеГпьных парезах кишечника, и, наоборот, активная хирур- ДЛИГганаиия брюшной полости и очага воспаления способст-CKaLnee быстрому восстановлению функции кишечника. На *0BQlt приставлена динамика сроков восстановления перисталь-РИС' 48 Мечника под влиянием различных способов дренирования ТИКИ КИ а пмости Отмечается быстрое и стойкое, в основном на 6рЮшнои полос ■ появление и затем ПШ1Ное восстановление пе- 3'И С\игш1 при этапных санациях брюшной полости, НеГнь"х условиях (распространенность воспаления в брюшной прИ Р ^пинаковый характер дренирования брюшной полости) П0Л0С11; оазвитГм разной степени воспаления в стенке кишки. CBflR комплексе изучения основных параметров электроэнтеро-мы удалось проследить интенсивность обменных процессов ГРТикеУкишки поданным амплитуды колебаний и влияние вос-В JZ на характер проводимости нервного аппарата кишечника частоте колебаний. На рис. 49 представлена динамика количественных показателей биоэлектрической активности кишечника пои наличии диффузного висцерита и отдельных поверхностных ™ягов воспаления кишки. Штриховкой отмечен предел нормальных^показателей, сплошная линия характеризует наличие диффузного воспаления тонкой кишки, пунктирная линия - характерные данные при поверхностных очагах воспаления тонкой кишки. "ТпроТессе обследования мы изучали частоту колебании в минуту (4)7 амплитуду колебаний (А) суммарную биоэлектрическую активность за минуту (СБА)—(АХ 4). ■ При очаговых висцеритах процесс характеризовался как после операционный парез желудочно-кишечного тракта. При этом отме-чалась дезорганизация биоэлектрической активн0СТИкпКпИрШ^^К^ с различными изменениями амплитуды и частоты колебании и появлением медленных волн, не свойственных нормальному ритму. Частота колебаний достигала 11 в минуту, амплитуда 0 11± 0,05 мв а суммарная биоэлектрическая активность 1,18 мв/мин. При диффузных или тотальных висцеритах процесс можно оха-^ рактеризовать как динамическую или функциональную кишечную непроходимость. Довольно часто прогрессирующий висцерит у больных приводил к необратимым изменениям и прекращению моторной функции кишечника. По данным электроэнтерограмм для больных более характерно резкое угнетение частоты и амплитуды колебаний в среднем на 60-70% от исходного нормального Уровня этих показателей. На рис. 50 представлена динамика биоэлектрической активности кишечника у больной С, 70 лет, после резекции сигмовидной кишки, осложнившейся несостоятельностью швов анастомоза и разлитым каловым перитонитом. Под цифрой 1 представлена энтерограмма на 3-й сутки после резекции сигмовидной кишки. Вторая энтерограмма получена на 4-е сутки при развитии послеоперационного перитонита. Первая кривая демонстрирует карти-
■ Рис. 50. Электроэнтерограмма больной С, 70 лет. ну, характерную для пареза желудочно-кишечного тракта. В последующем она сменилась резким падением биоэлектрической активности, характерным для развития послеоперационного перитонита. Одним из наиболее эффективных антипаретических средств явилась интубация желудочно-кишечного тракта. Для интубации кишечника использовали двухпросветные зонды длиной от 2 до 3,5 м с внутренним диаметром от 6—7 мм до 10 мм в зависимости от способа интубации. Среди способов интубации желудочно-кишечного тракта преобладал сочетанный. В этих случаях верхние отделы желудочно-кишечного тракта разгружались трансназально, при этом зонд диаметром 6 мм проводили в тощую кишку на 20—50 см ниже связки Трейтца. Для большего эффекта разгрузки кишечника одновременно производилась трансанальная интубация толстой, а затем тонкой кишки. Мы довольно сдержанно относимся к образованию искусственных фистул при перитоните, однако неудачные попытки трансанальной интубации кишки требовали интубации тонкой кишки через искусственные фистулы. В таких ситуациях кишку интубировали после выполнения аппенд-эктомии, проводя зонд через основание червеобразного отростки, баугиниеву заслонку в.тонкую кишку. Длительность декомпрессии кишечника зависела от полного восстановления перистальтики, при этом наибольший срок проведения декомпрессии составил 8 сут. Если при повторных плановых санациях брюшной полости имели место парез и прогрессирование висцерита, появлялась возможность трансанальной интубации толстой и тонкой кишки, введение новокаина в брыжейку тонкой и толстой кишки и т. Д-В этих случаях с помощью сифона или шприца Жане промывали кишечник растворами антисептиков. Последующая эвакуация кишечного содержимого происходила через зонд. Сочетание лапа-ростомии, интубации кишечника с его промыванием ускоряло восстановление перистальтики к 3—4-м суткам. Опыт проведения плановых санаций брюшной полости в раз-(ые периоды воспалительного процесса^ в брюшной полости ил изучить причины различного воздействия на эндогенную 'пксикацию методов пассивного и активного дренирования. На ИНТ 51 схематически отражены характерные особенности этого >Ипиода лечения. Независимо от характера дренирования брюш-,й полости в этот период выражены признаки прогрессирующего Неоитонита, при этом уровень некротических процессов зависит гг спектра микрофлоры. Продолжается экссудация в брюшную полость, транссудация в кишечник. В брюшной полости при запушенных формах перитонита сохраняется большое количество мутного выпота со зловонным запахом (до 250—400 мл). В отграниченных участках брюшной полости, где чаще расположены дренажи, отмечаются изолированные скопления гноя. Петли тонкой кишки тесно спаяны между собой выпавшим фибрином, серозная оболочка мутная, имеет бледно-розовую окраску. Сильнее выражен инфильтративно-спаечный процесс между краями раны, брюшиной, прилежащим сальником и петлями кишечника. При таких заболеваниях, как острый панкреатит, параметрит и др., сопровождающихся некрозом ткани органа, отмечено обильное скопление гноя с фибрином в зоне деструкции. На 3—4-е сутки поочередно перестают функционировать неподвижные дренажные трубки. Чаще «отключаются» нижние дренажи, которые при пассивной эвакуации экссудата из брюшной полости забиваются фибрином. При наличии двухпросветных дренажей или активной аспирации содержимого брюшной полости это происходит реже. В качестве профилактического мероприятия все дренажные трубки могут промываться. При наличии в схеме дренажной системы резиново-марлевого дренажа он принимает на себя более активную дренажную функцию. На рис. 52 представлены зоны распространения вводимых в брюшную полость жидкостей для ее промывания. По сравнению с первыми сутками лечения к 3—4-му дню зоны скопления вводимой жидкости и экссудата находятся в пределах поддиафрагмального и подпеченочно-го пространств, а также в отлогих местах брюшной полости. Независимо от характера перитонита, приблизительно с Ь—7-х суток послеоперационного периода, в брюшной полости начинается активный процесс очищения органов от фибрина и гноя. с.сли в брюшную полость не поступает патологическое содержи-°е, в этот же период начинается активное образование грануляционной ткани, уменьшается количество гнойного отделяемого, ется его характер с постепенным переходом в серозный экссу-ат- Наиболее выражено развитие грануляционной ткани в об-асти предлежания органов брюшной полости к очагу деструкции, стах бывших изолированных абсцессов, в области располо-ия дренажей. Развивающаяся грануляционная ткань рыхло бон?Иня^т Участки воспаленной париетальной брюшины передней НГ. Щнои стенки и висцеральной брюшины органов живота. Актив-грануляции между органами брюшной полости и брюшиной
ДИализата в брюшной полости на 1-2-е сутки Рис. 53. Зона дренажных каналов на 5-ненного перитонита. 7-е сутки лечения распростра-
Рис. 52. Распространение диализата в брюшной полости на 3—4-е сутки способствуют образованию между ними сращений и еще большей локализации неподвижных дренажных трубок. Это в свою очередь ограничивает дренажные каналы. На рис. 53 изображены зоны дренажных каналов вокруг дренажных трубок на 5—7-е сутки лечения. При любом способе дренирования, включающем в себя установку неподвижных дренажных систем, их эффект действия исчезает. Однако в ряде случаев, сопровождающихся длительным некротическим процессом в органе, остается настоятельная необходимость продолжить эвакуацию некротических тканей и гноя. Для уточнения причин малой эффективности неподвижных Дренажных систем мы сравнивали их действие с другими видами Дренирования брюшной полости — с активным дренированием и этапными санациями в процессе лапаростомии. Результаты сравнительного изучения эффективности различных дренажных систем 3 зависимости от количества эвакуируемого экссудата из брюш-и полости и числа бактерий в этом экссудате показали, что в ннамике при пассивном дренировании от 1-х суток после операми до 5-х суток лечения количество экссудата быстро уменьшать с 272 + 10,2 до 38±3,4 мл. Однако наблюдалось незначитель-е уменьшение бактериальной обсемененности этого экссудата — До 106 бактерий в 1 мл экссудата. Dor 1ее эФФективн0 «работают» дренажи при активном дрени-ании брюшной полости. На 5-е сутки лечения эвакуируется 17,8%
5—7-е Сутки Рис. 54. Динамика микрофлоры при различных способах дренирования брюшной полости. А — пассивное дренирование, Б — активное дренирование, В — активное дренирование и этапные санации. Штриховка: вертикальная — грамположительная флора; горизонтальная — грамотрицательная флора; сеточкой — смешанная реинфекция; темная — анаэробная инфекция. в 2 раза больше экссудата, достигая 71^5,3 мл. Несколько ускоряется динамика числа бактерий в эвакуированном экссудате, достигая на 3-й сутки 10а бактерий в 1 мл экссудата. Изучение течения воспалительного процесса в брюшной полости при этапных санациях показало, что имеется большее количество экссудата, чем эвакуируется при пассивном дренировании. В каждый из периодов лечения при пассивном дренирований полости определенное количество экссудата с микрофло-тает, что способствует углублению тяжести течения эндо-Р°й °^ ИНтоксикации. В то же время по мере увеличения количе-геНН°экссудата в брюшной полости увеличивается число удаляе-CTSa микроорганизмов, на 3—4-е сутки лечения оно снижается до Я* бактерий, а на 5-е сутки — до 104 бактерий в 1 мл. Определенная зависимость в динамике микрофлоры просле- на при различных способах дренирования брюшной полости., уточнения этих данных мы пользовались как методом посе-в на питательные среды, так и бактериоскопическим обнаружением микрофлоры. На рис. 54 представлены данные, характеризующие качественный состав микрофлоры в зависимости от особенностей дренирования брюшной полости. Исходные данные 1—2-е сутки лечения незначительно отличаются и мало зависят схг способа дренирования. При пассивном дренировании брюшной полости на 5—7-е сутки лечения наблюдалась незначительная положительная динамика микрофлоры — уменьшилось число грамположительных бактерий с 27,2 до 5,3%. Значительно более медленными темпами удавалось санировать брюшную полость при грамотрицательной микрофлоре. По сравнению с другими видами микроорганизмов более чем в 2 раза от исходного возрастало число анаэробных возбудителей — с 10,9% в 1-е сутки лечения до 22.8% на 5—7-е сутки лечения. Такая динамика состава микрофлоры обусловлена нагноением раны и развитием суперинфекции в брюшной полости. При активном дренировании брюшной полости быстрее удавалось воздействовать на весь состав микрофлоры, в первую очередь на грамположительную и анаэробную; так, выделение этих микробов составило соответственно на 5—7-е сутки лечения 3,3 и 5,1%. Однако, несмотря на это, и на 3-й, и на 5-е сутки лечения наблюдалось реинфицирование брюшной полости. Отличие заключалось в том, что на 3—4-е сутки лечения реинфицирование развивалось У 13,8% больных в основном за счет смешанной микрофлоры — как грамотрицательной, так и грамположительной. При этом довольно часто встречались ассоциации микроорганизмов в сочетании с синегнойной палочкой. На 5—7-е сутки лечения при благоприятном течении воспаления в брюшной полости значительно уменьшалось выделение грамотрицательной и анаэробной микрофлоры, но у 7,7% больных наблюдалось реинфицирование как перационной ране, так и в брюшной полости. В этих случаях [фицирование возникало за счет грамположительной микрофлоры. наибольший эффект в подавлении микрофлоры наблюдался Р открытом ведении брюшной полости с этапными санациями нит «ЛИЧНЫМИ видами антисептиков. При ограниченном перито- ниче РЮшнУю полость промывали небатьшим количеством изото- о раствора хлорида натрия или раствора фурацилина с 6ПТИК ^Ри РаспРостРаненном перитоните независимо от основных причин значительно увеличивалось количест-
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-01-18; просмотров: 129; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.117.186.92 (0.385 с.) |
 Клинический признак
Клинический признак
 течении эндогенной интоксикации происходят из-за недостаточной эвакуации токсического содержимого из брюшной полости на фоне имеющегося острого воспаления. В брюшной полости остается небольшое количество мутного экссудата. При активной ее санации изменяется запах жидкости, она носит менее зловонный характер, чем в предыдущие дни. Одним из наиболее характерных признаков снижения эндогенной интоксикации при положительной динамике служит появление перистальтики кишечника. Адекватное дренирование брюшной полости после ликвидации источника перитонита способствует регрессии воспалительного процесса, купированию синдрома эндогенной интоксикации и постепенному выздоровлению. В качестве такого примера может служить история болезни.
течении эндогенной интоксикации происходят из-за недостаточной эвакуации токсического содержимого из брюшной полости на фоне имеющегося острого воспаления. В брюшной полости остается небольшое количество мутного экссудата. При активной ее санации изменяется запах жидкости, она носит менее зловонный характер, чем в предыдущие дни. Одним из наиболее характерных признаков снижения эндогенной интоксикации при положительной динамике служит появление перистальтики кишечника. Адекватное дренирование брюшной полости после ликвидации источника перитонита способствует регрессии воспалительного процесса, купированию синдрома эндогенной интоксикации и постепенному выздоровлению. В качестве такого примера может служить история болезни. Частота пассивного дренирования брюшной полости, %
Частота пассивного дренирования брюшной полости, % Состояние больных на 5—7-е сутки лечения зависит от следующих причин. Отмечено, что значительно более короткий срок лечения требуется для тех больных, у которых при поступлении перитонит был хотя и запущенный, но первичный. В этих случаях прогноз заболевания благоприятнее. Длительнее продолжается лечение больных распространенным перитонитом, возникшим вследствие выполненной ранее операции и развившегося осложнения. В связи с этим мы сравнили клиническое течение у больных первичным распространенным и послеоперационным перитонитом к 5—7-му дню послеоперационного периода. Сравнительный анализ клинических признаков в зависимости от срока лечения и способа дренирования брюшной полости представлен в табл. 13-
Состояние больных на 5—7-е сутки лечения зависит от следующих причин. Отмечено, что значительно более короткий срок лечения требуется для тех больных, у которых при поступлении перитонит был хотя и запущенный, но первичный. В этих случаях прогноз заболевания благоприятнее. Длительнее продолжается лечение больных распространенным перитонитом, возникшим вследствие выполненной ранее операции и развившегося осложнения. В связи с этим мы сравнили клиническое течение у больных первичным распространенным и послеоперационным перитонитом к 5—7-му дню послеоперационного периода. Сравнительный анализ клинических признаков в зависимости от срока лечения и способа дренирования брюшной полости представлен в табл. 13-











 во антисептиков или изотонического раствора хлорида натп (до 8—10 л). Во время промывания брюшной полости поэтап * удаляли гной, фибрин, некротизированные ткани, кусочки пит ° вых масс и т. д.
во антисептиков или изотонического раствора хлорида натп (до 8—10 л). Во время промывания брюшной полости поэтап * удаляли гной, фибрин, некротизированные ткани, кусочки пит ° вых масс и т. д.


