
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Хирургическое лечение перитонитаСодержание книги
Поиск на нашем сайте Учение о перитоните характеризуется, с одной стороны, комплексным подходом к его лечению, предусматривающим сочетание различных способов воздействия на патогенетические звенья, а с другой стороны, поиском новых методов и средств, пригодных для лечения острого перитонита, и включением их в соответствующие схемы [Захаров А. Е, и др., 1979; Шалимов А. А. и др., 1982]. Составными элементами такого комплексного подхода должны быть: I) хирургическое вмешательство; 2) дезинтоксика-ционная терапия; 3) коррекция нарушений гомеостаза; 4) рациональная антибиотикотерапия; 5) борьба с парезом кишечника [Шалимов А. А. и др., 1982). s Основной задачей в лечении перитонита является своевремен- тоничН И полости различными растворами антисептиков или изо-слектп Им„РаствоР°м хлорида натрия с антибиотиками широкого Шей деиствия и протеолитическими ферментами с последую-спнрацией жидкости электроотсосом [Федоров В. Д., 1974;
s Савчук Б. Д., 1979; Маломан Е. Н., Лупашко Б. К., 1986; Филигь пов А. и др., 1986]. Для санации брюшной полости во время операции предлагаются разнообразные методы воздействия. В последние годы часто применяют трисамин, гемодез, ультразвук низкой частоты, внут. рибрюшинный электролиз на активированных углях [Ситко Л. Д и др., Затолокин В. Д. и др., 1986]. Принципиальное отношение к санации брюшной полости при распространенных формах перитонита определяется необходимостью снижения степени интоксикации. Интраоперационный этап воздействия на интоксикацию эффективен благодаря максимальной доступности всех отделов брюшной полости визуальному обзору и мануальному обследованию. Для санации брюшной полости мы не применяли стереотипную тактику с использованием традиционных количеств растворов для промывания брюшной полости. Тактика интраоперационной санации зависит от характера главной причины, вызвавшей перитонит. При небольшом сроке развития перитонита в результате перфорации язв желудка и двенадцатиперстной кишки (до 12ч) мы ограничивались промыванием брюшной полости 2—3 л изотонического раствора хлорида натрия или, чаще, раствора фурацилина. В более поздние сроки независимо от характера основных причин использовали значительно большие количества антисептиков или изотонического раствора (до 8—10 л), тщательно промывая брюшную полость и поэтапно удаляя при этом гной, фибрин, некротизиро-ванные ткани, кусочки пищевых масс и т. д. У всех больных при санации брюшной полости пользовались подогретым до температуры тела раствором. В последние годы для повышения эффективности антимикробного воздействия интраоперационной санации при перитоните мы применяем ультразвуковую обработку брюшной полости. В качестве озвучиваемой среды используем растворы фурацилина, водного раствора хлоргексидина, фурагина и различных антибиотиков, чаше широкого спектра действия. Обработка брюшной полости ультразвуком выполнялась с помощью серийного отечественного ультразвукового аппарата УРСК-7Н. Ультразвуковую обработку предваряла механическая обработка брюшной полости большим количеством растворов. Озвучиванию подвергали естественные пространства брюшной полости. При этом волновод аппарата располагали в центре обрабатываемого пространства, заполненного озвучиваемой средой, стараясь не касаться расположенных рядом органов. Каждое анатомическое пространство брюшной полости обрабатывали ультразвуком в течение 7—10 мин. Последовательность ультразвуковой обработки диктовалась в первую очередь расположением деструктивного очага и начиналась с этой зоны-Затем последовательно проводилась обработка поддиафрагмаль-ных и подпеченочного пространств, полости малого таза, области подвздошных ямок, а также области, расположенной у корн*1 брыжейки тонкой кишки. При ультразвуковой обработке мы стар3' Q тбегать непосредственного, контактного воздействия ультра- <3 Однако даже применяя такие современные методы, выполнить \ уЮ санацию брюшной полости во время операции не всегда приставлялось возможным из-за возникающих технических тоудностей, вызванных деструктивным процессом в брюшной по-юсти и нарушением взаимоотношений между органами. Даже самый тщательный интраоперационный лаваж не позволяет промыть все отделы брюшной полости, поскольку между складками брюшины остается патогенная микрофлора [Зыбина М. А. и др., S980; Шалимов А. А. и др., 1981; Мильков Б. О. и др., 1985]. Это диктует необходимость применения методов выведения патогенной микрофлоры из брюшной полости и в послеоперационном периоде. Рассчитывать на мощные защитные силы брюшины при глухом шве брюшной полости, особенно при запущенных формах перитонита, не приходится из-за развития гнойных осложнений и дальнейшего прогрессирования перитонита [Полажинец М. Н., 1980; Толпаров К. Д., 1980]. Даже при благоприятном дальнейшем течении процесса в м°жно°ЧН°"Ма^ЛевЬ1х и трубчато-перчаточных дренажей воз-брюшцгг^11 местном перитоните для отграничения процесса от и лп 1гчпг-П,олости [Портной Ю. М., 1984; Скрипниченко Д. Ф.
Достижения современной хирургии дают право оперирующему хирургу выбирать те или иные стсобы лечения перитонита. Д^я получения\юложительного результата при лечении больных перитонитом хирург должен избегать стандартных решений. *" Несмотря на достигнутые успехи в области хирургии, в арсенале практического хирурга до настоящего времени остаются два конкурирующих между собой метода лечения перитонита. Первый, традиционный метод лечения — это типичное дренирование брюшной полости с глухим ушиванием основной операционной раны и последующим введением антибиотиков и антибактериальных препаратов как в брюшную полость, так и парентерально. Второй метод, дающий лучшие результаты,— это перитонеальный диализ. Весьма активно в конце 60-х — начале 70-х годов пропагандировался метод общего перитонеального диализа: проточный, затем фракционный, в последнее время комбинированный [Данилова Б. С, 1974; Яковенко Д. П., Алиев В. М.. 1975; Доценко А. П. и др., 1978; Кукош В. И. и др., 1980; Родионов В. В. и др., 1985; Dziurzynski S. W., Jonecko A., 1984]. Для проведения диа лиза используют силиконовые или полиэтиленовые трубки диаметром от '4 до 8 мм, которые устанавливают вне операционной раны через небольшие разрезы — контрапертуры [Савчук Б. Д.. 1979; Попов В. А., 1985; Dziurzynski S. W., Jonecko A,, 1984]. через трубку-.муфту [Нестеров С. С, 1981] или дренаж-фашину [Крыжанов-скииН. Н.. Ковтун М. И., 1982],' размещая их таким образом, чтобы можно было промыть и дренировать труднодоступные участки1 брюшной полости. В качестве диализата используют различные полнионные растворы с антибиотиками и антисептики [Симо-нян К- С. и др., 1967; Кузин М. И. и др., 1973], бактериофаг [До лидзе Н. Г. и др., 1980]. оксигенированную жидкость "УЯковенко JI. П. и др., 1975]. О количестве вводимой в течение суток жидкости нет единого мнения. По рекомендации различных авторов, можно вводить от 3—5 [Федоров В. Д., 1974; Попов В. А., 1985] до 20—25 л/сут диализирующего раствора [Кузин М.,И. и др., 1973; Данилова Б. С. '1974]. Коллективный современный опыт хирургов свидетельствует о том, что идея непрерывного промывания брюшной полости сбалансированными по ионному составу растворами с антибиотиками в целом оказалась, несомненно, прогрессивной и сыграла положительную роль в лечении тяжелых форм перитонита, летальность при котором была снижена ^'-£3^^8%«4&олидзе Н. Г. и Др-
198,4.}- Тем не менее в настоящее время большинство с большой осторожностью относятся к перитонеальному
ELv Несмотря на его несомненные достоинства, перитонеаль- ■мализ имеет и существенные недостатки, которые не могут чостью компенсироваться достоинствами этого метода -f~CaR- ' у...д, Ш7-9-]-- Применение перитонеального диализа в поздних " '[леритонита чаще всего оказывается неэффективным.-Д^-н-аргг-
чоголетний опыт хирургического лечения больных острым Г тонитом убеждает в необходимости применения при этом за-нии различных вариантов хирургической коррекции. Выбор дня ИЛИ иного метода хирургического лечения при поздних ста-R пеРитонита зависит от характера основного заболевания, Pvkt ВаЮ|цего перитонит. Однако даже при одном и том же дест- прнме Н°М пР°цессс в брюшной полости хирург часто не может Ять в рипную тактику. Неправильная визуальная оцен ности СТИ воспалительного процесса, его распространен- а'°Г^Т р р ' Дренированию. В связи с этим течение перитонита и
1-я группа: 4 дренажные трубки, 1 рези ново-марлевый дренаж; 2 резиново-марлевых дренажа; 1 — 2 резиново-марлевых дренажа; 2-я группа: 8 дренажных трубок; 4 дренажные трубки с активной аспирацией; двухпросветные трубки с промыванием и активной аспирацией; 3-я группа: этапные санации брюшной полости и открытое ведение брюшной полости 3-я группа: 2 дренажные трубки; 2 дренажные трубки, 1 резиново-марлевый тампон Комбинация 2-го и 3-го способов дренирования: 2 дренажные трубки с активной аспирацией
9,6
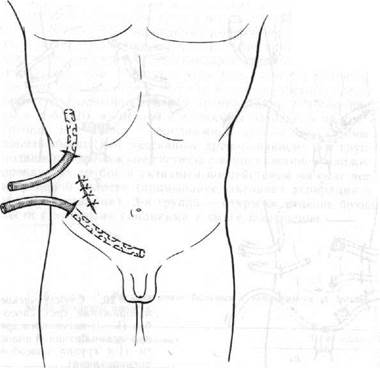
Рис. 20. Схематическое изображение трех способов (1—3) пассивного дренирования брюшной полости (t-я группа способов дренирования).
Такое условно^ выделение отдельных групп произведено для удобства дальнейшего изложения материала и выработки показаний к применению того или иного способа хирургического лечения острого воспаления и эндогенной интоксикации. ^Представленный на рис. 20 первый способ дренирования брюш-юи полости заключается в том, что верхние и нижние дренажи станавливаются для эвакуации экссудата, а резиново-марлевый Дренаж — для расширения зоны дренажного канала. фи втором способе дренирования при распространенном пери- оните два верхних дренажа располагаются в верхнем этаже рюшной полости — под печенью справа и под диафрагмой слева, а ^ ДРУГН* устанавливаются в боковых каналах брюшной полости, I ново-марлевые дренажи способствуют эвакуации экссудата из малого таза. ■■,»■, более 111^еТЬеМ спосо^е дренирования применены 6 дренажей и Резин сть Установленных дренажных трубок дополнены двумя Раз1и В°~маРлевыми Дренажами, которые можно установить в после-тНЫХ отделах брюшной полости. Как правило, расположение и~1и ото 'Х зависит от распространенности перитонита, наличия гствия абсцессов в брюшной полости. Эффект действия
таких комбинированных систем проявляется в динамике по мере закрытия дренажных отверстий фибрином. С этого периода дренажную функцию может принять на себя резиново-марлевый дренаж. Смысл его введения в брюшную полость заключается в расширении зоны дренажного канала и большем захвате экссудата. В комплексе лечения больных местным ограниченным перитонитом важен выбор способа дренирования брюшной полости и гнойного очага. Сравнительный анализ способов дренирования брюшной полости при местном ограниченном перитоните свидетельствует о возможности применения различных его вариантов. Довольно часто выбор способа дренирования зависит от условий, в которых протекает операция, и от отношения гнойного очага к свободной брюшной полости. На рис. 21—23 представлены различные варианты дренирования брюшной полости в наиболее типичных ситуациях. Первая ситуация, изображенная на рис. 21, более часто встречалась У больных острым деструктивным аппендицитом, осложнившимся ограниченным перитонитом. При полном отграничении гнойного очага от свободной брюшной полости наиболее рационален способ дренирования его двумя трубками с выводом их через допол^-нительные разрезы и последующим налаживанием ирригационной системы и эвак¥ации гноя. На рис. 22 изображен вариант дренирования при остром деструктивном холецистите и ограниченном перитоните, благодаря чему регенерация протекает наиболее благоприятно. Такой вариант дренирования целесообразен при остром холецистите с пери-везикальным абсцессом, когда даже в сложных условиях можно удалить полностью деструктивный очаг. Менее выгодные условия Для активного регенеративного процесса создаются при невозможности полного удаления органа и оставлении воспаленной ткани брюшной полости. Естественно, что в этих ситуациях возрастает количество гнойных осложнений и увеличивается срок лечения. еУдаленная, деструктивно измененная часть органа длительное мя поддерживает гнойный процесс, вплоть до образования хро-зы еСкого гн°йного свища, в/этих случаях мы создаем наиболее ны ДНЫе Ус;10вия для эвакуации отторгающихся некротизирован- ных У
каней и гнойного отде Ыенспос°бы дренирований ти с пПРС' ^ изображен вариант дренирования брюшной полос-примен *енением резиново-марлевого дренажа. Этот вариант мы н°й бп ЯЛИ П?И частичном сообщении полости гнойника со свобод-шнои полостью. Следует отметить, что применение сигаро- "онит
образного резиново-марлевого дренажа эффективно при условии лишь частичного ушивания раны швами. Это позволяет ускорить процесс эвакуации гноя, некролиза и развития грануляционной, а затем рубцовой ткани. К рациональным методам санации и дренирования брюшной полости при распространенном перитоните следует отнести способ, предложенный В. В. Родионовым и соавт. (1985). После устранения главной причины перитонита, в частности деструктивно-измененного червеобразного отростка, брюшная полость промывается 8—10 л изотонического раствора хлорида натрия до полного удаления патологического экссудата. Затем производится дре* нирование брюшной полости через отдельные контрапертурные отверстия 8 перфорированными дренажами из резины или хлорвинила диаметром 0,6—0,8 см (рис. 24). Контрапертуры брюшной стенки выполняются вдали от срединной раны, ближе к боковым поверхностям живота и таким образом, чтобы не было перегиба трубок. В обоих подреберьях устанавливаются под печень и поД левый купол диафрагмы 2 верхних дренажа. Через подвздошнь^ области в малый таз помещаются 2 нижних дренажа. Средние * дренажа устанавливаются в латеральные каналы. Между верхними и средними дренажами непосредственно под переднюю стен«У чуть ниже поперечной ободочной кишки мы располагали еще 2 дренажа. В послеоперационном периоде авторы перестали проводить пе-ритонеальный диализ, однако настоятельно рекомендуют фракционное промывание брюшной полости, так как благодаря этому достигается более низкий процент летальности при разлитом гнойном перитоните аппендикулярного происхождения. Тем не менее и такой вид дренирования не обходится без тяжелых осложнений. Чаще всего возникают тонкокишечные свищи. -значительно больший эффект дренирования брюшной полости фи перитоните получен при использовании дренажных систем из °янопросветных или двухпросветных трубок с последующей актив-эвакуацией экссудата (см. рис. 24). Их преимуществом ред пассивным дренированием является более быстрая и полная акуация патологического экссудата.
0 же время сохраняется недостаток, присущий всем закры-неподвижным дренажным системам. В первую очередь это е зоны действия вводимых растворов антисептиков, условии восстановленного всасывания воспаленной т- мененКИм °бразом, все существующие современные способы при- эФфектЯ неподвижных дренажных систем могут дать ожидаемый в ранних стадиях острого перитонита. Применение не-
ЛАПАРО^ТОМИЯ Несмотря на применение различных способов санирования брюшной полости во время операции и в послеоперационном периоде у больных с распространенными формами воспаления брюшины, в 4,9—6,1% случаев приходится прибегать к релапаротомии [Толпаров К. Д., 1980] из-за прогрессирующего перитонита основными причинами которого являются недостаточное санирование первичного очага и неадекватное дренирование брюшной полости [Какришвили Г. А., 1980; Павлоцкий М. Ю., 1983]. Летальные исходы при этом достигают 37,1—82,3% [Петухов И. А., 1980-Феофилов Г. Л., Паскаль А. А., 1981; Родионов В. В. и др., 1982-Schneegans H. J., Fietze H., 1984]. Признание релапаротомии как сильного средства интенсивной терапии при многих некупирующихся острых заболеваниях органов брюшной полости позволило по-иному взглянуть на эту проблему [Савельев В. С, 1984]. Во-первых, изменилась моральная основа релапаротомии. По мере роста возможностей интенсивной терапии хирурги перестали видеть в релапарот^рмии роковое вмешательство, обязательно ведущее к летальному исходу. Во-вторых, появилось стремление определить наиболее ранние сроки, когда необходимо повторное хирургическое вмешательство с пользой для больного. В-третьих, расширились возможности борьбы с эндогенной интоксикацией, что раскрывает перед хирургом дальнейшую перспективу активного хирургического воздействия. Такое положение заставляет возвратиться к старым методам лечения на новой основе. Около 100 лет назад Микулич предложил методику «отк-рытого дации перитонита.
25 Схема открытого метода лечения распространенного перитони-аИСшироким плоскостным дренированием [Макоха Н. С, 1984]. Метод лапаростомии применяется в различных вариантах. При открытой эвисцерации в рану вводят «wound-protector» — полужесткое кольцо с пластиковым прозрачным конусом. Благодаря' этому брюшная полость временно закрыта, но защищена от высыхания и суперинфекции конусом, который подвешен над постелью больного. Через верхушку конуса пропущен катетер для постоянного или фракционного лаважа брюшной полости. Раствор оттекает через трубчатые или полосчатые дренажи, расположенные в различных точках брюшной полости и выведенные наружу [Neindhardt J. H., 1979]. По мнению сторонников этого метода, его основное преимущество заключается в том, что хирург в любое время может видеть и оценивать динамику изменений в брюшной полости. Полное очищение брюшной полости занимает 3—8 дней [Champault G., 1979]. Е. Guthy (1980) предложил проводить дорсовентральный лаваж брюшной полости во всех 4 квадрантах с оттоком диализата через неушитую лапаротомную рану. Более широкое распространение получил метод закрытой эвисцерации (рис. 25, 26), при котором петли кишечника укрываются сальником и марлевыми тампонами, пропитанными бетадином, вазелином или ксилокаином [Макоха Н. С, 1984; Steinberg D., 1979; Arbogast R., 1983; Gross E. et al., 1984]. В послеоперационном периоде производят смену салфеток по мере их промокания гнойным экссудатом. Промывать брюшную полость даже растворами, содержащими антибиотики, авторы не сомендуют [Макоха Н. С, 1984]. Поскольку салфетки могут вы- ь пролежни стенки кишки с образованием кишечных свищей, 'ендуется закрывать кишечник пластинами из полиуретана, силеновой или викриловой сетками [Guivac'h M. et al., 1979; ross E. et al., 1984]. А. А. Шалимов и соавт. (1986) для закрытия Утрибрющинных органов используют большой лоскут из искус-венной кожи с отверстиями. Яв Нашим данным, отрицательными сторонами такой методики вые п>ТСЯ образование абсцессов брюшной, полости, поздние ране-'ТизатСЛ0ЖНения' свидетельствующие о неполной эвакуации диа- р1а из брюшной полости_ agnier и соавт. (1980) рекомендуют производить реви- -69
Рис. 26.
крытого послеоперационной зии только при подозрении на внутрибрюшинное осложнение. Однако большинство хирургов, занимающихся этой проблемой, рекомендуют производить систематические ревизии брюшной полости каждые 24—48 ч, не дожидаясь развития осложнений [Миль-ков Б. О. и др., 1985; Кузин М. И. и др., 1986; Champault G.'et al., 1979; Charleux H. et al., 1980; Arbogast R., 1983]. Ревизия брюшной полости осуществляется в операционной либо в перевязочной под общим обезболиванием после введения анальгетиков. Хирург осторожно осматривает осумкованные скопления экссудата, удаляет наложения фибрина и некротические ткани, регистрирует динамику изменения в кишечной стенке под влиянием лечения. Все авторы подчеркивают, что при развитии перитонита, даже при лапаростомии, реанастомозирование противопоказано, а ушивание дефектов кишечной стенки или ее нежизнеспособных участков нецелесообразно и опасно. В таких ситуациях рекомендуют наложение кишечной стомы на некотором расстоянии от лапаротомной раны [Бытка П. Ф., Хотинян, 1986]. Время, необходимое для ликвидации перитонита при открытом ведении брюшной полости, колеблется в пределах от 5—6 дней Д° 3—4 нед [Егиазарян В. Ф. и др., 1986]. После разрешения перитонита производят ушивание брюшной стенки, иногда с # ой, оперативное или консервативное закрытие кишечной nJiaCTeH реанастомозирование, ликвидацию вентральных грыж нЫХсвиш_^Ка ^ ф Хотинян g ф 1986; Сажин В. П. и др., и т. Д- o ойпюпениях Н. Charleux и соавт. (1980) из 9 больных с ми формами перитонита выжили только 3, но это были, по: авТоров, больные обреченные, которым традиционные ме-"лечения не могли помочь. S. Maetani и Т. Tobe (1984) приме-Т°ДЫ открытый перитонеальный дренаж у 13 больных с тяжелым ^операционным перитонитом. Благоприятный результат отме-П0С v 12 больных, умер 1 больной, у 7 образовались кишечные 46 ищи существенно повлиявшие на исход лечения. F. М. Penninckx СВ вт (1983) сообщили о результатах лечения 42 больных генерализованным перитонитом кишечного происхождения: 11 человек печили традиционным способом с дренированием брюшной полости летальность составила 73%; у 31 больного ревизию, туалет, дренирование брюшной полости производили на 2— 3-е сутки через каждые 2—3 дня до ликвидации макроскопических явлений перитонита. Летальность составила 29%. Б. О. Мильков и соавт. (1985) применили лапаростомию у 6 бачьных в терминальной стадии перитонита. Умер только 1 боль- ной. П. Ф. Бытка и В. Ф. Хотинян (1986) использовали открытый способ лечения у 26 больных послеоперационным перитонитом. Умерли 8 больных. Авторы считают основным преимуществом открытого способа лечения возможность объективной всесторонней оценки патологического процесса в брюшной полости в любой момент, своевременное выявление осложнений и адекватного контроля за эффективностью лечения. Осложнения перитонита, так же как печеночно-почечная и легочная недостаточность, септический шок, геморрагический синдром и др., являются, по мнению S. Maetani и Т. Tobe (1981), скорее показанием, чем противопоказанием к лапаростомии. Метод лапаростомии является не только лечебным, но и профилактическим, рекомендуемым для предотвращения развития ноиных осложнений эвентрации и образования вентральных грыж в послеоперационном периоде [Макоха Н. С, 1983; Егиазарян В. Ф. и др., 1985; Мильков Б. О. и др., 1985]. а мнению В. Ф, Егиазаряна и соавт. (1986), метод откры- зедения брюшной полости при тяжелых перитонитах следует з Льзовать шире; есть основания надеяться, что возможности ^ метода лечения не исчерпаны. щают>аКТНЧески многие поколения хирургов неоднократно возврата р|СЯ к ла11аростомии при лечении распространенного перитони-РИЧеМ ЭТ° СК0Рее не Дань моде, а вынужденные действия в вникающими серьезными гнойными осложнениями в раци Та°кПиерационном периоде °мию в современных условиях возникли совершенно кон- —^ 7Г
кретные предпосылки: 1) отсутствие полного эффекта от пример ния неподвижных многоканальных дренажных систем; 2) р0 * удельного веса среди возбудителей острого перитонита анаэрЗ ной и смешанной микрофлоры, отличающейся высокой агрессий' ностью и способствующей быстрому гнилостно-некротическому по ражению органов брюшной полости; 3) неудовлетворительные пе зультаты лечения больных распространенным перитонитом-4) развитие интенсивной терапии — новых форм активной борьба с эндогенной интоксикацией. Лапаростомию следует отнести к сложным методам дрениро. вания, требующим высокой квалификации хирурга, анестезиолога реаниматолога и трансфузиолога. Разработка этого вида лечения в течение многих лет, начиная с 1979 г., дала возможность определить показания к его использованию и обратить внимание хи-р>ргов на особенности техники и результаты комплексного лечения. Показания к лапаростомии: 1) запоздалые релапаротомии при послеоперационном перитоните как при тенденции к отграничению множественных очагов воспаления в различных отделах живота, так и при генерализованном процессе; 2) звентрации при распространенном перитоните через гнойную рану, а также при высоком риске эвентрации (нагноение операционной раны с некрозом кожи, мышц, апоневроза); 3) распространенный перитонит в поздней стадии заболевания (III—IVA, Б), сопровождающийся тяжелой эндогенной интоксикацией или полиорганной недостаточностью; 4) распространенный или ограниченный перитонит, сопровождающийс
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-01-18; просмотров: 457; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.220 (0.012 с.) |





 Для повышения дренажного эффекта Е. Н. Норка и В. Н. тюхина (1986) применили тампон с сорбентом и дренажную тру ку для активной аспирации экссудата у 5 больных при местном "пе ритоните, развившемся вследствие деструктивного холецистита По мнению авторов, данный метод дренирования позволяет зна чительно быстрее снизить интоксикацию за счет высокой емкости тампона с сорбентом по отношению к бактериальной флоре и ток-сическим веществам и их активной аспирации.
Для повышения дренажного эффекта Е. Н. Норка и В. Н. тюхина (1986) применили тампон с сорбентом и дренажную тру ку для активной аспирации экссудата у 5 больных при местном "пе ритоните, развившемся вследствие деструктивного холецистита По мнению авторов, данный метод дренирования позволяет зна чительно быстрее снизить интоксикацию за счет высокой емкости тампона с сорбентом по отношению к бактериальной флоре и ток-сическим веществам и их активной аспирации.

 Способ дренирования
Способ дренирования








 подвижных дренажных систем при запущенных стадиях перитони та, начиная с периода образования в брюшной полости фибрци* должно сопровождаться дополнительным лечебным воздействием для предотвращения инфильтративно-спаечного процесса.
подвижных дренажных систем при запущенных стадиях перитони та, начиная с периода образования в брюшной полости фибрци* должно сопровождаться дополнительным лечебным воздействием для предотвращения инфильтративно-спаечного процесса.






