
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Раздел № 1.2 Понятие о первой медицинской помощиСодержание книги
Поиск на нашем сайте В медицине МВД последовательность оказания медицинской помощи принято разделять на так называемые этапы медицинской эвакуации: 1. Первая медицинская помощь - оказывается на местах несения службы личным составом в порядке самопомощи и взаимопомощи, а так же санитарными инструкторами; 2. Доврачебная помощь – оказывается на местах несения службы, врачом; 3. Первая врачебная помощь – оказывается врачом в медицинском центре; 4. Квалифицированная медицинская помощь – оказывается врачом; 5. Специализированная медицинская помощь – оказывается врачом узкой специальности в ведомственных госпиталях; Несчастный случай, внезапное заболевание, травма наблюдается часто в условиях, когда нет необходимых медицинских средств, перевязочного материала, помощников, отсутствуют средства транспортной иммобилизации, плохие погодные условия, плохая освещенность. В подобных случаях большое значение имеют собранность и активность спасателя, его знания и навыки. Чтобы по мере своих способностей и возможностей суметь выполнить комплекс доступных и целесообразных мер, направленных на спасение жизни пострадавшего. Первая медицинская помощь - это комплекс неотложных мероприятий, проводимых пострадавшему или больному на месте происшествия и в период его доставки в лечебное учреждение. Мероприятия первой медицинской помощи: 1. Немедленное прекращение при воздействии внешних повреждающих факторов (электрического тока, высоких и низких температур) и удаление пострадавшего из неблагоприятных условий, в которые он попал (извлечение из воды, удаление из горящего или загазованного помещения); 2. Оказание помощи пострадавшему, в зависимости от характера и вида травм, несчастного случая или внезапного заболевания (остановка кровотечения, наложение повязки на рану, реанимационные мероприятия); 3. Организация скорейшей транспортировки в лечебное учреждение; Группы мероприятий первой медицинской помощи: Первая группа мероприятий часто оказывается в порядке самопомощи и взаимопомощи, так как все понимают, что если не извлечь утопающего из воды, не вынести пострадавшего из загазованного помещения, он погибнет. Следует подчеркнуть: чем продолжительнее действие повреждающего фактора, тем травма будет более глубокой и тяжелой. Вторая группа мероприятий составляет непосредственно медицинскую помощь. Правильно оказывать ее могут лица, изучившие основные признаки повреждений и специальные приемы первой помощи. Большое значение в комплексе мероприятий первой медицинской помощи имеет быстрейшая доставка пострадавшего в медицинское учреждение. Транспортировать пострадавшего следует не только быстро, но и правильно, т.е. в положении, наиболее безопасном для него в соответствии с характером заболевания или видом травмы. Например, в положении на боку, при бессознательном состоянии или возможной рвоте. Оптимальный способ транспортировки, санитарным транспортом (автомобиль скорой или неотложной помощи). При отсутствии спец. транспорта можно использовать обычные транспортные средства, принадлежащие гражданам, учреждениям и организациям. В ряде случаев при незначительных повреждениях пострадавший может добраться до лечебного учреждения самостоятельно. Принципы оказания первой медицинской помощи: Все действия оказывающие помощь должны быть целесообразными, обдуманными, решительными, быстрыми и спокойными;
Этапы оказания первой медицинской помощи: 1. Прежде всего следует оценить обстановку и принять меры прекращению воздействия вредно воздействующих на организм факторов; 2. Быстро и правильно оценить состояние пострадавшего (выяснение обстоятельств, при которых произошла травма или внезапное заболевание, времени и места возникновения травмы). Это особенно важно, если пострадавший находится в бессознательном состоянии. При осмотре пострадавшего устанавливают, жив он или мертв, было ли или продолжается кровотечение; 3. Выявить доминантное повреждение; 4. Определить способ и последовательность оказания первой медицинской помощи; 5. Выяснить, какие средства необходимы, для оказания первой медицинской помощи (исходя из конкретных условий, обстоятельств и возможностей); 6. Обеспечить максимально быструю транспортировку;
Документы, регламентирующие действия сотрудников милиции: 1. Закон РСФСР о Милиции от 18.04.91 г. (с изменениями и дополнениями 2008 г.): Статья 10 п.2. «Сотрудник милиции обязан оказать помощь гражданам, пострадавшим от несчастных случаев, а также находящихся в беспомощном или ином состоянии опасном для их жизни и здоровья». Статья 11 п.28. «Сотрудник милиции имеет право использовать транспортные средства предприятий, учреждений, организаций, общественных объединений или граждан… для доставления в лечебное учреждение граждан, нуждающихся в срочной медицинской помощи». Статья 12. «При применении физической силы, специальных средств или огнестрельного оружия, сотрудник милиции обязан... обеспечить лицам, получившим телесные повреждения, оказание доврачебной помощи». 2. Устав ППС, МОБ РФ. Статья 110. «Наряд милиции может временно оставить маршрут (пост) для оказания помощи лицам, находящимся в беспомощном или опасном для жизни или здоровья состоянии». 3. УК РФ Статья 125. «Заведомое оставление без помощи лица, находящегося в опасном для жизни или здоровья состоянии и лишенного возможности принять меры к самосохранению по малолетству, старости, болезни или вследствие своей беспомощности, в случаях, если виновный имел возможность оказать помощь этому лицу и был обязан иметь о нем заботу, либо сам поставил его в опасное для жизни или здоровья состояние».
Знание анатомии и физиологии человека поможет быстрее ориентироваться при возникновении расстройств здоровья различного происхождения. Знание принципов, этапов и последовательности мероприятий при оказании пострадавшим первой медицинской помощи способствуют защите интересов пострадавшего и человека оказывающего помощь. ГЛАВА № 2 Способы реанимации при оказании пострадавшим
Изложение материала по разделам: 1. Определение признаков жизни и смерти. Понятие клинической и биологической смерти. 2. Способы и методика проведения искусственного дыхания и непрямого массажа сердца. Раздел № 2.1 Определение признаков жизни и смерти. Знание приемов реанимации для оказания доврачебной первой помощи действительно велико, особенно в современном обществе. Когда опасность подстерегает на каждом шагу и очень важно, чтобы рядом оказался человек владеющий приемами оказания помощи пострадавшему. При проведении реанимационных мероприятий надо помнить, что все реанимационные мероприятия обычно проводятся в небольшой промежуток времени между клинической и биологической смертью. Поэтому несколько минут, отделяющих клиническую смерть от биологической, должны быть использованы полностью. Своевременно оказанная помощь может оказаться гораздо эффективней всех врачебных мероприятий, которые будут оказаны позже. Показаниями для проведения реанимационных мероприятий могут быть внезапная остановка кровообращения и дыхательная недостаточность. Что может быть вызвано тяжелой травмой, утоплением, тяжелым отравлением. А так же в ряде острых заболеваний, при которых может развиться потеря сознания, то есть состояние, когда пострадавший лежит без движения, не отвечает на вопросы, не реагирует на окружающих. Однако жизненные процессы (дыхание и сердцебиение) сохранены. Оказывающий помощь должен четко и быстро отличать потерю сознания (обморок) от смерти. При массивных травмах (авиационная, железнодорожная, черепно-мозговая травма с повреждением головного мозга) смерть наступает очень быстро. В других случаях наступлению смерти предшествует агония, которая может длиться от нескольких минут до нескольких дней. В этот период ослабляется сердечная деятельность, дыхательная функция, кожные покровы умирающего становятся бледными, нос заостряется, появляется холодный липкий пот. Агональный период переходит в состояние клинической смерти. Оказывающий помощь должен безошибочно определять состояния пострадавшего и принимать соответствующие действия для дальнейшего спасения пострадавшего. Признаки жизни 1. Сердцебиение. Определяется на слух, приложив ухо к левой половине грудной клетки. 2. Пульс. Определяется по лучевой, сонной и бедренной артерии.
Для определения пульса на сонной артерии необходимо положить пальцы на переднюю поверхность шеи в область хрящей гортани и переместить Пульс определяют указательным и средним пальцами. Не следует определять пульс большим пальцем. Дело в том, что по внутренней стороне большого пальца проходит артерия, кровоснабжающая его, достаточно крупного калибра, и в ряде случаев возможно определение собственного пульса. В критических случаях, когда пострадавший находится без сознания, определять пульс необходимо только на сонной артерии. Лучевая артерия имеет относительно небольшой калибр, и, при наличии у пострадавшего низкого 3. Дыхание. Определяется по движению грудной клетки и живота. 4. Реакция роговицы глаза на раздражение. Роговица глаза является очень чувствительным образованием, богатым нервными окончаниями, и при минимальном ее раздражении возникает реакция век - роговичный рефлекс (вспомните, какие возникают ощущения при попадании в глаз соринки). Проверяется реакция роговицы глаза следующим образом: к глазу аккуратно прикасаются кончиком носового платка (не пальцем!), если человек жив - веки моргнут. 5. Реакция зрачков на свет. Зрачки живого человека реагируют на свет. При ярком свете они сужаются, а в темноте – расширяются. (рис.12 б) В светлое время суток реакцию зрачков на свет определяют следующим
Если человек лежит с открытыми глазами, то ему закрывают глаза ладонью на 5 - 10 секунд, В темное время суток осветить глаза источником света (фонариком, дисплеем мобильного телефона), но не в коем случаи нельзя использовать для этих целей воспламеняющиеся предметы (спички, свечи). Реакцию зрачков на свет необходимо проверять на обоих глазах, так как один из глаз может быть имплантатом. 6. Набухание вен конечностей при перетягивании. Если сердце человека работает, то кровь циркулирует по сосудам. При перетягивании конечности, каким-либо подручным материалом, вены ниже места перетягивания набухают, что свидетельствует о кровообращении в организме. Необходимо отметить, что данная методика далеко не всегда применима: во-первых, не всегда под рукой есть материал, которым можно перетянуть конечность, во-вторых, если артериальное давление у пострадавшего низкое, вены могут и не набухать. Необходимо отметить, что судить о наличии или отсутствии жизни можно только по совокупности перечисленных признаков. Существует два вида смерти: § клиническая смерть; § биологическая смерть;
Клиническая смерть Обычно при любом стечении обстоятельств смерть, никогда не наступает сразу, ей всегда предшествует какой-то промежуток времени или переходное состояние, называемое терминальным. В одном случае оно длиться секунды, а другом - часы и дни. Все зависит от степени повреждения жизненно важных органов и систем организма. Кроме того, изменения, которые происходят Терминальное состояние разделяется на следующие этапы: предагонию, агонию, клиническую смерть. В основе терминального состояния лежит нарастание гипоксии (кислородное голодание) и нарушение функций мозга. Наиболее чувствительна к кислородному голоданию кора головного мозга, поэтому первым признаком является потеря сознания. Если продолжительность гипоксии превышает Клиническая смерть - короткий период времени (не более 4 - 6 минут). Процесс обратим, требуется немедленная реанимация. Признаки клинической смерти 1. Прекращение жизненно важных функций организма (дыхания 2. Судороги. Являются проявлением агонии и продолжаются короткое время (несколько секунд). Характеризуется спазмом скелетной и гладкой мускулатуры (выстилка внутренних органов). По этой причине практически всегда смерть сопровождается непроизвольным мочеиспусканием, дефекацией, семяизвержением. В отличие от некоторых заболеваний (эпилептический припадок) при наступлении смерти судороги не ярко выражены; 3. Агональное дыхание. Наступлению смерти в большинстве случаев предшествует агония. После наступления смерти в течение короткого времени (15 - 20 секунд) продолжается так называемое агональное дыхание, то есть дыхание частое, поверхностное, хриплое, возможно появление пены у рта; 4. Реакция зрачков на свет сохранена. Как было сказано выше, признаки жизни будут отсутствовать, однако реакция зрачков на свет в состоянии клинической смерти сохраняется. Данная реакция является высшим рефлексом, замыкающимся на кору больших полушарий головного мозга. Таким образом, пока жива кора больших полушарий головного мозга, будет сохраняться и реакция зрачков на свет. Надо отметить, что в первые секунды после смерти в результате судорог зрачки будут максимально расширены. Учитывая, что агональное дыхание и судороги будут иметь место только в первые секунды после смерти, главным признаком клинической смерти будет реакция зрачков на свет. В период клинической смерти отсутствуют внешние признаки жизни - сердечная деятельность и дыхание. Функции центральной нервной системы постепенно угасают. В тканях еще сохраняются обменные процессы, хотя их интенсивность снижена. Энергетические ресурсы мозга исчерпываются обычно за 4 - 6 минут. После этого полноценное восстановление жизненных функций организма невозможно из-за необратимых изменений в клетках мозга и нервной системе. Клиническая смерть переходит в смерть биологическую. Биологическая смерть
некоторое время спустя. Причем каждый из признаков проявляется в разное время, а не все одновременно. (рис. 13)
1.
 «Кошачий глаз» (симптом Белоглазова). Появляется через 25 - 30 минут после смерти. Откуда такое название? У человека зрачок круглой формы, а у кошки - вертикально вытянутый. После смерти ткани человека теряют свою эластичность и упругость, при сдавливании с двух сторон глазного яблока мертвого человека он деформируется, и вместе с глазным яблоком деформируется и зрачок, принимая вытянутую форму, как у кошки. У живого человека деформировать глазное яблоко очень трудно. (рис. 14) «Кошачий глаз» (симптом Белоглазова). Появляется через 25 - 30 минут после смерти. Откуда такое название? У человека зрачок круглой формы, а у кошки - вертикально вытянутый. После смерти ткани человека теряют свою эластичность и упругость, при сдавливании с двух сторон глазного яблока мертвого человека он деформируется, и вместе с глазным яблоком деформируется и зрачок, принимая вытянутую форму, как у кошки. У живого человека деформировать глазное яблоко очень трудно. (рис. 14)
2. Высыхание роговицы глаза слизистых оболочек. Появляется через 1.5 - 2 часа после смерти. После смерти перестают функционировать слезные железы, которые вырабатывают слезную жидкость, которая, в свою очередь, служит для увлажнения глазного яблока. У живого человека глаза влажные и блестящие. Роговицы глаза мертвого человека в результате высыхания теряют естественный человеческий блеск, становятся мутными, иногда появляется серовато-желтоватый налет. Быстро высыхают слизистые оболочки, которые при жизни были увлажнены. Например, губы становятся темно-бурого цвета, уплотняются, появляется много мелких морщин. 3. Трупные пятна. Возникают вследствие послесмертного перераспределения крови в трупе под действием силы тяжести. После остановки сердца прекращается движение крови по сосудам, и кровь, в силу своей тяжести, начинает постепенно перетекать в более низко расположенные части трупа, переполняя и расширяя капилляры и небольшие венозные сосуды, последние просвечиваются через кожу в виде синюшно-багрового цвета пятен, которые получили название трупных. Окраска трупных пятен не равномерная, а пятнистая, имеет так называемый «мраморный» рисунок. Появляются они 4. Трупное окоченение. После наступления смерти в трупе происходят биохимические процессы, приводящие в начале к расслаблению мышц, а затем к сокращению и затвердению – трупному окоченению. Развивается трупное окоченение в течение 2 – 4 часов после смерти. Механизм образования трупного окоченения до конца не ясен. Одни исследователи считают, что в основе лежат биохимические изменения в мышцах, другие - в нервной системе. В таком состоянии мышцы трупа создают препятствие для пассивных движений в суставах, поэтому для разгибания конечностей, находящихся в состоянии выраженного трупного окоченения, необходимо применять физическую силу. Полное развитие трупного окоченения во всех группах мышц достигаются в среднем к концу суток. Развивается оно не во всех группах мышц одновременно, а постепенно, от центра к периферии (сначала окоченению подвергаются мышцы лица, затем шеи, грудной клетки, спины, живота, конечностей). Спустя 1,5 – 3 суток окоченение исчезает, что выражается в расслаблении мышц. Трупное окоченение разрешается в последовательности, обратной развитию. Развитие трупного окоченения ускоряется в условиях высокой температуры, при низкой температуре отмечается его задержка. Если смерть наступает в результате травмы мозжечка, трупное окоченение развивается очень быстро (0,5 - 2 секунды) и фиксирует позу трупа в момент смерти. Трупное окоченение разрешается раньше установленного срока в случае насильственного растяжения мышц. 5. Трупное охлаждение. Температура трупа вследствие прекращения обменных процессов и выработки энергии в организме постепенно понижается до температуры окружающей среды. Наступление смерти можно считать достоверным при понижении температуры тела ниже 25 Сº (по данным ряда авторов – ниже 25 Сº). Определять температуру трупа лучше на участках, закрытых от воздействия окружающей среды (подмышечная впадина, полость рта), так как температура кожи полностью зависит от температуры окружающего воздуха, наличия одежды и т.п. Скорость остывания тела может изменяться в зависимости от температуры окружающего воздуха, в среднем составляют 1 Сº/час.
Раздел № 2.2 Способы и методика проведения искусственного Реанимация (от латинского оживление) -восстановление жизненно важных функций организма: дыхания и кровообращения. Реанимацию проводят тогда, когда отсутствует дыхание и сердечная деятельность, или обе этих функции угнетены настолько, что практически не обеспечивают потребности организма. Основными методами реанимации являются искусственное дыхание и непрямой массаж сердца. Задачи реанимации: 1. Борьба с гипоксией (кислородное голодание); 2. Стимуляция угасающих функций организма, что достигается путем выполнения следующих мероприятий: § искусственная вентиляция легких (ИВЛ); § искусственное поддержание работы сердца; § проведение интенсивной терапии; Принципы эффективной реанимации: Своевременность: § оживление нужно производить немедленно, вопросы по устранению имеющихся нарушений и по предупреждению ухудшений следует решать параллельно; Последовательность: § освобождение и поддержание проходимости дыхательных путей; § искусственное дыхание; § наружный массаж сердца, остановка кровотечения, борьба с шоком; § придание пострадавшему щадящего положения; Непрерывность: § диктуется тем, что жизненные процессы поддерживаются на нижнем пределе, и перерыв в их проведении может иметь неблагоприятные последствия. Продолжительность реанимации определяется восстановлением утраченных функций дыхания и сердечной деятельности, прибытием медицинских работников и наступлением биологической смерти. В сомнительных случаях, когда реанимационные мероприятия безуспешны, вероятность биологической смерти высока через 15 - 20 минут от начала их проведения. Целью всех реанимационных мероприятий является сохранение мозга живым. 4 группы реанимационных мероприятий: А - Air way open (обеспечение проходимости дыхательных путей);
D - Drugs therapy (медикаментозная терапия). Мероприятие является прерогативой исключительно только врачей; (рис.15 г)
|
||||||||||||||
|
Последнее изменение этой страницы: 2016-12-27; просмотров: 439; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.214 (0.015 с.) |

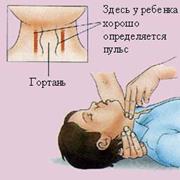
 Норма: для взрослого 60 - 80 ударов в минуту; ребенка 10 - 12 лет 90 - 100 ударов в минуту; грудного ребенка 120 - 140 ударов в минуту.
Норма: для взрослого 60 - 80 ударов в минуту; ребенка 10 - 12 лет 90 - 100 ударов в минуту; грудного ребенка 120 - 140 ударов в минуту. образом: если человек лежит с закрытыми
образом: если человек лежит с закрытыми  Биологическая смерть - характеризуется наступлением необратимых процессов в тканях и органах. Развивается при неэффективной реанимации.
Биологическая смерть - характеризуется наступлением необратимых процессов в тканях и органах. Развивается при неэффективной реанимации. С - Circulation of blood (непрямой массаж сердца); (рис.15 в)
С - Circulation of blood (непрямой массаж сердца); (рис.15 в)


