Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Клиническая симптоматика сальпингоофорита.Содержание книги Похожие статьи вашей тематики
Поиск на нашем сайте
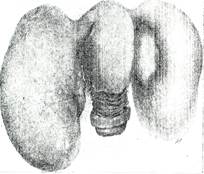
Клиническая картина определяется степенью вирулентности микроба, выраженностью воспалительной реакции и характером экссудата (серозный, гнойный). Клиническая картина острого сальпингоофорита характеризуется бо-лями внизу живота, повышением температуры, ухудшением общего состояния, дизурическими и диспепсическими проявлениями. В первые дни заболевания живот напряжен, болезнен при пальпации, мо-жет проявляться феномен мышечной защиты. Гинекологическое иссле-дование усиливает боль, при пальпации придатки определяются недоста-точно отчетливо (отечность, перифокальные процессы); они увеличены, пастозны, подвижность их ограничена. В картине крови - сдвиг лейко-цитарной формулы влево, в протеинограмме преобладают глобулиновые фракции, в крови повышен уровень С-реактивного белка, увеличена СОЭ. При выраженной интоксикации возможны изменения в сосудистой и нервной системах. Осложнения при остром сальпингоофорите (рис. 142, 143). У каждой четвертой женщины с острой формой воспалительных заболе-ваний органов малого таза развиваются осложнения: пиосальпинкс, гидросальпинкс,частичная непроходимость маточных труб и формиро-вание крипт; в 6-10 раз возрастает частота эктопической беременности как результат патологии маточных труб; полная непроходимость маточных труб и бесплодие, трубно-яичниковые (тубоовариальные) абс-цессы; перитубарные и периовариальные спайки, спайки в полости ма-лого таза и брюшной полости; хронизация процесса, разрывы абсцессов, приводящие к перитониту, а также сепсису.
Рис.142.Гидросальпинкс. Рис. 143. Двусторонний пиосальпинкс.
Диагностика острого эндометрита и сальпингоофорита основывается на правильной оценке данных анамнеза, характере жалоб и результатах объективного исследования. Данные гинекологического исследования: при эндометрите - матка нес-колько увеличена, болезненна при пальпации, отмечаются патологические выделения из цервикального канала; при сальпингоофорите определяются увеличенные, болезненные придатки матки; в сочетании с данными лабо-раторных иссле-дований (в анализе крови - лейкоцитоз, сдвиг лейкоци-тарной формулы влево, увеличение СОЭ) позволяют установить диагноз, а бактериоскопическое, бактериологическое исследования выделений из урогенитального тракта - позволяют определить микробную флору. Ультразвуковое исследование дает возможность выявить осложнения (гидросальпинкс, пиосальпинкс, тубоовариальное мешотчатое образова-ние). Лапароскопия - метод точной диагностики, во время которого берут материал для бактериологического исследования и выполняют лечебные манипуляции. Острый сальпингоофорит необходимо дифференцировать с прервав-шейся внематочной беременностью, острым аппендицитом, апоплексией яичника, перекрутом ножки опухоли яичника. Хронические воспалительные процессы внутренних половых органов. Одной из причин затяжного течения воспалительного процесса матки и ее придатков служит несостоятельность защитных систем организма, которая проявляется в изменении клеточного и гуморального звеньев иммунитета, снижении показателей неспецифической резистент-ности, сенсибилизации организма и развитии аутоиммунного процесса. Важным патогенетическим звеном хронического воспаления матки и придатков у женщин репродуктивного возраста являются нарушения в системе гемостаза и микроциркуляции. Особенности течения хронического эндометрита (ХЭ) и хроничес-кого сальпингоофорита (ХС). Клинические проявления хронических воспалительных процессов разно-образны, при этом некоторые симптомы связаны не столько с измене-ниями в матке и придатках, сколько с нарушением деятельности эндок-ринной, сердечно-сосудистой, нервной систем. Наиболее постоянным и характерным симптомом является боль. Боли локализованы в нижних отделах живота с иррадиацией в поясничный или крестцовый отдел позвоночника, часто сохраняются после исчезновения острых признаков воспалительного процесса, могут усиливаться при охлаждении, сопутствующих заболеваниях, физических и эмоциональных перегрузках. Следствием болевого синдрома являются изменения в нервно-психи-ческом состоянии больных (плохой сон, раздражительность, снижение трудоспособности, быстрая утомляемость). Следующим проявлением хронического воспалительного процесса является нарушение менструальной функции, что проявляется в виде мено- и метроррагий, гипоменструального синдрома и альгоменореи. Нарушения сексуальной функции встречаются в 50-70% случаев и проявляются аноргазмией, вагинизмом, диспареунией. Нарушением репродуктивной функции приХЭ являются - самопроизвольные абор-ты ранних сроков; при ХС - бесплодие (трубно-перитонеальный фактор). У каждой четвертой женщины с ХС и ХЭ при обострении процесса отмечаются бели, характер и количество которых может быть различным. Методы диагностики хронического эндометрита. Диагноз ставится на основании данных анамнеза, особенностей клинического течения заболевания, данных лабораторных методов исследования. Характерных дан-ных при двуручном гинекологическом исследовании при ХЭ не выявляется. Необходимо проведение актериоскопического, бактериологического исследований, исследование содержимого из урогенитального тракта на ИППП. Четкие ультразвуковые критерии при хроническом эндометрите отсутствуют. Для диагностики хронического эндометрита используется гистероскопия с раздельным диагностическим выскабливанием цервикального канала и полости матки (в первую фазу цикла) с последующим диагностическим исследованием соскоба.. Макроскопические изменения слизистой оболочки тела матки при ХЭ не всегда одинаковы. Неравномерное истончение и гипертрофия слизистой являются результатом двух противоположных компенсаторно-прис-пособительных механизмов эндометрия в ответ на хронический процесс, который проявляется обильными менструациями. Скудные менструации и белесоватая, тусклая слизистая оболочка матки при гистероскопии свидетельствуют об исходе воспалительного про-цесса. При гистероскопии в полости матки могут обнаруживаться внутриматочные синехии. У многих больных при ХЭ процесс десквамации и регенерации функционального слоя нарушен, что проявляется перименструальными кровяными выделениями. Методы диагностики хронического сальпингоофорита. Бактериоскопическое и бактериологическое исследование выделений из урогенитального тракта являются обязательными. Гистеросальпингография используется у пациенток при ХС с бесплодием. Косвенными признаками заболевания являются: непроходимость маточных труб с образованием сактосальпинкса, изме-нение топографии труб (извилистый ход, подтянуты кверху), наличие спаечного процесса (неравномерное распределение контраста). Ультразвуковая картина воспалительных изменений матки и придатков отличается полиморфизмом. При ХС также используется лапароскопия. Лапароскопическими критериями являются: гиперемия маточных труб, отечность стенки, атония, ригидность, фиброз фимбрий, нарушение проходимости труб, перитубарные спайки. Во время лапароскопии проводят рассечение спаек, фимбриолизис, сальпингостомию и т.д. Методы лечения хронических воспалительных процессов гени-талий. При ХЭ и ХС необходимо решение следующих задач: дос-тижение обезболивающего и противовоспалительного эффекта; повы-шение активности компенсаторно-защитных механизмов; профилак-тика обострения процесса; восстановление нарушенных функций реподуктивной системы; ликвидация вторично возникших полисистем-ных расстройств и сопутствующих заболеваний. Гормональная терапия проводится с учетом формы эндокринного расст-ройства, возраста больной, экстрагенитальной патологии. В хронической стадии ХЭ и ХС антибиотики не назначаются. Антибиотикотерапия показана в двух клинических ситуациях: 1) если антибиотики не назначали или использовали неправильно в острой стадии процесса; 2) при обострении воспалительного процесса, когда имеются объек-тивные симптомы: экссудация, повышение температуры тела, увеличе-ние СОЭ и количества лейкоцитов, появление С-реактивного белка. Возможно введение лекарственных препаратов, в частности антибио-тиков, непосредственно в очаг воспаления - в толщу эндометрия. Для внутриматочного диализа применяется препарат иммозим. В комп-лекс терапии необходимо включать нестероидные противовоспали-тельные средства - индометацин, диклофенак. Из иммуномодуляторов используют в виде ректальных свечей - циклоферон, виферон. При назначении пирогенала, гоновакцины (по стандартным схемам) для проведения «агрессивной» иммунотерапии, с обострением хронического процесса, установлением микробного возбудителя и дальнейшим подключением антибиотиков. Одним из методов лечения ХС является плазмаферез и УФО крови. Плазмаферез оказывает детоксикационное, реокорригирующее и имму-нокорригирующее влияние. Обязательным является применение физиотерапии. При длительности заболевания до 2 лет и ненарушенной функции яичников используют микроволны сантиметрового диапазона или магнитотерапию, если забо-левание длится более 2 лет применяют ультразвук в импульсном режиме или электрофорез цинка. При ХЭ и ХС возможно развитие дисбактериоза, поэтому необходимо использовать препараты, устраняющие нарушения в микробиоценозе кишечника и влагалища (эубиотики-бификол, ацилакт, лакто-и бифи-думбактерин). Для снятия болевого синдрома используют массаж, при этом проводится сочетанный массаж области живота и пояснично-крестцовой зоны. Целесообразно назначение циклической витаминотерапии: в первую фазу цикла - фолиевая кислота; во вторую фазу - аскорбиновая кислота, витамин Е. Курс витаминотерапии проводят 3 мес. Для лечения ХС широко используют бальнеотерапию: как природные (сероводородные, радоновые, йодобромные ванны, пеллоиды), так и преформированные физические факторы (ультразвук, магнитное поле, лазерное излучение электро- и фонофорез) в условиях курортов Мацеста, Белокуриха, Саки. Параметрит - воспаление околоматочюй клетчатки. Воспаление всей клетчатки малого таза называется пельвиоцеллюлитом. Возбудителями параметрита являются стафилококки, стрептококки, кишечная палочка, анаэробная инфекция, а также ассоциация микроорга-низмов. Предрасполагающими факторами к возникновению парамет-рита могут быть диагностическое выскабливание, операции на шейке матки, введение ВМС, удаление интралигаментарно расположенной опухоли, что создает благоприятные условия для проникновения инфекции в параметральную клетчатку. Основной путь распространения инфекции — лимфогенный. В течение параметрита различают три стадии, соответственно стадиям воспаления: инфильтрации, экссудации и уплотнения эксудата. Экссудат большей частью бывает серозным, нагноение происходит редко. При благоприятном исходе наступает резорбция экссудата, инфильтрат рассасывается, но иногда развивается фиброзная соединительная ткань, которая приводит к смещению матки в сторону перенесенного воспа-лительного процесса. Если экссудат нагнаивается, возникает гнойный параметрит, который может сопровождаться прорывом гноя, чаще в прямую кишку или мочевой пузырь. Клиника. К ранним проявлениям относят постоянную тупую боль внизу живота с иррадиацией в крестец, поясницу, появляющуюся раньше, чем объективные изменения. Вскоре повышается температура тела до 38-39°С, отмечается тахикардия (причем ускорение пульса соответствует степени повышения температуры), головная боль, жажда, сухость во рту, ухудшение самочувствия, нарушение сна, аппетита. Пальпация живота в нижних отделах болезненная, однако отсутствует напряжение передней брюшной стенки. При бимануальном исследовании определяется выраженная болезнен-ность матки. Несколько позже (на 3-4-й день) сбоку от матки, реже сзади или спереди от нее возникает плотный, неподвижный инфильтрат, четко не определяются крестцово-маточные связки. При нагноении параметральной клетчатки состояние больной резко ухудшается: температура принимает гектический характер, появляется озноб, возрастает лейкоцитоз, значительно увеличивается сдвиг нейт-рофилов влево, резко повышается СОЭ. Гнойник может прорвать в мочевой пузырь или прямую кишку, причем прорыв гнойника в мочевой пузырь диагностируют на основании исследования мочи и цистоскопии, прорыв гнойника в прямую кишку - на основании обнаружения гноя в каловых массах и по данным ректороманоскопии. Диагностика. Основывается на данных анамнеза, клинического течения, бимануального и ректовагинального исследования. Лечение. Назначаются антибактериальные, десенсибилизирующие, общеукрепляющие препараты. В инфильтративной фазе заболевания больной показан постельный режим, холод на низ живота. В фазе рассасывания назначают биостиму-ляторы, тепловые, световые и электропроцедуры. При хроническом параметрите назначают тампоны и «трусики» из парафина или озоке-рита, вагинальную диатермию. Рассасыванию инфильтрата способствуют протеолитические ферменты (трипсин, химотрипсин). При нагноении инфильтрата производят пункцию через свод влагалища. Наличие гноя в пунктате является показанием к вскрытию абсцесса и дренированию параметрия. Пельвиоперитонит - воспаление брюшины малого таза. Возбудителями наиболее часто бывают микробные ассоциации -патогенная и условнопа-тогенная, аэробная и анаэробная микрофлора; гонококки, хламидии, стрептококки, стафилококки, микоплазмы, эшерихии, энтерококки, протей, бактероиды (микроорганизмы перечислены соответственно час-тоте, с которой их выделяют). Пути распространения - каналикулярный, лимфогенный, гематогенный. По характеру эксудата различают серозно-фибринозный и гнойный пельвиоперитонит. Для серозно-фибринозной формы характерно разви-тие спаечного процесса, сравнительно быстрое отграничение воспаления. При гнойном пельвиоперитоните происходит скопление гноя в позади-маточном углублении.
|
||||
|
Последнее изменение этой страницы: 2016-12-27; просмотров: 408; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.139.93.168 (0.014 с.) |