Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Хроническая постгеморрагическая анемияСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
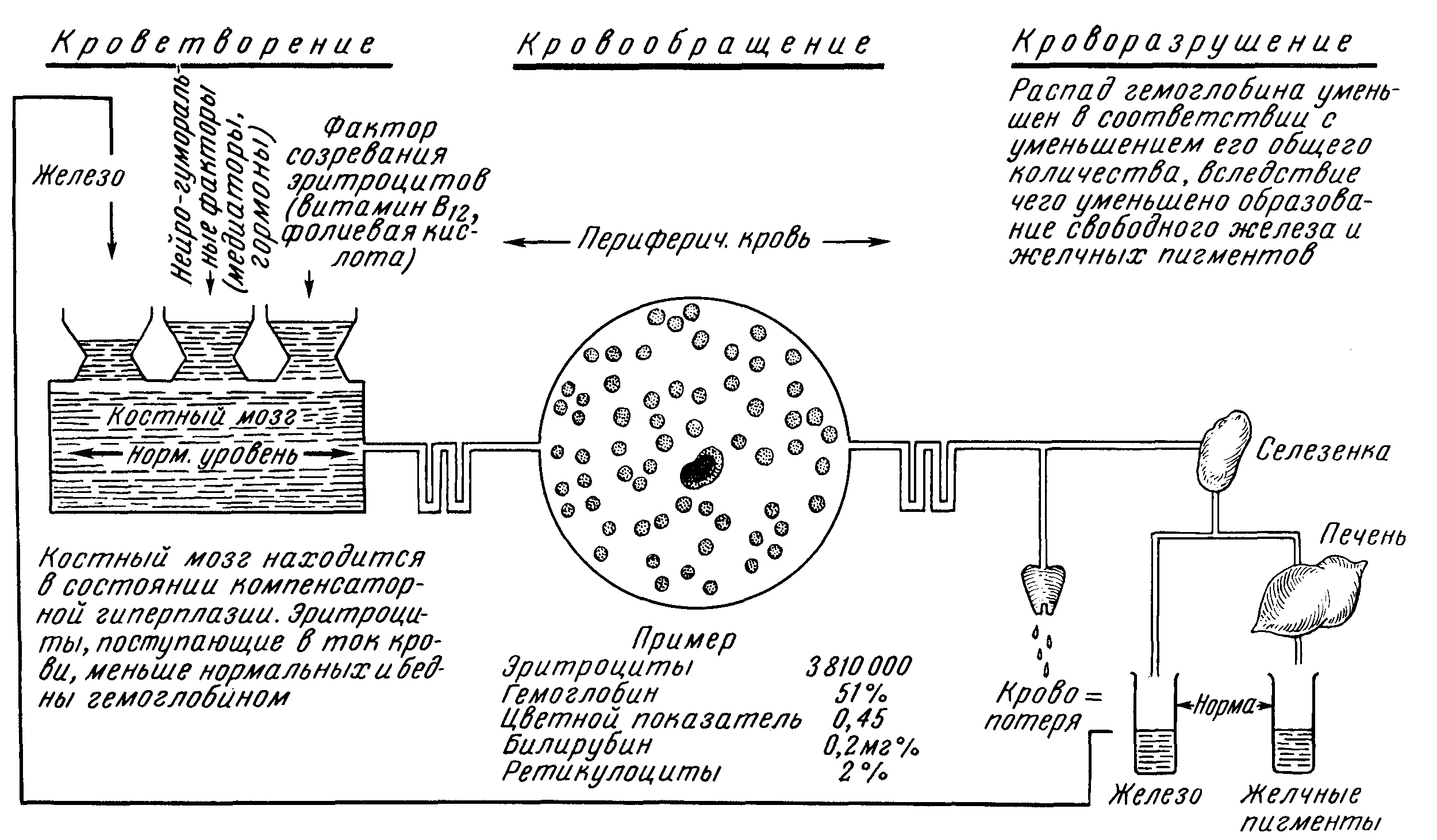
Хроническая постгеморрагическая анемия развивается в результате либо однократной, но обильной кровопотери, либо незначительных, но длительных повторных кровопотерь (рис. 38). Чаще всего хроническая постгеморрагическая анемия наблюдается при кровотечениях из желудочно-кишечного тракта (язва, рак, геморрой), почечных, маточных. Даже оккультные кровопотери при язвенных или неопластических процессах в желудочно-кишечном тракте или ничтожные геморроидальные кровотечения, повторяющиеся изо дня в день, способны привести к тяжелому малокровию. Зачастую источник кровотечения настолько незначителен, что он остается нераспознанным. Чтобы представить себе, каким образом малые кровопотери могут способствовать развитию значительной анемии, достаточно привести следующие данные: суточное количество алиментарного железа, необходимое для поддержания баланса гемоглобина в организме, составляет для взрослого человека около 5 мг. Это количество железа содержится в 10 мл крови. Следовательно, ежедневная потеря при дефекации 2—3 чайных ложек крови не только лишает организм его суточной потребности в железе, но с течением времени приводит к значительному истощению «железного фонда» организма, в результате чего развивается тяжелая железодефицитная анемия. При прочих равных условиях развитие малокровия произойдет тем легче, тем меньше в организме запасы железа и чем больше (в общей сложности) кровопотеря.
Рис. 38. Кроветворение и кроворазрушение при постгеморрагической анемии.
Клиника. Жалобы больных сводятся в основном к резкой слабости, частым головокружениям и соответствуют обычно степени анемии. Иногда, однако, поражает несоответствие между субъективным состоянием больного и его внешним видом. Внешний вид больного очень характерен: резкая бледность с восковидным оттенком кожи, бескровные слизистые губ, конъюнктив, лицо одутловато, нижние конечности пастозны, иногда в связи с гидремией и гипопротеинемией развиваются общие отеки (анасарка). Как правило, больные анемией не истощены, если только истощение не вызвано основным заболеванием (рак желудка или кишечника). Отмечаются анемические сердечные шумы, чаще всего выслушивается систолический шум на верхушке, проводящийся на легочную артерию; на яремных венах отмечается «шум волчка». Картина крови. Картина крови характеризуется железодефицитной анемией с резким снижением цветного показателя (0,6—0,4); дегенеративные изменения эритроцитов превалируют над регенеративными; гипоцитохромия и микроцитоз, пойкилоцитоз и шизоцитоз эритроцитов (табл. 18); лейкопения (если нет особых моментов, способствующих развитию лейкоцитоза); сдвиг нейтрофильного ряда влево и относительный лимфоцитоз; количество тромбоцитов нормально или несколько понижено. Следующая фаза болезни характеризуется упадком кроветворной деятельности костного мозга — анемия принимает гипорегенераторный характер. При этом наряду с прогрессирующим развитием малокровия наблюдается повышение цветного показателя, который приближается к единице; в крови отмечаются анизоцитоз и анизохромия: наряду с бледными микроцитами встречаются более интенсивно окрашенные макроциты. Сыворотка крови больных хронической постгеморрагической анемией отличается бледной окраской вследствие уменьшенного содержания билирубина (что указывает на пониженный распад крови). Особенностью хронической постгеморрагической анемии является также резкое снижение уровня сывороточного железа, определяемого нередко лишь в виде следов. Костномозговое кроветворение. В острых случаях у здоровых до того лиц чаще наблюдается нормальная физиологическая реакция на кровопотерю с выработкой вначале незрелых, полихроматофильных элементов, а затем зрелых, вполне гемоглобинизированных эритроцитов. В случаях повторных кровотечений, приводящих к истощению «железного фонда» организма, отмечается нарушение эритропоэза в фазе гемоглобинизации нормобластов. В результате часть клеток гибнет, «не успев расцвесть», или же поступает в периферическую кровь в виде резко гипохромных пойкилоцитов и микроцитов. В дальнейшем, по мере того как анемия приобретает хроническое течение, первоначальная интенсивность эритропоэза падает и сменяется картиной его угнетения. Морфологически это выражается в том, что нарушаются процессы деления и дифференциации эритронормобластов, в результате чего эритропоэз принимает макронормобластический характер. Описанные функциональные нарушения кроветворения обратимы, поскольку речь идет о гипорегенераторном (не гипопластическом) состоянии костного мозга (см. Гипорегенераторные анемии).
Табл. 18. Картина крови при хронической постгеморрагической анемии с пониженной регенерацией. Резкие дегенеративные изменения со стороны эритроцитов; гипохромия; анизо- и пойкилоцитоз;шизоцитоз (шизоциты — мелкие обрывки)
Лечение. В случаях, когда это возможно, наилучшим методом лечения является удаление источника кровопотери, например иссечение геморроидальных узлов, резекция желудка при кровоточащей язве, экстирпация фиброматозной матки и т. п. Однако радикальное излечение основного заболевания не всегда возможно (например, при иноперабельном раке желудка). Для стимуляции эритропоэза, а также в качестве заместительной терапии необходимо производить повторные гемотрансфузии, предпочтительно в виде переливаний эритроцитной массы. Дозировка и частота переливаний крови (эритроцитной массы) различны в зависимости от индивидуальных условий; в основном они определяются степенью анемизации и эффективностью терапии. При умеренной степени анемизации рекомендуются переливания средних доз: 200—250 мл цельной крови или 125—150 мл эритроцитной массы с интервалом в 5—6 дней. При резкой анемизации больного гемотрансфузии производятся в большей дозировке: 400—500 мл цельной крови или 200— 250 мл эритроцитной массы с интервалом в 3—4 дня. Очень важно назначение железа. Лечение железом проводится согласно общим правилам лечения железодефицитных анемий (см. ниже). Терапия витамином B12 при железодефицитных постгеморрагических анемиях показана при гипорегенераторных формах, протекающих с макронормобластическим типом эритропоэза и макропланией эритроцитов.
АНКИЛОСТОМНАЯ АНЕМИЯ
К анемиям постгеморрагического типа относится анемия, вызываемая паразитическими червями из класса нематод — анкилостомидами. Своеобразие этого заболевания и значительное распространение анкилостомидозов в южных широтах служат основанием для отдельного описания этой формы анемии. В СССР анкилостомидозы известны в некоторых районах Грузии (Абхазия, Аджария), Азербайджана, Туркмении. Географическое распространение анкилостомидозов связано с климатическими и почвенными условиями и обусловливается биологическими особенностями личинок анкилостом, претерпевающих свое развитие в земле (геогельминты). Заражение человека, как показал на самом себе Loos (1898), происходит путем проникновения личинок паразита через неповрежденную кожу. В дальнейшем личинки проделывают сложную миграцию (аналогичную миграции личинок аскарид). В двенадцатиперстной кишке они превращаются в половозрелых особей, которые фиксируются к стенке кишечника и глубоко внедряются в подслизистую оболочку своим головным концом, снабженным ротовой полостью с тремя парами острых кутикулярных зубов. Разрыхляя ткани при активных передвижениях и разрушая кровеносные сосуды подслизистой, анкилостомы способствуют одновременно развитию кровотечений и внедрению вторичной инфекции. Клиника. Патогенность анкилостом обусловлена в первую очередь травматизацией тех тканей (кожа, легкие, кишечник), через которые проходит паразит. Наибольшее значение имеет поражение кишечника, которое клинически протекает под видом то острого желудочно-кишечного заболевания, то хронического энтерита. В одних случаях преобладают болевые явления, дающие картину язвенной болезни, в других развивается прогрессирующее истощение с анемией и отеками, приводящее к гибели больных. Больные жалуются на ряд диспепсических явлений (поносы), иногда пощипывание языка и приступы внезапного голода, сопровождающиеся геофагией — желанием есть землю, глину, мел, уголь, золу. По мере развития малокровия присоединяются общая слабость, головокружение, шум в ушах, одышка и сердцебиение при движениях. Больные обычно бледны; лицо их одутловато. В тяжелых случаях развиваются общие отеки и водянка полостей (так называемая водная кахексия — cachexia aquensis). Среди лиц, проживающих в эндемических областях, пораженных анкилостомидозом с детского возраста, встречаются случаи нанизма — физической, а иногда и психической отсталости. Поведение больного характеризуется общей вялостью, апатией, безразличным отношением к окружающему. Анкилостомная анемия протекает по типу железодефицитной анемии — с низким цветным показателем (0,5—0,4), микроцитозом, гипосидеремией и умеренным ретикулоцитозом. В тяжелых случаях содержание гемоглобина падает до 10—8 единиц. Количество эритроцитов снижается в меньшей степени и редко бывает ниже 1 000 000. Встречаются эритроциты с базофильной пунктацией и полихроматофилы. Картина белой крови характеризуется умеренным лейкоцитозом и высокой эозинофилией (описана эозинофилия до 74%). При тяжелой анемии, присоединяющемся сепсисе или интеркуррентном заболевании эозинофилия исчезает, а лейкопения сменяется нейтрофильным лейкоцитозом. Под влиянием лечения (дегельминтизация, препараты железа) картина крови приходит в норму. Признаков повышенного гемолиза не отмечается. Патогенез. Патогенез анкилостомной анемии связан с потерей крови. Как установлено, анкилостомы выделяют особый гирудиноподобный секрет, препятствующий свертыванию крови, что способствует постоянному кровотечению из поврежденных участков слизистой кишечника. Степень анемии находится в прямой зависимости от интенсивности инвазии (об этом с известной степенью достоверности можно судить по количеству яиц в испражнениях). Анкилостомы могут поглощать довольно большое количество крови. По Le Dantec, присутствие 200 паразитов в кишечнике сопровождается ежедневной потерей 100 мл крови. По другим данным (Nishi), одна анкилостома, производя 160 сосательных движений в минуту, поглощает за сутки около 1 мл крови. Встречающиеся практически здоровые носители анкилостом свидетельствуют о существовании известной невосприимчивости макроорганизма. Вообще состояние макроорганизма, в частности условия его питания, имеет важное значение. Наличие сопутствующей алиментарной недостаточности (или авитаминоза), присоединение сепсиса резко ухудшают состояние больного. Диагноз. Диагноз ставится на основании обнаружения типичных яиц анкилостом в фекалиях или дуоденальном соке; в последнем макроскопически можно обнаружить и живые половозрелые особи (наше наблюдение, 1929). При отрицательном результате копрологического исследования (при малом количестве яиц в испражнениях) производят посев испражнений, лучше всего на животный уголь в условиях темноты, достаточного количества влаги и при температуре не выше 30°. Через 3—4 дня из яиц вылупляются характерные подвижные личинки, способные вызвать заражение. Необходимо помнить о первоначальном скрытом периоде инвазии, когда паразиты еще не откладывают яиц и присутствие их в организме выявляется лишь повышенной эозинофилией. В этих случаях предпочтительнее исследовать дуоденальный сок больного на присутствие яиц и самих паразитов. Лечение. Специфическими гельминтоцидными средствами против анкилостомидоза являются четыреххлористый углерод, тетрахлорэтилен, хеноподиевое масло, тимол, гептилрезорцин[2]. Противопоказаниями к дегельминтизации являются: тяжелая сердечная декомпенсация, почечная недостаточность, беременность. Противоглистное лечение при анкилостомидозе требует тщательного соблюдения правил дозировки, режима и диеты (исключение жирной пищи, абсолютное воздержание от алкогольных напитков). В случаях выраженной анемии (содержание гемоглобина ниже 50 единиц) дегельминтизацию проводят после предварительного антианемического лечения. Поскольку анкилостомная анемия, связанная с длительными кровопотерями, является железодефицитной, основное патогенетическое лечение ее заключается в назначении препаратов железа. Прием железа продолжают и после дегельминтизации до восстановления нормальной картины крови. Ежедневный прирост гемоглобина под влиянием лечения железом составляет 1—2,5 единицы, а после дегельминтизации — до 3 единиц (А. Г. Алексеев, 1949). Наилучшие результаты получаются от применения внутривенно вводимых препаратов железа (типа ферковена). На XI Международном конгрессе гематологов в Сиднее (1966) Patel и Tulloch сообщили о благоприятных результатах лечения больных анкилостомной анемией препаратом железодекстрана — имфероном. По наблюдениям авторов, однократное внутривенное вливание имферона в максимальной дозе излечивало от анемии и восполняло резервы железа в организме. При тяжелых анемиях, сопровождающихся общим истощением, отеками, показаны переливания крови (по 250 мл через 4—5 дней).
ЖЕЛЕЗОДЕФИЦИТНЫЕ АНЕМИИ
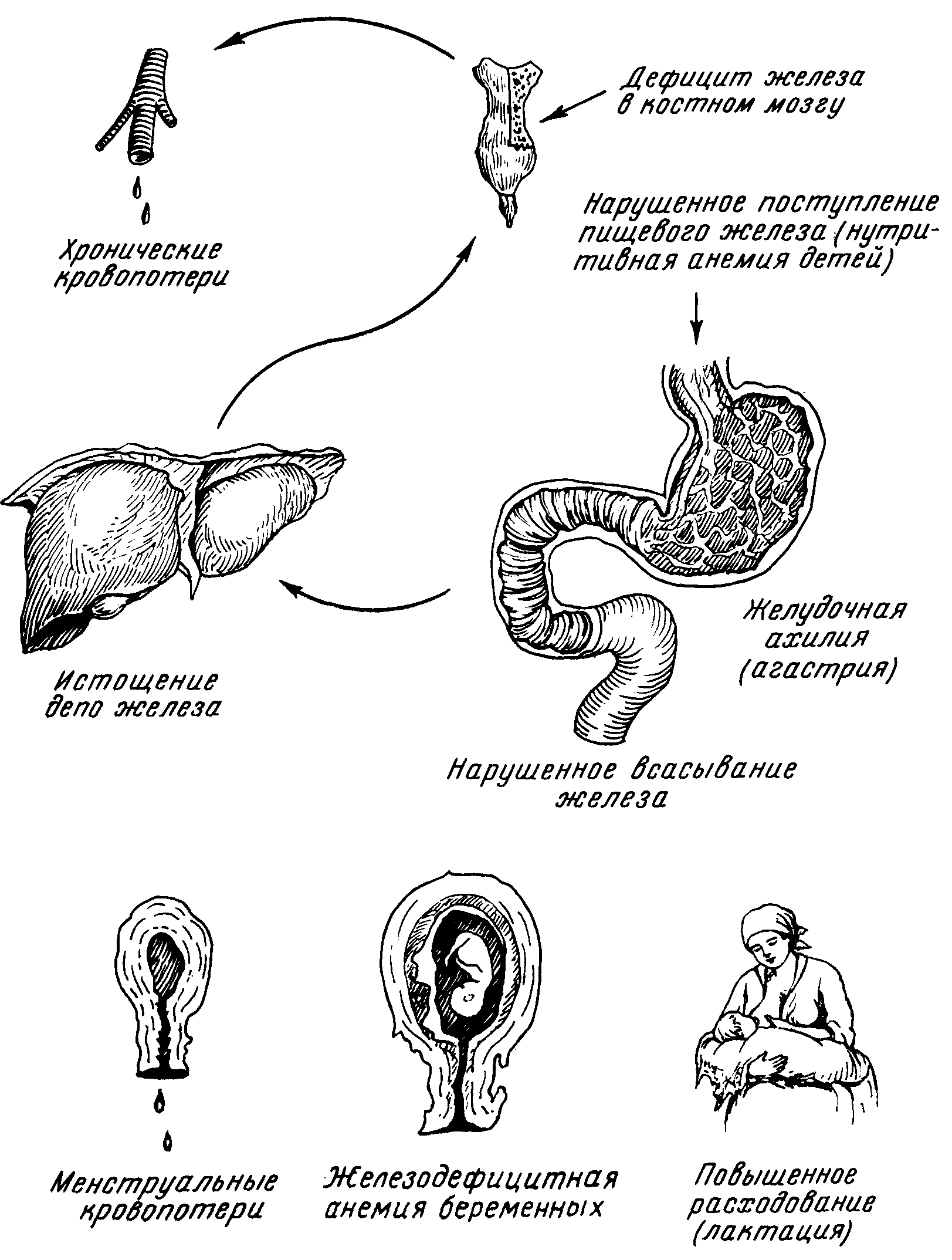
Группа железодефицитных анемий объединяет многочисленные, различной этиологии анемические синдромы, основным патогенетическим фактором которых является недостаток железа в организме (сидеропения, гипосидероз). Гипосидероз в широком смысле этого слова означает не только анемию на почве нарушения гемоглобинообразования. Истощение тканевых резервов железа приводит к расстройству окислительно-восстановительных процессов в тканях, что выражается в виде трофических нарушений со стороны эпителиальных покровов кожи (сухость), ногтей (ненормальный рост, койлонихия), волос (выпадение) и слизистых оболочек — языка (атрофический глоссит), пищевода (дисфагия), носоглотки (зловонный насморк — атрофический ринит, озена), извращении вкуса (геофагия, pica chloratica) и обоняния. Причинами развития гипосидероза могут быть как экзогенные факторы — алиментарная недостаточность железа, так и эндогенные причины (рис. 39а). Примером экзогенной недостаточности железа могут служить анемия недоношенных детей, наблюдаемая в первые 3—4 месяца жизни, и алиментарная железо-дефицитная анемия детей в возрасте 6—18 месяцев, редко позже, находящихся на однообразном молочном питании, особенно при искусственном вскармливании коровьим или козьим молоком. Предрасполагающим фактором в развитии железодефицитных анемий раннего детского возраста является врожденный дефицит железа у детей, родившихся от анемичных матерей с истощенными запасами железа. В редких случаях экзогенная недостаточность железа может встречаться и у взрослых при общем недостаточном питании или при длительном соблюдении диеты (например, молочной) с ограниченным содержанием железа. Значительно чаще встречаются случаи эндогенной недостаточности железа. Основной причиной эндогенного гипосидероза являются либо повышенные потери, либо повышенное потребление, либо недостаточное усвоение железа. Повышенные потери железа наблюдаются главным образом при патологических кровопотерях, особенно повторных, длительных и значительных. Физиологические кровопотери — менструации — при нормальном балансе железа в организме не ведут к гипосидерозу. Однако при наличии дополнительных факторов (ахлоргидрии, поносов), нарушающих усвоение экзогенного (пищевого, лекарственного) железа, и нормальные месячные кровопотери могут служить причинным фактором, приводящим к истощению «железного фонда» организма и развитию железодефицитной анемии. Повышенное потребление железа в физиологических условиях происходит в периоды роста, а у женщин — в периоды беременности, лактации. И в этих случаях, как правило, не отмечается явлений гипосидероза. Последние, однако, в порядке исключения могут развиться при наличии дополнительных факторов, например низкого исходного уровня резервного, resp. тканевого, железа, что в свою очередь может наблюдаться в связи с имевшими место кровопотерями, поносами и т. п. Факторами, предрасполагающими к развитию железодефицитной анемии, являются также либо чрезмерный рост, либо (у девочек) дизовариальные меноррагии, либо (у женщин) повторные роды, метроррагии и т. п. В этих случаях генез «железной недостаточности» связан как с ненормально повышенным расходованием железа, так и с патологически повышенной кровопотерей.
Рис. 39а. Причинные факторы развития железодефицитной анемии.
Дефицит железа может развиться и на почве потерь железа при усиленной потливости (в условиях тропической жары, работы в горячих цехах), не компенсируемой достаточным подвозом экзогенного (алиментарного) железа. К патологическим состояниям, нередко сопровождающимся развитием эндогенной недостаточности железа, следует отнести различные, главным образом хронические, инфекции (туберкулез), интоксикации (азотемия), гиповитаминозы (особенно С-гиповитаминоз), гипотиреозы, злокачественные новообразования, Механизм развития гипосидероза при этих состояниях имеет более сложный характер. Гипосидероз при С-гиповитаминозе связан с выпадением стабилизирующего влияния витамина С на легко усвояемое двухвалентное железо; гипосидероз при гипотиреозе — с общим нарушением обмена веществ, гипосидероз при азотемических состояниях — с экскреторным гастроэнтеритом, канкрозный гипосидероз (при раке желудка) — с кровотечениями и нарушением желудочной фазы ионизации железа. Еще более сложным представляется патогенез гипосидероза у хирургических больных, при раневом сепсисе. В этих случаях наряду с повышенным потреблением железа в тканях играет роль и фактор кровопотери. К эндогенной недостаточности железа приводит и нарушение процесса ионизации железа (ахлоргидрия, дефицит витамина С) и нарушение кишечной абсорбции (энтерит, резекция кишечника). В результате сочетанного влияния указанных факторов возникает состояние недостаточности железа в организме, определяемое по низкому уровню сывороточного железа (сидеропения) и гипохромии эритроцитов (низкий цветной показатель). Характерной особенностью железодефицитных анемий является резкое снижение коэффициента насыщения трансферрина при нормальном содержании общего трансферрина и повышенном содержании свободного трансферрина (рис. 396). При этом отмечается известное закономерное соотношение между выраженностью клинических проявлений гипосидероза и степенью снижения коэффициента насыщения трансферрина. Определяется также пониженное содержание билирубина плазмы. Что касается размеров эритроцитов, то при «чистой» форме железодефицитной анемии преобладает микроцитоз. Наблюдаемая при некоторых патологических состояниях, в частности у больных хроническим энтеритом или с резецированным тонким кишечником, «биморфная» анемия гипохромного типа с макроцитозом эритроцитов указывает на сочетание гипосидероза с недостаточностью других факторов (витамина B12, фолиевой кислоты). Все железодефицитные анемии гипохромны.
ХЛОРОЗ
Не оспаривая того положения, что истинный хлороз девушек теперь представляет редкое заболевание, следует критически пересмотреть установившееся мнение о частоте хлороза в старые времена. Несомненно, что понятие «хлороз», так же как и понятие «пернициозная анемия», лет 60 назад рассматривали в более широком смысле; хлорозом называли, например, анкилостомную анемию («египетский хлороз», «хлороз шахтеров»). Отсутствие в старых историях болезни данных лабораторных исследований внушает законное сомнение в достоверности диагноза хлороза, который нередко ставился по одному внешнему виду больной. Между тем каждому клиницисту хорошо известен бледный, «хлоротичный» вид женщины, перенесшей острую кровопотерю. Особенно поразительно сходство с больными хлорозом имеют, по нашим наблюдениям, молодые девушки, страдающие малокровием на почве дизовариальных кровотечений. Широкое применение лабораторных методов в наше время и улучшившаяся в связи с этим дифференциальная диагностика анемических состояний позволили по-новому осветить проблему хлороза. В свете современных представлений понятие «хлороз» следует рассматривать не как самостоятельную нозологию, а как клинико-гематологический синдром, требующий в каждом конкретном случае раскрытия индивидуальной этиологии. Диагноз «хлороз» может быть сохранен (и то условно) лишь для случаев гипохромной анемии у девушек и женщин, полностью соответствующих классическим описаниям, где при самом тщательном исследовании не удается обнаружить конкретной причины малокровия. Фактически хлороз в настоящее время не «исчез», он лишь растворился в массе железодефицитных анемий различной этиологии и патогенеза.
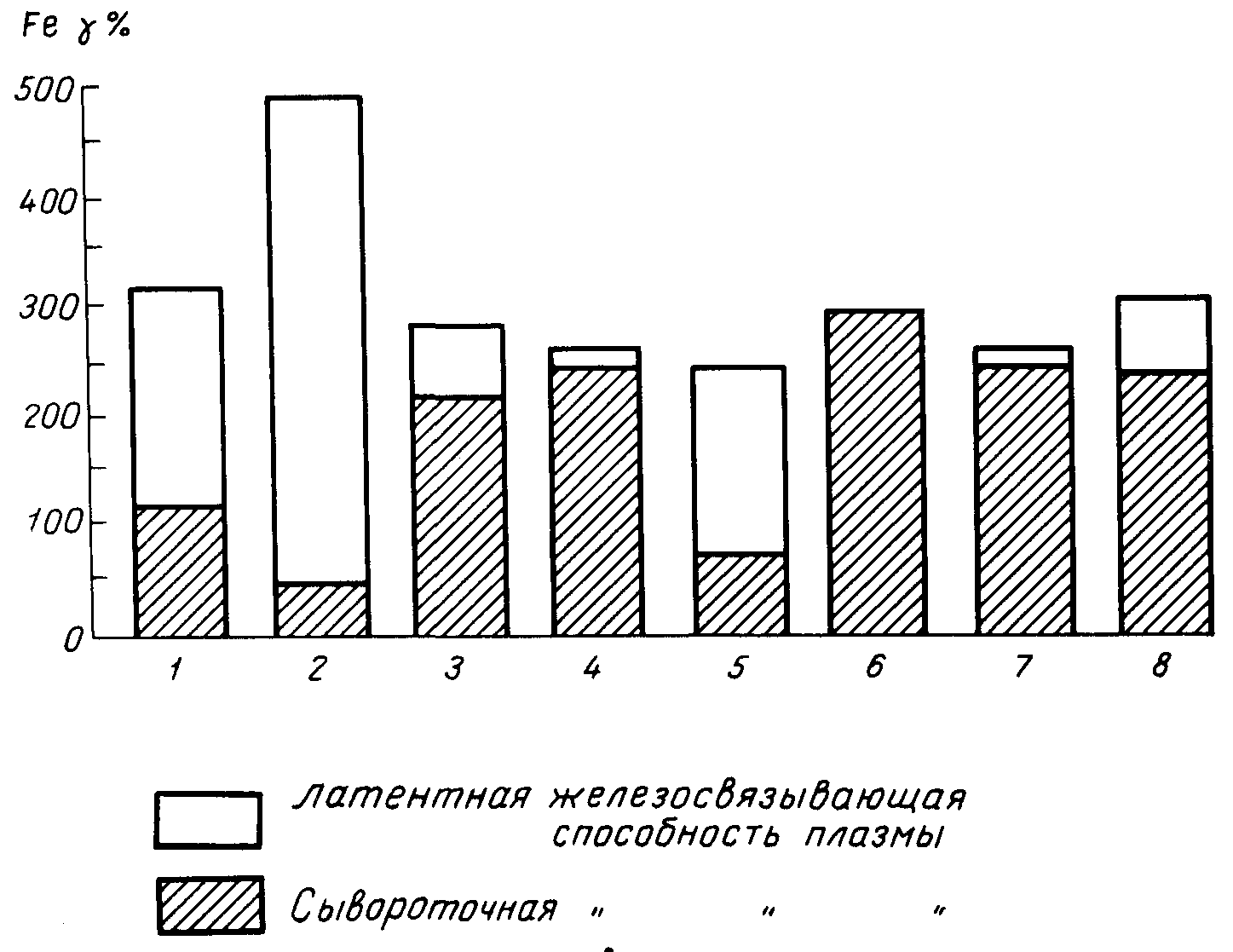
Рис. 39б. Сывороточное железо, латентная и общая железосвязывающая способность плазмы при различных заболеваниях (по Ю. А. Ливандовскому). 1 — норма; 2 — железодефицитная анемия; 3 — гемолитическая анемия; 4 — анемия Бирмера; 5 — инфекция; б — гемохроматоз; 7 — гемосидероз; 8 — острый гепатит.
Ранний (ювенильный) хлороз Ранний, ювенильный, хлороз встречается исключительно у девушек в возрасте 15—20 лет[3]. Известны случаи заболеваний среди членов одной и той же семьи. Женщины, страдавшие ранним хлорозом в молодости, к 30—40 годам вновь обнаруживают все признаки хлороза в несколько иной форме. Клиника. Начало развития болезни трудно установить; обычно хлороз проявляется ко времени полового созревания. Первые симптомы: физическая усталость и психическая вялость, отвращение к труду, сердцебиение, шум в ушах, постоянная сонливость и т. п. В дальнейшем развивается характерная «алебастровая» бледность покровов, часто с зеленоватым оттенком (отсюда название «хлороз»). Характерно отсутствие пигментации кожи от загара. Иногда больные производят впечатление цветущих девушек благодаря хорошей упитанности и румянцу на щеках; последнее объясняется тонкостью кожи и выраженными вазомоторными реакциями. Для больных хлорозом характерны извращения вкуса (геофагия, pica chlorotica) и обоняния; аппетит или понижен, или быстро утоляется при первом же приеме пищи; часто наблюдается тошнота, иногда рвота; как правило, у больных бывают запоры. Исследование желудочного сока нередко обнаруживает повышенную кислотность. Описаны сочетания раннего хлороза с язвой желудка или (чаще) двенадцатиперстной кишки. Со стороны сердечно-сосудистой системы органических изменений не отмечается. Выслушиваемый на верхушке или на основании сердца систолический шум имеет функциональный характер и исчезает вместе с устранением анемии. На яремных и бедренных венах выслушивается шум волчка, что объясняется гидремией и повышенной скоростью кровотока. Менструальный цикл нарушен: наблюдается олигоменорея или аменорея. Гипофункция половых желез сочетается с анатомической гипоплазией яичников и матки при нормальном развитии молочных желез. Вторично возникающая гипофункция щитовидной железы обусловливает психическую вялость и наклонность к отекам. Сравнительно редко при раннем хлорозе (чаще при позднем хлорозе) встречаются трофические изменения со стороны ногтей и волос. Картина крови. Наиболее характерной особенностью крови при хлорозе является гипохромия — резкое понижение содержания гемоглобина в каждом эритроците при нормальном или незначительно пониженном их количестве. В тяжелых случаях гемоглобин снижается до 30—20 единиц, падение же числа эритроцитов ниже 3 000 000 — 2 000 000 является редкостью. Таким образом, цветной показатель при хлорозе резко понижен — до 0,5—0,4 и даже ниже. В мазке эритроциты бледные; встречается много эритроцитов в виде колец (аннулоциты), пессариев и т. п. При резкой анемии отмечаются выраженный пойкилоцитоз и анизоцитоз эритроцитов, причем преобладают микроциты с диаметром 5—6 мкм. и объемом 55—60 мкм3. Количество лейкоцитов нормально или слегка повышено за счет увеличения нейтрофилов, иногда со сдвигом влево до метамиелоцитов и миелоцитов; характерна лимфопения. Количество кровяных пластинок иногда повышено. Тщательный анализ крови открывает характерную для хлороза гипохромию эритроцитов, притом и в латентных случаях, протекающих без клинических симптомов, с нормальным (или даже повышенным) количеством эритроцитов (полиглобулическая форма хлороза). Сыворотка крови при хлорозе бледная, что указывает на пониженное содержание билирубина, количество железа в крови уменьшено, понижен также уровень белков плазмы и минеральных солей. Резистентность эритроцитов не нарушена. В пунктате костного мозга наблюдается активная эритронормобластическая реакция. Нормальная секреторная функция желудка отличает истинный хлороз от сходных «хлоранемических» состояний, протекающих с желудочной ахилией. Развитие хлороза, таким образом, не может быть связано с нарушенной ассимиляцией железа в желудочно-кишечном тракте. Диагноз. Диагноз ювенильного хлороза может быть поставлен лишь в том случае, когда: 1) налицо симптоматика гипосидероза (трофические нарушения, pica chlorotica и пр.), 2) исключается всякая видимая причина анемизации. Дифференциальный диагноз следует проводить с симптоматическими железодефицитными анемиями. Последние могут быть вызваны следующими причинами: 1) кровопотерями — видимыми и оккультными; особое внимание следует обращать на меноррагии; наличие последних позволяет отвергнуть хлороз; 2) ахлоргидрией (последняя чаще встречается при позднем хлорозе); 3) наличием хронической инфекции. Практическое значение может иметь туберкулезная интоксикация, исходящая из клинически не распознанного очага. Туберкулезная хлоранемия, как и другие симптоматические хлоранемии, отличается от истинного хлороза не столь низким цветным показателем, больные обнаруживают признаки пониженного питания (что не свойственно классическому хлорозу). Указанные признаки имеют относительное значение. Окончательный диагноз туберкулезной хлоранемии ставится (или отвергается) в зависимости от положительных (или отрицательных) результатов соответствующих исследований — рентгенологического, бактериоскопического и туберкулиновых проб. Патогенез и этиология. Ввиду развития учения о «железной недостаточности» патогенез хлороза связывают с нарушением процессов ассимиляции и утилизации железа в организме. В отличие от классических описаний хлороза как «генуинной» болезни, возникающей у девушек в пубертатном периоде вне связи с какой-либо конкретной этиологией, в свете современного учения о «железной недостаточности» организма хлороз нужно рассматривать как синдром, возникающий в результате сочетанного влияния эндогенных факторов — повышенной потребности и повышенного расходования железа в период роста и полового созревания девушки, и экзогенных анемизирующих факторов. В этих условиях и нормальные физиологические кровопотери— менструации и влияние эстрогенных гормонов могут оказаться анемизирующими факторами. Безусловное значение следует придавать врожденной недостаточности железа, развивающейся в тех случаях, когда организм матери, страдающий хлорозом (хлор-анемией), не в состоянии обеспечить растущий плод достаточным запасом железа. Большое влияние на развитие хлороза (хлор-анемии) оказывают и неблагоприятные факторы внешней среды: условия питания — неполноценный рацион железа, особенно в период кормления молоком в раннем детстве, а также хронические инфекции (туберкулез). Широкое внедрение в клиническую практику современных рентгеновских и лабораторных методов исследования сыграло решающую роль в распознавании туберкулезной природы хлоранемии (трактовавшейся в «дорентгеновскую» эру как «генуинный» хлороз).
|
||
|
Последнее изменение этой страницы: 2016-09-20; просмотров: 1102; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.214 (0.019 с.) |