Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Хирургические заболевания и повреждения брюшиныСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
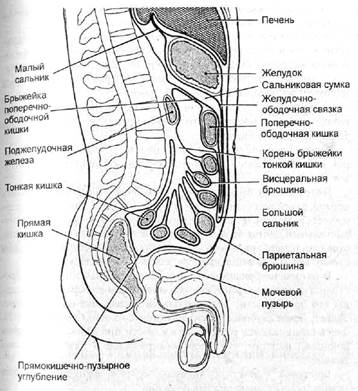
План Анатомо-физиологические особенности. 2. Методы исследования: а) ректальное и влагалищное исследование; б) рентгенологическое исследование; в) УЗИ брюшной полости; г) лапароцентез; д) лапароскопия. 3. Заболевания брюшины: а) перитониты; б) опухоли брюшины: - доброкачественные опухоли: • фибромы, нейрофибромы, ангиомы и др.; - злокачественные опухоли: • мезотелиома. Анатомо-физиологические особенности Брюшина - покрытая плоским эпителием серозная оболочка, выстилающая изнутри стенки брюшной полости и покрывающая поверхность внутренних органов. Париетальная брюшина - листок брюшины, выстилающий стенки живота изнутри. Висцеральная брюшина - листок брюшины, покрывающий поверхность внутренних органов. Висцеральная брюшина по отношению к ним расположена различно. По этому признаку органы брюшной полости делят на три группы (рис. 1): а) интраперитонеальные органы покрыты брюшиной со всех сторон: тонкая кишка (за исключением двенадцатиперстной), желудок, слепая кишка с червеобразным отростком, поперечно-ободочная кишка, сигмовидная кишка, ректосигмоидный отдел прямой кишки, селезенка, яичники, матка; б) мезоперитонеальные органы покрыты брюшиной с трех сторон (обычно спереди и по боковой поверхности): восходящая и нисходящая ободочная кишка, печень, мочевой пузырь; в) экстраперитонеальные органы покрыты брюшиной только спереди (поджелудочная железа, двенадцатиперстная кишка, почки, надпочечники, мочеточники, крупные сосуды). Общая поверхность брюшины около - 2 м2. В брюшной полости в нормальных условиях содержится небольшое количество (до 20 мл) прозрачной жидкости и единичные клетки. Жидкость увлажняет поверхность внутренних органов и тем самым облегчает перистальтику ЖКТ. Связки - переход брюшины с органа на орган - соединение соседних участков висцеральной брюшины, а также участков висцеральной и париетальной брюшины. Складки - брюшинные тяжи, образующиеся при выпячивании брюшины каким-либо органом с формированием валика. Брыжейки - дубликатуры брюшины, идущие от брюшной стенки к отделам кишечной трубки, удерживающие их в определенном месте и проводящие к ним кровеносные сосуды и нервы Сальники - дубликатуры брюшины, содержащие между ними значительное количество жировой ткани. Этажи брюшной полости. Брыжейка поперечно-ободочной кишки вместе с последней разделяет брюшную полость на два этажа: верхний и нижний. Сумки брюшной полости - это полости, образованные брюшиной и сообщающиеся с большой брюшной полостью (сальниковая сумка и т.д.).
Рис. 1. Топографии брюшины
Париетальная брюшина богата окончаниями чувствительных нервов, реагирует болью на всякое раздражение (химическое, термическое, механическое), висцеральный листок брюшины и париетальный листок малого таза не чувствительны (этим объясняется отсутствие защитного напряжения мышц передней брюшной стенки при воспалительных процессах в малом тазу). В патологии брюшной полости большое значение имеет пространство между прямой кишкой и мочевым пузырем. У женщины это пространство делится маткой и связками на два отдела. Заднее, более глубокое, носит название дугласова пространства. Здесь скапливаются различные жидкости при патологии органов брюшной полости, что имеет практическое и диагностическое значение. Брюшина - полупроницаемая, активно функционирующая мембрана, выполняющая ряд функций: а) резорбтивную - брюшина способна всасывать содержимое брюшной полости (сецернируемая жидкость, экссудат, продукты распада и лизиса белков, некротических тканей, бактерий). В течение часа брюшина может всосать количество жидкости, равное 8% массы тела, а за сутки через брюшину в норме проходит до 70 - 80 л жидкости. Наибольшей всасывающей способностью обладают брюшина диафрагмы, большого сальника, подвздошной и слепой кишок; б) экссудативную - брюшина способна выделять жидкость и фибрин. К экссудативным участкам брюшины относится, главным образом, серозный покров тонких кишок. Наибольшей интенсивности экссудация достигает в области двенадцатиперстной кишки и уменьшается по направлению к слепой. в) барьерную - проявляется в механической защите органов брюшной полости. Значительную защитную роль отводят большому сальнику (отграничивает воспалительные очаги); защите от инфекции с помощью гуморальных (комплемент, свободные AT) и клеточных (макрофаги, гранулоциты) механизмов.
Методы исследования Ректальное и влагалищное исследование – позволяет выявить выраженную болезненность передней стенки прямой кишки или сводов влагалища (симптом Куленкампффа, или крика Дугласа) что объясняется раздражением тазовой брюшины перитонеальным экссудатом. При значительном скоплении экссудата в дугласовом пространстве определяется также выбухание передней стенки прямой кишки. Рентгенологическое исследование позволяет обнаружить свободный газ под куполом диафрагмы (симптом серпа) при перфорациях и разрывах полых органов, затемнение брюшной полости за счет наличия экссудата. УЗИ брюшной полости позволяет определить наличие свободной жидкости, абсцессов, образований. Лапароцентез - пункция брюшной полости, применяемая в сложных для диагностики случаях. Противопоказан больным с обширным спаечным процессом в брюшной полости из-за опасности повреждения внутренних органов. Лапароскопия дает ценную информацию о состоянии органов брюшной полости и распространенности воспалительного процесса. Она всегда показана при сомнении в диагнозе.
Заболевания брюшины Интраабдоминалъная инфекция (перитонит и абсцессы брюшной полости) - это воспаление висцеральной и париетальной брюшины, распространяющееся на соседние ткани, сопровождающееся общими симптомами и нарушением функции жизненно важных органов и систем. Частота интраабдоминальной инфекции во второй половине XX в. значительно возросла. Прежде всего, это связано со значительным увеличением количества оперативных вмешательств при травмах живота и острых заболеваниях органов брюшной полости, сопровождающихся воспалением брюшины. Первичный перитонит наблюдаются редко, приблизительно в 1 % случаев. Вторичные перитониты возникают как осложнения острых хирургических заболеваний и травм, наблюдаются наиболее часто. Распространенный перитонит, особенно в токсической стадии, следует рассматривать как абдоминальный сепсис. Летальность при тяжелых формах гнойного перитонита составляет 25 - 30 %, а при развитии полиорганной недостаточности - 85 - 90 %.
Рис. 2. Причины перитонита: 1 - абсцесс печени; 2 - перфоративный холецистит; 3 - перфоративная язва ДПК; 4 - несостоятельность толстокишечного анастомоза; 5 - перфорация тонкой кишки; 6 - несостоятельность тонко кишечного анастомоза; 7 - перфоративный аппендицит; S - заворот; 9 - болезнь Крона; 10 - гнойный метроэндометрит; 11 - гнойный аднексит; 12 - энтерит; 13 - дивертикулит; 14 - перфоративная опухоль ободочной кишки; 15 - перфорация дивертикула Меккеля; 16 - мезентериальный тромбоз; / 7 - неспецифический язвенный колит; 18 - панкреонекроз; 19 - перфоративная язва или опухоль желудка; 20 - инфаркт селезенки
Этиология. Основная причина развития перитонита - инфекция (рис. 2). Бывает: а) микробный (бактериальный) перитонит: • неспецифический, вызванный микрофлорой ЖКТ. Число бактерий в 1 мл кишечного содержимого колеблется от 106до 1012; • специфический, вызванный микрофлорой, не имеющей отношения к ЖКТ (гонококки, пневмококки, гемолитический стрептококк, микобактерии туберкулеза); б) асептический (абактериальный, токсико-химический) перитонит возникает при воздействии на брюшину агрессивных агентов неинфекционного характера: при попадании в брюшную полость крови, желчи, желудочного сока, хилезной жидкости, панкреатического сока, мочи. Асептический перитонит уже в течение нескольких часов становится микробным вследствие проникновения инфекции из просвета кишечника; в) особые формы перитонита: канцероматозный (при запущенных стадиях опухолей органов брюшной полости); паразитарный; ревматоидный; гранулематозный (в результате высыхания поверхности брюшины в ходе операции, воздействия талька перчаток хирурга, нитей перевязочного или частиц шовного материала). Классификация. По характеру проникновения микрофлоры в брюшную полость перитониты бывают: первичными, при которых инфекция попадает гематогенным или лимфогенным путем; через маточные трубы; вторичными, обусловленными проникновением микрофлоры вследствие развития острых хирургических заболеваний или травм органов брюшной полости. По характеру экссудата перитониты бывают: серозные, серозно-фибринозные, гнойные, гнойно-фибринозные и другие. По распространенности воспаления брюшины перитониты бывают: местные (отграниченные: внутрибрюшинные инфильтраты и абсцессы; и неотграниченные) и распространенные (разлитой – диффузный и общий – тотальный). Клиническая картина. В течении перитонита выделяют несколько фаз (К.С. Симонян, 1976): а) реактивная фаза (первые 24 ч) - максимально выражены местные симптомы: резкий болевой синдром; защитное напряжение мышц живота; двигательное возбуждение; рвота. Общие проявления в этой стадии (учащение пульса до 120 ударов в 1 мин, повышение АД, учащение дыхания и т.п.) объясняются болевым шоком. Характерными признаками общей интоксикации являются повышение температуры тела до 38 °С и умеренно выраженный сдвиг лейкоцитарной формулы влево; б) токсическая фаза (24 - 72 ч) - наблюдается стихание местных симптомов и превалирование общих реакций, характерных для выраженной интоксикации: заостренные черты лица; бледность кожных покровов; малоподвижность; эйфория; пульс выше 120 ударов в 1 мин; снижение АД; поздняя рвота; гектический характер температуры; сдвиг лейкоцитарной формулы влево. Из местных проявлений для токсической фазы характерно снижение болевого синдрома и наряду с этим - резкое угнетение перистальтики кишечника, нарастающий метеоризм. Специфическим признаком токсической фазы перитонита, позволяющим отличить ее от реактивной фазы, является возникновение синдромных нарушений (гиповолемия, ацидоз, парез ЖКТ и др.); в) терминальная фаза (свыше 72 ч) - глубокая интоксикация на грани обратимости. Симптомы: лицо Гиппократа; адинамия; вялость; заторможенность; нередко интоксикационный делирий; значительные расстройства дыхания и сердечно-сосудистой деятельности; обильная рвота с каловым запахом; падение температуры на фоне резкого гнойно-токсического сдвига лейкоцитарной формулы; бактериемия. Из местных симптомов следует отметить полное отсутствие перистальтики, значительный метеоризм, разлитую болезненность по всему животу. Классическим симптомом при пальпации живота является симптом Щеткина - Блюмберга. Диагностика. Диагноз перитонита поставить относительно нетрудно. Он зависит от причины, иными словами от первичного заболевания органов брюшной полости (острый аппендицит, острый холецистит, прободная язва и т.д.), распространенности воспалительного процесса, стадии или фазы течения перитонита. Дополнительными методами исследования являются выше перечисленные. Лечение оперативное. В основе лечения важны четыре момента: • активная хирургическая тактика; • рациональная антибактериальная терапия; • профилактика и лечение пареза кишечника, синдрома кишечной недостаточности; • интенсивная терапия, направленная на коррекцию выраженных нарушений гомеостаза. При распространенном разлитом перитоните показана широкая срединная лапаротомия с ревизией брюшной полости, ее санацией, декомпрессией кишечника, дренированием брюшной полости с последующим проточным перитонеальным лаважем, фракционным лаважем (промывание через дренажи брюшной полости диализирующими жидкостями, антисептиками). При программированной релапаротомии - ушивается только кожная рана с целью последующего открытия брюшной полости для санации. Некоторые хирурги для этой цели используют специальные застежки-молнии. При лапаростомии брюшная полость не ушивается, что дает возможность динамического наблюдения и санации брюшной полости до полного купирования перитонита. Помимо антибактериальной терапии и лечения пареза кишечника проводится интенсивная терапия, включающая: • корригирующую инфузионно-трансфузионную терапию; • парентеральное питание со 2 - 3-х суток послеоперационного периода; • профилактику и лечение сердечно-сосудистой недостаточности; • профилактику и лечение дыхательной недостаточности; • борьбу с болевым синдромом; • коррекцию нарушений гемостаза; • иммунокорригирующую терапию; • профилактику тромбоэмболических осложнений; • общегигиенические мероприятия (два раза в сутки следует обтирать кожу больного моющими растворами, поворачивать больного, проводить санацию дренажей со сменой катетеров, 1 раз в 3 дня менять дыхательный контур аппарата ИВЛ и трахеотомическую канюлю. Если больной не находится на управляемой ИВЛ, то следует проводить сеансы дыхательной гимнастики. При стабилизации состояния на 5 - 7-е сутки необходимо начинать массаж и лечебную гимнастику, особенно у больных, находящихся на ИВЛ. Ежесуточно менять мочевой катетер и 3 раза в сутки промывать мочевой пузырь теплыми растворами антисептиков); • интра- и экстракорпоральную детоксикацию; • форсированный диурез - метод детоксикации организма почечным путем (введение жидкости в организм с последующим ведением при помощи индивидуально подобранной дозы мочегонных препаратов); • гемосорбцию - метод детоксикации организма, осуществляющийся перфузией крови через вещество, обладающее сорбционными свойствами; • плазменные методы детоксикации (плазмаферез, плазмосорбция). Плазмаферез - метод детоксикации организма путем удаления плазмы из цельной крови. Плазмосорбция – перфузия плазмы через сорбент; • лечебную лимфорею, лимфосорбцию - обработку токсической лимфы сорбентами с целью ее детоксикации для последующей внутривенной реинфузии больному; • антибактериальную эндолимфатическую терапию; • длительную артериовенозную фильтрацию, изолированную ультрафильтрацию. Проводится через специальные фильтры для удаления низкомолекулярных водорастворимых токсических веществ; • "биоискусственную печень". Взвесь аллогенных или ксеногенных гепатоцитов вводят шприцем в диализирующий контургемофильтра из расчета 0,5 - 1 млн. на 1 кг массы больного. Это стимулирует репаративные процессы в пораженной печени; • ультрафиолетовое облучение крови. Лечение абсцессов брюшной полости оперативное: • "открытые" методы оперативного лечения - вскрытие через кожу и дренирование; • с конца 80-х годов XX в. разрабатываются "закрытые" методы санации интраабдоминальных гнойников под контролем компьютерной томографии и, более широко, ультрасонографии. Это щадящий метод, обладающий относительно малой инвазивностью, простотой. Опухоли брюшины бывают первичными и вторичными (при метастазировании других злокачественных опухолей - карциноматоз). Первичные опухоли брюшины наблюдаются очень редко. К доброкачественным опухолям относят фибромы, нейрофибромы, ангиомы и др., к злокачественным - мезотелиому. Лечение оперативное - удаление доброкачественных опухолей брюшины в пределах здоровых тканей. При карциноматозе брюшины хирургическое лечение невозможно. При локализованных формах мезотелиомы радикальное удаление опухоли дает излечение больного. При диффузных формах хирургическое лечение не показано.
|
||||
|
Последнее изменение этой страницы: 2016-08-26; просмотров: 1139; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.118.144.98 (0.012 с.) |