Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Кубанский медицинский институтСодержание книги
Поиск на нашем сайте
МИНИСТЕРСТВО ОБЩЕГО И ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ КУБАНСКИЙ МЕДИЦИНСКИЙ ИНСТИТУТ КАФЕДРА ОБЩЕЙ ХИРУРГИИ ОБЩАЯ ХИРУРГИЯ Технология и стандарты Практических навыков для студентов II-III курса
КРАСНОДАР 2003 год.
Авторы: проф., д.м.н. Ю.П. Савченко, доц., к.м.н. В.П. Элозо, доц., к.м.н. В.С. Якутин.
Технология и стандарты практических навыков по общей хирургии для студентов II-III курса.
· Учебное пособие. КРАСНОДАР 2003 год.
Рецензия.
на учебное пособие для студентов II - III курса КМИ Ю.П. Савченко, В.П. Элозо и В.С. Якутина «Практические навыки по общей хирургии».
Учебное пособие составлено с учетом требований к овладению практическими навыками студентами II-III курса согласно программе по общей хирургии министерства здравоохранения РФ. Материал изложен кратко, содержит иллюстрации и касается методики выполнения практических навыков, которыми должен овладеть студент на уровне самостоятельного выполнения и под контролем преподавателя. Все практические навыки сгруппированы в определенной последовательности и соответствуют всем основным разделам по общей хирургии, которые изучают студенты на практических занятиях и лекциях. Учебное пособие значительно облегчает подготовку студентов II-III курса к освоению практических навыков.
В.А. Авакимян заведующий кафедрой госпитальной хирургии с курсом урологии Кубанской государственной медицинской академии, доктор медицинских наук, профессор.
А.И. Афаунов заведующий кафедрой травматологии, ортопедии и военно-полевой хирургии Кубанской государственной медицинской академии, доктор медицинских наук, профессор.
Предисловие. Учебное пособие существенно облегчит подготовку студентов II и III курса к овладению основными практическими навыками по общей хирургии. Освещается методика выполнения тех практических навыков, которыми студенты должны овладеть самостоятельно и выполнить под контролем преподавателя. Учебное пособие составлено согласно требованиям программы министерства здравоохранения Российской Федерации и рабочей программы кафедры общей хирургии КГМА. Вначале изложены практические навыки по гипургии для студентов II курса, а затем практические навыки для студентов III курса по общей хирургии. В учебном пособии использованы материалы из основных руководств по общей хирургии, периодической литературы и приказов М.З. СССР №720 от 31.07.1978г. и М.З. СССР №408 от 12.07.1989г. Соблюдена определенная последовательность материала строго по блокам, согласно основным разделам общей хирургии. При анализе иллюстративного материала необходимо учитывать и другие варианты выполнения того или иного практического навыка. Следует помнить о важности овладения особенно теми практическими навыками, которые применяются при оказании первой врачебной помощи и направлены на спасение жизни больного. Содержание. 1. Гипургия …………………………………………………………… 6 2. Асептика и антисептика ………………………………………….. 19 3. Обезболивание …………………………………………………….. 27 4. Кровотечение и переливание крови ……………………………… 34 5. Методика исследования хирургического больного ……………... 43 6. Повреждения ……………………………………………………….. 51 7. Хирургическая инфекция ………………………………………….. 67 8. Расстройства кровообращения.....……………………………….... 74 9. Техника некоторых видов лечебных манипуляций …...…………. 76 I. Гипургия. Приготовление дезинфицирующих растворов (хлорная известь, хлорамин).
Раствор хлорной извести готовится: · 1 кг сухой хлорной извести размешивают в 10 л воды, получая “известковое молоко”, и оставляют в специальном помещении в темной посуде на одни сутки; · полученный таким образом 10% осветленный раствор хлорной извести сливают в соответствующую емкость из темного стекла, делают надпись о дате приготовления и хранят в затемненном помещении, поскольку на свету активный хлор довольно быстро разрушается; · для влажной уборки используют 0,5% осветленный раствор хлорной извести, для чего, на 10 л раствора берут 9,5 л воды и 0,5 л 10% раствора хлорной извести.
Раствор 0,2-3% хлорамина: · применяют для уборки помещений. При этом требуемое количество хлорамина сначала добавляют к небольшому объему воды, размешивают, после чего, для получения раствора хлорамина нужной концентрации доливают водой.
Смена постельного и нательного белья у больных с различными хирургическими заболеваниями. · смену постельного и нательного белья проводят не реже 1 раза в 10 дней, а в ряде случаев – значительно чаще по мере его загрязнения. · при смене простыни больного осторожно отодвигают на край постели, освободившуюся часть грязной простыни скатывают (как бинт) и на это место расстилают чистую простыню. · после этого больного перекладывают на чистую простыню, скатывают оставшуюся часть грязной и полностью расправляют свежую простыню.
В тех случаях, когда больному запрещено двигаться: · грязную простыню скатывают сверху вниз до половины туловища больного; · одновременно сверху подкладывают чистую простыню и расстилают ее сверху вниз; · после этого грязную простыню убирают снизу, а чистую проводят сверху и полностью расправляют.
При смене рубашки у тяжело больного: · проводят руку под его спину, подтягивают за край рубашку до затылка, снимают ее через голову и освобождают рукава; · при повреждении одной из рук сначала снимают рубашку со здоровой; · надевают рубашку наоборот, начиная с больной руки, и пропускают ее затем через голову книзу.
Проведение полной и частичной санитарной обработки хирургических больных. При поступлении больного в приемное отделение проводят тщательный осмотр с целью выявления педикулеза.
При обнаружении вшивости проводят санитарную обработку, которая может быть: · полной обработкой (мытье больного с мылом и мочалкой в ванне или под душем и уничтожение микроорганизмов и насекомых в белье, одежде, обуви, постельных принадлежностях, т.е. дезинфекция и дезинсекция); · частичной обработкой, подразумевающей только мытье (протирание) отдельных анатомических областей больного и дезинфекцию (дезинсекцию) белья, одежды и обуви.
Для уничтожения вшей: · сбривают пораженные волосы; · или обрабатывают керосином с растительным маслом; · шампунями «Рид», «Спрей-пакс», «Элко-инсект», лосьонами «Ниттефор», «Сана». Затем больные принимают гигиеническую ванну или душ. · ванна обрабатывается 1% раствором хлорамина, моется щеткой с мылом и споласкивается горячей водой.
Не разрешают принимать гигиеническую ванну больным с тяжелыми заболеваниями (гипертонический криз, острый инфаркт миокарда, острое нарушение мозгового кровообращения, туберкулез в активной фазе и др.), некоторыми кожными заболеваниями, требующими экстренного хирургического вмешательства, а также роженицам. В таких случаях кожные покровы обтирают тампоном, смоченным теплой водой.
Уход за кожей, глазами, ушами, полостью рта и др. Уход за кожей при наличии пролежней и их профилактика. Меры профилактики: · поворачивать больного на бок каждые 2 час. и оставлять в этом положении на несколько минут; · следить за чистотой постельного и нательного белья, на нем не должно быть складок. Необходимо 2-3 раза в день перестилать постель больного; · следить за чистотой кожных покровов; · кожу в местах мацерации обмывать холодной водой с мылом, протирать спиртом и припудривать; · под крестец и копчик подкладывать резиновый круг или резиновое судно, покрытое пленкой, под пятки и локти подкладывать ватно-марлевые круги; · при появлении первых признаков пролежней необходимо 1-2 раза в день смазывать кожу 5-10% раствором KMnO4, присыпать раны порошком сульфаниламида или смазывать 2% спиртовым раствором бриллиантового зеленого и наложить асептическую повязку.
Техника выполнения: · обычно давление измеряется на плечевой артерии. Для этого на обнаженное плечо обследуемого накладывают и закрепляют манжету, которая должна прилегать настолько плотно, чтобы между нею и кожей проходил всего один палец. Край манжеты, где вделана резиновая трубка, должен быть обращен книзу и располагаться на 2-3 см выше локтевой ямки; · после закрепления манжеты обследуемый удобно укладывает руку ладонью вверх; мышцы руки должны быть расслаблены. В локтевом сгибе находят по пульсации плечевую артерию, прикладывают к ней фонендоскоп, закрывают вентиль сфигмоманометра и накачивают воздух в манжету и манометр; · высота давления воздуха в манжете, сдавливающей артерию, соответствует показаниям на шкале прибора. Воздух нагнетают в манжету до тех пор, пока давление в ней не превысит примерно на 30 мм. рт. ст. уровень, при котором перестает определяться пульсация плечевой или лучевой артерии; · после этого вентиль открывают и начинают медленно выпускать воздух из манжеты. Одновременно фонендоскопом выслушивают плечевую артерию и следят за показаниями шкалы манометра. Когда давление в манжете станет чуть ниже систолического, над плечевой артерией начинают выслушиваться тоны, синхронные с деятельностью сердца; · показания манометра в момент появления тонов отмечают как величину систолического давления. Данные тоны исчезают, когда давление в манжете сравняется с диастолическим; в этот момент манометр показывает величину диастолического АД.
Измерение температуры тела производится медицинским ртутным термометром со шкалой, градуированной по Цельсию от 34 до 42°с делениями по 0,1°. · Для измерения температуры тела медицинский термометр помещают на 10 мин в подмышечную впадину. Термометр должен плотно прилегать к коже, а плечо должно быть плотно прижато к груди, чтобы подмышечная впадина была закрыта. У слабых больных, а также у детей следует во время измерения температуры придерживать руку. · Иногда производят измерение температуры в полости рта пациента, а иногда – в прямой кишке. В последнем случае термометр смазывают вазелином и вводят на 6-7 см в прямую кишку на 5-10 мин в положении больного на боку. Температура в прямой кишке на 0,5-1,0°С выше, чем в подмышечной впадине. Обычно температуру измеряют 2 раза в день (в 7-8 час. и в 16-17 час.), но при некоторых заболеваниях чаще: каждый час или через 2-3 час. Показания термометра вносят в температурный лист, где точками обозначают утреннюю и вечернюю температуру. · По отметкам в течение нескольких дней анализируют температурную кривую, имеющую при многих заболеваниях характерный вид. Нормальной температурой при измерении в подмышечной впадине считается 36,4-36,8°С.; · в течение дня температура тела меняется: ниже всего она бывает между 3 и 6 час. утра, выше всего – между 17 и 21 час. Разница между утренней и вечерней температурой у здоровых людей не превышает 0,6°С. После приема пищи, больших физических нагрузок и в жарком помещении температура тела несколько повышается.
Кормление тяжелых больных. При кормлении лежачих больных им нужно придать положение, позволяющее избежать утомления пациентов: · если нет противопоказаний, больным помогают принять сидячее или полусидячее положение, грудь и шею больного покрывают салфеткой; · тяжелых и ослабленных больных нередко приходится кормить маленькими порциями, давая жидкую пищу (протертый суп, бульон, кисель, молоко и т.д.) небольшими глотками из поильника, или с ложечки; · лихорадящих больных лучше всего кормить в период улучшения состояния и снижения температуры, стараясь, особенно в случаях бессонницы, не прерывать без крайней необходимости их дневной сон. В некоторых ситуациях естественное питание больных приходится дополнять или полностью заменять искусственным (кормление через гастростому и назогастральный зонд).
Техника кормления через назогастральный зонд: · на свободный конец зонда, выведенный наружу, надевают воронку или шприц без поршня, в которую вводят жидкую не содержащую грубых частиц пищу: молоко, сливки, бульоны, растворы глюкозы, какао, фруктовые соки. Вливают медленно под небольшим давлением несколько раз в день. После введения питательных веществ в зонд вливают чистую воду для того, чтобы промыть его от остатков пищи.
Техника кормления больного через гастростому: · пищу вводят небольшими порциями по 150-200 мл. 5-6 раз в день в подогретом виде. Постепенно разовое количество пищи можно увеличить до 250-500 мл. при уменьшении числа кормлений до 3-4 раз в день. Через воронку вводят измельченные пищевые продукты, разведенные жидкостью. Следует остерегаться вводить большие количества пищи.
Компрессы. Различают холодные компрессы и согревающие. Влажные холодные компрессы (примочки) используют в первые часы при ушибах, носовых и геморроидальных кровотечениях, высокой лихорадке: · свернутый в несколько слоев кусок мягкой ткани, смоченный холодной водой, накладывают на соответствующий участок - лоб, переносицу и др.; · поскольку влажный холодный компресс довольно быстро приобретает температуру тела, его необходимо менять каждые 2-3 мин.
При применении холодного компресса в результате местного охлаждения происходит спазм кровеносных сосудов кожи, что сопровождается ограничением воспаления и травматического отёка тканей, уменьшением кровотечения.
Применение согревающего компресса сопровождается местным расширением кровеносных сосудов и увеличением кровообращения в тканях, что оказывает болеутоляющее и рассасывающее действие. Согревающие компрессы используют при лечении различных местных инфильтратов, например, постинъекционных, некоторых заболеваний мышц и суставов. Согревающий компресс может быть сухим или влажным: · сухой согревающий компресс чаще всего предназначается для защиты тех или иных участков тела или головы, например, шеи, уха от действия холода; · влажный согревающий компресс готовят из трех слоёв марли; · вначале на кожу накладывают кусочек мягкой ткани, смоченной водой комнатной температуры и хорошо отжатый; · затем его покрывают куском клеёнки. В последнюю очередь накладывают слой ваты; · каждый последующий слой должен быть несколько больше предыдущего; · сверху компресс фиксируют бинтом; · длительность применения согревающего компресса не должна превышать 12 ч, причем через 6-8 час. производят его смену. При снятии компресса кожу под ним протирают водой или спиртом с последующим высушиванием полотенцем для предотвращения мацерации кожных покровов. Так же применяют полуспиртовый согревающий компресс, внутренний слой которого смачивают разведенным водой этиловым спиртом. Вместо этилового можно использовать салициловый или камфорный спирт, слабый раствор уксуса. Противопоказаниями для наложения согревающих компрессов служат различные кожные заболевания (дерматиты, фурункулы) и нарушения целостности кожного покрова.
Горчичники. Применение порошка горчицы основано на том, что выделяющееся при его соприкосновении с водой эфирное масло, вызывая раздражение рецепторов кожи, приводит к рефлекторному расширению кровеносных сосудов, чем достигается болеутоляющий эффект и рассасывание некоторых воспалительных процессов. Горчичник можно приготовить самостоятельно: · для этого порошок горчицы смешивают в равных пропорциях с картофельной или пшеничной мукой и добавляют воду до получения однородной массы тестообразной консистенции, которую затем наносят ровным слоем на кусок плотной ткани и покрывают марлей или тонкой бумагой; · накладывают горчичники на кожу, предварительно смочив их водой, и снимают через 10-15 мин. При повышенной чувствительности кожи и детям горчичники ставят через папиросную бумагу или марлю. Горчичники применяют при лечении неврологических, простудных заболеваний, при стенокардии. После снятия горчичников кожу протирают теплой влажной салфеткой и рекомендуют больному лежать 10-15 мин. хорошо укутанным одеялом.
Сбор мочи на сахар. · больному дают 3-литровую банку, куда он мочится в течение суток. Моча хранится в прохладном месте. Перед отправлением медсестра измеряет количество, которое записывает в историю болезни, затем палочкой перемешивает мочу, чтобы на дне не оседал сахар, отливает 200 мл. Обязательно пишется «моча на сахар».
Проба по Зимницкому. · берется 8 бутылок; на каждой из них указаны: порядковый номер, время и ФИО больного; · каждые 3 часа в течении суток медсестра предлагает больному помочиться. В ночное время будит его для этого. Первую порцию в 6 час. утра больной выливает, а с 9 час. начинает ее собирать; · если в нужное время больной не помочится, эту бутылку оставляют пустой. Последняя порция мочи должна быть взята в 6 час. утра следующего дня.
Измерение роста. · Используется ростомер. Вертикальная стойка прибора укреплена на площадке, имеет сантиметровое деление, вдоль стойки передвигается горизонтально расположенная планшетка; · обследуемый стоит спиной к стойке, касаясь ее пятками (обувь снята), ягодицами, лопатками и затылком. Голова должна быть в таком положении, чтобы верхний край наружного слухового прохода и угол глаза были на одной горизонтальной линии; · планшетку опускают на голову и отсчитывают деление на шкале по нижнему краю планшетки. Взвешивание. · Производят на медицинских весах. Взвешивают при поступлении в лечебное учреждение, затем – не реже одного раза в неделю; · должно производиться в одних и тех же условиях: натощак, в нательном белье, после освобождения мочевого пузыря и, по возможности, кишечника. Тяжелобольным можно сидя, первоначально взвесив стул; · больной становится на площадку весов, затвор закрывают. Затем его открывают и передвигают грузы весов влево, пока обе планшетки не станут вровень. После наступления равновесия затвор опускают и, складывая показатели верхних и нижних планок, получают массу тела больного. Подготовка кожных покровов больного к операции. Предварительная подготовка места предполагаемого операционного разреза (операционное поле) начинается накануне операции и включает: · общую гигиеническую ванну; · смену белья; · сбривание волос сухим способом в области операционного поля, непосредственно перед операцией (не более чем за 6 часов); · после сбривания волос кожу протирают спиртом. Затем кожу в области операции обрабатывают уже на операционном столе по Гроссиху – Филончикову.
II. Асептика и антисептика.
Укладка перевязочного материала и белья в биксы и подготовка их к стерилизации. Перевязочный материал и операционное белье укладывают в биксы. При отсутствии биксов допускается стерилизация в полотняных мешках.
Виды укладок: · универсальная. В бикс помещают различный материал (вату, салфетки, тампоны и др.) предназначенный для небольшой по объему операции (аппендэктомия, грыжесечение и др.); · целенаправленная. В бикс закладывают только тот материал и белье, которые потребуются для выполнения какой либо конкретной операции, например, резекции легкого; · видовая. В бикс укладывают какой-то один вид перевязочного материала или белья, например салфетки.
Укладка бикса: · проверяют исправность бикса, затем на его дно помещают большую пеленку, концы которой располагаются снаружи; · различный перевязочный материал (шарики, салфетки и др.) укладывают строго по секторам. Укладывание производится рыхло для обеспечения доступа пара; · эффективность стерилизации проверяют путем закладки в биксы (термометров, тугоплавких веществ, пробирок с тест-микробом или индикаторов), бикс закрывают крышкой и защелкивают на замок; · на бирке, закрепленной на рукоятке бикса, указывают название хирургического отделения, материала, а после стерилизации – дату ее проведения и фамилию человека, осуществлявшего стерилизацию.
При стерилизации в мешке: · перевязочный материал или белье укладывают неплотно, мешок завязывают тесемками. Мешок опускают в другой такой же и завязывают; · при использовании материала санитарка развязывает верхний мешок, разводит его края и сдвигает книзу. Операционная сестра развязывает внутренний мешок стерильными руками и берет необходимый материал.
Рис. 2. Бикс Шеммельбуша. Рис. 3. Стерилизатор.
Контроль стерилизации. Контроль за стерильностью материала проводится двумя способами. · прямой способ – бактериологический; посев с перевязочного материала и белья или использование бактериологических тестов. Посев производят следующим образом: в операционной вскрывают бикс, маленькими кусочками марли, увлажненной изотоническим раствором хлорида натрия, несколько раз проводят по белью, после чего кусочки марли опускают в пробирку, которую направляют в бактериологическую лабораторию. Для бактериологических тестов используют пробирки с известной спороносной непатогенной культурой микроорганизмов, которые погибают при определенной температуре. Пробирки вкладывают в глубь бикса, по окончании стерилизации извлекают и направляют в лабораторию. Отсутствие роста микробов свидетельствует о стерильности материала. Прямой метод используется для периодического контроля один раз в 7-10 дней. · непрямой способ контроля стерильности материала применяют постоянно при каждой стерилизации: для этого используют вещества с определенной точкой плавления: бензойную кислоту (120°С), резорцин (119°С), антипирин (110°С). Пробирки с тугоплавким веществом помещают в центре у дна бикса и вверху бикса.
В последнее время используют бумажный индикаторный контроль, цвет которого меняется от белого до фиолетового при температуре более 130-132С. В сухожаровых стерилизаторах используют порошкообразные вещества с более высокой точкой плавления: аскорбиновую кислоту (187-192°С), янтарную кислоту (180-184°С), пилокарпина гидрохлорид (200°С), тиомочевину (180°С).
Обработка перчаток. После использования перчатки погружают в 1% раствор хлорамина на 30 минут. В случае загрязнения перчаток кровью, их погружают в 3% хлорамин на 60 минут, затем: · промывают проточной водой и погружают в моющий раствор «А» или «Б» на 15 мин.; · ополаскивают в дистиллированной воде; · просушивают, пересыпают тальком каждую пару перчаток, заворачивают каждую перчатку в марлю. Затем все укладывают в бикс; · стерилизуют в автоклаве при давлении 1,1атм.-30 мин., при 1,5атм.-15мин.
Техника одевания перчаток. · Операционная сестра растягивает 2-4 пальцами, подведенными под слегка вывернутые края перчатки, расположив ее таким образом, чтобы «большой палец» перчатки был обращен к хирургу; · после того как хирург поместил правильно свои пальцы кисти в перчатке, операционная сестра надевает ее на предплечье; · в таком же порядке одевается другая перчатка.
III. Обезболивание. Подготовка принадлежностей для интубации трахеи. Следует помнить, что интубация трахеи предусматривает применение релаксантов, а это в свою очередь – проведение ИВЛ. На наркозном столике должны находиться следующие инструменты и медикаментозные средства:
Инструменты: · роторасширитель; · языкодержатель; · корнцанг; · стерильные шприцы; · воздуховоды; · почкообразный лоток; · ножницы; · липкий пластырь; · ларингоскоп; · набор интубационных трубок; · катетер для отсасывания слизи и гноя из дыхательных путей; · тонометр; · фонендоскоп; · стерильные марлевые салфетки;
Медикаменты: · дикаиновая мазь на глицериновой основе; · сердечно-сосудистые и дыхательные аналептики; · препараты для вводного наркоза; миорелаксанты.
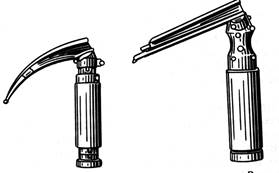
Рис. 7. Интубационные трубки. Рис. 8. Воздуховоды. Рис. 9. Ларингоскопы с изогнутым и прямым клинком (зеркалом).
Рис. 10. Моменты интубации. Подготовка необходимых препаратов и сбор системы для внутривенного наркоза. Подготовка системы для внутривенных вливаний. Методика: · установить флакон на столе, обработать колпачок дезраствором; · проколов воздуховодом колпачок флакона, установить флакон на штатив на уровне 1,5-2м от пола; · снять предохранительный колпачок с иглы, удерживая иглу выше флакона; · открыть зажим (препарат медленно заполняет систему); · медленно опустить иглу (система заполняется более полно); · пережать периферический отдел системы; · опустить иглу вниз (препарат заполняет систему наполовину); · отпустить периферический отдел-препарат вытесняет воздух; · произвести слив препарата, с целью полного вытеснения пузырьков воздуха; · закрыть зажим; · надеть предохранительный колпачок на иглу. Как правило, система заполняется физраствором или 5% раствором глюкозы. При капельном методе внутривенного наркоза наркотический препарат вводят непосредственно во флакон с раствором. При фракционном методе внутривенно определенными дозами вводят наркотический препарат по 3-5 мл. Между этими введениями в вену капается физиологический раствор или 5% раствор глюкозы, что позволяет значительно удлинить наркоз.
Препараты для внутривенного наркоза: кетамин, пропанидид, натрия оксибутират, гексенал, деприван.
Наложение давящей повязки. Наложение давящей повязки на область кровоточащей раны способствует повышению внутритканевого давления и уменьшению просвета поврежденных сосудов, что приводит к образованию тромбов в них. Техника наложения давящей повязки: · на рану кладут несколько слоев стерильной марли, а поверх – слой стерильной ваты, который вместе с марлей плотно фиксируют круговым бинтованием.
Комбинированные методы. · Одновременное применение различных способов остановки кровотечения для усиления действия гемостаза. Например, при паренхиматозном кровотечении одновременное применение различного вида швов и биологических тампонов.
Определение группы крови. Проводят при температуре +150С - +250С по стандартным изогемагглютинирующим сывороткам: · под соответствующими обозначениями группы крови на тарелку наносят стандартные изогемагглютинирующие сыворотки I (бесцветная), II (голубая), III (розовая) групп крови (титр 1:32) в объеме 0,1 мл (одна большая капля около 1 см в диаметре); · наносят две серии сывороток каждой группы; · шесть капель исследуемой крови (величиной примерно с булавочную головку) по 0,01 мл; · последовательно переносят сухой стеклянной палочкой на пластину (тарелку) в шесть точек, каждую рядом с каплей стандартной сыворотки (соотношение кровь: сыворотка равно 1:10); · осторожно перемешивают разными палочками (или уголками предметных стекол); · после перемешивания тарелку периодически покачивают; · агглютинация начинается в течение первых 10-30 сек., однако наблюдают до 5 минут ввиду возможности поздней агглютинации; · в те капли, где агглютинация произошла, добавляют по одной капле изотонического раствора хлорида натрия (проверка на ложную агглютинацию).
Оценка результата: · все три сыворотки в обеих сериях не дают агглютинацию – I (0) группа крови; · реакция отрицательна с сыворотками II (А) группы и положительна с I (0) и III (В) группами - II (А) группа крови; · реакция отрицательна с сыворотками III (В) группы и положительна с I (0) и II (А) группами – III (В) группа крови; · реакция во всех шести сыворотках положительна – IV (AB) группа крови. Необходима проверка с сывороткой IV(AB) группы. По стандартным изогемагглютинирующим сывороткам и стандартным эритроцитам (перекрестный способ): · кровь берут в сухую пробирку (из вены), центрифугируют или оставляют в покое на 20-30 мин. для разделения на сыворотку и эритроциты; · на маркированную тарелку пипеткой в 6 ячеек наносят по одной большой капле сыворотки исследуемой крови из пробирки (0,1 мл), а рядом с ними – по одной малой капле (0,01 мл) стандартных эритроцитов I(0), II(А), III(В) групп по две серии; · дальнейшие мероприятия проводятся аналогично методу с использованием стандартных изогемагглютинирующих сывороток. Реакция со стандартными сыворотками проводится параллельно.
Оценка результатов (оценивают обе реакции): · отсутствие агглютинации с эритроцитами I(0)группы и наличие ее с эритроцитами II(А) и III(В) групп – кровь I(0) группы; · отсутствие агглютинации с эритроцитами I(0) и II(А) групп и наличие ее с эритроцитами III(В) группы – кровь II(А) группы; · отсутствие агглютинации с эритроцитами I(0) и III(В) групп и наличие ее с эритроцитами II(А) группы – кровь III(В) группы; · отсутствие агглютинации с эритроцитами всех трех групп – кровь IV(АВ) группы.
С помощью моноклональных антител (цоликлонов): · нанести цоликлоны анти-А и анти-В на белый планшет по одной большой капле (0,1мл) под соответствующими надписями; · рядом нанести по одной малой капле (0,01мл) исследуемой крови; · перемешать и наблюдать за реакцией в течение 2-3 мин.
Оценка результатов: · отсутствие агглютинации с обеими цоликлонами – кровь I(0)группы; · наличие агглютинации с цоликлоном анти-А и отсутствие с анти-В – кровь II(А) группы; · наличие агглютинации с цоликлоном анти-В и отсутствие с анти-А – кровь III(В) группы; · агглютинация с обеими цоликлонами – кровь IV(АВ) группы.
Рис. 28. Методика определения Рис. 29. Интерпретация данных при определении группы крови. групп крови. Определение проб. Проба Штанге: · больной делает 3 средней глубины вдоха и выдоха, после чего задерживает дыхание на глубоком вдохе. Результаты оцениваются следующим образом: 20 сек. - удовлетворительная, 30 сек. - хорошая, 40 сек и более – отличная.
Проба Соабразе: · проводиться аналогичным способом, только больной задерживает дыхание на выдохе: 10, 20, 30 и более секунд соответственно удовлетворительная, хорошая, отличная. Симптом Троянова-Тренделенбурга: · больной укладывается на спину. Приподнимается кверху исследуемая нижняя конечность больного; · поглаживанием в проксимальном направлении голени и бедра добиваются спадения вен; · накладывается жгут на верхнюю треть бедра и больной становится на ноги; · в этом положении снимается жгут. Если подкожные вены ретроградно быстро заполняются кровью, то это указывает на недостаточность венозных клапанов. Симптом Дельбе-Пертеса (маршевая проба): · больной укладывается на спину, приподнимается кверху исследуемая нижняя конечность; · поглаживанием в проксимальном направлении голени и бедра добиваются спадения вен; · накладывается жгут на верхнюю треть бедра, удерживая жгут рукой, больной ходит по палате. Если подкожные вены остаются спавшимися, то проходимость глубоких вен хорошая. Б, В – абсолютной. Исследование суставов. · Описать контуры сустава. · Охарактеризовать состояние кожного покрова и тканей над суставом, местную температуру, болезненность при пальпации и ее локализацию. · Умение определить объем активных и пассивных движений в суставе. · Применяют специальные приемы. «Баллотирование надколенника» - производится сжатие ладонями с боковых поверхностей надколенника и при наличии жидкости он «всплывает», толчкообразными движениями больших пальцев, не прекращая сжатия, надколенник смещают кзади, при этом ощущается его стук о подлежащую кость. Симптом «выдвижного ящика» - конечность согнута в коленном суставе под прямым углом, а стопа опирается на кровать. Исследуемый охватывает верхнею треть голени сзади и пытается выдвинуть ее кпереди и наоборот.
Исследование живота. Проводится в положении больного стоя или лежа. · Цвет кожного покрова живота. · Форма живота (правильная, патологическая – шарообразная, «лягушачья», каплеобразная, «доскообразная»). · Симметричность живота. · Участие в акте дыхания. · Состояние пупочного кольца (втянут, сглажен, выпучен). · Деление живота на области: верхняя - горизонтальная линия проводится через нижние точки реберных дуг, нижняя – через передние верхние ости подвздошных костей. Образуется три области: эпигастральная, мезогастральная, гипогастральная. Двумя вертикальными среднеключичными линиями, каждая из этих областей делится на дополнительные три области: собственно эпигастральная, правая и левая подреберные области; пупочную, правую и левую боковые (фланки) области; надлонную, правую и левую пахово-подвздошные области. · Симптом Щеткина- Блюмберга: болезненность при относительно быстром отнятии кисти после давления на брюшную стенку. Практические навыки по овладению методикой исследования жизненно-важных систем (сердечно-сосудистой, дыхательной, пищеварительной) студенты подробнее изучают на пропедевтике внутренних болезней.
Исследование раны. Обращается внимание на ее локализацию, размеры, форму. Констатируется отделяемое из раны, его характер и запах. Цвет окружающей кожи, ее поверхность. Определяется отек мягких тканей, его выраженность, распространенность и консистенция. Наличие грануляций. При наличии гнойных затеков проводится зондирование раны.
Исследование свища. Характеризуется вид свищевого отверстия, локализация, форма, размеры. Наличие свищевого канала, определяется чем выстлана его стенка. Состояние кожи и мягких тканей вокруг свища. Характер отделяемого из свища. Вид свища (полный, неполный, внутренний, наружный).
VI. Повреждения.
Подготовка гипсовых бинтов для наложения гипсовых лонгет и повязок. · на столе раскатывают марлевый бинт; · насыпают на него порошок гипса и втирают ладонью так, чтобы он тонким слоем закрыл весь бинт; · наполненный бинт складывают в рыхлые рулоны; · бинт погружают в теплую воду до выхода пузырьков; · слегка отжимают.
Наложение лонгеты: Осущ
|
|||||||
|
Последнее изменение этой страницы: 2016-04-21; просмотров: 274; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.4.50 (0.014 с.) |