
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
При отсутствии шины Дитерихса для транспортной иммобилизации при переломах бедра можно использовать лестничные шины Крамера.Содержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
- берут 2-3 шины размером 110x10 см и связывают их таким образом, чтобы вышла одна шина длиной от подмышечной ямки к внешнему краю стопы; - вторую шину накладывают от ягодичной складки по задней поверхности поврежденной конечности до пятки, где ее загибают под прямым углом к пальцам; Для большей прочности можно наложить и третью шину Крамера по внутренней поверхности конечности от промежности к внутреннему краю стопы; - в участке суставов и костных выступов следует подложить ватно-марлевые прокладки, после чего шины фиксируют с помощью спиральной бинтовой повязки от участка щиколоток к подмышечной
б) При переломе голени транспортную иммобилизацию осуществляют с помощью лестничных шин Крамера. - шину Крамера с мягкой ватной прокладкой хорошо моделируют по - длина шины должна быть от ягодичной складки по задней - шину осторожно укладывают по задней поверхности поврежденной конечности, а по бокам добавляют еще две шины (лестничные или деревянные); - в области суставов и костных выступов следует проложить ватно-марлевые прокладки, после чего шины фиксируют с помощью спиральной бинтовой повязки от участка щиколоток к верхней трети бедра, а стопу фиксируют 8-образной повязкой.
в) При переломе костей стопы транспортная иммобилизация осуществляется, как правило, лестничной шиной Крамера. - используется шина длиной от верхней трети голени к кончикам пальцев; - шина моделируется по изгибам задней поверхности конечности и сгибается в области пятки под прямым углом; - в области щиколоток подкладывают ватно-марлевые прокладки и шину фиксируют бинтовой повязкой от кончиков пальцев к верхней трети голени.
При отсутствии стандартных транспортных шин для иммобилизации можно использовать разнообразные подручные предметы: доски, хворост, лыжи, ветки и др. Также можно поврежденную конечность прибинтовать в нескольких местах к здоровой ноге.
Люмбальная (спинномозговая) пункция
Люмбальной пункцией называется манипуляция, при которой производится введение тонкой иглы в пространство, в котором циркулирует спинномозговая жидкость. Это необходимо как для дальнейшего исследования ликвора, так и для введения в субарахноидальное пространство различных препаратов. Процедура незаменима в некоторых случаях, может проводиться врачами нескольких специальностей. И хоть в том месте, куда вводится игла, уже нет спинного мозга, пункция сопряжена с определенными рисками. Показания Люмбальная пункция выполняется по абсолютным и относительным показаниям. К абсолютным относят:
Относительными показаниями к проведению люмбальной пункции считают:
Противопоказания Спинномозговая пункция является довольно простой манипуляцией, но она сопряжена с определенными рисками вследствие таких условий:
Поэтому поясничную пункцию противопоказано выполнять в таких случаях:
· подозрение на смещение головного мозга (его структуры могут оказаться сдавленными костными образованиями черепа, что смертельно опасно); · при том виде гидроцефалии, которая развилась вследствие препятствия нормальному току ликвора (окклюзионная форма); · при выраженном отеке мозга; · если имеется объемный процесс в полости черепа (опухоль, гематома); · при сниженной свертываемости крови (вследствие патологических процессов или постоянного приема антикоагулянтов); · при инфекционных процессах (фолликулит, пролежни, фурункулез) в поясничной области. Последние два противопоказания являются относительными. Это значит, что в случае прямой опасности для жизни пациента, пункцию следует проводить не смотря ни на что. Осложнения В очень редких (1-5: 1000) случаях проведение люмбальной пункции может осложниться:
Техника проведения
Пункцию субарахноидального пространства могут проводить в положении пациента лежа или сидя. Выполняется она на том уровне позвоночника, где уже нет спинного мозга. При выборе положении сидя пациент должен сесть ровно и согнуть спину, но так, чтобы позвонки располагались по одной линии (его поддерживает помощник врача). При выборе лежачего положения пациенту нужно лечь на бок, колени согнуть, подтянуть к груди, обхватить их руками, голову привести к грудине («поза эмбриона»). В этом случае помочь принять правильное положение также поможет помощник врача. Врач обрабатывает руки в перчатках, трижды обрабатывает спину пациента (первый и третий раз – спиртом, второй – йодсодержащим раствором), высушивает ее стерильной салфеткой. Далее определяется место пункции путем прощупывания межпозвонковых промежутков на уровне костных ориентиров. У детей пункция выполняется на уровне между 4 и 5, у взрослых – между 2 и 3 позвонками поясницы. В выбранный промежуток внутрикожно, а затем подкожно вводят раствор анестетика (1% лидокаин или 0,5% новокаин), после этого этот же препарат вводят глубже с помощью обычного шприца. Далее иглу шприца вынимают, ждут 2-3 минуты с целью обеспечения нечувствительности тканей, затем производят вкол с последующим продвижением внутрь специальной пункционной иглы. Введение люмбальной иглы сопровождается у врача определенными ощущениями, ориентируясь на которые, он вынимает из иглы мандрен. Пункция субарахноидального пространства сопровождается истечением из иглы ликвора, несколько миллилитров которого берут на лабораторные исследования. Что ощущает пациент Для пациента болезненным является первый укол, с помощью которого вводится анестетик. Само введение лидокаина чувствуется как «онемение» или «распирание» (ощущения сравнимы с анестезией, проводимой для осуществления стоматологических манипуляций). Последующий вкол люмбальной иглы в кожу должен быть безболезненным, давление в спине ощущается только перед попаданием иглы непосредственно в подпаутинное пространство. При задевании нерва человек будет ощущать «прострел» в одной из ног или промежности. При повышенном образовании ликвора и повышении его давления (например, при менингите или энцефалите) после стекания нескольких капель спинномозговой жидкости человек отмечает уменьшение головной боли.
О вирусных менингитах у детей читайте здесь. Результаты пункции О результатах исследования ликвора пациент может узнать уже через час после проведения манипуляции. Микробиологическая же диагностика жидкости (на предмет роста бактерий или обнаружения их генома) проводится в течение 3-5 ней. В норме ликвор имеет такие характеристики:
· бесцветный, прозрачный; · белок: 0, 15-0, 33 г/л; · глюкоза – приблизительно ½ содержания ее в периферической крови; · хлориды: 120-128 ммоль/литр; · количество клеток-лейкоцитов (цитоз): у взрослых – до 10 клеток в 1 микролитре (у детей есть возрастные нормы, у них цитоз чуть выше); · эритроцитов быть не должно; · реакция Панди, Нонне-Апельта – отрицательные.
Скелетное вытяжение Скелетное вытяжение - один из основных методов лечения множественных переломов. Оно обеспечивается стандартным инструментарием и аппаратурой, которые находятся в специально выделенной аппаратной комнате в приемном покое. Наиболее часто скелетное вытяжение используют при лечении переломов конечностей (23,4%): при переломах бедра - 68%, голени - 12,3%, плеча - 4,4%. Каждому третьему пострадавшему с множественными переломами костей нижних конечностей лечение начинают посредством этого метода.
|
||||
|
Последнее изменение этой страницы: 2016-04-19; просмотров: 589; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.15.10.139 (0.007 с.) |


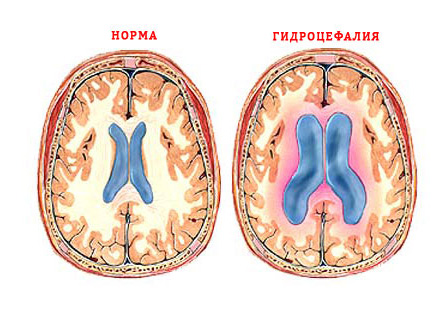

 Узнайте все о синдроме внутричерепной гипертензии. Симптомы и методы лечения.
Узнайте все о синдроме внутричерепной гипертензии. Симптомы и методы лечения.



