Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Первая помощь при несчастных случаяхСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Первая помощь при электротравме и поражении молнией. Наиболее серьезными и опасными для жизни пострадавшего являются общие проявления электротравмы, поражающей нервную систему человека. Пострадавший сразу теряет сознание, у него снижается температура тела, ослабляется сердечная деятельность вплоть до остановки сердца, происходит нарушение дыхания. Могут наступить тонические сокращения мышц, параличи. При поражении молнией общие нарушения более значительны: при легком поражении могут наступить лишь обмороки, глухота, головокружение, слабость и нервное потрясение; при тяжелом - пострадавший бледен, без сознания, кожные покровы холодные, зрачки расширены и на свет не реагируют, пульс и дыхание отсутствуют. Наступает картина кли-
нической смерти. Местно имеются ожоги или "знаки" тока, молнии. Прежде всего надо прекратить воздействие тока на пострадавшего. Для этого выключают ток из всей сети (рубильник, выключатель, пробки), от пострадавшего отводят электрические провода сухой веткой, палкой, заземляют их. Браться голыми руками за провод и за пострадавшего, еще не отделенного от проводов, нельзя. Предварительно нужно изолировать себя: встать на резиновый коврик, сухую доску, на руки надеть резиновые или кожаные перчатки или обмотать руки шерстяной, шелковой или другой тканью, являющейся плохим проводником электрического тока. Если нужно пересечь электрошнур, то пересекают только каждый провод в отдельности, и делают это специальными кусачками с изолированными ручками. Провод можно пресечь и топором с сухой деревянной ручкой. Если же пострадавший находится на высоте (лестнице, мачте, столбе), надо принять меры, предупреждающие травму при его падении. . При легкой степени поражения (кратковременная потеря сознания, обморок, головные боли, судорожные сокращения мышц) пострадавшему создают покой, стараются его согреть, дают теплое питье, капли Зеленина, настойку валерианы и доставляют в лечебное учреждение. При этом надо помнить, что общее состояние может внезапно ухудшиться вплоть до остановки сердца. Совершенно недопустимо зарывание пострадавших в землю - это грозит смертельным исходом! При местных поражениях накладывается повязка. Реанимационные мероприятия необходимо выполнять до прибытия врача или машины "скорой помощи". Если сердечная деятельность восстановлена, то появляется пульс, больной розовеет, но искусственное дыхание нужно продолжать до полного восстановления самостоятельного дыхания. Транспортировка пораженного производится в положении лежа, пострадавший должен быть тепло укрытым. При этом надо быть особенно внимательным и следить за пульсом и дыханием больного, так как ухудшение состояния может наступить в любую минуту и оказывающие помощь должны быть готовы к проведению в пути искусственного дыхания "рот в рот", а также к наружному массажу сердца. Первая помощь при утоплении, удушении. В результате прекращения поступления кислорода к клеткам головного мозга через кровь и легкие спустя две-три минуты наступает кислородное голодание, а затем развивается гибель головного мозга, наступает остановка сердца и смерть. Асфиксия (удушье) может развиться вследствие сдавления воздухоносных путей петлей, руками (удушение), при заполнении трахеи или легких водой (утопление). Однако она может наступить и при попадании в трахею и бронхи инородных предметов (чаще это происходит у детей), рвотных масс, слизи, в результате западения языка (при наркозе, бессознательном состоянии) и т. д. Причинами несчастных случаев на воде чаще всего является неумение плавать (хотя часто тонут и умеющие хорошо плавать), пребывание в воде лиц в нетрезвом состоянии, купание детей без присмотра взрослых в запрещенных зонах, а также неумелое пользование аппаратурой для подводного плавания. Следствием последнего является нарушение режима погружения на глубину и всплытия на поверхность, потеря сознания из-за нехватки кислорода и избытка углекислого газа при слишком долгом нахождении человека под водой. При извлечении утопающего из воды следует быть осторожным. Захватив тонущего под мышки или за волосы, перевернув его лицом вверх, плывут к берегу, не давая ему при этом захватить себя. Кожные покровы у пострадавшего могут быть бледными или синими (последние встречаются гораздо чаще). У утонувших, имеющих бледные кожные покровы, в легких и дыхательных путях жидкости не бывает. Асфиксия у них наступает вследствие сильного сокращения мышц глотки и верхних дыхательных путей при первом глотке воды. Очевидно, чувство страха здесь играет главенствующую роль. У утонувших, имеющих синий оттенок покровов, изо рта и полости Носа выделяется большое количество воды, иногда в виде пенистой жидкости. Пострадавшего, который только наглотался воды, но не потерял сознания, надо освободить от одежды, вытереть тело досуха, укутать и дать согреться. При этом возможны рвота и об-Мррочное состояние. Если рвоты не было, желательно вызвать раздражением корня языка и задней части глотки.
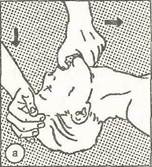
При потере сознания помощь должна быть оказана сразу же при извлечении пострадавшего из воды, на берегу. У утонувшего с си-нюшностью необходимо удалить жидкость из дыхательных путей и желудка отсасыванием или сдавливанием грудной клетки и живота. С этой целью его кладут на колено человека, оказывающего помощь, лицом вниз, чтобы голова была ниже грудной клетки (рис. 38) и, обмотав любым куском материи указательный палец, удаляют из полости рта и глотки песок, водоросли, слизь и пр. Затем несколькими энергичными движелиями, сдавливающими грудную клетку, стараются удалить воду из трахеи и бронхов. Следует знать, что у утонувших паралич дыхательного центра наступает через четыре-пять минут, а сердечная деятельность может сохраниться в течение 15 мин. После разжимання челюстей и освобождения воздухоносных путей от воды, ила пострадавшего укладывают на ровную, твердую поверхность и, если дыхание не восстановилось, немедленно приступают к выполнению искусственного дыхания "рот в рот" или "рот в нос", при этом прикрывают губы рта пострадавшего марлевой салфеткой, куском бинта (рис. 39, а, б, в). При отсутствии сердечной деятельности необходимо одновременно проводить наружный массаж сердца. Выполнять реанимацию легче и эффективнее вдвоем: один делает массаж сердца, другой - искусственное дыхание. Искусственное дыхание и массаж необходимо проводить длительно, в течение нескольких часов, до тех пор, пока не восстановится самостоятельное дыхание и нормальная сердечная деятельность нли же не появятся признаки биологической смерти: трупные пятна, трупное окоченение и др. Оживление утонувших с синюшным оттенком кожи может наступить после пребывания их под водой в течение пяти минут, иногда несколько больше, а утонувших с бледным оттенком кожных покровов после более длительного пребывания под водой - 10 и более минут. При этом большое значение имеют такие факторы, как чистота, температура, состав воды. Так, в холодной и чистой воде время наступления клинической, и затем биологической смерти удлиняется и повышается шанс1 на спасение утопающего. Немаловажное значение имеют возраст, состояние алкогольного опьянения, наличие сердечно-сосуди^ стых заболеваний, тренированность и пр. Наряду с выполнением первой помощи необходимо принять все меры к быстрейшей доставке пострадавшего в лечебное учреждение, где будут продолжены реанимационные мероприятия. Во время транспортировки следует непрерывно проводить искусственное дыхание и массаж сердца. Аналогично должна быть оказана помощь и при удушении: ликвидируется причина сдавливания воздухоносных путей, удаляются инородные тела из полости рта и носоглотки, затем приступают к искусственному дыханию и проведению массажа сердца. При этом может иметь место отек гортани: шумное затруднение дыхания, удушье, возбуждение, кожные и слизистые покровы синюшные, В таких случаях накладывается холодный компресс на наружную поверхность шеи, к ногам кла- дут грелки, тепло, делают горячие ножные ванны. Если это произошло в помещении, необходимо открыть окно, обеспечить приток свежего воздуха пострадавшему. Первая помощь при отравлении угарным газом. При отравлении угарным газом происходит расстройство кислородного обмена в организме, приводящее к кислородному голоданию головного мозга. Отравление угарным газом (СО) возможно в домашних условиях (при несвоевременно закрытых печных заслонках, при утечке газа). На производстве отравление этим газом происходит при использовании его для синтеза ряда органических веществ - ацетона, фенола, метилового спирта и др., в гаражах - при плохой их вентиляции, в непроветренных, вновь окрашенных помещениях. Ранние и первые симптомы такого отравления - головная боль, тяжесть в голове, тошнота, рвота, шум в ушах, головокружение, сердцебиение. Затем появляется мышечная слабость, сонливость, одышка, потеря сознания. В это время наблюдается бледность кожных покровов с проявлением ярко-красных пятен по всему телу. При дальнейшем вдыхании угарного газа дыхание становится поверхностным, появляются судороги и потерпевший погибает от паралича центра дыхания. Необходимо немедленно вынести пострадавшего из помещения, где есть угарный газ, или, в крайнем случае, открыть окна и двери, устроив сквозняк. Очистить полость рта и глотки от слизи. Для ликвидации последствий отравления надо хорошо растереть тело пострадавшего, приложить грелки к ногам, периодически давать вдыхать пары нашатырного спирта. При слабом, поверхностном дыхании или при его остановке необходимо срочно начать искусственное дыхание, массаж сердца и продолжать их до появления самостоятельного дыхания или до появления признаков биологической смерти. Все пострадавшие от тяжелого отравления угарным газом подлежат госпитализации и лечению в стационаре (токсикологический центр), так как возможно наступление тяжелых осложнений со стороны легких, нервной системы и других органов в более отдаленном периоде. Первая помощь при ожогах, обморожениях, замерзании. При действии на ткани нашего тела пламени, раскаленных твердых предметов и горячих жидкостей возникают термичес-кие ожоги; при воздействии на них различных химических соединений (кислот, щелочей, йодных настоек, фосфора и пр.) появляются химические ожоги; при взрыве ядерных бомб, сильной радиации - лучевые ожоги. Тяжесть поражения при термических ожогах зависит от воздействия высокой температуры, его длительности, обширности поражения и локализации ожога. Особенно тяжелые ожоги вызывают пламя и пар, находящийся под давлением. В таких случаях возможны ожоги полости рта, носа, трахеи и других органов. В практике чаще наблюдаются ожоги рук, ног, глаз, реже - туловища и головы. Тяжесть ожога во многом определяется глубиной поражения тканей и распространенностью по поверхности тела. В зависимости от тяжести местного поражения различают четыре степени ожогов. I степень - самая легкая. Она характеризуется покраснением кожи, припухлостью, болезненностью, воспалительными явлениями. Эти признаки исчезают через три-пять дней, в области ожога остается лишь пигментное пятно, иногда наблюдается шелушение кожи. При ожоге II степени сильная боль в местах ожога сопровождается интенсивным покраснением кожи, отслоением эпидермиса и образованием пузырей, наполненных прозрачной или слегка мутноватой жидкостью. В этих случаях не происходит поражения глубоких слоев кожи и тканей, поэтому, если инфицирования ожогов поверхности не произойдет, через пять-семь дней наступает заживление. При инфицировании пузырей заживление затягивается и на их месте образуются рубцы. Ожоги III степени характеризуются омертвением более глубоких тканей с захватом всех слоев кожи. При этом образуется плотный струп, под которым располагаются поврежденные и омертвевшие ткани. На месте поражения развивается молодая ткань с образованием грубого звездчатого рубца. Ожоги IV степени возникают при воздействии на ткани очень высоких температур (пламени). Это самая тяжелая форма ожога, при которой наступает обугливание (поражение кожи, мышц, костей и др.). Заживление ожогов III и IV степени
происходит очень медленно и требует хирургического лечения пересадки кожи. Ожоги, занимающие около 16% поверхности тела, вызывают только местные изменения, более обширные поражения сопровождаются тяжелыми общими явлениями, обусловленными, с одной стороны, изменениями в центральной нервной системе - болевой шок, с другой - изменениями крови и нарушениями функций внутренних органов - интоксикация (всасывание токсинов, продуктов распада тканей). При воспламенении одежды прежде всего нужно потушить пламя, накинув на горящего одеяло, половик, плащ и др. и плотно прижать его к телу. Тлеющую одежду обливают водой. Выносить пострадавшего из очага поражения, снимать с него одежду необходимо осторожно (для ускорения процедуры ее разрезают), чтобы не нарушить целостность кожных покровов. Не надо отрывать прилипшие в области ожога части одежды, их осторожно обрезают вокруг места приклеивания к коже. Снимать всю одежду не рекомендуется, особенно в зимний период года, так как охлаждение усугубляет воздействие общих травм на организм и способствует наступлению шока. Далее нужно защитить ожоговые поверхности от попадания инфекции. Для накладывания повязок используют стерильные бинты, содержимое индивидуального пакета или хлопчатобумажную ткань, проглаженную горячим утюгом. Повязку можно наложить со спиртом, водкой, раствором перманганата калия (марганцовки). При этом следует помнить, что нельзя смазывать ожоговую поверхность каким-либо жиром (вазелином, животным или растительным маслом и др.), так как эти мероприятия затруднят хирургическую обработку и могут внести инфекцию в рану. Не следует также прокалывать пузыри и снимать их. Больного нужно уложить так, чтобы он меньше всего чувствовал боль, тепло укрыть. Хорошо дать ему выпить теплого, горячего чая, кофе. При обширных и тяжелых ожогах нужно постараться быстрее завернуть его в простыню и организовать транспортировку в лечебное учреждение. Перевозят больного с обширными ожогами крайне осторожно, уложив на ту часть тела, которая не повреждена (на бок, спину). Для безболезнен- ного перекладывания под пострадавшего заранее можно подложить прочную ткань или одеяло, взявшись за которое, его легко перемещают на носилки или в машину. До транспортировки в больницу необходимо произвести иммобилизацию обожженных участков тела так, чтобы они находились в максимально растянутом состоянии. Например, при ожоге внутренней поверхности локтевого сгиба конечность фиксируется в разогнутом положении, при ожоге задней поверхности локтя рука фиксируется согнутой в локтевом сгибе, а при ожоге ладонной поверхности кисти - в положении максимального разгибания кисти и пальцев. Пострадавшие с небольшими по площади ожогами I и II степени могут сами прийти в лечебное учреждение. При ожоге от действия высокой температуры в домашней обстановке или в местах, где имеется вода, нужно сразу после получения ожога поместить обожженное место под струю холодной воды или погрузить в холодную воду на 15-20 мин. Оказание первой помощи при химических ожогах зависит от вида химического вещества, вызвавшего ожог. При ожогах кислотами (кроме серной) поверхность кожи в течение 15-20 мин обмывают струей холодной воды (серная кислота при взаимодействии с водой выделяет тепло, и это усугубляет ожог), затем ее обрабатывают раствором щелочи (1 чайная ложка соды на стакан воды, мыльная вода). Место ожога, вызванного щелочами, тоже необходимо сначала обмыть под струей воды, затем нейтрализовать слабыми растворами кислот (2%-й раствор уксусной или лимонной кислоты). Действие фосфора вызывает комбинированный ожог, так как происходит химическое и термическое воздействие на кожу. Поэтому обожженную часть тела лучше погрузить в воду и палочкой, ватой или бинтом удалить кусочки фосфора. После обмывания водой обожженную поверхность обрабатывают пятипроцентным раствором медного купороса и затем на пораженную поверхность накладывают сухую стерильную повязку (можно использовать обычный нестерильный бинт). Применять жир, мази противопоказано, так как они способствуют быстрому всасыванию фосфора в организм. Места ожогов, полученных от воздействия негашеной известью, нельзя обрабатывать водой, так как происходящая реак- ция усилит тяжесть ожога. Ожоговую поверхность обрабатывают растительным маслом. При этом необходимо удалить все кусочки извести и наложить мазевую повязку. Во всех случаях ожогов хорошо дать пострадавшему обезболивающие средства: анальгин, пенталгин и др. Отморожения в отличие от ожогов, которые появляются при температуре 60°С и выше, могут возникнуть при самых разных температурах (даже при температуре 3-5°С выше нуля). Отморожению способствуют повышенная влажность, тесная обувь, ветер, неподвижное длительное положение тела, алкогольное опьянение, общее ослабление организма, голод и пр. Отморожению чаще подвергаются открытые части тела (нос, уши, щеки) и конечности. В начале отморожения ощущается общее чувство холода, которое затем сменяется онемением. В отмороженном участке тела исчезают боли, теряется всякая чувствительность. Наступившее "обезболивание" делает незаметным продолжающееся воздействие низкой температуры, что и приводит к тяжелым необратимым изменениям в тканях. В зависимости от тяжести различают четыре степени отморожения, каждую из которых можно точно установить только после отогревания пострадавшего и оказания ему помощи. Отморожение I степени характеризуется поражением кожи, носит обратимый характер нарушения кровообращения. Кожные покровы бледные, несколько отечные, чувствительность отсутствует или резко снижена. После отогревания кожа приобретает сине-красный цвет, отечность увеличивается, появляются тупые боли, которые держатся пять-семь дней, затем проходят. Позднее наблюдается зуд кожи и повышенная ее чувствительность даже к незначительному холоду. При отморожении II степени происходит омертвение поверхностных слоев кожи и образование пузырей, наполненных прозрачной или беловатой жидкостью. При отогревании бледные кожные покровы приобретают багрово-синюю окраску, быстро нарастает отек тканей. Кровообращение в области поражения восстанавливается медленно, длительное время сохраняются боли. Кожа в этом месте надолго остается синюшной. Общие признаки при отморожении II степени: повышение температуры, озноб, нарушение сна, плохой аппетит, При отморожении III степени наблюдаются сотрясающий все тело озноб, апатия, ухудшение самочувствия, потливость, отсутствие аппетита. Местные симптомы связаны с нарушением кровообращения и омертвением всех слоев кожи и мягких тканей на различную глубину. Глубина поражения проявляется постепенно. В первые дни отмечается некроз кожи: появляются пузыри, наполненные геморрагической жидкостью темно-бурого цвета. Через три-пять дней развивается поражение глубоких тканей в виде влажной гангрены. Пораженные участки нечувствительны, но боли очень сильно беспокоят пострадавших. Омертвение всех слоев тканей, в том числе и костей, свойственно для IV степени отморожения. При таком глубоком поражении отогреть поврежденную часть тела не удается и она остается холодной и абсолютно нечувствительной. Кожа покрывается пузырями, наполненными черной жидкостью. Отчетливая граница поражения проявляется через 10-15 дней. Поврежденная часть тела чернеет и начинает высыхать (мумифицироваться). Процесс отторжения омертвевшей части тела длится до двух месяцев. Наблюдается резкая слабость, температура, озноб, боли. Необходимо немедленно согреть пострадавшего и особенно отмороженные части тела: перевести больного в теплое помещение, дать горячий чай с вином, кофе. Согревание хорошо проводить и с помощью тепловых ванн, температуру воды которых поднимают постепенно с 20°С до 40°С в течение 20 мин, отмывают отмороженные участки с мылом от загрязнений. Затем отмороженный участок тела растирают шерстяной сухой тканью, смоченной спиртом для восстановления кровообращения, т. е. до появления чувствительности, красноты и ощущения чувства жара. Следует знать, что растирать снегом не рекомендуется, так как льдинки ранят кожу, что способствует инфицированию зоны отморожения. Не следует растирать и массировать кожу при появлении пузырей и отеков. Быстрейшая доставка больного в медицинское учреждение также является оказанием первой помощи. При транспортировке следует принять все меры по предупреждению повторного охлаждения. Если же первая помощь не была Казана до прибытия медицинской бригады, то ее следует ока-в период перевозки больного. Для профилактики возможных случаев отморожения необходимо проводить постепенное привыкание организма к холоду - его закаливание. Во время работы на холоде необходимо усиленное питание, горячее питье, перерывы в работе, отдых в теплом помещении. В холодное время года надо следить за тем, чтобы обувь была нетесная и не пропускала воду. Замерзание. Длительное действие низкой температуры на тело человека приводит к снижению температуры тела, угнетению всех жизненно важных процессов и даже к смерти (замерзание). Пострадавший чувствует холод, озноб, постепенно наступает сонливость, дремота, а затем и глубокий сон. При этом ослабевает дыхание, угнетается сердечная деятельность, наступает окоченение и смерть. Пострадавшего необходимо как можно быстрее поместить в теплое помещение, согреть его. Растереть все тело шерстяной рукавицей или тряпкой, смоченной в спирте. Если потерпевший может глотать, то дать ему выпить горячий чай с вином или кофе. При отсутствии признаков жизни (широкий зрачок, отсутствие сердечных сокращений и дыхания) немедленно начинать реанимационные мероприятия: искусственное дыхание "рот в рот" и наружный массаж сердца. Солнечный удар - это чрезвычайно тяжелое состояние, обусловленное интенсивным и длительным перегреванием головы или всего тела прямыми солнечными лучами. Чаще перегревание под воздействием солнечных лучей наступает у людей, одетых в плотную, темную, тесную одежду, в состоянии алкогольного опьянения, при чрезмерной физической нагрузке, высокой мышечной активности, отсутствии движения воздуха, длительном пребывании на пляже. Температура тела резко повышается до 40°С и выше. Возникают опасные для жизни нарушения обмена веществ, кровообращения, дыхания. Перегревание мозга вызывает ухудшение и замедление кровообращения в нем, возникает отек мозга и очень опасное для клеток центральной нервной системы кислородное голодание. Обычно пострадавшие испытывают недомогание, головную боль, тошноту, нередко рвоту. Могут присоединиться и такие признаки, как страх, расстройства зрения, глотания, в ушах, ощущение "ползания мурашков" в конечностях. Такие больные всегда вялы, малоподвижны, отмечается резкая гиперемия (покраснение) кожи лица, ушей и головы. У некоторых появляется чрезмерная потливость. Возможно учащение дыхания и пульса. Температура тела всегда повышается выше 40°С. При продолжающемся воздействии солнечных лучей дыхание становится более частым и вскоре может совсем прекратиться. Возникают также угрожающие жизни нарушения ритма сердца. В более тяжелых случаях может появиться возбуждение, судороги, потеря сознания, галлюцинации, бред, остановка дыхания и сердца. Первая помощь при солнечном ударе. Пострадавшего немедленно следует переместить в тень. Положить холодный компресс на голову, провести холодное обтирание или обливание тела. При сильной головной боли дать пострадавшему анальгин или амидопирин (взрослому - одну-две таблетки, ребенку - 0,25-0,5 таблетки). При нарушении дыхания и остановке сердца обеспечить проходимость дыхательных путей и проводить искусственное дыхание "рот в рот" или "рот в нос" с сочетанием наружного массажа сердца. В случаях тяжелых проявлений солнечного удара пострадавшего обязательно следует доставить в медицинское учреждение. Предупреждение солнечного удара. Под открытыми солнечными лучами обязательно носите головной убор (светлого цвета), легкую, светлую и просторную одежду. Выполняя физическую работу на солнцепеке, а также во время походов устраивайте частые перерывы, не употребляйте алкогольные напитки и не переполняйте желудок пищей. Целесообразно обильное питье. Тепловой удар может возникнуть при длительном воздействии высокой внешней температуры (жаркие, непроветренные служебные помещения, парные в банях), при работе в тесной и темной одежде в горячих цехах, в состоянии алкогольного опьянения и т. п. При тепловом ударе развиваются те же клинические признаки, что и при солнечном ударе. Помощь оказывается в том же объеме. Госпитализация в тяжелых случаях обязательна, так как при этом состоянии
обычно наступают резкое обезвоживание и почечная недостаточность. Отравления. Отравления (интоксикации) - заболевания, развивающиеся вследствие воздействия на организм токсических доз химических препаратов, растительных ядов и ядов насекомых, бактерий и пр. Различают отравления производственные и бытовые (в зависимости от места и характера их возникновения), случайные и суицидальные (в зависимости от их непосредственных причин), пищевые, лекарственные, профессиональные и пр. (в зависимости от их происхождения). По клиническому течению выделяют острые и хронические. Наибольшее количество острых отравлений наблюдается в быту вследствие широкого распространения сильнодействующих лекарственных средств и других химических препаратов среди населения. Пути поступления токсических веществ в организм различны: через рот (пероральные отравления), дыхательные пути, кожные покровы, слизистые оболочки. Различают местное действие токсических веществ (напр., химические ожоги кожи и слизистых оболочек) и их общее действие при попадании этих препаратов в кровоток. На месте происшествия необходимо прежде всего установить причину отравления, выяснить характер ядовитого вещества, обязательно узнать время принятия яда, путь его поступления в организм, количество принятого яда, его концентрацию в растворе, дозировку в лекарственных препаратах, выяснить, был ли яд принят на голодный желудок или после еды. Бытовые (пищевые) отравления чаще всего бывают вызваны приемом в пищу недоброкачественных продуктов животного происхождения (мяса, рыбы, колбасных изделий, мясных и рыбных консервов, молока и изделий из него - мороженого, крема и пр.). Мясо, рыба могут инфицироваться как в процессе приготовления пищи, неправильного ее хранения, так и при жизни животных. Особенно легко портится измельченное мясо - фарш, паштет, холодец и др. Признаки отравления. Первые симптомы заболевания появляются через два-три часа после приема в пищу зараженного продукта, но в некоторых случаях - через одни-двое суток. Заболевание начинается, как правило, внезапно: недомогание, тошнота, часто повторная рвота, схваткообразные боли в животе, понос, частый жидкий стул с примесью слизи и прожилками крови. Быстро нарастает клиника интоксикации - головная боль, снижение артериального давления, бледность, жажда, учащение и ослабление пульса, поднимается высокая температура (38-40°). Если пострадавшего оставить без помощи, явления отравления будут быстро прогрессировать: нарастает сердечно-сосудистая слабость, возникают судорожные сокращения мышц, дыхание становится поверхностным, наступает смерть. Первая помощь. Оказание неотложной помощи при острых отравлениях предусматривает немедленное выведение яда из организма; срочное обезвреживание яда при помощи противоядий (специальных препаратов, уменьшающих токсическое действие яда), поддержание основных жизненных функций организма. Очень важно как можно быстрее вывести яд из желудка. Для этого больному дают выпить 1,5-2 литра теплой воды с добавлением марганцевого калия (до розового цвета) или небольшого количества пищевой соды (одна ст. ложка на полтора-два литра воды) и вызывают рвоту раздражением корня языка (подальше в полость рта вводятся два-три пальца). Давать обильное питье нужно и при самостоятельной рвоте. При отравлении крепкими спиртными кислотами и щелочами нельзя прибегать к промыванию желудка. В этих случаях для скорейшего удаления инфицированных продуктов и их токсинов необходимо быстро очистить кишечник: больному дают выпить слабительное (две ст. ложки английской соли на полстакана воды или 30-50 мл касторового масла). Можно сделать очистительную клизму теплой водой. Для усиления ее эффекта на один литр воды добавляют две-три ст. ложки поваренной соли. После промывания желудка и кишечника показаны горячий чай, кофе. Прием какой-либо другой пищи запрещается. Больного нужно согреть, обложив грелками и укрыв одеялом. Если пострадавший находится в бессознательном состоя-нии, ему нельзя давать пить воду, так как он может захлебнуть-ся (возможно попадание воды и рвотных масс в трахею, легкие). В таких случаях можно попытаться с помощью медперсо- нала промыть желудок через зонд, который вводится через пищевод. При расстройстве дыхания перед промыванием необходимо оттянуть язык и, придерживая его, тампоном удалить слизь и рвотные массы изо рта и глотки. Если расстройство дыхания является следствием действия яда, находящегося в крови, немедленно приступают к применению искусственного дыхания и наружного массажа сердца. Наиболее эффективная борьба с отравлением - это прием противоядий, которые имеются на некоторых производствах, а также в токсикологических отделениях больниц. Ботулизм -тяжелая пищевая токсикоинфекция, возникающая при употреблении продуктов, содержащих токсины и анаэробные палочки (ОозпчсНит ЬоШПпшт), которая характеризуется симптомами поражения нервной системы. Наибольшую опасность представляет загрязнение продуктов землей и фекалиями. В герметически закрытых консервированных овощах, грибах, фруктах, плохо обработанных термически, палочки ботулизма при хранении в условиях комнатной температуры прорастают. Зараженные консервы, как правило, вздуваются. Наиболее часто бациллами ботулизма заражаются продукты, приготовление которых идет без достаточной горячей обработки - вяленое и копченое мясо, рыба, колбасы, мясные, овощные, рыбные консервы, особенно приготовленные в домашних условиях. Период от момента приема зараженной пищи до начала заболевания чаще небольшой - 10-20 ч., хотя иногда возможно его удлинение до нескольких суток. Признаки. Заболевание развивается остро, появляется сильная головная боль, слабость, недомогание, головокружение, боли в животе, тошнота, повторная рвота, чувство замирания сердца, сухость во рту или, наоборот, слюнотечение. Стул отсутствует, живот вздувается. Температура при этом остается нормальной. Через сутки или двое отмечаются характерные для ботулизма признаки поражения головного мозга - двоение в глазах, косоглазие, может появиться опущение век, паралич мягкого неба. Одновременно или позже присоединяются расстройства глотания, речь становится невнятной. Возникает за- держка мочи, увеличивается вздутие живота. Если не оказать помощь, на четвертые-шестые сутки больной погибает от паралича дыхательного центра и остановки сердца. Первая помощь. Независимо от сроков заболевания лечение начинают с промывания желудка слабым раствором пищевой соды, перманганата калия. Хорошее действие оказывают слабительные средства, очистительные клизмы, обильное горячее питье. Однако нужно знать, что только введение специфической антиботулинической сыворотки является основным и действенным методом лечения при отравлении ботулизмом. Поэтому скорейшая доставка пострадавшего в больницу послужит его спасению. Отравление грибами. Чаще всего отравление происходит такими ядовитыми грибами, как красный или серый мухомор, ложный опенок, бледная поганка, ложный шампиньон и др., а также съедобными грибами в случае длительного и неправильного их хранения. Наиболее ядовита бледная поганка: смертельный исход может наступить от употребления в пищу даже одного гриба. Признаки отравления становятся заметны через один-три часа. На фоне быстро нарастающей слабости появляются головная боль, головокружение, тошнота, рвота, слюнотечение, сильные коликообразные боли в животе. Затем присоединяются понос (нередко кровавый) и симптомы поражения нервной системы: бред, галлюцинации, судороги, расстройство зрения, двигательное возбуждение. В случае тяжелых отравлений, особенно белой поганкой, клиника отравления нарастает быстро: через шесть-восемь часов с момента отравления наступает сильное возбуждение, сменяющееся сонливостью и безразличием. В этот период заметно падает артериальное давление, нарушается деятельность сердца, может появиться желтуха, температура снижается ниже нормальной. При отравлении грибами своевременная и эффективная первая помощь играет первостепенное значение. Она заключается в промывании желудка водой с добавлением перманганата калия (розового цвета) или слабым раствором пищевой соды, даче слабительного (касторового масла или английской соли). Делается очистительная клизма. После этого пострадав-
шего тепло укрывают, дают горячее питье - чай, кофе. Скорейшая госпитализация способствует быстрейшему выздоровлению. Алкогольные отравления. Алкоголь прежде всего поражает центральную нервную систему, вызывая возбуждение, затем угнетение и наркотический сон. Различают три степени алкогольного опьянения: 1) легкое - сохранена способность учитывать окружающую обстановку, лицо покрасневшее, пульс учащенный, походка шаткая; 2) средняя степень опьянения - резкое усиление тех же признаков, нарушение координации движений, выраженное колебание настроения - от буйного веселья до угнетенного состояния; 3) тяжелое опьянение -нарушение способности нормально передвигаться, частая рвота, тяжелый наркозный сон, непроизвольное выделение мочи и кала. Тяжелое отравление алкоголем угрожает жизни, особенно при наличии сопутствующих заболеваний со стороны сердечно-сосудистой системы, печени, почек. Первая помощь. Во время глубокого сна происходит запада-ние языка и как следствие этого - затруднение дыхания. Необходимо повернуть голову набок, произвести туалет полости рта и глотки. При легкой и средней степени отравления можно вызвать рвоту раздражением язычка введенными пальцами. Если человек в сознании, необходимо сделать промывание желудка, да
|
||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-19; просмотров: 574; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.140.188.174 (0.014 с.) |