Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Митральная недостаточность (недостаточность двустворчатого клапана)Содержание книги
Поиск на нашем сайте
Нарушения гемодинамики Первичным нарушением гемодинамики является сужение митрального отверстия, которое образует так называемый 1-й барьер. Когда его площадь составляет менее половины нормальной величины (4—6 см2 у взрослых), кровь может поступать из левого предсердия в желудочек только под действием значительного градиента давления (разница между давлением в полости левого предсердия и левого желудочка). Таким образом, компенсация обеспечивается: 1) повышением давления в левом предсердии и 2) усилением и удлинением его систолы. При относительно небольшом стенозе давление в левом предсердии повышается только при физической нагрузке, когда необходимо обеспечить прирост минутного объёма сердца. Возникновению диастолического градиента давления при этом способствует укорочение периода диастолического наполнения вследствие увеличения частоты сердечных сокращений. Повышение давления в левом предсердии приводит к увеличению давления в легочных венах и капиллярах, что вызывает снижение податливости легких и появление одышки (пассивный венозный застой). Когда площадь отверстия уменьшается примерно до 1 см2, для сохранения нормального минутного объёма сердца в покое требуется значительное повышение давления в левом предсердии — примерно до 25 мм рт. ст. Развивается пассивная (венозная, посткапиллярная) легочная гипертензия, что приводит к увеличению давления в легочной артерии и создает повышенную нагрузку сопротивлением на правый желудочек, вследствие чего развивается его компенсаторная гипертрофия. При возрастании притока крови к левому предсердию, например, при физическом или эмоциональном напряжении, в условиях резко ограниченной пропускной способности митрального отверстия давление в легочных капиллярах повышается настолько, что происходит транссудация жидкой части плазмы крови в альвеолы, то есть отек легких. Эти эпизоды позволяет предотвратить рефлекс Китаева, который состоит в активном сужении легочных артериол в ответ на раздражение барорецепторов при повышении давления в левом предсердии и легочных венах. Защитный эффект этого механизма обусловлен уменьшением притока крови к легким и, следовательно, снижением давления в легочных капиллярах и левом предсердии. Вначале спазм легочных артериол является преходящим, но затем он приобретает стойкий характер. Постепенно присоединяются органические изменения в сосудах в виде утолщения медии и склероза с развитием их облитерации. Возникает устойчивая, так называемая активная, артериальная, или прекапиллярная, легочная гипертензия, которая сопровождается значительным повышением сопротивления легочных сосудов и образует так называемый 2-й барьер.
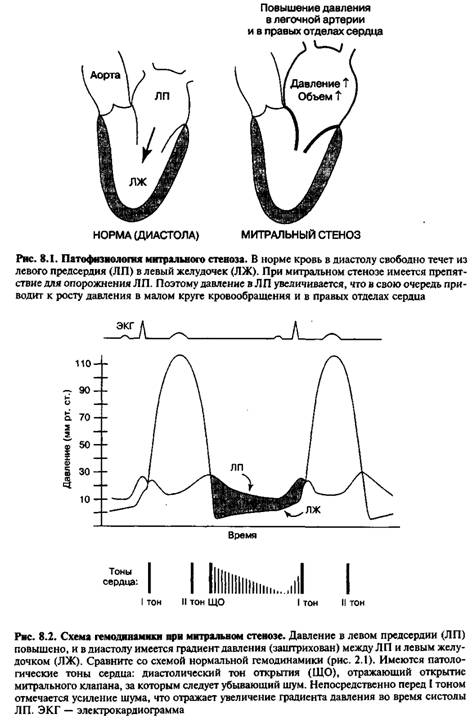
Защитный эффект "2-го барьера" обеспечивается, однако, за счет снижения и фиксации минутного объёма сердца вследствие резкого ограничения притока крови к левым отделам сердца, а также значительной перегрузки сопротивлением правого желудочка. Это, в конце концов, исчерпывает компенсаторные возможности его гипертрофии и приводит к развитию недостаточности с дилатацией желудочка и застоем крови на путях его притока, то есть в большом круге кровообращения. Выраженная дилатация правого желудочка вызывает развитие относительной недостаточности трехстворчатого клапана, а высокая легочная артериальная гипертензия — недостаточность клапанов легочной артерии. Рисунок . Патофизиология митрального стеноза. В норме кровь свободно течёт в диастолу из левого предсердия (ЛП) в левый желудочек (ЛЖ). При митральном стенозе имеется препятствие для опорожнения левого предсердия. Поэтому давление в левом предсердии увеличивается, что в свою очередь приводит к росту давления в малом круге кровообращения и правых отделах сердца.
Рисунок . Патофизиология митрального стеноза. В норме кровь в диастолу свободно течёт из левого предсердия (ЛП) в левый желудочек (ЛЖ). При митральном стенозе имеется препятствие для опорожнения ЛП. В связи с этим давление в ЛП увеличивается, что в свою очередь приводит к росту давления в малом круге кровообращения и в правых отделах сердца.
Рисунок . Схема гемодинамики при митральном стенозе. Давление в левом предсердии повышено, и в диастолу имеется градиент давления (заштрихован) между левым предсердием и левым желудочком. Имеются патологические тоны сердца: тон (щелчок) открытия митрального клапана (ЩО), отражающий открытие митрального клапана, за которым следует убывающий диастолический шум. Непосредственно перед первым тоном отмечается усиление этого шума, что отражает увеличение градиента давления во время систолы левого предсердия.
Клиническая картина Больные митральным стенозом предъявляют ряд характерных жалоб. 1. Одышка. Является основной жалобой. Она возникает вначале только при физической нагрузке, а затем, по мере усугубления стеноза, и в покое, сопровождаясь кашлем. Одышка усиливается в положении лежа, из-за чего больной вынужден занимать положение полусидя или сидя (ортопноэ). Она обусловлена увеличением работы дыхания вследствие уменьшения податливости легких из-за: а) венозного застоя с транссудацией жидкой части плазмы крови из легочных капилляров в интерстициальную ткань и альвеолы; б) прогрессирующего фиброза стенок альвеол. 2. Приступы удушья. Появляются при выраженном митральном стенозе и сопровождаются кашлем. В тяжелых случаях выделяется розовая пенистая мокрота — развивается отек легких. 3. Кровохарканье. Рецидивирующее кровохарканье после одышки является самым частым первым признаком заболевания. Обусловлено разрывом анастомозов между легочными и бронхиальными венами вследствие легочной венозной гипертензии, поэтому особенно выражено при значительном повышении давления в левом предсердии при отсутствии существенной артериальной гипертензии в малом круге кровообращения. Кровохарканье может вызываться также инфарктом легкого, отеком легких и острым бронхитом. При резком повышении сопротивления в сосудах легких эпизоды кровохарканья, как и отека легких, значительно урежаются. 4. Слабость и утомляемость. Обычно резко выражены и обусловлены сниженным и фиксированным минутным объемом сердца. 5. Перебои и сердцебиение. Вначале эпизодические, приступообразные, затем постоянные. Они связаны в основном с суправентрикулярными аритмиями, главным образом мерцательной. Вызывают одышку, которая беспокоит больных значительно больше, чем перебои, из-за чего они часто остаются незамеченными больными. Возникновение постоянной формы мерцания предсердий приводит к резкому ухудшению общего состояния и является поворотным пунктом в течении митрального стеноза. 6. Жалобы, характерные для правожелудочковой недостаточности появляются при повышении общего сопротивления сосудов легких. Больные отмечают периферические отеки, вначале только к вечеру, затем постоянные, и чувство тяжести в надчревной области и правом подреберье. Менее характерны нарушения глотания из-за резкого увеличения левого предсердия и боль в грудной клетке. Она носит характер неспецифической кардиалгии или (реже) стенокардии, которая обусловлена выраженной гипертрофией правого желудочка или сопутствующим коронарным атеросклерозом. Несмотря на то, что ревматический генез порока имеется у подавляющего большинства больных, лишь у части из них в анамнезе можно установить признаки перенесенной острой ревматической лихорадки. В этих случаях свойственные митральному стенозу жалобы появляются постепенно, обычно через 5—20 лет после "атаки", что необходимо для формирования гемодинамически значимого сужения клапанного отверстия. Реже начало заболевания бывает острым: развиваются отек легких, тромбоэмболия или пароксизм мерцательной аритмии. Болезнь довольно быстро прогрессирует и вызывает инвалидизацию в среднем через 2 - 5 лет. У больных пожилого возраста, живущих в экономически развитых странах, темпы прогрессирования болезни более медленные.
Физическое исследование. В стадии развернутых клинических проявлений заболевания при осмотре больные занимают вынужденное положение (ортопноэ). Отмечаются акроцианоз и цианоз лица с характерным синюшным румянцем в области скул ( faсies mitralis ). При высокой легочной гипертензии может определяться усиленная пресистолическая пульсация шейных вен, которая при мерцательной аритмии и особенно развитии относительной недостаточности трехстворчатого клапана исчезает и сменяется систолической (положительный венный пульс). Осиплость голоса - симптом Ортнера возникает в результате сдавления левого возвратного нерва увеличенным левым предсердием. Анизокория - результат сдавления симпатического ствола увеличенным левым предсердием. Характерен pulsus differens вследствие сдавления левой подключичной артерии растянутым левым предсердием. Часто пульс малый из-за низкого минутного объема сердца и аритмичный при развитии мерцательной аритмии. При осмотре и пальпации грудной клетки верхушечный толчок резко ослаблен или не определяется, так как левый желудочек оттесняется кзади гипертрофированным правым. Пульсация правого желудочка во время систолы хорошо заметна под мечевидным отростком и усиливается на вдохе вследствие увеличения его наполнения. Реже она отмечается в третьем-четвертом межреберье у левого края грудины. При высокой легочной гипертензии может пальпаторно определяться (лучше на выдохе) закрытие клапанов легочной артерии во втором межреберье слева. Характерно диастолическое дрожание ("кошачье мурлыканье") — в области верхушки, которое лучше определяется в положении на левом боку после физической нагрузки при задержке дыхания на выдохе. Оно возникает вследствие низкоамплитудных колебаний крови при прохождении через суженное митральное отверстие. Важное диагностическое значение имеют данные аускультации сердца: 1) усиленный, хлопающий, I тон. Он обусловлен ограниченным наполнением кровью левого желудочка, вследствие чего находящиеся на значительном расстоянии друг от друга к началу систолы створки митрального клапана проходят больший путь при смыкании и вследствие гиперкинетического сокращения желудочка движутся быстрее, создавая более сильный и громкий компонент I тона. Непременным условием усиления I тона является достаточная подвижность створок клапана; если из-за грубого фиброза и кальциноза она утрачивается, I тон теряет свою звучность; степень усиления I тона также зависит от сокращения периметра атриовентрикулярного отверстия. Кассирский И.А. сравнивает этот периметр со струной: чем короче струна, тем выше и сильнее звук при её напряжении.
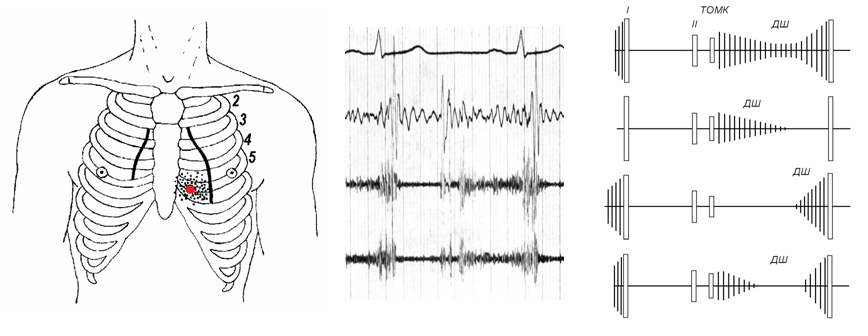
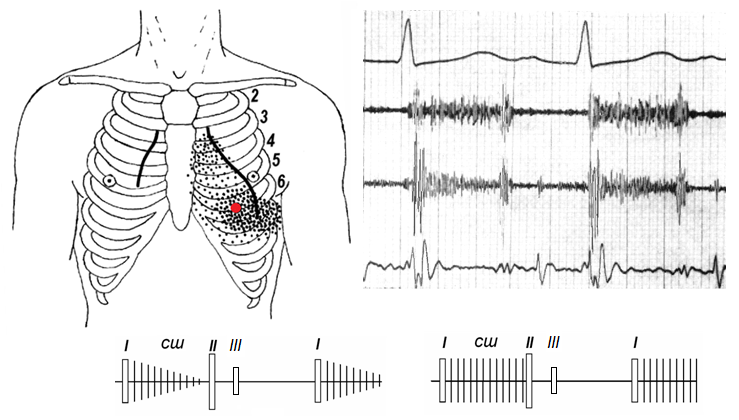
2) щелчок открытия митрального клапана. Лучше всего выслушивается над верхушкой сердца или в четвертом межреберье слева у края грудины в положении лежа на левом боку, на выдохе. Как и хлопающий I тон, исчезает при утрате подвижности створок клапана. Тон открытия митрального клапана происходит в результате движения клапана в начале диастолы из положения выпуклостью к предсердию в положение выпуклостью к желудочку при сохраненной подвижности клапана. 3) акцент II тона над легочной артерией. Возникает вследствие легочной гипертензии. При этом из-за удлинения систолы правого желудочка II тон часто расщеплен. При высокой легочной гипертензии и дилатации ствола легочной артерии может определяться систолический тон изгнания крови в легочную артерию; В целом, получается сочетание звуковых явлений, характерное для митрального стеноза («рррфут-та-та» по Г.Ф. Лангу), обозначаемое многими авторами как мелодия митрального стеноза или «ритм перепела». 4) диастолический шум. Вначале выслушивается изолированный пресистолический шум, а при более выраженном стенозе — мезодиастолический с пресистолическим усилением. Мезодиастолический шум следует за щелчком открытия митрального клапана и по мере уменьшения градиента диастолического давления при опорожнении левого предсердия стихает ("декрещендо"). Его продолжительность коррелирует с выраженностью стеноза, однако, при низком минутном объеме сердца из-за снижения кровотока через клапанное отверстие он уменьшается. Шум довольно тихий и низкий и лучше всего выслушивается над верхушкой сердца после физической нагрузки в положении лежа на левом боку при задержке дыхания на выдохе. Основная особенность диастолического шума митрального стеноза заключается в его «тембре»: диастолический шум митрального стеноза характеризуется преобладанием низких частот – шум на «ыы». В большинстве случаев шумы митрального стеноза бывают громкими, низкого тембра. Подчеркивая их своеобразный характер и низкий тон, французские авторы сравнивают их с шумом раската. Собственно мезодиастолический шум при митральном стенозе в начальной фазе не столь громок, он именно больше соответствует шуму на «ыы», но по мере нарастания определяется его несколько рокочущий жесткий характер. После интервала (или без него) он переходит в пресистолический шум. Лучше всего воспринимается при митральном стенозе пресистолический шум. Он возникает в конце диастолы, отличается краткостью, нарастает в своей интенсивности к I тону (крещендо) и сливается с I тоном. Хлопающий I тон создает у выслушивающего врача своеобразное слуховое ощущение внезапного резкого конца (обрыва) нарастающего пресистолического шума. Он лучше всего выслушивается у верхушки и, если он интенсивный, то слышен на довольно широком пространстве – от III до V ребра по вертикали и от левой стернальной до передней аксиллярной линии по горизонтали. При развитии мерцательной аритмии в связи с исчезновением систолы предсердий пресистолический компонент исчезает. У небольшой части больных диастолический шум отсутствует.
Мелодия сердца при сопутствующих митральному стенозу поражениях включает: 1) пансистолический шум относительной недостаточности трехстворчатого клапана с эпицентром в четвертом межреберье слева у края грудины. Обусловлен дилатацией правого желудочка у больных с высокой легочной гипертензией. Щум усиливается на вдохе (симптом Риверо — Корвальо) и уменьшается при форсированном выдохе или пробе Вальсальвы, а также при эффективном лечении правожелудочковой недостаточности. Его необходимо отличать от шума митральной недостаточности. Против существенной митральной регургитации свидетельствуют усиленный I тон, щелчок открытия и пресистолический шум. Может сопровождаться правожелудочковым ритмом галопа, который также усиливается на вдохе; 2) протодиастолический шум относительной недостаточности клапанов легочной артерии - шум Грэхема Стилла. Обусловлен дилатацией клапанного кольца легочной артерии вследствие высокой легочной артериальной гипертензии. Это высокий дующий шум "декрещендо" вдоль левого края грудины. Необходимо отличать от шума недостаточности аортальных клапанов. Этот шум был впервые описан в 1884 году Грэхемом Стиллом под названием шума высокого давления в легочной артерии. Стилл указал на непостоянство этого шума («в некоторые дни он хорошо слышен, в другие он становится неясным или исчезает совсем»).
Рисунок . Шум митрального стеноза. ТОМК – тон открытия митрального клапана. ДШ – диастолический шум. I – первый тон сердца. II – второй тон сердца.
Инструментальная диагностика. На ЭКГ определяются: 1) признаки гипертрофии левого предсердия — P mitrale ; 2) при развитии легочной гипертензии — признаки гипертрофии правых желудочка и предсердия; 3) частое осложнение — мерцательная аритмия. При рентгенологическом исследовании при небольшом и умеренном митральном стенозе размеры сердца не увеличены. Оно приобретает характерную митральную конфигурацию со сглаженной "талией" вследствие: 1) увеличения левого предсердия, которое лучше всего определяется в боковой проекции, где вызывает отклонение контрастированного пищевода по дуге малого, а затем большого радиуса; 2) выбухания ствола легочной артерии в связи с легочной гипертензией. При этом определяются усиление легочного сосудистого рисунка и другие признаки легочной венозной гипертензии, включая характерные линии Керли. При выраженном митральном стенозе присоединяется увеличение всех камер и сосудов, находящихся перед суженным клапанным отверстием правых желудочка, предсердия и верхней полой вены. Легочные поля приобретают вид, характерный для артериальной гипертензии. Может определяться кальциноз митрального клапана.
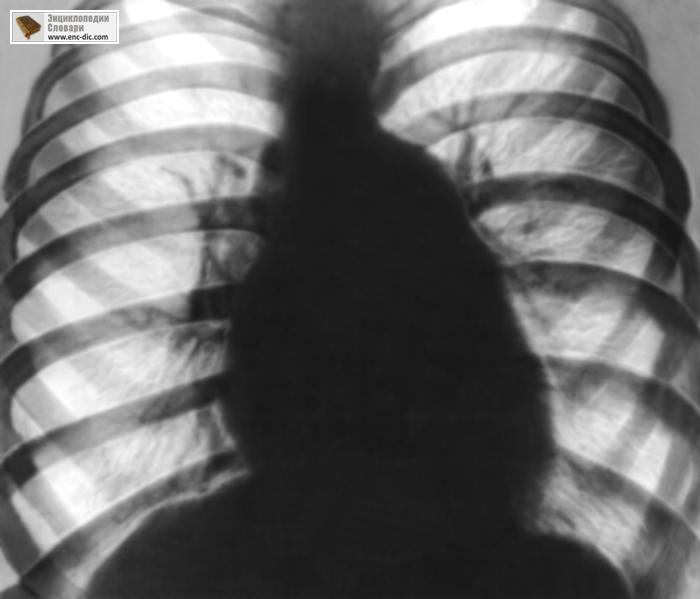
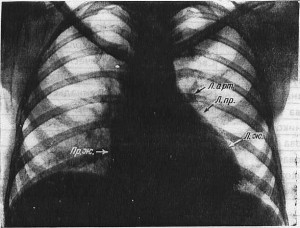
Рисунок . Рентгенограмма органов грудной клетки больного с митральным стенозом (передняя проекция): выраженные признаки лёгочной гипертензии, резко выбухает дуга лёгочного ствола, корни лёгких расширены, но структурны, расширенные тени артериальных ветвей как-бы обрываются (симптом «ампутации»), поперечник сердца увеличен, правый атриовазальный угол смещён вверх, третья дуга по левому контуру сердца выбухает.
Катетеризацию сердца и ангиокардиографию используют для оценки выраженности стеноза, легочной гипертензии и функции желудочков в тех случаях, когда это затруднено при эхокардиографии, а также для уточнения характера сопутствующих поражений, в частности митральной регургитации, пороков аортального клапана и атеросклероза коронарных артерий у больных старших возрастных групп. Для "чистого" митрального стеноза характерны повышение среднего давления в левом предсердии и "легочных капиллярах", систолического и диастолического давления в легочной артерии, систолического, а также в тяжелых случаях, и конечного диастолического давления в правом желудочке и особенно — наличие диастолического градиента давления на митральном клапане. Функция левого желудочка обычно не изменена. Дифференциальную диагностику проводят с рядом заболеваний, характеризующихся сходными изменениями со стороны сердца и развитием легочной гипертензии при малоизмененных размерах сердца. 1. При сочетании высокого сопротивления легочных сосудов с низким минутным объемом сердца и неподвижностью створок митрального клапана может наблюдаться картина так называемого немого митрального стеноза, при котором отсутствуют хлопающий I тон, щелчок и диастолический шум. У таких больных на первый план выступает картина легочной гипертензии, что может привести к ошибочному диагнозу хронического легочного сердца или первичной (идиопатической) легочной гипертензии. Заподозрить диагноз порока помогают тщательная аускультация в положении больного на левом боку, выявление дилатации левого предсердия и признаков венозного застоя в легких при рентгенографии, а подтвердить его — эхокардиография. 2. Диагноз митрального стеноза может быть ошибочно поставлен при тиреотоксикозе, для которого характерны гиперкинетический синдром с усиленным I тоном, диастолическим шумом относительного (функционального) митрального стеноза вследствие увеличения кровотока через клапан и пароксизмы мерцательной аритмии. Поставить правильный диагноз позволяет выявление других клинических, а также лабораторных признаков тиреотоксикоза, с одной стороны, и отсутствие данных за гипертрофию правого желудочка, легочную гипертензию и изменений морфологии митрального клапана — с другой. 3. Митральный стеноз необходимо дифференцировать с вторичным дефектом межпредсердной перегородки, осложненным правожелудочковой недостаточностью. Широкое расщепление и акцент пульмонального компонента II тона при дефекте межпредсердной перегородки нужно отличать от щелчка открытия митрального клапана. При обоих пороках наблюдаются мерцательная аритмия, выбухание ствола легочной артерии и усиление легочного сосудистого рисунка при малоизмененном левом желудочке. Распознать эти заболевания помогают тщательный анализ мелодии сердца с помощью аускультации, оценка размеров левого предсердия при рентгенографии и характерные данные эхокардиографии. 4. Большое сходство с митральным стенозом по клиническим проявлениям и мелодии сердца имеет миксома левого предсердия. Провисая в просвет митрального отверстия, эта опухоль на ножке частично обтурирует его, что обусловливает возникновение мезодиастолического и пресистолического шумов над верхушкой сердца, громкого I тона и в ряде случаев — щелчка открытия митрального клапана. Эмболии сосудов большого круга кровообращения кусочками опухолевой ткани напоминают тромбоэмболические осложнения митрального стеноза, а системные проявления заболевания повышение температуры тела, похудание, анемия, увеличение СОЭ и др. — картину инфекционного эндокардита. Сходные данные отмечаются на ЭКГ и рентгенограммах грудной клетки. Заподозрить миксому позволяет наличие частых обмороков, связанных с периодами субтотальной окклюзии митрального отверстия и прекращения кровотока, и изменчивость мелодии сердца при тщательной аускультации и фонокардиографии в зависимости от положения тела, однако это не всегда надежно. Диагноз ставят с помощью двухмерной эхокардиографии, при которой хорошо видна опухоль. 5. Мезодиастолический шум, характерный для органического митрального стеноза, необходимо дифференцировать с шумом Флинта той же локализации при неизмененном митральном клапане у больных с выраженной аортальной недостаточностью. Для них, однако, не характерны выраженный цианоз, хлопающий I тон и щелчок открытия, а также гипертрофия правого желудочка на ЭКГ и мерцательная аритмия. Различную форму имеет тень сердца. Характер поражения клапанов уточняют с помощью эхокардиографии. Диагностика Диагноз митрального стеноза устанавливают на основании: 1) характерной мелодии сердца (хлопающий I тон, щелчок открытия митрального клапана, акцент II тона над легочной артерией, мезодиастолический шум с пресистолическим усилением) в сочетании с: 2) гипертрофией левого предсердия и правого желудочка на ЭКГ; 3) митральной конфигурацией сердца с увеличением левого предсердия и ствола легочной артерии при рентгенологическом исследования. Диагноз подтверждают с помощью эхокардиографии. Количественно оценить выраженность митрального стеноза позволяют определение градиента диастолического давления на клапане и площади митрального отверстия. Сопоставляя клиническую картину у больной, изложенную вначале лекции можно с большой долей вероятности утверждать о наличии у больной стеноза левого атрио-вентрикулярного отверстия. Что дает основания делать это? Во-первых, характерный вид пациентки (facies mitralis) с осиплостью голоса (увеличение левого предсердия сдавливающего n. кecurrens, иннрвирующего голосовые связки). Во-вторых, специфичная аускультативная картина в виде мелодии митрального стеноза (хлопающий I тон, мезодиастолический шум, тон открытия митрального клапана). Правда отсутствует пресистолический шум, но это объясняется имеющимся у больной нарушением сердечного ритма в виде мерцательной аритмии, при которой пресистолический шум исчезает (нет систолы предсердий). Данные ЭКГ, рентгенографии подтверждают характерные для митрального стеноза изменения гемодинамики. Вызывает вопросы грубый систолический шум с максимальным звучанием в области аортального клапана и ряд изменений на ЭКГ и рентгенограмме (выраженная гипертрофия левого желудочка и расширение участка восходящей аорты), которые не укладываются в классическую картину митрального стеноза. Их интерпретации мы коснемся позже. Основными осложнениями митрального стеноза являются: 1) отек легких. Как результат острой левопредсердной недостаточности развивается при резком повышении гидростатического давления в легочных капиллярах в случаях выраженной легочной венозной гипертензии. Условиями для его возникновения являются неизмененное сопротивление легочных сосудов и сохраненная насосная функция правого желудочка, что позволяет временами значительно увеличить выброс крови в малый круг кровообращения. После надежного формирования "2-го барьера", утолщения альвеолярно-капиллярных мембран в результате склеротических процессов и развития правожелудочковой недостаточности приступы отека легких прекращаются; 2) мерцательная аритмия. Основным фактором, вызывающим ее закономерное возникновение на определенном этапе течения заболевания, является значительная дилатация левого предсердия с морфологическими изменениями в его миокарде (гибель кардиомиоцитов, фиброз). Мерцание предсердий вначале носит характер пароксизмального, затем становится постоянным. Его возникновение сопровождается резким усугублением одышки, вплоть до возникновения отека легких, слабости и правожелу-дочковой недостаточности, иногда обмороком; 3)активная легочная гипертензия и правожелудочковая недостаточность; 4) тромбоэмболии большого круга кровообращения. Их источником являются тромбы, образующиеся в дилатированном левом предсердии, особенно в его ушке. Эмболическим эпизодам наиболее подвержены больные пожилого возраста с мерцательной аритмией (пароксизмальной или постоянной) и низким минутным объемом сердца. Наблюдаются при незначительном или, наоборот, выраженном митральном стенозе и часто рецидивируют. В большинстве случаев поражаются сосуды мозга (1-е место по частоте), почек, селезенки, кишечника и конечностей. Отрываются в основном свежие тромбы. Изредка крупный шаровидный тромб на ножке или без нее может вызывать обтурацию суженного митрального отверстия. Эти эпизоды напоминают картину миксомы левого предсердия и проявляются обмороками, ангинозной болью, одышкой и изменением мелодии сердца; 5) тромбоэмболия легочной артерии. Отмечается в основном в далеко зашедших стадиях заболевания, при правожелудочковой недостаточности и часто рецидивирует. Источником тромбов являются глубокие вены нижних конечностей, правое предсердие и желудочек. Повторные тромбоэмболии могут усугублять легочную артериальную гипертензию и нарушение функционального состояния больных; 6) бронхолегочные инфекции. Подверженность больных с митральным стенозом бронхитам и пневмониям обусловлена застоем крови в малом круге кровообращения. Они проявляются усугублением одышки, кашлем с гнойной мокротой, иногда с прожилками крови, повышением температуры тела и могут провоцировать отек легких; 7) инфекционный эндокардит. Встречается чаще при комбинированном митральном пороке, чем при "чистом" стенозе. Возвращаясь к нашей пациентке можно констатировать два типичных осложнения стеноза левого атрио-вентрикулярного отверстия – нарушение сердечного ритма в виде мерцательной аритмии и тромбоэмболию сосудов головного мозга. Они находятся в неразрывной логической связи, поскольку тромбоэмболические осложнения возникают чаще всего именно на фоне мерцательной аритмии. Источником эмболии у нашей больной явился тромб в ушке левого предсердия, заподозренный при проведении ЭХОкг. Течение. Развитие и прогрессирование нарушения функционального состояния больных из-за одышки, слабости и сердцебиения в большинстве случаев (но не всегда!) связано со степенью сужения митрального отверстия. Для оценки тяжести порока и определения показаний к оперативному лечению удобно пользоваться классификацией, разработанной А.Н.Бакулевым и Е.А.Дамир (1955). Авторы выделяют 5 стадий порока. I — стадия полной компенсации нарушения кровобращения. Площадь митрального отверстия превышает 2,5 см2. Компенсация обеспечивается относительно небольшим — до 10—15 мм рт.ст. — повышением давления в левом предсердии и усилением его систолы. Заболевание бессимптомное, трудоспособность больных сохранена. Отмечаются признаки умеренной гипертрофии и дилатации левого предсердия; II — стадия субкомпенсации нарушений кровообращения за счет усиления работы правого желудочка. Сужение митрального отверстия достигает 1,5—2 см2 ("первый барьер"). Для поддержания нормального минутного объема сердца в покое давление в левом предсердии повышается до 20—30 мм рт.ст. Такого же уровня достигает давление в легочных капиллярах. У больных появляются одышка при умеренной физической нагрузке, кровохарканье, приступы сердечной астмы и отека легких. Трудоспособность их ограничена. При обследовании определяются признаки пассивной легочной гипертензии и гипертрофии правого желудочка; III — стадия образования «второго барьера» со стойкой артериальной легочной гипертензией и появлением начальных признаков правожелудочковой недостаточности, которые, однако, относительно хорошо поддаются медикаментозной терапии. Минутный объём сердца в покое снижается. Больные не переносят даже легкой физической нагрузки. Приступы отека легких урежаются и исчезают. Продолжительность жизни больных обычно ограничена несколькими годами; IV — стадия выраженных и стойких нарушений кровообращения в малом и большом круге кровообращения. Глубокие нарушения гемодинамики приводят к резкому и прогрессирующему ухудшению функции миокарда. При этом размеры митрального отверстия могут не уменьшаться по сравнению с предыдущими стадиями. Легочная гипертензия остается на уровне Ш стадии, но "закрепляется" органическими изменениями. Распространение склероза на легочную паренхиму вызывает уменьшение жизненной емкости легких. Важным отличительным признаком этой стадии является возникновение мерцательной аритмии. Правожелудочковая недостаточность становится стойкой. Развивается относительная недостаточность трехстворчатого клапана и клапана легочной артерии. Продолжительность жизни больных исчисляется несколькими годами или даже месяцами; V — терминальная дистрофическая стадия необратимых расстройств кровообращения. Определяя стадию митрального стеноза в нашем клиническом примере уверенно можно высказаться о IV стадии митрального стеноза основным критерием которой является развитие мерцательной аритмии. Есть у больной и признаки бивентрикулярной сердечной недостаточности (одышка, признаки стойкой легочной гипертензии на рентгенограмме в виде обеднения легочного рисунка и ЭХОкг данные о повышении давления в легочной артерии, а также увеличение печени и пастозность голеней). Темпы прогрессирования заболевания колеблются в широких пределах. Если симптоматика отсутствует, состояние компенсации может длиться долгие годы до 10 лет и даже 20. При наличии симптомов среди больных, которые отказываются от операции, 50 % погибают в течение 4—5 лет. Хирургическое лечение значительно улучшает прогноз. Лечение. Медикаментозная терапия при отсутствии симптомов заболевания предусматривает профилактику инфекционного эндокардита, а по показаниям — также бициллинопрофилактику рецидивов острой ревматической лихорадки. Из общих мероприятий рекомендуют также избегать значительной физической нагрузки. Медикаментозное лечение синдрома сердечной недостаточности, аритмии проводится согласно общепринятым канонам с учетом причины (клапанного порока сердца). В нашем клиническом случае больной абсолютно необходимо проводить терапию сердечной недостаточности на фоне антикоагулянтной терапии в связи с высоким риском повтора тромбоэмболий. Единственным методом радикального предупреждения эпизодов эмболий является оперативное удаление тромба из ушка левого предсердия. Вопросы перспективы медикаментозной коррекции сердечной недостаточности напрямую связаны со степенью и стадией митрального стеноза. Поскольку митральный стеноз представляет собой механическое препятствие кровообращению, наиболее эффективным является хирургическое лечение. В этих целях используют митральную вальвулотомию (комиссуротомию) или протезирование митрального клапана. Выбор методики операции зависит от морфологических изменений клапана по данным физикального обследования и эхокардиографии, возраста больного и технических возможностей лечебного учреждения. Митральная вальвулотомия показана при "чистом" или превалирующем митральном стенозе II , III и IV стадии (по А.Н.Бакулеву и Е.А.Дамир) без кальциноза клапана, то есть при наличии симптомов заболевания и при площади митрального отверстия в большинстве случаев менее 1,2 см2. Она противопоказана при V стадии порока, резком кальцинозе и значительной сопутствующей митральной регургитации. Высокая легочная гипертензия сама по себе не является противопоказанием. Вальвулотомия приводит к значительному гемодинамическому (уменьшение артериальной легочной гипертензии) и симптоматическому улучшению. Ее клинический эффект уменьшается при возникновении в результате операции существенной митральной регургитации, а также при наличии сопутствующего гемодинамически значимого поражения других клапанов или миокарда, на что обращают внимание при предоперационном обследовании больных. Возобновление или сохранение симптомов после операции обусловлено неадекватной вальвулотомией, развитием рестеноза митрального отверстия и поражением других клапанов, прежде всего аортального, или миокардиальной недостаточностью. Показания к протезированию митрального клапана: 1) значительная сопутствующая митральная регургитация 2) грубый кальциноз и резкая деформация клапана 3) неудовлетворительные результаты предшествующей вальвулотомии. Хирургическая летальность при протезировании митрального клапана относительно высока — от 5—8 до 15 % в зависимости от выраженности легочной артериальной гипертензии и правожелудочковой недостаточности. В отдаленные сроки возможны осложнения, связанные с имплантированным протезом, инфекционный эндокардит и нарушение функции протеза, тромбоэмболии вследствие тромбогенности части клапанов и кровотечения, связанные с применением антикоагулянтной терапии. При наличии показаний к имплантации протеза ее выполняют при значительном ограничении обычной физической активности больного, несмотря на адекватную медикаментозную терапию, — при Ш - V стадии порока и критическом (менее 1 см2) сужении митрального отверстия. Возвращаясь к клиническому примеру можно уверенно говорить о наличии показаний к оперативной коррекции порока сердца – IV стадия митрального стеноза. Высокая легочная гипертензия не является противопоказанием к операции. Прогноз. Хотя хирургическая коррекция порока не обеспечивает полного излечения, она существенно улучшает прогноз. Наилучший эффект достигается при ранней операции у больных молодого возраста без признаков ревматического поражения миокарда и с небольшой давностью легочной гипертензии. Устранение митрального стеноза приводит к большему или меньшему обратному развитию изменений легочных артериол в зависимости от эффективности хирургической коррекции и давности легочной гипертензии, которое может продолжаться до 2 лет после операции. Отдаленные результаты хирургического лечения. У большинства больных с относительно подвижными клапанами без изменений сухожильных хорд и дисфункции левого желудочка удовлетворительный результат вальвулотомии сохраняется в течение 5-10 лет и даже более. Тем не менее, вальвулотомия является паллиативной операцией. Рано или поздно, как правило, развивается рестеноз, состояние больных ухудшается и возникает вопрос о повторной операции — обычно протезировании клапана. Десятилетняя выживаемость после замены митрального клапана, независимо от использованного протеза, составляет около 50 %. Результаты ухудшаются у больных с дисфункцией левого желудочка вследствие поражения миокарда до операции. Ни один искусственный клапан не обеспечивает нормальную гемодинамическую функцию, и на нем всегда имеется некоторый градиент давления. Необходимость замены протеза возникает у 10—15 % больных на протяжении 10 лет после операции. Основным осложнением в отдаленный послеоперационный период являются тромбоэмболии. Их частота составляет примерно 5 % в год и в половине случаев они приводят к значительному ухудшению течения заболевания. Профилактика всех приобретенных пороков сердца заключается в профилактике основного заболевания, являющегося причиной порока.
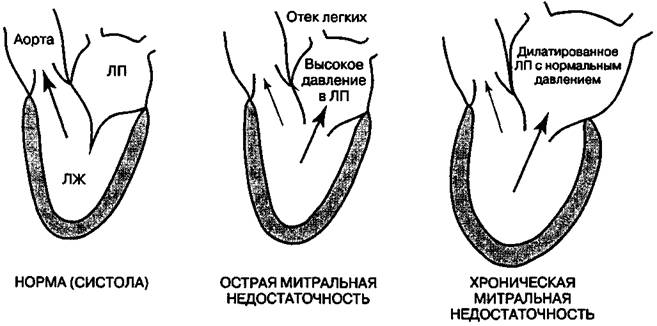
Изолированная митральная недостаточность встречается крайне редко (1,5-2 % случаев всех приобретенных пороков сердца). Значительно чаще сочетается с митральным стенозом и пороками аортального клапана. Органическую митральную недостаточность необходимо отличать от относительной, или функциональной, которая развивается при различных поражениях миокарда (миокардиты, дилатационная кардиомиопатия; хронические и острые формы ИБС и др.), вызывающих выраженную дилатацию левого желудочка. Эта дилатация приводит к вторичному растяжению клапанного кольца и смещению в латеральном направлении сосочковых мышц, вследствие чего смыкание неизмененных створок митрального клапана нарушается. При обструктивной гипертрофической кардиомиопатии митральная регургитация обусловлена втяжением передней створки клапана в выносящий тракт гипертрофированного левого желудочка вследствие его гипердинамического сокращения. Механизм нарушений гемодинамики. Поскольку давление в левом предсердии ниже, чем в аорте, оно представляет меньшее сопротивление для изгнания, что создает благоприятные условия для регургитации значительного объема крови из левого желудочка в левое предсердие. При этом общий ударный объем левого желудочка резко возрастает и может значительно (до 3 раз) превышать норму. Изгнание начинается сразу после начала сокращения левого желудочка, и ко времени открытия аортального клапана до 1/4 ударного объёма сердца поступает в левое предсердие. При быстром уменьшении объема желудочка его систолическое напряжение стенки резко снижается, что облегчает изгнание крови. Увеличение полноты систолического опорожнения левого желудочка является самым ранним механизмом компенсации нарушений гемодинамики при митральной недостаточности. Вследствие этого при относительно умеренном увеличении конечного диастолического давления левого желудочка его конечный систолический объём значительно уменьшается. Удельный вес поступательного, или эффективного, и обратного тока крови зависит от относительных величин сопротивления на аортальном и митральном клапанах, что важно учитывать при лечении больных. Так, повышение давления в аорте при артериальной гипертензии или сопротивления "на выходе" левого желудочка при выраженном стенозе устья аорты вызывает увеличение обратного тока на митральном клапане и быстрое прогрессирование нарушений гемодинамики, вплоть до летального исхода. Наполнение левого предсердия одновременно из легочных вен и левого желудочка приводит к возрастанию давления в нем и растяжению мышц, что, в соответствии с законом Франка—Старлинга, вызывает увеличение силы последующего сокращения и объема изгоняемой в левый желудочек крови. Это влечет повышение конечного диастолического объёма и прирост ударного выброса желудочка, что поддерживает адекватное поступление крови в аорту. Увеличение работы левых желудочка и предсердия в условиях хронической объемной перегрузки достигается благодаря их компенсаторной гипертрофии. При этом вследствие повышения диастолической податливости желудочка увеличение его конечного диастолического объема в стадии компенсации не сопровождается ростом конечного диастолического давления. Независимо от этиологии выраженная митральная регургитация "порождает" митральную регургитацию, то есть прогрессирует. Так, при дилатации левого предсердия увеличивается натяжение задней створки митрального клапана, которая смещается кзади от митрального отверстия, что усугубляет дисфункцию клапана. В свою очередь, дальнейшая дилатация полости левого желудочка приводит к увеличению митральной регургитации вследствие растяжения митрального кольца и ухудшения его систолического сокращения. Декомпенсация обусловлена развитием левожелудочковой недостаточности, что вызывает увеличение конечного диастолического давления в желудочке и диастолического давления в левом предсердии и сопровождается пассивным повышением давления на путях притока — в легочных венах, капиллярах и легочной артерии. У большинства больных со значительной по объему хронической митральной недостаточностью, в отличие от митрального стеноза, увеличение общего сопротивления легочных сосудов относительно невелико. Это обусловлено значительным увеличением диастолической податливости левого предсердия, что приводит к его выраженной дилатации при относительно небольшом повышении давления. При значительном объеме регургитации у таких больных отмечаются снижение минутного объёма сердца при мало выраженном венозном застое в легких и мерцательная аритмия. В случае неизмененной или сниженной диастолической податливости левого предсердия, что свойственно остро возникшей митральной недостаточности, при относительно небольшой дилатации полости предсердия давление в нем резко повышается. Это влечет за собой значительное возрастание давления в малом круге кровообращения с развитием отека легких. Вскоре благодаря рефлексу Китаева растет общее сопротивление легочных сосудов и может возникать правожелудочковая недостаточность. У таких больных обычно сохраняется синусовый ритм. В большинстве случаев значительной по объему митральной недостаточности гемодинамический профиль занимает промежуточное положение, то есть наблюдается в той или иной степени выраженная дилатация левого предсердия в сочетании с большим или меньшим повышением давления в нем. При этом клинические проявления заболевания обусловлены как снижением минутного объема сердца, так и венозным застоем в легких. Со временем может присоединяться недостаточность правого желудочка, обусловленная его хронической перегрузкой сопротивлением.
Рисунок . Патофизиология митральной недостаточности. При митральной недостаточности часть выбрасываемой левым желудочком (ЛЖ) крови попадает ретроградно в левое предсердие (ЛП), так что антеградный сердечный выброс в аорту снижается. При острой митральной недостаточности ЛП нормального размера и неэластичное, поэтому давление в нем значительно возрастает, и может развиться отек легких. При хронической митральной недостаточности ЛП увеличено и обладает большей податливостью, так что при нормальной систолической функции ЛЖ давление в нем ниже и признаки застоя в малом круге встречаются реже. Отмечается увеличение и эксцентрическая гипертрофия ЛЖ вследствие хронической перегрузки объемом. Клиника. Начало заболевания обычно постепенное. Хотя митральная регургитация часто развивается во время первичного (повторного) ревмокардита, в большинстве таких случаев она вначале небольшая, и больные обычно не предъявляют жалоб на протяжении многих лет, иногда всю жизнь. Как и при митральном стенозе, заболевание может начинаться с пароксизма мерцательной аритмии или острой левожелудочковой недостаточности после повышенной физической нагрузки. Основными жалобами являются: 1) одышка, обусловленная венозным застоем в легких; 2) слабость и утомляемость вследствие снижения минутного объёма сердца. Выраженность одышки варьирует от незначительной, отмечающейся при повышенной физической нагрузке, до нехватки воздуха в состоянии покоя. В отличие от митрального стеноза приступы сердечной астмы и отека легких бывают очень редко. Мало характерны также кровохарканье и системные тромбоэмболии. При объективном исследовании в поздних стадиях наблюдается акроцианоз. Артериальный пульс обычно не изменен или отмечаются признаки мерцательной аритмии. В далеко зашедших случаях при развитии дилатации правого желудочка и относительной недостаточности трехстворчатого клапана определяется положительный венный пульс. Обращает на себя внимание усиленный и разлитой верхушечный толчок, который при дилатации левого желудочка смещается кнаружи и книзу. При выраженном увеличении левого предсердия последнее смещается кпереди, и его наполнение кровью пальпаторно ощущается у левого края грудины в конце систолы желудочков, когда сократившийся левый желудочек перемещается кзади. При этом образуется характерное качательное движение грудной клетки в прекардиальной области. Над верхушкой сердца часто пальпируется систолическое дрожание. У больных с высокой легочной гипертензией может определяться пульсация правого желудочка в третьем - четвертом межреберье у левого края грудины и в надчревной области. При аускультации сердца выявляются характерные признаки порока. К ним относятся: 1) пансистолический шум. Служит наиболее ярким проявлением митральной недостаточности. Шум имеет эпицентр над верхушкой сердца и проводится обычно в левую подмышечную область и на спину. Изредка, при преимущественном поражении задней митральной створки, струя обратного тока ударяет в стенку левого предсердия рядом с корнем аорты, что обусловливает проведение шума на основание сердца, иногда даже на сосуды шеи. В подобных случаях его необходимо отличать от систолического шума стеноза устья аорты. Шум обычно громкий (III — IV степени громкости и более), усиливается в положении лежа на левом боку и часто сопровождается систолическим дрожанием. Чем громче шум, тем больше выраженность регургитации. Как правило, шум митральной недостаточности имеет конкретный характер, он бывает резким, грубым, шипящим или пилящим. Он слышен и в вертикальном и в горизонтальном положении. Однако следует помнить, что один систолический шум без других признаков порока не даёт оснований для диагноза клапанного поражения; 2) ослабление I тона, вплоть до отсутствия. Он часто «закрыт» систолическим шумом, что дает больше оснований для констатации митральной недостаточности. В случае некоторой акцентуации I тона, за которым следует громкий, четкий систолический шум, можно сделать вывод о наличии небольшого стеноза на фоне преобладающей недостаточности митрального клапана; 3) III тон. Обусловлен резким напряжением аппарата митрального клапана и стенок левого желудочка в конце периода быстрого наполнения. Третий тон является важным аускультативным признаком митральной недостаточности, и его отсутствие исключает значительную регургитацию; 4) акцент II тона над легочной артерией. Свидетельствует о легочной гипертензии, а расщепление II тона — о раннем захлопывании аортального клапана при значительном объеме регургитации. Как правило, в горизонтальном положении (на левом боку), особенно после предварительной нагрузки, это расщепление можно уловить. Правожелудочковая недостаточность, проявляющаяся соответствующими признаками, развивается относительно поздно.
Рисунок . Шум митральной недостаточности. СШ – систолический шум. I – первый тон сердца. II – второй тон сердца. III – третий тон сердца. Красной точкой обозначена зона максимального звучания шума и его распространение.
Инструментальная диагностика. На ЭКГ в начале формирования недостаточности митрального клапана, когда определяется систолический шум, а прочие данные ещё не выявляются, нет ничего определенного для утверждения диагноза митральной недостаточности. При выраженной митральной недостаточности определяются: 1) признаки гипертрофии левого предсердия P mitrale ; 2) признаки гипертрофии левого желудочка. Они обычно умеренные и у ряда больных могут отсутствовать; 3) при выраженной легочной гипертензии отмечается также гипертрофия правого желудочка и предсердия. При рентгенологическом исследовании выявляют характерные признаки — увеличение сердца от небольшого до значительного и его митральную конфигурацию. При этом отмечается в различной степени выраженная дилатация левых предсердия и желудочка и относительно менее заметное увеличение ствола легочной артерии. Левое предсердие может достигать огромных размеров и образовывать правый контур тени сердца в прямой проекции. Определяются также признаки легочной венозной гипертензии, которые, как правило, менее выражены по сравнению с митральным стенозом. В поздних стадиях расширяются и правые отделы. При наличии даже небольшого сопутствующего митрального стеноза характерен кальциноз створок митрального клапана.
Рисунок . На рентгенограмме органов грудной клетки в передней проекции определяется «митральная» форма сердца с небольшим выбуханием краниального отдела левого желудочка (Л.ж.). Небольшое увеличение левого предсердия (Л. пр.) и обоих желудочков (Л. ж. и Пр. ж.). Закругление верхушки левого желудочка (гипертрофия). Двухмерная эхокардиография позволяет уточнить диагноз и имеет важное значение для определения характера морфологических изменений клапанного аппарата и их генеза. При катетеризации сердца отмечается повышение давления в левом предсердии. Часто определяется также повышение конечного диастолического давления в левом желудочке, давления в "легочных капиллярах" и легочной артерии. Попадание контрастного вещества из левого желудочка в левое предсердие при ангиокардиографии подтверждает диагноз. Дифференциальная диагностика. Интенсивный пансистолический шум над верхушкой сердца и у левого края грудины в области ее нижней части характерен также для дефекта межжелудочковой перегородки и недостаточности трехстворчатого клапана. В отличие от митральной недостаточности систолический шум при дефекте межжелудочковой перегородки наиболее громкий в третьем - пятом межреберье слева и хорошо проводится в область правой половины грудной клетки, I тон сохранен. Для недостаточности трехстворчатого клапана, которая часто сопровождает другие пороки сердца, например, митральный стеноз, в отличие от митральной регургитации, характерны положительный венный пульс, систолическая пульсация печени, а также усиление шума на вдохе (симптом Риверо—Корвальо). Вместо гипертрофии левого желудочка отмечается гипертрофия правого, а также изолированное увеличение правых отделов сердца на рентгенограмме. В случаях, когда шум заканчивается до окончания систолы, что иногда отмечается при органической митральной недостаточности, его необходимо дифференцировать с "невинным" систолическим шумом и с шумом изгнания при клапанном и подклапанном стенозе устья аорты. "Невинный" систолический шум не связан с I тоном, тихий, и, меняет свою форму и продолжительность от одного сердечного цикла к другому, не сопровождается ослаблением I тона, усилением и смещением верхушечного толчка, гипертрофией левого желудочка и предсердия на ЭКГ и их увеличением при рентгенологическом и эхокардиографическом исследовании. При стенозе устья аорты в отличие от митральной недостаточности, систолический шум имеет характерную ромбовидную форму и не связан с I тоном, эпицентр его находится на основании сердца или при подклапанном сужении в третьем-четвертом межреберье слева у края грудины, хотя изредка отмечается на верхушке. Шум хорошо проводится в яремную вырезку и на сосуды шеи. Уточнить диагноз помогают различная форма тени сердца, а также локализация возможного кальциноза при рентгенологическом исследовании и особенно данные эхокардиографии. Трудной задачей является дифференциальная диагностика "чистой" ревматической митральной недостаточности и относительной, обусловленной дилатацией желудочка у больных с кардиомегалией, а также застойной бивентрикулярной сердечной недостаточностью. В пользу относительной митральной недостаточности свидетельствуют отсутствие ревматического анамнеза и доминирование в клинической картине признаков поражения миокарда. Звучность и продолжительность пансистолического шума у таких больных может день ото дня изменяться и уменьшается при регрессе левожелудочковой недостаточности под влиянием лечения, тогда как шум органической митральной недостаточности при этом становится более громким. При относительной недостаточности клапана на ЭхоКГ вместо гипердинамического сокращения стенок левого желудочка отмечается его диффузная гипокинезия. Эти признаки, однако, довольно относительны, и надежного способа верификации диагноза не существует. Диагностика. В целом диагноз ревматической митральной недостаточности основывается на выявлении: 1) пансистолического шума с эпицентром над верхушкой, который проводится в подмышечную область и сопровождается ослаблением I тона и Ш тоном, а также усилением и смещением кнаружи и книзу верхушечного толчка; 2) признаков гипертрофии левых желудочка и предсердия на ЭКГ; 3) дилатации этих отделов при рентгенологическом и эхокардиографическом исследованиях; 4) митральной регургитации при допплерэхокардиографии. В неясных случаях диагноз подтверждается с помощью ангиокардиографии, которая позволяет также количественно оценить выраженность регургитации. Осложнениями ревматической митральной недостаточности являются: 1) бивентрикулярная застойная сердечная недостаточность; 2) мерцательная аритмия, вначале пароксизмальная, затем постоянная. Как и при митральном стенозе, она закономерно развивается при значительной дилатации левого предсердия; 3) системные тромбоэмболии, особенно при мерцательной аритмии и инфекционном эндокардите. Их частота достигает 20 %; 4) инфекционный эндокардит. Является частым осложнением митральной недостаточности, встречается у 20 % больных; 5) легочная артериальная гипертензия. При хронической митральной недостаточности повышение общего сопротивления легочных сосудов встречается редко и лишь в далеко зашедших случаях. Течение невыраженной митральной недостаточности благоприятное. Больные долго не предъявляют никаких жалоб, и необходимость в оперативном лечении у большинства из них не возникает. Течение выраженной митральной недостаточности в целом напоминает течение митрального стеноза, но, в отличие от него, связано с более серьезным прогнозом после развития сердечной недостаточности в связи с ее быстрым прогрессированием. Ухудшение течения заболевания могут вызывать развивающиеся с возрастом дегенеративные изменения пораженного клапана и сопутствующие заболевания сердца системная артериальная гипертензия, ИБС и др. Лечение. Консервативное лечение состоит в ограничении физической нагрузки, антибиотикопрофилактике рецидивов острой ревматической лихорадки по показаниям и инфекционного эндокардита во всех случаях, а также в медикаментозной терапии сердечной недостаточности при наличии симптомов. Больные, у которых отсутствуют симптомы, не нуждаются в медикаментозной терапии, но должны находиться под врачебным наблюдением, так как митральная недостаточность может прогрессировать. Хирургическая коррекция является лечением выбора при выраженной митральной регургитации. Она показана, однако, лишь в случаях значительного нарушения функционального состояния больных, когда они из-за развития бивентрикулярной сердечной недостаточности не переносят даже легкой физической нагрузки, связанной с работой по дому, несмотря на оптимальную медикаментозную терапию. У них, как правило, отмечается значительное увеличение сердца, и у большинства — мерцательная аритмия. Для решения вопроса об операции обычно проводят катетеризацию сердца и ангиокардиографию в целях подтверждения диагноза первичной митральной недостаточности, оценки ее выраженности и состояния насосной функции сердца, а также для выявления других поражений клапанного аппарата. При ревматической митральной недостаточности хирургическое лечение заключается в основном в протезировании клапана, тогда как у значительной части больных с неревматическим пороком при отсутствии грубого фиброза и кальциноза производят его реконструкцию. При малейшей возможности пластики клапана ей следует отдавать предпочтение перед протезированием ввиду отсутствия поздних осложнений, которые свойственны больным с искусственными клапанами. Хирургическая летальность в значительной степени зависит от функции миокарда левого желудочка и колеблется от 3—5 до 10—15 % у больных со значительным снижением фракции выброса. Заметное улучшение достигается в среднем у 2/3 оперированных. Отсутствие эффекта или ухудшение обычно связаны с усугублением исходно выраженной миокардиальной недостаточности. Отдаленные результаты хирургического лечения, как и ближайшие, зависят от состояния миокарда. После протезирования митрального клапана ежегодная летальность составляет в среднем 4 %. Ее наиболее частыми причинами являются тромбоэмболии, инфекционный эндокардит и дисфункция протеза клапана. После пластики клапана отдаленные результаты значительно лучше.
|
|||||||||
|
Последнее изменение этой страницы: 2024-06-27; просмотров: 5; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.221.163.78 (0.028 с.) |