Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Операции при переломах скуловой кости и скуловой дугиСодержание книги
Поиск на нашем сайте
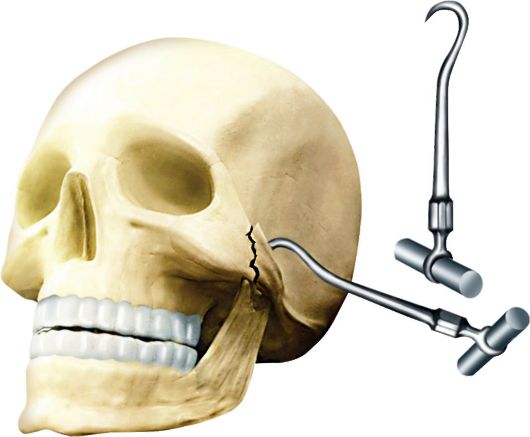
Лечение перелома скуловой кости и дуги сводится к репозиции сместившихся отломков кости. Обезболивание. Вправление отломков при переломе только скуловой дуги производят под местной инфильтрационной анестезией. Для вправления отломков при других, более сложных, переломах используют анестезию второй ветви тройничного нерва у круглого отверстия с добавлением инфильтрационной анестезии и премедикации или внутривенного наркоза. Вправление отломков можно производить внеротовым или внутриротовым способами. При выборе метода руководствуются клинической и рентгенологической картиной перелома и сроком, прошедшим с момента травмы. Показания: переломы скуловой кости и/или дуги со смещением отломков, переломы скуловой кости с крупнооскольчатым повреждением стенок гайморовой пазухи. Внеротовое вправление отломков. Вправление отломка производят острым однозубым крючком или крючком Лимберга, который вводят под нижний край смещенного отломка (рис. 11.26). Место для введения крючка определяют путем проведения двух взаимно перпендикулярных линий. Горизонтальную линию проводят по нижнему краю скуловой кости, вторую опускают перпендикулярно от наружного края глазницы. В точке пересечения проводят разрез кожи длиной 0,5 см (или прокол), в который вводят кровоостанавливающий зажим, и тупо расслаивают ткани до нижнего края отломка. Через образованный туннель под скуловую кость вводят однозубый крючок или крючок Лимберга. Захватывают кость и постепенно выводят ее в правильное положение. Затем крючок извлекают из раны и на рану накладывают один шов. При переломе скуловой дуги разрез и введение крючка Лимберга проводят по нижнему краю скуловой дуги в месте западения отломка, которое определяется пальпацией. Если отломки не удерживаются в правильном положении, их закрепляют при операции остеосинтеза. Остеосинтез при переломах скуловой кости. Показания: переломы скуловой кости с крупнооскольчатым повреждением стенок верхнечелюстной пазухи, когда перелом самой скуловой кости возникает
Рис. 11.26. Вправление скуловой кости крючком А.А. Лимберга не по линии лобно-скулового шва, а у основания лобного отростка; переломы скуловой кости, за исключением переломов с мелкооскольчатым повреждением стенок верхнечелюстной пазухи, в случаях, когда вправление отломков предпринимается в сроки более 10 дней после травмы. Как правило, линии при переломе скуловой кости проходят по нижнему краю глазницы в области лобного отростка скуловой кости и в области височного отростка. Обнажение всех трех концов отломков скуловой кости для наложения костного шва сопровождается значительной скелетизацией последней, что нежелательно. Поэтому остеосинтез производят в двух местах. Первым швом соединяют отломки в области лобного отростка скуловой кости, а второй накладывают в области нижнего края глазницы. Проводят разрез кожи в области нижнего края глазницы длиной 1-1,5 см. Тупым путем, расслаивая мягкие ткани, обнажают линию перелома. На концах отломков делают по одному отверстию шаровидным бором в направлении от передней наружной поверхности нижнего края глазницы на внутреннюю его поверхность. Второй разрез кожи такой же длины проводят у наружного угла глазной щели. Обнажают место перелома и проделывают бором отвер- стия на концах отломков. Отломки закрепляют с помощью полиамидной нити диаметром 0,3 мм, вставляя ее в крутую небольших размеров иглу либо используя в качестве проводника изогнутую инъекционную иглу. Рану на лице послойно зашивают. При остеосинтезе скуловой кости в области нижнего края и наружной стенки глазницы нередко возникает смещение нижнего ее отдела. В этих случаях после вправления скуловой кости последнюю подвешивают к верхненаружному краю глазницы. Для этого разрезом по верхнему краю брови в ее средней наружной трети длиной 12-15 мм обнажают основание скулового отростка лобной кости. Бором делают сквозное отверстие в направлении внутренней поверхности латеральной стенки глазницы и в области нижнего края средней части тела скуловой кости, отступив от него на 3-5 мм. Сначала один конец полиамидной нити (диаметром 6-8 мм, длиной 15 см) проводят через отверстие на лобной кости в направлении снаружи кнутри, затем конец нити, продев в ушко большой изогнутой хирургической иглы, проводят через мягкие ткани в направлении отверстия в области тела скуловой кости. Нить должна проходить как можно ближе к поверхности тела скуловой кости. Вынув иглу у нижнего края раны, проводят конец нити через отверстие на теле скуловой кости в направлении снаружи кнутри. Затем конец нити подтягивают, выводят снаружи и той же иглой проводят обратно сквозь мягкие ткани к отверстию лобной кости. Шов завязывают при хорошо натянутых концах нити. Это дает возможность подвесить тело скуловой кости к лобной. Раны мягких тканей послойно зашивают. Внутриротовое вправление отломков. В преддверии рта под местной инфильтрационной анестезией по переходной складке над 6-м и 7-м зубами проводят разрез слизистой оболочки длиной около 2 см. После отслаивания слизисто-надкостничного лоскута под скуловую дугу или кость вводят узкий распатор или лопатку Буяльского так, чтобы ее выпуклость была обращена кнаружи. Рычагообразным движением все отломки одновременно вправляют под контролем пальцев другой руки хирурга, располагающихся на наружной поверхности лица. При сочетанных переломах скуловой кости и скуловой дуги производят вправление отломков через разрез по переходной складке преддверия рта от клыка до второго моляра. Вправление отломков производят двухмоментно. Вначале лопатку Буяльского подводят под скуловую кость и, приподнимая ее, вращают в медиальном направлении. Затем инструмент вводят под скуловую дугу и, приподнимая его, вращают в латеральном направлении. Обычно момент вправления сопровождается хрустом, а пальпацией снаружи определяют непрерывность восстановленной дуги. Отломки после вправления в таких случаях, как правило, удерживаются самостоятельно. Если перелом скуловой кости сопровождается повреждением стенки верхнечелюстной пазухи, при мелкооскольчатых переломах необходимо произвести ревизию последней. Для ревизии верхнечелюстной пазухи производят видоизмененную операцию Колдуэлла-Люка. После разреза по переходной складке отслаивают слизисто-надкостничный лоскут преддверия рта и освобождают ущемленные между отломками мягкие ткани. Производят вправление скуловой кости. Из верхнечелюстной пазухи извлекают свободно лежащие костные отломки, сгустки крови, измененные участки слизистой оболочки, максимально сохраняя слизистую оболочку. Отломки дна глазницы вправляют указательным пальцем, введенным в пазуху. После наложения соустья с нижним носовым ходом в верхнечелюстную пазуху вводят йодоформный тампон, пропитанный вазелиновым маслом. Один конец его выводят в нижний носовой ход через соустье. Скуловую кость и отломки стенок пазухи укладывают на тампоне в правильное положение под контролем глаза. При вправлении отломков в сроки 10 дней и более после травмы отломки на йодоформном тампоне укладывают с гиперкоррекцией с учетом образования рубцовой ткани. Слизистую оболочку преддверия рта зашивают кетгутом. Тампон удаляют через нижний носовой ход на 8-й день после операции, если вмешательство проводилось в первые дни после травмы, и на 10-14-й день, если вправление проведено в более поздние сроки. ОПЕРАЦИИ ПРИ КИСТАХ Цистэктомия. Эндодонтическая подготовка зуба к операции (механическая, медикаментозная обработка канала зуба, пломбирование канала термафилом или фосфат-цементом). В области кисты со стороны преддверия рта проводят разрез слизистой оболочки и надкостницы дугообразной или трапециевидной формы, формируя слизисто-надкостничный лоскут с основанием в области переходной складки. Если киста расположена близко к шейке зуба, то слизисто-надкостничный лоскут отделяют по зубодесневому краю. Края разреза должны заходить на 0,5-1 см за границу кисты. Распатором отделяют мягкие ткани от кости на всем протяжении раны и оттягивают их к основанию лоскута тупым крючком. С помощью шаровидного или фиссурного бора, желобоватого долота удаляют наружную костную стенку кисты или расширяют имеющуюся узуру до обнажения верхушечной части корня в пределах имеющегося в кости дефекта. Образованный костный дефект должен быть достаточным для обзора кисты и резекции верхушек корней зубов. Между оболочкой кисты и внутренней стенкой костной полости вводят небольшой изогнутый распатор, элеватор или гладилку и осторожно отделяют оболочки кисты от костного ложа. Выступающий в полость кисты корень зуба спиливают фрезой до уровня пломбировочного материала. Удаляют оболочку кисты вместе с резецированной верхушкой зуба. При отсутствии в канале корня пломбировочного материала производят его ретроградную пломбировку. Кюретажной ложкой, экскаватором очищают полость кисты от костной стружки, осколков корня зуба, выскабливают стенки послеоперационной полости в кости. С помощью бормашины сглаживают острые края дефекта. Обрабатывают послеоперационную полость струйно или с помощью марлевых турунд растворами антисептиков. При небольших размерах костной полости для последующего заживления достаточно заполнения ее кровяным сгустком. При большом объеме послеоперационной полости для оптимизации репаративного остеогенеза полость кисты на 2/3 ее протяженности может быть заполнена остеотропными препаратами (ОСТИМ-100, гидроксилапатит, гидроксиапол, трикальцийфосфат, Стимул-ООС, колапол, брефокость и др.). Можно также применить декальцинированную ткань, аутогенную костную стружку. Отслоенный и удерживаемый крючком слизисто-надкостничный лоскут укладывают на прежнее место. На края раны мягких тканей накладывают узловые швы, в первую очередь в области углов раны. На кожу лица соответственно области операции накладывают давящую повязку на 10-12 ч. При зубосодержащей кисте вместе с вылущиванием кистозной оболочки удаляют и ретинированный (причинный) зуб. Цистотомия. Проводится при кисте большого размера, в полость которой продуцируются 3 интактных зуба и более; при кисте с разрушением костного дна полости носа и нёбной пластинки, а также в детском возрасте при невозможности проведения цистэктомии из-за опасности повреждения зачатков постоянных зубов. Предоперационная подготовка к цистотомии включает эндодонтическую подготовку только причинного зуба (механическая, медикаментозная обработка канала зуба, пломбирование канала термафилом, фосфат-цементом). Остальные зубы, вовлеченные в зону кисты, не депульпируют, так как после цистотомии их корни остаются прикрытыми ее оболочкой. Выполняют разрез слизистой оболочки и надкостницы дугообразной или трапециевидной формы с формированием слизисто-надкостничного лоскута, основание которого обращенно в сторону свода преддверия рта. При цистотомии с сохранением причинного зуба разрез обращен основанием к десневому краю. Величина лоскута не должна превышать размер будущего костного дефекта. Выкроенный лоскут отделяют от костной поверхности распатором и откидывают. В костной ткани с помощью боров, долота, костной ложечки создают трепанационное отверстие, соответствующее наибольшему диаметру кисты. Трепанационному отверстию придают округлую форму с помощью фрез. Удерживая оболочку кисты хирургическим пинцетом, иссекают всю обнаженную переднюю стенку капсулы кисты, удаляют ее содержимое. Полости кисты обрабатывают растворами перекиси водорода, хлоргексиина или других антисептиков. Слизисто-надкостничный лоскут укладывают или вворачивают в открытую полость кисты и фиксируют йодоформным тампоном. Иногда ввернутый слизисто-надкостничный лоскут удается зафиксировать к оболочке кисты узловыми швами. Через 5-7 сут меняют йодоформный тампон. В дальнейшем смену тампона проводят каждые 3-5 дней, промывая послеоперационную полость дезинфицирующими растворами. Тампонаду проводят до полной эпителизации и уменьшения дефекта. В течение 1,5-2 лет даже большие послеоперационные полости ликвидируются.
|
||||||||||
|
Последнее изменение этой страницы: 2021-04-05; просмотров: 436; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.119 (0.007 с.) |