Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Топография сосудов и нервов в переднем и латеральном фасциальном ложе голениСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Сосудисто-нервный пучок переднего ложа голени состоит из а. et v. tibiales anteriores и n. fibularis (peroneus) profundus. A. tibialis anterior, отделившись от подколенной артерии в заднем ложе голени, отдаёт в подколенной ямке a. recurrens tibialis posterior, образующую анастомозы с ветвями a. descendens genus и a. inferior medialis genus. Далее она переходит в переднее ложе через отверстие в membrana interossea, расположенное у внутреннего края малоберцовой кости, на 4—5 см ниже её головки.
Сосудисто-нервный пучок в верхней половине голени лежит на membrana interossea между m. tibialis anterior и m. extensor digitorum longus. В нижнем отделе голени пучок смещается медиально и лежит в промежутке между m. tibialis anterior и m. extensor hallucis longus (рис. 3.37).
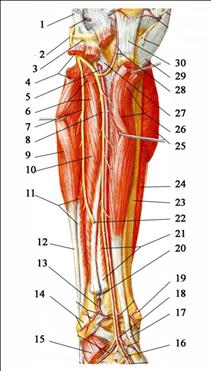
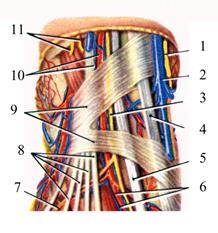
Рис. 3.37. Артерии и нервы голени (спереди). 1 – m. biceps femoris, tendo; 2 - n. fibularis (peroneus) communis; 3 – caput fibulae; 4 - m. fibularis (peroneus) longus; 5 - a. tibialis anterior; 6 - m. extensor digitorum longus; 7 - n. fibularis (peroneus) superficialis; 8 - n. fibularis (peroneus) profundus; 9 - m. fibularis (peroneus) longus (оттянута); 10 - m. extensor digitorum longus; 11 - m. fibularis (peroneus) brevis; 12 - m. fibularis (peroneus) longus, tendo; 13 – ramus perforans a. fibularis (peroneae); 14 – malleolus lateralis et rete malleolare laterale; 15 – m. extensor digitorum brevis et m. extensor hallucis brevis; 16 - n. fibularis (peroneus) profundus; 17 - m. tibialis anterior; 18 – a. dorsalis pedis; 19 - malleolus medialis et rete malleolare mediale; 20 – membrana interossea; 21 – tendo m. extensor hallucis longus, перерезано; 22 - n. fibularis (peroneus) superficialis; 23 – tibia; 24 – m. soleus; 25 – m. gastrocnemius, caput mediale; 26 – m. tibialis anterior (оттянута); 27 - membrana interossea; 28 – a. recurrens tibialis anterior; 29 – tendo m. sartorius; 30 – lig. patellae.
В нижней трети голени, выше лодыжек, от передней большеберцовой артерии отходят медиальная и латеральная передние лодыжковые артерии, аа. malleolares anteriores medialis et lateralis. Переднюю большеберцовую артерию сопровождают одноимённые вены, оплетающие её своими анастомозами. N. fibularis (peroneus) profundus из латерального ложа переходит в переднее, пронизывая septum intermusculare anterius cruris в верхней трети. В переднем ложе он лежит вначале латерально от сосудов, а в нижней трети — спереди и медиально от них. В латеральном ложе голени находятся длинная и короткая малоберцовые мышцы, mm. fibulares (peronei) longus et brevis, прикрывающие две верхние трети одноимённой кости. Между порциями длинной малоберцовой мышцы, начинающимися от латерального мыщелка большеберцовой и от головки малоберцовой костей, образуется верхний мышечно-малоберцовый канал, canalis musculofibularis (musculoperoneus) superior, в который входит n. fibularis communis. В верхнем мышечно-малоберцовом канале n. fibularis (peroneus) communis делится на глубокий и поверхностный малоберцовые нервы, nn. fibulares profundus et superficialis, на расстоянии 6—7 см от верхушки головки малоберцовой кости. N. fibularis (peroneus) superficialis, выйдя из щели между порциями длинной малоберцовой мышцы, спускается затем вдоль septum intermusculare anterius cruris в латеральном ложе до нижней трети голени, где прободает фасцию и далее идёт поверх неё в подкожной клетчатке. Общий малоберцовый нерв из-за поверхностного положения повреждается довольно часто. Этому способствует прохождение нерва вокруг шейки малоберцовой кости (в верхнем мышечно-малоберцовом канале), что при ушибах или переломе шейки кости часто ведёт и к повреждению нерва. Полный разрыв общего малоберцового нерва сопровождается параличом всех мышц переднего и латерального фасциального ложа голени (глубокий малоберцовый нерв) и нарушению чувствительности кожи переднелатеральной поверхности голени и тыла стопы (поверхностный малоберцовый нерв). При этом разгибание стопы невозможно, она свисает, слегка подвернута кнутри, пальцы несколько согнуты («конская стопа», рис. 3.38).
Рис. 3.38. «Конская стопа» при поражении малоберцового нерва Больному приходится высоко поднимать ногу, чтобы не задевать стопой о землю (симптом «петушиной походки», рис. 3.39). Ходить на пятках больной не может.
Рис. 3.39. «Петушиная походка» при поражении малоберцового нерва ЗАДНЯЯ ОБЛАСТЬ ГОЛЕНИ, REGIO CRURIS POSTERIOR
Внешние ориентиры. Головка малоберцовой кости, мыщелок большеберцовой кости, латеральная и медиальная лодыжки, ахиллово сухожилие, выпуклости головок икроножной мышцы. Границы. Верхняя — циркулярная линия, проведённая на уровне бугристости большеберцовой кости, нижняя — линия, проведенная у основания лодыжек. Проекции. Большеберцовый сосудисто-нервный пучок проецируется по линии, проведённой от середины подколенной ямки вверху к середине расстояния между медиальной лодыжкой и ахилловым сухожилием — внизу (рис. 3.40).
Рис. 3.40. Проекция заднего большеберцового сосудисто-нервного пучка.
Слои Кожа тонкая, легко берётся в складку. В подкожной клетчатке задней области голени формируется ствол v. saphena parva, которая, обогнув латеральную лодыжку, поднимается кверху и медиально. Как и большая подкожная вена, v. saphena parva связана с глубокими венами через прободающие вены, vv. perforantes. Особенно много их в нижней трети голени. На середине голени малая подкожная вена прободает собственную фасцию и находится между её листками (в канале Пирогова), затем уходит под фасцию, входит в промежуток между двумя головками икроножной мышцы и впадает в подколенную вену. Малую подкожную вену сопровождает n. cutaneus surae medialis. С латеральной стороны в подкожной клетчатке проходит отходящий от общего малоберцового нерва n. cutaneus surae lateralis (рис. 3.41). В дистальном отделе голени этот нерв вместе с n. cutaneus surae medialis образует n. suralis, иннервирующий кожу в области латеральной лодыжки.
Рис. 3.41. Поверхностные вены и нервы голени (сзади). 1 - ramus cutaneus n. obturatorius; 2 – v. saphena magna; 3 - v. saphena parva; 4 – n. saphenus; 5 – rami calcanei mediales n. tibialis; 6 – n. cutaneus dorsalis lateralis (n. suralis); 7 – rami calcanei laterales n. suralis; 8 – n. suralis; 9 - n. cutaneus surae medialis (из n. tibialis); 10 – ramus communicans fibularis; 11 – n. cutaneus surae lateralis (из n. fibularis communis); 12 – n. cutaneus femoris posterior N. saphenus (из бедренного нерва) разветвляется на узком участке кожи задневнутренней поверхности голени. На остальном протяжении задней области голени кожа иннервируется ветвями большеберцового и малоберцового нервов. Собственная фасция голени (fascia cruris) на задней поверхности образует заднее фасциальное ложе голени, compartimentum cruris posterius, с медиальной стороны прикрепляясь к медиальной поверхности tibia, а с латеральной образуя заднюю межмышечную перегородку, прикрепляющуюся к малоберцовой кости. Эта перегородка отделяет заднее ложе от латерального. Своим глубоким листком фасция голени отделяет поверхностные мышцы области от глубоких. Поверхностную часть заднего фасциального ложа голени занимают две головки икроножной мышцы, m. gastrocnemius, и камбаловидная мышца, m. soleus. Вместе они образуют трёхглавую мышцу голени, m. triceps surae. Между медиальной головкой икроножной мышцы и камбаловидной мышцей проходит узкое сухожилие подошвенной мышцы, m. plantaris. Сухожилия всех трёх мышц соединяются в пяточное, или ахиллово (Achilles) сухожилие, прикрепляющееся к пяточному бугру. Слой сгибателей занимает глубокое пространство ложа. Мышцы располагаются здесь в следующем порядке: m. tibialis posterior — посредине, m. flexor digitorum longus — медиально от неё, m. flexor hallucis longus — латерально. (На медиальную сторону, то есть к большому пальцу стопы, сухожилие этой мышцы выйдет только ниже, миновав медиальную позадилодыжечную область). Между поверхностной и глубокой группами мышц располагается голеноподколенный канал, canalis cruropopliteus. (рис. 3.42).
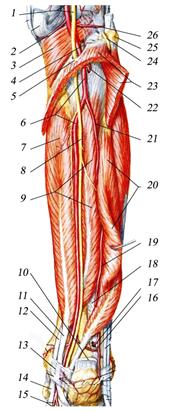
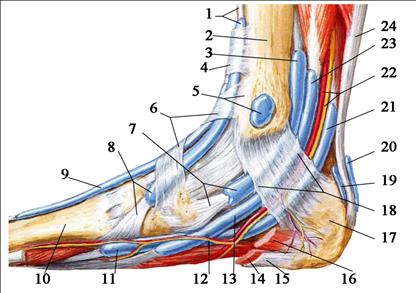
Рис. 3.42. Голеноподколенный канал. 1 – a. poplitea et n. tibialis; 2 – a. inferior medialis genus; 3 – m. popliteus; 4 – a. recurrens tibialis posterior; 5 - arcus tendineus m. solei; 6 - a. tibialis posterior; 7 - m. flexor digitorum longus; 8 - n. tibialis; 9 - m. tibialis posterior; 10 - tendo calcaneus; 11 - m. flexor digitorum longus, tendo; 12 - m. tibialis posterior, tendo; 13 – retinaculum musculorum flexorum; 14 - m. tibialis posterior, tendo; 15 – a. plantaris medialis; 16 – ramus communicans a. fibularis; 17 - ramus perforans a. fibularis; 18 – membrana interossea; 19 - a. fibularis (peronea); 20 - m. flexor hallucis longus; 21 - a. fibularis (peronea); 22 – a. tibialis anterior; 23 - m. soleus; 24 - n. fibularis (peroneus) profundus; 25 – caput fibulae; 26 - a. inferior lateralis genus. Входное отверстие канала располагается между m. popliteus спереди и сухожильной дугой камбаловидной мышцы, arcus tendineus m. solei, сзади. У входного отверстия, на уровне сухожильной дуги, a. poplitea делится на переднюю и заднюю большеберцовые артерии, которые входят в голеноподколенный канал. Почти сразу a. tibialis anterior уходит в переднее фасциальное ложе голени через верхнее выходное отверстие канала. Оно расположено между шейкой малоберцовой кости снаружи, m. popliteus сверху и начальным отделом m. tibialis posterior изнутри и снизу. Задняя большеберцовая артерия, a. tibialis posterior, более крупная, является продолжением a. poplitea. Большеберцовый нерв, n. tibialis, лежит латерально от артерии. Сначала весь пучок располагается на задней поверхности m. tibialis posterior. Затем, по мере смещения этой мышцы и её сухожилия кпереди, в нижней трети голени сосудисто-нервный пучок располагается уже на m. flexor digitorum longus. На границе средней и нижней трети голени задний большеберцовый сосудисто-нервный пучок выходит из-под нижневнутреннего края камбаловидной мышцы (нижнее выходное отверстие голеноподколенного канала) и располагается кнутри от ахиллова сухожилия. Здесь он прикрыт лишь глубоким и поверхностным листками фасции голени. Повреждение n. tibialis на уровне подколенной ямки и верхней трети голени вызывает паралич мышц, сгибающих стопу и пальцы (подошвенное сгибание) и поворачивающих стопу внутрь. Выпадает ахиллов рефлекс. Чувствительность выпадает на задней поверхности голени, на подошве и подошвенных поверхностях пальцев, на тыле их концевых фаланг. Мышцы заднего фасциального ложа голени и мышцы подошвы атрофируются. Стопа из-за паралича и атрофии межкостных мышц приобретает когтистый вид, а вследствие контрактуры разгибателей принимает форму «полой стопы». Её называют также «пяточной» стопой. Ходьба на пальцах невозможна (рис. 3.43).
Рис. 3.43. «Когтистая, полая стопа» при поражении большеберцового нерва. Малоберцовая артерия, a. fibularis (peronea), отходит от задней большеберцовой артерии на границе между верхней и средней третью голени и лежит, как и a. tibialis posterior, на задней поверхности задней большеберцовой мышцы. Затем она направляется косо вниз и латерально и входит в нижний мышечно-малоберцовый канал, саnalis musculofibularis (musculoperoneus) inferior. Передней стенкой этого канала является m. tibialis posterior, латеральной — fibula, задней — m. flexor hallucis longus. На границе средней и нижней трети голени малоберцовая артерия выходит из канала у нижненаружного края длинного сгибателя большого пальца и идёт вдоль латерального края кости, прикрытая глубоким и поверхностным листками фасции голени. В нижней трети голени a. fibularis отдаёт две важные для развития коллатерального кровообращения ветви: r. communicans и r. perforans. Первая из них анастомозирует с задней большеберцовой артерией, вторая — с передней большеберцовой артерией, проникая в переднее ложе голени через отверстие в межкостной перепонке. При отсутствии или недоразвитии a. dorsalis pedis эта ветвь достигает большого калибра и замещает её.
Наряду с ветвями к малоберцовым мышцам a. fibularis отдаёт латеральные лодыжковые и пяточные ветви, rr. malleolares laterales и rr. calcanei, которые участвуют в образовании артериальных сетей латеральной лодыжки и пяточной области, rete malleolare laterale и rete calcanei.
Связь клетчатки задней области голени с соседними областями Клетчатка глубокого фасциального пространства голени связана по ходу сосудов: 1) Внизу — с медиальным лодыжковым каналом, а через него — с клетчаткой стопы. 2) Вверху, по ходу передней большеберцовой артерии, — с клетчаткой переднего фасциального ложа голени. 3) По ходу задней большеберцовой артерии — с клетчаткой подколенной ямки. ПЕРЕДНЯЯ ГОЛЕНОСТОПНАЯ ОБЛАСТЬ, REGIO TALOCRURALIS ANTERIOR
Внешние ориентиры. По краям области выступают медиальная и латеральная лодыжки, а между ними — сухожилия разгибателей, отчётливо заметные при тыльном сгибании стопы. По сторонам от сухожилий разгибателей видны предлодыжковые борозды, которые при выпоте в голеностопном суставе превращаются в предлодыжковые валики. Границы. Вверху — горизонтальная плоскость, проведённая через основания обеих лодыжек, внизу — плоскость, проведённая на уровне верхушек лодыжек. Проекция тыльной артерии стопы, а. dorsalis pedis, и глубокого малоберцового нерва, n. fibularis (peroneus) profundus, определяется по линии, проведённой от середины межлодыжкового расстояния к первому межпальцевому промежутку (рис. 3.44).
Рис. 3.44. Проекция тыльной артерии стопы
Слои Кожа тонкая, подвижная. Подкожная клетчатка развита слабо. На передней поверхности медиальной лодыжки располагаются v. saphena magna и n. saphenus, окружённые поверхностной фасцией. В этом месте из-за постоянства положения v. saphena magna обычно производят венесекцию, то есть обнажение вены для введения в неё катетера. Кпереди от латеральной лодыжки в слое поверхностной фасции проходят ветви поверхностного малоберцового нерва, n. fibularis (peroneus) superficialis (рис. 3.45).
Рис. 3.45. Передняя голеностопная область. 1 — n. saphenus (отрезан); 2 — v. saphena magna (отрезана); 3 — n. fibularis (peroneus) profundus; 4 — tendo m. tibialis anterior; 5 — tendo m. extensoris hallucis longi; 6 — a. et v. dorsales pedis; 7 — a. tarsalis lateralis; 8 — tendines m. extensoris digitorum longi; 9 — retinaculum extensorum superior et inferior; 10 — a. et v. tibiales anterior; 11 — n. fibularis (peroneus) superficialis (отрезан).
Собственная фасция в области голеностопного сустава утолщена и имеет вид связок: циркулярного удерживателя — retinaculum musculorum ехtensorum superius, и косого — retinaculum mm. extensorum inferius. От верхнего удерживателя сухожилий-разгибателей к большеберцовой кости и сумке голеностопного сустава идут вертикальные перегородки, образующие три костно-фиброзных канала. Через эти каналы на тыл стопы переходят заключённые в синовиальные влагалища сухожилия. С медиальной стороны лежит сухожилие m. tibialis anterior, начало синовиального влагалища которого находится на 5—6 см выше лодыжек, а дистально доходит до уровня таранно-ладьевидного сустава. Среднее положение занимает сухожилие m. extensor hallucis longus, синовиальное влагалище которого находится на 2—3 см выше межлодыжковой линии, а дистально доходит до уровня первого предплюсне-плюсневого сустава. С латеральной стороны расположено сухожилие m. extensor digitorum longus, синовиальное влагалище которого поднимается выше влагалища длинного разгибателя большого пальца на 1—2 см, а в дистальном направлении расширяется по мере расхождения сухожилий к пальцам. A. dorsalis pedis с одноимёнными венами и n. fibularis profundus располагаются в костно-фиброзном канале длинного разгибателя большого пальца. Сосудисто-нервный пучок отделен от капсулы голеностопного сустава слоем жировой клетчатки.
ЗАДНЯЯ ГОЛЕНОСТОПНАЯ ОБЛАСТЬ, REGIO TALOCRURALIS POSTERIOR
Внешние ориентиры. Латеральная и медиальная лодыжки, пяточное (ахиллово) сухожилие и желобки по сторонам от него. Границы. Верхняя и нижняя границы — те же, что и для передней области. Боковые проходят по краям пяточного сухожилия.
Слои Кожа толще, чем спереди, при подошвенном сгибании стопы образует поперечные складки. Подкожная клетчатка рыхлая, развита слабо. Собственная фасция охватывает ахиллово сухожилие двумя пластинками, образуя футляр для него. Сразу выше прикрепления пяточного сухожилия к кости между ними находится пяточная синовиальная сумка, bursa tendinis calcanei.
ЛАТЕРАЛЬНАЯ ПОЗАДИЛОДЫЖЕЧНАЯ ОБЛАСТЬ, REGIO RETROMALLEOLARIS LATERALIS
Внешние ориентиры. Латеральная лодыжка, ахиллово сухожилие, пяточная кость. Границы. Верхняя и нижняя границы соответствуют границам передней и задней голеностопных областей. Передней границей является вертикальная линия, проведённая через наибольшую выпуклость латеральной лодыжки, задней — латеральный край пяточного сухожилия. Проекции. V. saphena parva и n. suralis проецируются по линии, идущей от середины расстояния между латеральной лодыжкой и ахилловым сухожилием к бугристости V плюсневой кости.
Слои Кожа в окружности латеральной лодыжки тонкая, подвижная. В подкожной клетчатке позади латеральной лодыжки идут v. saphena parva и n. suralis. Собственная фасция голени здесь подкрепляется двумя связками, идущими от латеральной лодыжки к пяточной кости, верхним и нижним удерживателями сухожилий малоберцовых мышц, retinaculi mm. fibularium (peroneorum) superius et inferius (рис. 3.46).
Рис. 3.46. Латеральная позадилодыжечная область. 1 — m. fibularis longus; 2 — m. fibularis brevis; 3 — tendo calcaneus; 4 — vag. synovialis mm. fibularium communis; 5 — bursa subcutanea calcanea; 6 — bursa tendinis calcanei; 7 — retinaculum mm. fibularium superius; 8 — retinaculum mm. fibularium inferius; 9 — calcaneus; 10 — m. extensor digitorum brevis; 11 — m. abductor digiti minimi; 12 — tendo m. fibularis longi; 13 — tendo m. fibularis brevis; 14 – tuberositas ossis metatarsalis V; 15 — retinaculum mm. extensorum inferius; 16 — malleolus lateralis, bursa subcutanea malleoli lateralis; 17 — retinaculum mm. extensorum superius.
Под верхним удерживателем сухожилия длинной и короткой малоберцовых мышц проходят в общем синовиальном влагалище, которое поднимается на 4—5 см выше связки. Под нижним удерживателем сухожилия этих мышц находятся в отдельных синовиальных влагалищах, которые разделены малоберцовым блоком пяточной кости, trochlea fibularis (peronealis). Синовиальное влагалище короткой малоберцовой мышцы доходит до её прикрепления к бугристости V плюсневой кости, а сухожилие длинной малоберцовой мышцы и его синовиальное влагалище проходят под предплюсной до борозды кубовидной кости (на медиальной стороне стопы). МЕДИАЛЬНАЯ ПОЗАДИЛОДЫЖЕЧНАЯ ОБЛАСТЬ, REGIO RETROMALLEOLARIS MEDIALIS
Внешние ориентиры. Медиальная лодыжка и пяточная кость, пяточное сухожилие. Границы. Верхняя и нижняя соответствуют границам передней и задней голеностопных областей. Передняя граница — вертикальная линия, проведенная через наибольшую выпуклость медиальной лодыжки, задняя — медиальный край пяточного сухожилия. Проекции. Задний большеберцовый сосудисто-нервный пучок проецируется по дугообразной линии, отстоящей кзади от медиальной лодыжки на ширину пальца (2 см). Здесь можно прощупать пульсацию задней большеберцовой артерии (рис. 3.47).
Рис. 3.47. Проекция задней большеберцовой артерии
Слои Кожа тонкая, малоподвижная. Подкожная жировая клетчатка рыхлая, в ней легко развивается отёк. Собственная фасция укреплена удерживателем сухожилий сгибателей, retinaculum mm. flexorum, и вместе с ним образует медиальную стенку медиального лодыжкового канала, canalis malleolaris medialis, находящегося позади медиальной лодыжки. Латеральную стенку этого канала составляют медиальная лодыжка и пяточная кость. Сверху в лодыжковый канал входят окружённые синовиальными влагалищами сухожилия мышц (рис. 3.48).
Рис. 3.48. Медиальная позадилодыжечная область. 1 – tendo et vag. synovialis m. tibialis anterioris; 2 — tibia; 3 — vag. synovialis m. tibialis posterioris; 4 — retinaculum mm. extensorum superius; 5 — malleolus medialis, bursa subcutanea malleoli medialis; 6 — retinaculum mm. extensorum inferius; 7 — tendo et vag. synovialis m. tibialis posterioris; 8 — tendo et vag. synovialis m. tibialis anterioris; 9 - vag. synovialis m. extensoris hallucis longi; 10 — os metatarsale I; 11— vag. synovialis m. flexoris hallucis longi; 12 — n. plantaris medialis; 13 — vag. synovialis m. flexoris digitorum longi; 14 – m. flexor digitorum brevis; 15 — aponeurosis plantaris; 16 — m. abductor hallucis; 17 — calcaneus; 18 — retinaculum mm. flexorum; 19 —bursa tendinis calcanei; 20 — bursa subcutanea calcanea; 21 - vag. synovialis m. flexoris hallucis longi; 22 — a. tibialis posterior, n. tibialis; 23 - vag. synovialis m. flexoris digitorum longi;, 24 — tendo calcaneus.
Кпереди и книзу лодыжковый канал переходит в пяточный канал, ограниченный снаружи пяточной костью, изнутри — мышцей, отводящей большой палец, m. abductor hallucis. Фиброзными отрогами, идущими с поверхности вглубь, медиальный лодыжковый канал разделён на костно-фиброзные каналы, в которых проходят сухожилия и влагалище сосудисто-нервного пучка. В пределах медиального лодыжкового канала в направлении спереди назад они располагаются следующим образом. 1. Наиболее близко к медиальной лодыжке, к бороздке на её задней поверхности располагается сухожилие m. tibialis posterior. Оно окружено синовиальным влагалищем, которое вверху начинается у верхней границы области, то есть у основания медиальной лодыжки, а внизу продолжается до прикрепления сухожилия к бугристости ладьевидной кости. 2. Следующим является сухожилие m. flexor digitorum longus. Его синовиальное влагалище начинается несколько ниже, а на подошве доходит до середины предплюсны. 3. Сзади от сухожилия длинного сгибателя пальцев располагается задний большеберцовый сосудисто-нервный пучок в собственном фасциальном футляре. Он лежит ближе к внутренней поверхности retinaculum flexorum и окружён слоем жировой клетчатки. A. tibialis posterior в пучке занимает переднее положение, n. tibialis лежит сзади. И артерия, и нерв у дистальной границы области (на уровне верхушки медиальной лодыжки) делятся на медиальные и латеральные подошвенные артерии и нервы. Образовавшиеся медиальный и латеральный подошвенные сосудисто-нервные пучки уходят в пяточный канал и далее на подошву.
Пульсацию задней большеберцовой артерии пальпируют на середине расстояния между медиальной лодыжкой и медиальным краем ахиллова сухожилия. Чтобы ослабить натяжение retinaculum flexorum, стопу слегка подворачивают кнутри. Это исследование является обязательным при жалобах пациента на перемежающуюся хромоту, возникающую при ходьбе и исчезающую после отдыха. Отсутствие пульсации задней большеберцовой артерии свидетельствует об её окклюзии, чаще всего в результате атеросклероза. Большеберцовый нерв может быть сдавлен в пределах медиального лодыжкового канала (тарзальный туннельный синдром) при отёке и тендовагините. Это проявляется чаще всего болями в пятке и нарушением чувствительности кожи подошвы.
4. Наиболее сзади и наиболее глубоко лежит сухожилие m. flexor hallucis longus. У дистальной границы области оно перекрещивает сухожилие длинного сгибателя пальцев, проходя ближе к костям предплюсны, а на медиальном крае подошвы оно оказывается лежащим кпереди. Синовиальное влагалище сухожилия длинного сгибателя большого пальца стопы начинается ниже, чем у сухожилий двух предыдущих мышц, но продолжается дальше. Оно вплотную прилежит к заднему «слабому месту» сумки голеностопного сустава и в ряде случаев сообщается с полостью этого сустава.
ГОЛЕНОСТОПНЫЙ СУСТАВ, ARTICULATIO TALOCRURALIS Голеностопный сустав образуется суставными поверхностями нижних концов обеих берцовых костей, которые охватывают блок, trochlea, таранной кости, talus, наподобие вилки, причем с facies articularis superior блока сочленяется нижняя суставная поверхность большеберцовой кости, а с боковыми поверхностями блока — суставные поверхности лодыжек (рис. 3.49).
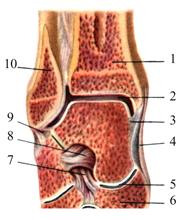
Рис. 3.49. Фронтальный срез голеностопного сустава (вид спереди). 1 — tibia; 2 — articulatio talocruralis; 3 — lig. talotibiale anterius; 4 — lig. tibionaviculare; 5 — articulatio talonavicularis; 6 — os naviculare; 7 — lig. bifurcatum; 8 — lig. talocalcaneum interosseum; 9 — lig. talofibulare posterius; 10 — fibula.
Дистальное соединение концов большеберцовой и малоберцовой костей происходит посредством синдесмоза или сустава, syndesmosis (articulatio) tibiofibularis. Это соединение подкрепляется передней и задней межберцовыми связками. По строению голеностопный сустав представляет собой блоковое сочленение. Движения происходят вокруг фронтальной оси (рис. 3.50), проходящей через блок таранной кости, причём стопа то поднимается кверху носком (тыльное сгибание), то опускается книзу (подошвенное сгибание).
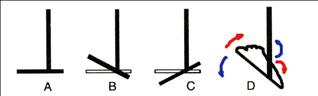
Рис. 3.50. Движения в голеностопном суставе: А — нормальное положение; В — тыльное сгибание (подошвенное разгибание); С — тыльное разгибание (подошвенное сгибание); D — пронация (синие стрелки) и супинация (красные стрелки)
Суставная щель голеностопного сустава проецируется спереди по линии, соединяющей основания лодыжек. Суставная капсула прикрепляется вдоль хрящевого края суставных поверхностей, спереди захватывает часть шейки таранной кости. Вспомогательные связки расположены по бокам сустава и идут от лодыжек к соседним костям предплюсны. Медиальная коллатеральная связка, lig. collaterale mediale (deltoideum), имеет вид пластинки, напоминающей греческую букву «дельта». Латеральная коллатеральная связка, lig. collaterale laterale, состоит из трёх пучков, идущих от латеральной лодыжки в трёх разных направлениях: вперед — lig. talofibulare anterius, вниз — lig. calcaneofibulare и назад — lig. talofibulare posterius. Боковые связки укрепляют капсулу сустава, а спереди и сзади капсула тонкая. Непосредственно к капсуле голеностопного сустава сзади прилежит сухожилие длинного сгибателя большого пальца стопы, спереди — сухожилия разгибателей. Голеностопный сустав кровоснабжается от rete malleolare mediale et laterale, образованной лодыжковыми ветвями a. tibialis anterior, a. tibialis posterior и a. fibularis (peronea). Венозный отток происходит в одноимённые глубокие вены голени. Отток лимфы осуществляется по глубоким лимфатическим сосудам к nodi lymphoidei poplitei. Сустав иннервируется снаружи n. suralis, с медиальной стороны — n. saphenus и спереди — n. fibularis profundus. Переломы лодыжек составляют до 60% всех переломов голени. Чаще всего перелом лодыжек происходит при «подворачивании» стопы кнаружи, то есть при пронированной стопе. Поэтому повреждения такого типа называют пронационными переломами. При классическом пронационном переломе Дюпюитрена происходит перелом медиальной лодыжки или разрыв медиальной коллатеральной (дельтовидной) связки, перелом малоберцовой кости в нижней трети, разрыв дистального межберцового синдесмоза, подвывих или вывих стопы кнаружи (рис. 3.51).
Рис. 3.51. Пронационный перелом лодыжек: 1 — отрывной перелом медиальной лодыжки; 2 — разрыв медиальной коллатеральной (дельтовидной) связки Форсированное «подворачивание» стопы кнутри приводит к возникновению так называемого супинационного перелома. Это повреждение — обратное по механизму пронационному перелому. Резкая супинация заднего отдела стопы приводит к натяжению пяточно-малоберцовой связки и к разрыву её или отрывному перелому наружной лодыжки. Линия перелома проходит в поперечном направлении (рис. 3.52).
Рис. 3.52. Супинационный перелом лодыжек:
|
|||||
|
Последнее изменение этой страницы: 2016-04-07; просмотров: 3088; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.208 (0.012 с.) |