
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Дозы глюкокортикоидов (мг/сут) при проведении пробы с преднизолоном и дексаметазоном (5 дней)Содержание книги
Поиск на нашем сайте
Дифференциальный диагноз проводится с другими формами гермафродитизма и вирилизирующей опухолью коры надпочечников. Отличительная особенность АТС состоит в том, что у больных наряду с увеличенным клитором и урогенитальным синусом выявляются: яичники, матка и влагалище, открывающееся в урогениталь-ный синус, положительный половой хроматин, женский кариотип 46,ХХ, положительная проба с преднизолоном. Иногда возникает необходимость дифференцировать врожденный АТС от ложного женского гермафродитизма без гиперплазии коры надпочечников. Этот вариант гермафродитизма может быть обусловлен избыточной терапией угрожающего выкидыша у матери прогестероном и другими гестагенами или введением с лечебной целью ряда стероидных гормонов, обладающих вирилизирующими свойствами. Наконец, картина ложного женского гермафродитизма у новорожденной девочки может быть вызвана наличием у беременной женщины гор-монпродуцирующей опухоли. Большое значение для выявления дефицита 21-гидроксилазы при небольших дефектах (преждевременное пубархе) имеет исследование системы HLA [112]. У девочек и девушек, имеющих один или несколько признаков вирилизации (гипертрофию клитора, раннее пубархе, гирсутизм и/или acne vulgaris) показано проведение АКТГ-теста с определением концентраций 17-ОП, кортизола, ДЭА. Значительное повышение уровня 17-ОП и снижение уровня кортизола в ответ на введение АКТГ расценивается как проявление скрытого дефекта синтеза 21-гидроксилазы [125]. Основным методом терапии при АТС служит применение гормональных препаратов с целью компенсации надпочечниковой не- 3.1. Нарушение полового созревания достаточности и подавления избыточной секреции андрогенов. Лечение должно проводиться постоянно, пожизненно. По показаниям проводится хирургическое лечение — пластика наружных половых органов (ампутация гипертрофированного клитора, рассечение уро-генитального синуса). Примерные поддерживающие суточные дозы глюкокорти-коидов (преднизолона) при лечении АТС: до 5 лет — 5 мг, в возрасте 6-12 лет — 5-7,5 мг, в возрасте 13-18 лет — 10—15 мг. При определении суточных дозировок дексаметазона учитывают, что 0,5 мг препарата эквивалентны по клиническому эффекту 3,5 мг преднизолона. В начале лечения, как правило, вводят высокие дозы препарата, вызывающие быстрое подавление секреции АКТГ. После пробы индивидуально подбирают лечебную дозу глюко-кортикоидов с учетом уровня 17-КС, костного возраста, степени вирилизации к началу лечения. Доза считается адекватной, если 17-КС в суточной моче остаются в пределах возрастной нормы. При правильно подобранной дозе препарата ее не увеличивают длительное время. При присоединении инфекционных заболеваний, а также с возрастом дозу увеличивают под контролем определения экскреции 17-КС.
На фоне лечения глюкокортикоидами ускоряется половое развитие по женскому типу. У девочек, лечение которым было начато в 1-м десятилетии жизни, происходит раннее развитие молочных желез и появление менструальной функции. Быструю феминизацию на фоне приема глюкокортикоидов можно объяснить функциональной активностью собственных яичников. С началом лечения не только увеличивается секреция гормонов яичников, но и нормализуется гонадотропная функция гипофиза. При данном заболевании возраст, в котором впервые назначают лечение, играет большую роль. Наиболее эффективно лечение, начатое до 7 лет. Как уже было отмечено, наибольшее ускорение роста при этой патологии происходит в возрасте 7—11 лет, в 12—13 лет у нелеченных больных рост заканчивается. Лечение глюкокортикоидами тормозит темп роста и процессы окостенения и в то же время удлиняет сроки прироста длины тела. Под влиянием лечения телосложение приобретает черты, присущие женскому организму. Развитие молочных желез также зависит от времени, в котором начата терапия. У девочек, начавших лечение до 10 лет, молочные железы развиваются нормально, при начале лечения в 12—15 лет молочные Глава 3. Патология репродуктивной системы в период ее становления железы остаются гипопластичными. Гипертрихоз при этой терапии только уменьшается, но не исчезает совсем. Врожденный АГС может служить моделью для изучения вопроса о существовании половой дифференцировки подбугорной области (гипоталамуса) человека и возможной роли андрогенов. Гиперандрогения при этой патологии развивается внутриутробно. Тем не менее с началом лечения происходит не только повышение секреции гормонов яичников, но и нормализация функции гипофиза, сопровождающаяся наступлением овуляции. Эти наблюдения позволяют полагать, что у человека, в отличие от других видов млекопитающих, половая дифференцировка подбугорной области (гипоталамуса) не имеет места.
Оперативное вмешательство — коррекцию наружных половых органов — рекомендуется проводить в два этапа: первый — удаление пенисообразного клитора осуществляется обычно сразу после установления диагноза независимо от возраста пациентки, поскольку подобная операция оказывает благоприятное воздействие на психику родственников и больной; второй — формирование входа во влагалище целесообразно производить не ранее 10—11 лет, когда лечение глюкокортикоидами, которые способствуют росту и разрыхлению тканей урогенитального синуса, значительно облегчает формирование входа во влагалище и уменьшает риск ранения мочеиспускательного канала. При сольтеряющей форме АГС, помимо ЗГТ глюкокортикоидами, необходимо введение внутрь поваренной соли и 11-дезокси-кортикостерона. Доза препарата зависит от клинической картины болезни. Больные с АГС должны пожизненно находиться под наблюдением гинеколога и эндокринологов. Прогноз. При своевременном и адекватном лечении АГС прогноз для жизни, менструальной и генеративной функции благоприятный. При гипертонической форме АГС прогноз зависит от степени вовлечения в патологический процесс сердечно-сосудистой системы. Профилактика. Учитывая наследственный характер заболевания, женщинам с подозрением на возможность рождения больных детей с начала беременности рекомендуют давать (или продолжать) дексаметазон для предотвращения внутриутробной вирилизации (девочек). Определение содержания 17-ОП, тестостерона и андро-стендиона позволяет судить, происходит ли в результате лекар- 3.1. Нарушение полового созревания ственной терапии подавление андрогенной функции коры надпочечников плода. При правильном лечении новорожденные имеют нормальную массу тела и рост. Обследование детей в возрасте до 6,5 лет выявило нормальное физическое и психическое развитие [88]. По-видимому, физиологическая доза дексаметазона, назначаемая беременным женщинам, не оказывает вредного влияния на плод и способствует внутриутробному предотвращению вирилизации у девочек с недостаточностью 21-гидроксилазы. Тем не менее состояние не только физического, но и полового развития потомства требует более углубленного исследования: необходимы дополнительные данные для обоснованного решения вопроса о том, насколько целесообразно в некоторых случаях продолжение беременности. 3.1.3. Нарушение полового развития в периоде полового созревания по типу «стертой» вирилизации При возникновении вирильного синдрома в препубертатном возрасте клиника обычно настолько выражена, что диагностика подобных состояний особых затруднений не вызывает. В клинической практике значительно чаще встречаются больные со «стертой» вирилизацией, симптомы которой у большинства больных появляются после менархе, в связи с активацией системы гипоталамус—гипофиз—яичники—надпочечники. В настоящее время известно, что «стертая» форма вирилизации может быть над-почечникового, яичникового и центрального генеза.
Гиперандрогения надпочечникового генеза, проявляющаяся поздней формой АТС, также является следствием ферментной недостаточности (чаще всего, 21-гидроксилазы) коры надпочечников. Патогенез схож с врожденной вирильной формой АТС, но, как правило, недостаточность 21-гидроксилазы менее выражена. Результаты генетических и гормональных обследований свидетельствуют о том, что все варианты АТС (как классической, так и поздней форм) передаются аутосомно-рецессивным геном, сцепленным с аллелем HLA-B. Считают, что поздно проявляющиеся симптомы АТС — это следствие одного из вариантов дефицита 21-гидроксилазы [100]. По данным A. Bone и соавт. [62], при поздно проявляющейся форме Глава 3. Патология репродуктивной системы в период ее становления АТС наблюдается высокая частота ассоциации дефицита 21-гидрок-силазы с HLA-B14. Клиника. Для гиперандрогении надпочечникового генеза, проявляющейся в постнатальном периоде, характерно раннее появление вирильных симптомов. Гирсутизм появляется до или сразу после менархе. Маскулинизация носит менее выраженный характер, чем при классическом АТС. Первая менструация может запаздывать или быть своевременной. В дальнейшем месячные редкие или отсутствуют. Почти у всех больных возникают acne vulgaris на спине, груди и лице. У ряда больных могут быть смуглая кожа или обширные пятна гиперпигментации. Наблюдается гипоплазия молочных желез. Некоторые больные отмечают уменьшение размеров молочных желез после появления гирсутизма. Характерной особенностью телосложения подобных больных является некоторая вирилизация фигуры: увеличение ширины плеч, узкий таз, укорочение конечностей и невысокий рост. Повышенная концентрация андрогенов в крови приводит к ускоренному закрытию зон роста костей, что вызывает преждевременное прекращение роста тела. Половые органы развиты по женскому типу, иногда наблюдаются некоторая гипертрофия клитора и уменьшение размеров матки. У больных с поздней формой АТС выделение андрогенов с мочой превышает норму в 1,5—2 раза. Оценка состояния яичников по тестам функциональной диагностики выявляет ановуляцию при андрогенном типе влагалищных мазков. За последние годы описаны случаи латентного АТС (без клинических проявлений вирилизации). Так, P. Malta и соавт. [112] проводили скрининг для выявления неклассической формы недостаточности 21-гидроксилазы в популяции, положительной по HLA-B14, но без клинических проявлений АТС. У 15 % обследованных обнаружена реакция на пробу с АКТГ, характерная для типичной формы недостаточности 21-гидроксилазы.
В диагностике большое значение имеют пробы с преднизоло-ном (или дексаметазоном) и АКТГ. У больных после нагрузки глю-кокортикоидами экскреция 17-КС резко снижается (вдвое). При проведении АКТГ-теста наблюдается значительное повышение уровня 17-ОП и снижение концентрации кортизола в крови. Рентгенологически выявляется преждевременное закрытие зон роста костей. Характерно уменьшение размеров матки при нормальных 3.1. Нарушение полового созревания размерах яичников, что также обнаруживается при рентгенологическом и УЗ-исследованиях органов малого таза. Лечение постнатальной формы АТС — ЗГТ глюкокортикоида-ми в поддерживающих дозах, как и при его классической форме. Обычно назначают преднизолон в дозе 5 мг или дексаметазон в дозе 0,5 мг в день под контролем уровня экскреции 17-КС с мочой. Яичниковая форма гиперандрогении может проявляться в возрасте 12-16 лет и связана с повышенным образованием мужских половых гормонов в яичниках. Яичниковая гиперандрогения может быть обусловлена: врожденным (генетическим) дефицитом ферментов, обеспечивающих синтез гормонов в яичниках; врожденной неполноценностью гипоталамических структур, приводящей к нарушению ритма секреции ГЛ; «чрезмерным» андренархе, что уже в препубертатный период обусловливает нарушение стероидогенеза в яичниках. Клиника и диагностика. Классический симптомокомплекс СПКЯ, описанный в 1935 г. Штейном и Левенталем, характеризуется олигоменореей с менархе, ожирением, гирсутизмом, увеличением яичников. Классическая форма СПКЯ встречается относительно редко. Обычно, кроме олигоменореи, наблюдаются и кровотечения, и вторичная аменорея, но неизменным остается одно — нарушение менструальной функции с менархе, чаще в возрасте 12—14 лет. Гирсу-тизм появляется, как правило, позднее, до или в 1-й год менархе. Каких-либо трофических изменений кожных покровов не отмечается. Ожирение часто сочетается с олигоменореей или аменореей, причем увеличение массы тела также происходит перед или в год менархе. Антропометрическое исследование выявляет сочетание признаков инфантилизма с вирилизацией: значительно выражены уменьшение размеров таза и увеличение длины ног и рук, широкая грудная клетка. Характерно оволосение наружных половых органов по мужскому типу. Размер матки нормальный, а яичника — увеличен, причем степень увеличения пропорциональна длительности заболевания. Яичники подвижные, безболезненные, плотные, с гладкой поверхностью (рис. 3.5). При исследовании гормонального статуса отмечаются, как правило, повышение содержания ЛГ в крови при нормальном или сниженном уровне ФСГ (отношение ЛГ/ФСГ больше 3), повышение Уровня тестостерона и андростендиона, снижение уровня эстрогенов крови. Экскреция 17-КС слегка повышена, но может находиться и 1лава 3. Патология репродуктивной системы в период ее становления
в пределах нормы. По тестам функциональной диагностики выявляется ановуляция. При постановке диагноза СПКЯ важную информацию дает УЗИ органов малого таза. Патогномонич-ными для СПКЯ признаками по данным УЗИ служат увеличение размеров яичников и наличие множественных фолликулярных кист диаметром чаще 0,2—0,6 см. Ценным диагностическим признаком является утолщение белочной оболочки, однако этот симптом непостоянен. Наиболее достоверный результат дает анатомо-гистологиче-ская верификация диагноза, поэтому при диагностике СПКЯ у подростков особенно важную роль приобретает лапароскопия.
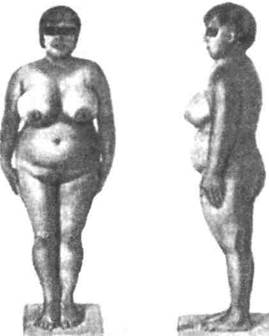
Лапароскопия позволяет не только уточнить размеры яичников, но и дать их макроскопическое описание: для СПКЯ характерна гладкая и утолщенная капсула яичников беловатого (мраморного) цвета с просвечивающими через нее множественными кисточками. При микроскопии часто обнаруживают утолщенную белочную оболочку, признаки задержки развития фолликулярного аппарата, фолликулярные кисты диаметром 0,2-0,6 см, гиперплазию theca interna и фиброз стромы. Гиперплазия theca interna возникает в результате хронической стимуляции лютеинизирующим гормоном. Дифференциальная диагностика между яичниковой и надпо-чечниковой формой гиперандрогении осуществляется с помощью функциональных проб. В первом случае проба с глюкокортикои-дами отрицательна, т.е. выделение с мочой 17-КС снижается после пробы менее чем в 2 раза. Наиболее показательна проба с синтетическими эстроген-гестагенными препаратами типа нон-овлона или бисекурина. Эти препараты подавляют гонадотропную функцию гипофиза, что приводит к торможению синтеза гормонов в яичниках и, следовательно, к уменьшению экскреции 17-КС при яичниковой гиперандрогении. 3.1. Нарушение полового созревания Лечение подростков при СПКЯ зависит от клинической картины и направлено прежде всего на борьбу со стойкой ановуляцией. Предпринимались попытки использовать в качестве терапевтических мероприятий физические факторы [29]. Мы предпочитаем консервативное лечение гестагенами или синтетическими гестаген-эстрогенными препаратами без применения стимуляторов овуляции до конца периода полового созревания. Гормоны целесообразно назначать в течение 3—6 мес. с перерывами в 2—3 мес. Мы придерживаемся следующей тактики: консервативная терапия проводится до конца периода полового созревания; после замужества в случае ановуляции назначаются стимуляторы овуляции, при безуспешности терапии производится клиновидная резекция яичников. В то же время некоторые авторы при яичниковой гиперандро-гении с выраженными проявлениями заболевания, не откладывая, производят клиновидную резекцию яичников, что, по их данным, дает хороший эффект. Гиперандрогения центрального генеза, нередко встречающаяся в пубертатном периоде, чаще всего связана с гипоталамическим синдромом периода полового созревания (ГСППС). 3.1.3.1. Гипоталамический синдром периода полового созревания ГСППС представляет собой симптомокомплекс, выражающийся в полигландулярной дисфункции с нарушением обменных, трофических процессов, менструального цикла и в нарушениях сердечно-сосудистой и нервной систем в период полового созревания. Чаще всего возникновению ГСППС способствуют хронические интоксикации и инфекции, особенно такие, как хронический тонзиллит и аденовирусные инфекции, а также тяжелые эмоциональные стрессы и черепно-мозговые травмы. Согласно данным Р. П. Миримановой [36], многолетнее переедание в детском возрасте при присоединении любой токсикоинфекции способствует быстрому развитию ГСППС. Патогенез. Патогенетически эту полигландулярную дисфункцию можно рассматривать как следствие нарушений на уровне ги-поталамо-гипофизарной области. В период полового созревания происходит активация гипоталамуса с повышением секреции тройных гормонов гипофиза. Обычное функциональное напряжение системы гипоталамус—гипофиз—периферические эндокринные Глава 3. Патология репродуктивной системы в период ее становления железы, свойственное периоду полового созревания, при воздействии различных вредных факторов в пубертатном периоде может стать основой формирования патологического симптомокомплек-са ГСППС. При ГСППС происходят фазовые изменения функции центральных регулирующих механизмов: на ранних стадиях заболевания отмечается повышенная активность структур гипоталамуса и ретикулярной формации, а также соматотропной, гонадотропной и адренокортикотропной функции гипоталамо-гипофизарной области. С прогрессированием заболевания гиперактивность гипоталамо-гипофизарной области переходит в дисфункцию, но с сохранением резервных возможностей системы гипоталамус—гипофиз—периферические эндокринные железы. Интенсификация роста и увеличения массы тела, происходящие при ГСППС в начале пубертатного периода, обусловлены повышенной секрецией гормона роста. Функциональное состояние гипоталамо-гипофизарно-надпочечниковой системы характеризуется в начале заболевания повышенной секрецией глюкокортикоидов, а в последующем — умеренной активацией секреции андрогенов корой надпочечников. Имеются выраженные патологические изменения и в функции гипоталамо-гипофизарно-яичниковой системы; некоторая гиперсекреция гонадотропинов в начальных стадиях заболевания сменяется хаотическим характером их секреции при прогрессировании заболевания. Вторично в патологический процесс вовлекаются яичники. В начале заболевания, отражая изменения в гипоталамо-гипофизарной области, в яичниках, как правило, происходит усиленный синтез эстрогенов, но в последующем развивается ги-поэстрогения. Нарушение функции гипоталамо-гипофизарно-гонадно-над-почечниковых взаимоотношений формирует типичный ГСППС симптомокомплекс. Клиника. Развитие клинической симптоматики ГСППС отмечается в возрасте от 10 до 18 лет, причем чаще заболевание начинается в 11-13 лет [20, 35, 36]. Основные клинические проявления — ожирение, нарушенное физическое и половое развитие, трофические поражения кожи, патологический рост волос на лице и теле, нарушение менструальной функции, лабильность АД, различная вегетативная симптоматика. Девушки с ГСППС выглядят старше своих лет и производят мнимое впечатление пышущих здоровьем
Рис. 3.6. Больная Р., 14лет. Гипотапамический синдром периода полового созревания (по [20]) подростков (рис. 3.6). Это обусловлено в основном особенностями их соматического развития. Изучение роста и массы тела свидетельствует о более раннем, чем в популяции, пубертатном скачке роста, причем если в 11-12 лет больные превышают своих здоровых сверстниц на 10-15 см, то к 17—18 годам эта разница уменьшается. При антропометрии выявлено, что у больных с ГСППС преобладает опережающий, сексуальный и интерсексуальный морфотип. Высокорослость, возникающая у части больных, связана с повышенной секрецией гормона роста. Ускорение темпов роста подтверждается и опережением костного возраста на 2—4 года у больных с ГСППС. Излишняя масса тела, являясь одним из ведущих симптомов ГСППС, часто служит первым признаком заболевания, но иногда ожирение отсутствует. При ГСППС распределение под- Глава 3. Патология репродуктивной системы в период ее становления кожной клетчатки равномерное, с некоторым преимуществом в области живота и молочных желез. Очень редко имеется тенденция к кушингоидному типу ожирения, т.е. преимущественному отложению подкожного жирового слоя в области лица, верхней половины туловища и живота при непропорционально худых конечностях. Постоянный симптом ГСППС — наличие полос растяжения на коже (стрии), причем количество их не зависит от степени ожирения. Стрии отмечаются у больных с ГСППС и без ожирения. Полосы растяжения обычно расположены в нетипичных местах: в поясничной области, подмышечных и подколенных ямках, на боковой поверхности туловища. Окраска стрий различна — от малинового и ярко-розового до бледно-розового и белого. Стрии при ГСППС, как правило, располагаются не продольно, а поперечно. Появление новых стрий, особенно ярко окрашенных, обычно свидетельствует об активности патологического процесса. Происхождение полос растяжения связывают с нарушением метаболических процессов вследствие усиленного распада белков, обусловленного кортицизмом. Среди нейротрофических изменений кожи преобладают сосудистые нарушения: мраморность кожи, телеангиэктазии, петехии, акроцианоз. Характерна также гиперпигментация. Симптом «грязного локтя» и «грязной шеи» (дисхромии по типу очаговой гиперпигментации складок кожи) связывают с пигментом меланином, который синтезируется в этих участках. Неврологический статус больных с ГСППС характеризуется не-врозоподобными состояниями, что выражается в головной боли, общей слабости, раздражительности, снижении памяти, вегетативных нарушениях: асимметрии и умеренном повышении АД, иногда постоянном субфебрилитете и вегетососудистых кризах. Грубая неврологическая симптоматика отсутствует. Изменения сердечно-сосудистой системы у больных с ГСППС выражены нерезко. Кроме артериальной гипертензии, степень которой прямо зависит от продолжительности заболевания, иногда находят небольшие изменения на ЭКГ. Анализ электроэнцефалограмм у больных с ГСППС свидетельствует о нарушениях на уровне диэнцефальных структур мозга. При рентгенологическом изучении черепа изменений со стороны турецкого седла не обнаруживается, но нередко наблюдаются усиление сосудистого рисунка костей свода черепа, гиперпневма- 3.1. Нарушение полового созревания тизация пазухи основной кости и сосцевидных отростков височных костей, обызвествление твердой мозговой оболочки. Что касается функции надпочечников, то у большинства больных с ГСППС выявлены повышенная экскреция 17-оксикорти-костероидов (17-ОКС) и высокое содержание кортизола в крови [36]. Для этого заболевания характерно изменение темпа полового созревания, а именно раннее появление и быстрое развитие вторичных половых признаков. При ГСППС развитие молочных желез часто начинается в возрасте 8—9 лет; половое и аксиллярное оволосение также появляется не только раньше, чем в популяции в целом, но и темпы его развития ускорены в 2-3 раза. Для больных с ГСППС характерно и раннее менархе (у большинства больных — до 12 лет). Если заболевание началось в пре-пубертатном периоде, нарушение менструального цикла обычно происходит с менархе. При возникновении ГСППС после менархе нарушение менструального цикла происходит, как правило, через 1-2 года после 1-й менструации. В начале заболевания чаще отмечаются гипер- или полименорея и ювенильные кровотечения; по мере прогрессирования патологического процесса и при большой длительности заболевания возникают более тяжелые нарушения менструальной функции — гипоменструальный синдром и вторичная аменорея. В гинекологическом статусе больных с ГСППС выраженные отклонения в развитии наружных половых органов отсутствуют. При рентгенологическом и УЗ-исследованиях органов малого таза нередко находят увеличение размеров яичников, особенно при большой длительности заболевания. У таких больных при лапаротомии обнаруживается поликистозное изменение яичников [20, 36]. Определение гонадотропинов у больных с ГСППС выявило потерю цикличности их выделения, свойственную пубертатному периоду [20, 36], нередко повышение секреции ЛГ Функция яичников при ГСППС тоже изменена. Для начальных стадий патологического процесса более характерна умеренная или абсолютная гиперэстрогения, подтверждаемая как биохимически (повышение экскреции эстрогенов), так и тестами функциональной диагностики. По мере прогрессирования заболевания содержание эстрогенов становится умеренным или, чаще, развивается гипоэ-строгения. Функциональные нарушения яичников нередко сопро-
вождаются анатомическими изменениями по типу поликистозного их перерождения. Как правило, эти изменения обнаруживаются у девушек, длительно страдающих ГСППС. Развитие СПКЯ можно расценивать как вторичный процесс, возникающий в овариальной ткани в ответ на изменения секреторной функции гипоталамо-ги-пофизарной области. Выраженные проявления глюкокортикоидной и андрогенной гиперпродукции у больных с ГСППС диктуют необходимость проводить дифференциальную диагностику с такими заболеваниями, как болезнь и синдром Иценко—Кушинга, постнатальная форма АТС и СПКЯ. Основная роль в патогенезе болезни Иценко — Кушинга принадлежит поражению гипоталамо-гипофизарной области с вторичной гиперфункцией коры надпочечников [15, 39, 50]. Для этой болезни характерны ожирение, метеоризм, задержка роста и полового развития при преждевременном половом оволосении, acne vulgaris, гипертония, нарушение обмена веществ. Стрии у девочек при болезни Иценко—Кушинга, в отличие от взрослых больных, могут быть не выражены; если же они появляются, то обычно широкие, ярко-малинового цвета. У большинства пациенток выявляется расширение границ сердца, приглушенность тонов и акцент II тона на аорте, изменение ЭКГ. Неврологическая симптоматика выражается в недостаточности VII—XII пар черепно-мозговых нервов, асимметрии сухожильных рефлексов, неравномерности, снижении или отсутствии брюшных рефлексов. Нарушения менструальной функции происходят по типу гипо-менструального синдрома и аменореи. При ранних и стертых формах заболевания большое значение придается дополнительным методам исследования: костный возраст отстает от календарного на 1—6 лет, причем нарушаются не только сроки, но и порядок и симметрия окостенения. На рентгенограмме черепа выявляются признаки гипертензии, иногда — аденома гипофиза. Характерна гиперхолестеринемия, нередко гипогликемия, при томографии на фоне ретропневмоперитонеума надпочечники увеличены в размерах, тени их нечеткие, структура гомогенно-ячеистая и зернистая. Содержание кортизола в крови значительно повышено, 3.1. Нарушение полового созревания уровень гормона роста снижен, повышено выделение 17-ОКС с мочой, проба с АКТГ положительная, как и проба с дексаметазоном. Экскреция эстрогенов и прегнандиола низкая. При синдроме Иценко — Кушинга клинические проявления зависят от вида опухоли, ставшей причиной синдрома [50]. При глю-костероме наряду с явлениями гиперкортицизма наблюдается отставание в физическом и половом развитии, хотя возможна и картина ППС по изосексуальному типу. При глюкоандростероме и сопутствующем избытке как глюкокортикоидов, так и андрогенов наряду с рассматриваемым синдромом развиваются явления вирилизации. Если возникает ППС, то оно протекает по гетеросексуальному типу. Степень выраженности всей симптоматики зависит от гормональной активности опухоли. При синдроме Иценко—Кушинга наблюдается стойкая гипертония, изменения сердечно-сосудистой системы сходны с теми, что описаны при болезни Иценко—Кушинга. Отмечаются также гиперхолестеринемия, избыточная масса тела, выраженный остеопороз. При глюкостероме возникает деформация позвонков по типу «рыбьих». Отмечаются отставание костного возраста от календарного, нейротрофические изменения кожи, часты acne vulgaris. Патологический рост волос встречается не всегда. Если при глюкостероме гирсутизм не характерен, то при глюкоандростероме наиболее ранние симптомы заболевания — оволосение лобка, туловища, конечностей, вирилизация ктитора, нарушение менструальной функции по типу аменореи. Очень важные данные обнаруживаются при томографии на фоне ретропневмоперитоне-ума: выявляется опухоль одного надпочечника и уменьшение размеров второго. Содержание 17-ОКС в моче значительно повышено, как и кортизола в крови. Уровень гормона роста в крови снижен. При смешанных опухолях коры надпочечников (глюкоандростероме) повышается уровень как 17-КС, так и 17-ОКС в моче. Проба с АКТГ положительная, проба с дексаметазоном отрицательная. При глюкоандростероме содержание прогестерона в крови повышено, особенно при злокачественном течении, а эстрогенов — снижено. Поздняя форма АТС и СПКЯ — см. «стертую» форму гиперан-дрогении надпочечникового и яичникового генеза. Лечение. Исходя из патогенеза ГСППС, а именно первичного нарушения функции гипоталамических структур, терапевтические мероприятия должны быть в первую очередь направлены на ликви- Глава 3. Патология репродуктивной системы в период ее становления дацию имеющихся изменений в подбугорье и улучшение трофики гипоталамуса. Целесообразно проводить лечение совместно с невропатологом. Терапия состоит из этиотропной патогенетической и симптоматической рассасывающей терапии [35]. Этиотропная терапия. Учитывая, что ГСППС является поли-этилогическим заболеванием, каждую больную подвергают общему соматическому обследованию; при выявлении хронических воспалительных очагов инфекции в первую очередь проводят лечебные мероприятия, направленные на их ликвидацию (санация ротоглотки, придаточных пазух носа и т.д.). Если ГСППС развился вскоре после перенесенного инфекционного заболевания, назначают антибактериальные препараты в общепринятых дозировках в течение 7-12 дней. При выявлении специфической инфекции (ревматизм, туберкулез) лечение проводится совместно с ревматологом и фтизиатром.
|
||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-08-26; просмотров: 489; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.140.185.250 (0.013 с.) |




 Глава 3. Патология репродуктивной системы в период ее становления
Глава 3. Патология репродуктивной системы в период ее становления


