Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Иммунологическая селекция пары донор-реципиентСодержание книги
Поиск на нашем сайте Результаты типирования, в отличие от исходного состояния донорской печени и сроков холодовой ишемии, в значительно меньшей степени влияют на ближайший результат трансплантации. Поэтому трансплантация печени выполняется при совместимости донора и реципиента только по системе АВО (группа крови), без учета основных антигенов гистосовместимости (HLA) и выполнения перекрестной или cross-match пробы. Операция у реципиента
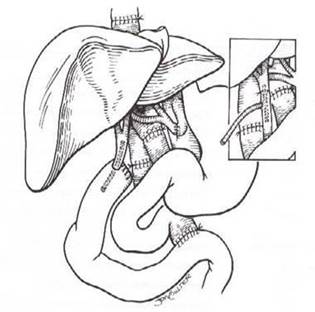
Рисунок 8 - Схема операции у реципиента
Операция у реципиента (рис.8) состоит из нескольких этапов: гепатэктомия -пересечение общей печеночной артерии, воротной вены, под- и надпеченочных отделов нижней полой вены, холедоха, связок печени, после чего выполняется гепатэктомия, беспеченочный -реваскуляризация донорской печени с помощью последовательного наложение двух кавальных и портального венозных анастомозов, артериального анастомоза и реперфузионный - включение печени в кровоток, гемостаз и наложение холедохо-холедохоанастомоза. Осложнения трансплантации печени Различают ранние иммунологические (сверхострое и острое отторжение), и не иммунологические (ишемическое, реперфузионное повреждение трансплантата), оппортунистическая вирусная и фунгальная инфекция, технические, сосудистые и желчные осложнения. Они встречаются с частотой от 0,6 до 22%. Осложнение после трансплантации печени ● Острое (клеточное) отторжение (очень редко) ● Ишемическое повреждение печеночного трансплантата ● Первично нефункционирующий печеночный трансплантат ● Артериальные осложнения (тромбоз или стеноз печеночной артерии) ● Тромбоз и стеноз воротной вены ● Тромбоз и стеноз нижней полой вены ● Билиарные осложнения (желчный затек, стриктура желчного анастомоза) ● Инфекционные осложнения (бактериальные, грибковые, вирусные, протозойные)
Реабилитация после трансплантации печени После трансплантации печени применяется стандартная многокомпонентная иммуносупрессивная терапия. Реабилитация больных после трансплантации печени начинается в раннем послеоперационном периоде, что заключается в переводе больного из катаболической в анаболическую фазу, что достигается адекватным энтеральным и парентеральным питанием. Второй важной задачей является ранняя психосоциальная реабилитация пациентов и их семей. Больной должен быть уверен в благоприятном длительном исходе операции. Фундаментальной задачей трансплантации печени является восстановление социальной активности пациентов. Для некоторых больных это означает восстановление претрансплантационной активности и способности выполнять домашнюю работу. Для многих же людей, живущих с донорской печенью, категория качества жизни означает нечто большее. Многие пациенты, не испытывающие значительных неудобств с медицинской точки зрения, могут ощущать неудовлетворенность, обусловленную их социальным и финансовым положением, и стремятся вернуться к активному труду. Обзорные статистики из ведущих центров свидетельствуют о высокой степени социальной реабилитации реципиентов. Подавляющее большинство кандидатов, ожидавших трансплантацию печени, в течение нескольких месяцев накануне операции были неработоспособны. В течение первого года от 25 % до 40% реципиентов вернулись к труду, в среднем 30–50% имели ограниченную трудоспособность, 10–15% занимались домашним хозяйством. В отличие от взрослых пациентов, перенесших трансплантацию печени, в послеоперационном периоде у растущего ребенка-реципиента осуществляется не только функциональная и эмоциональная, но и метаболическая (эндокринная) реабилитация. После трансплантации печени отмечается существенное улучшение физического и психического статуса в виде увеличения роста, мышечной массы, улучшения памяти, способности к обучению, расширении личностных и социальных контактов. Важным показателем качества жизни после трансплантации печени является восстановление способности к деторождению. У многих молодых женщин после операции восстанавливаются предшествующие нарушения оварио-менструального цикла. Многочисленные статистики регистрируют каждый факт беременности и родов у женщин, перенесших трансплантацию печени. Изучена фармакодинамика циклоспорина во время беременности. Известно, что этот иммуносупрессивный препарат плохо проникает через плацентарный барьер и поэтому практически не влияет на развитие плода. Так как циклоспорин присутствует в большом количестве в материнском молоке, родившим женщинам рекомендуется искусственное вскармливание. К 1996 году всего было зарегистрировано более 5000 детей, родившихся от женщин-реципиентов. Успешный опыт имеется и на территории Украины. Одним из убедительных доказательств высокой физической и социальной реабилитации является успешное выступление реципиентов печеночных трансплантатов на регулярно проводимых Олимпийских играх для лиц с пересаженными органами.
ТРАНСПЛАНТАЦИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ Лечение сахарного диабета и его осложнений на протяжении длительного времени представляло собой одну из сложнейших задач медицинской науки и практики. И только развитие органной трансплантологии стало одним из реальных путей решения проблемы. Идея трансплантации поджелудочной железы (ТПЖ) возникла в 20-х годах прошлого столетия, практически сразу после установления этиологии сахарного диабета. Последующие 40 лет потребовались для разработки и совершенствования хирургической техники — от экспериментов на животных до клинического применения. Первая аллотрансплантация поджелудочной железы человеку выполнена в 1966 г. в университете Миннесота (США). Больному сахарным диабетом с хронической почечной недостаточностью был пересажен сегмент поджелудочной железы и почки. В результате впервые оказалось возможным достигнуть практически полной реабилитации пациента — отказ от инсулина и диализа. Дальнейший прогресс трансплантации поджелудочной железы определялся развитием иммуносупрессии и совершенствованием хирургической техники.
ПОКАЗАНИЯ К ТРАНСПЛАНТАЦИИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ В середине прошлого столетия началась новая эпоха в эндокринологии — впервые в терапии сахарного диабета был успешно применен экзогенный инсулин. Это достижение обеспечило рост средней продолжительности жизни больных, улучшение ее качества и, как следствие, увеличение частоты диабетических осложнений. Как известно, для осложненного течения сахарного диабета характерны специфическое поражение мелких сосудов — микроангиопатия (ангиоретинопатия, нефропатия и другие, так называемые висцеропатии), нейропатия, макроангиопатия с ускоренным развитием атеросклеротических процессов в крупных сосудах. В связи с этим радикальным и этиопатогенетически обоснованным способом лечения инсулинзависимого сахарного диабета и его осложнений является трансплантация поджелудочной железы. Можно выделить следующие патологические состояния, которые рассматриваются в качестве показаний к ТПЖ: • декомпенсация сахарного диабета I типа с некорригируемой гипергликемией и частыми кетоацидотическими состояниями; • сахарный диабет I типа с периферической нейропатией в сочетании с ишемическими нарушениями (диабетическая стопа без инфекционных осложнений, хроническая артериальная недостаточность нижних конечностей); • сахарный диабет I типа, осложненный пролиферативной ретинопатией; • сахарный диабет I типа, осложненный диабетической нефропатией с хронической почечной недостаточностью.
ПРОТИВОПОКАЗАНИЯ К ТРАНСПЛАНТАЦИИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ Как при любом другом виде хирургического лечения выделяют абсолютные и относительные противопоказания к ТПЖ. К первым относятся все те патологические состояния и социальные обстоятельства, при которых выполнение оперативного вмешательства может повлечь за собой непосредственную угрозу жизни пациента или ухудшение ее прогноза. К абсолютным противопоказаниям к ТПЖ относятся: • некорригируемые нарушения функции жизненно важных органов, в том числе центральной нервной системы; • не поддающиеся лечению системные или локальные инфекции (СПИД, репликация вирусов гепатита, активный туберкулез и др.); • инфекционные осложнения сахарного диабета (смешанная форма диабетической стопы, осложненная флегмоной или гангреной, рецидивирующая пиодермия); • септические состояния; • онкологические заболевания; • психическая нестабильность; • лекарственная, наркотическая или алкогольная зависимость. К относительным противопоказаниям к ТПЖ относятся факторы, увеличивающие степень хирургического и анестезиологического риска: • возраст старше 65 лет; • выраженное ожирение (превышение более чем на 50 % идеальной массы тела); • хронические неспецифические заболевания легких, сопровождающиеся дыхательной недостаточностью II-III ст.; сердечно-сосудистая недостаточность; • Ишемическая болезнь сердца; • диффузные заболевания печени, сопровождающиеся печеночно-клеточной недостаточностью. Планирование типа трансплантации поджелудочной железы Мировой опыт более чем 30-летней истории трансплантации поджелудочной железы свидетельствует о том, что результаты оперативного лечения сахарного диабета I типа зависят не только от качества хирургической техники и ведения посттрансплантационного периода. Они напрямую связаны с тщательностью отбора больных на оперативное лечение и определением типа ТПЖ. Показанием к одномоментной трансплантации поджелудочной железы и почки являются: • диабетическая нефропатия (клиренс креатинина< 40 мл/мин); • больные сахарным диабетом I типа с дисфункцией ранее пересаженной почки.
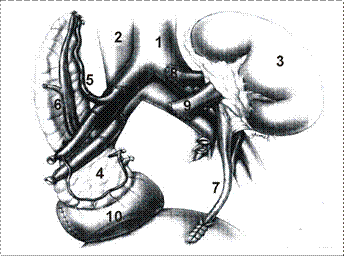
Рисунок 9 - Одномоментная трансплантация поджелудочной железы и почки с применением панкреатидуоденоцистостомии: 1-аорта; 2-нижняя полая вена; 3-почка донора; 4 трансплантированная поджелудочная железа; 5- селезёночная артерия; 6-селезёночная вена;
|
||
|
Последнее изменение этой страницы: 2016-04-26; просмотров: 418; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.216 (0.011 с.) |