Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Основные опасности и осложненияСодержание книги
Поиск на нашем сайте
После дефибрилляции: · асистолия, · продолжающаяся или рецидивирующая фибрилляция желудочков, · ожог кожи. При ИВЛ: · переполнение желудка воздухом, · регургитация, · аспирация желудочного содержимого.
При интубации трахеи: · ларинго- и бронхоспазм, · регургитация, · повреждение слизистых, зубов, пищевода. При закрытом массаже сердца: · переломы грудины, рёбер, · повреждение лёгких, · напряжённый пневмоторакс. При пункции подключичной вены: · кровотечение, · пункция подключичной артерии, лимфатического протока, · воздушная эмболия, · напряжённый пневмоторакс. Дыхательный и метаболический ацидоз. Гипоксическая кома. ПРИМЕЧАНИЯ При фибрилляции желудочков и возможности проведения немедленной в течение 30с дефибрилляции немедленно проводят дефибрилляцию. При применении дефибрилляторов с двухфазной формой импульса использовать энергию от 120 до 200Дж. Начинать реанимационные мероприятия с прекардиального удара целесообразно лишь в самом начале клинической смерти при невозможности своевременного нанесения электрического разряда. Все ЛС во время сердечно-легочной реанимации вводить внутривенно быстро. При использовании периферической вены следует выбирать сосуды возможно большего диаметра, препараты смешивать с 20мл р-ра натрия хлорида. При отсутствии венозного доступа эпинефрин (адреналин), атропин, лидокаин (увеличив рекомендуемую дозу в 2 раза) вводить в трахею в 10мл р-ра натрия хлорида. Альтернативой эпинефрину (адреналину) при фибрилляции желудочков может быть вазопрессин, через 5—10мин после однократного введения вазопрессина 40ЕД следует переходить к введению эпинефрина (адреналина). Интубацию трахеи (не более чем за 30с) может выполнять только квалифицированный персонал при длительной сердечно-лёгочной реанимации или транспортировке. Основной метод коррекции ацидоза — гипервентиляция. Натрия гидрокарбонат по 1ммоль/кг (2мл/кг 4% р-ра), затем по 0,5ммоль/кг каждые 5-10мин, может быть показан только при продолжительной сердечно-лёгочной реанимации, при предшествовавших прекращению кровообращения гиперкалиемии, ацидозе, передозировке трициклических антидепрессантов, гипоксическом лактатацидозе, исключительно при условии проведения адекватной ИВЛ!. Препараты кальция показаны только при тяжёлой исходной гиперкалиемии или передозировке антагонистов кальция.
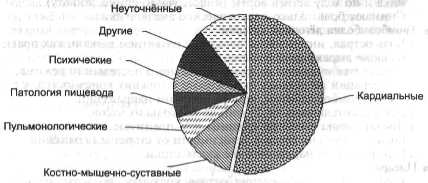
БОЛИ В ГРУДИ Боль в груди — одна из самых частых жалоб больных при вызове СМП. У всех пациентов с болями в груди необходимо исключить состояния, угрожающие жизни: · инфаркт миокарда, · ТЭЛА, · расслоение аорты, · пневмоторакс, · разрыв пищевода. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Причины боли в груди приведены в табл. 3-1, а частота различных причин на рис. 3-2.
Таблица 3-1. Причины боли в груди
Рис. 3-2. Частота различных причин боли в груди.
КЛИНИЧЕСКАЯ КАРТИНА ХАРАКТЕРИСТИКА БОЛИ В ГРУДИ ПРИ НЕКОТОРЫХ ЗАБОЛЕВАНИЯХ ПРИСТУП СТЕНОКАРДИИ · Боль сжимающая, давящая, иногда жгучая. · Дыхание или изменение положения тела практически не влияет на интенсивность боли. · Появляется при физической или эмоциональной нагрузке, при вазоспастической стенокардии в покое или во время сна. · Продолжительность 2-15мин. · Локализована в загрудинной области, иногда с иррадиацией в руки, чаще в левое плечо и руку, спину, шею, нижнюю челюсть. · Быстрое обезболивание от нитроглицерина.
ИНФАРКТ МИОКАРДА · Боль, как правило, интенсивная сжимающая, давящая, жгучая, реже тупая, ноющая. · Появляется в покое, часто в утренние часы, иногда есть чёткая связь с физической или психоэмоциональной нагрузкой. · Продолжительность более 15мин. · Локализована в загрудинной области, иррадиирует в левую руку, левую лопатку, захватывая всю грудь, реже локализована в верхней половине живота. · Нитроглицерин, как правило, не помогает, боль снимают наркотические анальгетики. ПЕРИКАРДИТ · Боль острая и тупая разной интенсивности. · Нарастает постепенно, на высоте процесса (при появлении выпота) может уменьшаться или исчезать, затем вновь усиливаться. · Часто имеется связь с дыхательными движениями и положением тела, уменьшается в положении сидя и при небольшом наклоне вперёд. · Продолжительность несколько дней. · Локализована в загрудинной области, иногда иррадиирует в шею, спину, плечи, эпигастральную область. · Сосудорасширяющие препараты не помогают, уменьшают боль ненаркотические и наркотические анальгетики. РАССЛОЕНИЕ АОРТЫ · Боль очень интенсивная, нередко волнообразная. · Начало молниеносное, чаше на фоне артериальной гипертензии или при физической либо эмоциональной нагрузке. · Наличие неврологической симптоматики. · Продолжительность от нескольких минут до нескольких дней. · Локализация в загрудинной области с иррадиацией вдоль позвоночника и по ходу ветвей аорты (к шее, ушам, спине, животу). · Снимают боль только наркотические анальгетики. ТРОМБОЭМБОЛИЯ ЛЁГОЧНОЙ АРТЕРИИ · Боль острая, интенсивная нередко с развитием шока и, как правило, на фоне выраженной одышки. · Появляется внезапно на фоне длительного постельного режима, после операций на органах таза, живота и нижних конечностей, у больных с тромбофлебитом, при физическом напряжении. · Продолжительность от 15мин до нескольких часов. · Локализация в центре грудины или преимущественно в левой или правой половине груди в зависимости от стороны поражения. · Снимают боль наркотические анальгетики. ПЛЕВРИТ · Боль о начале заболевания острая колющая, по мере накопления жидкости в плевральной полости тупая. · Боль постоянная, усиливается при дыхании и кашле, зависит от положения тела. · Продолжительность несколько дней. · Локализация в левом или правом боку. · Снимают боль ненаркотические анальгетики.
ЗАБОЛЕВАНИЯ ПИЩЕВОДА · Боль острая и тупая, нередко распирающая. · Боль, чаще связана с приёмом пищи, часто усиливается в положении лежа. · Продолжительность от нескольких минут до нескольких дней. · Локализована по ходу пищевода, иррадиирует в эпигастральную область. · Снимают боль спазмолитические, местные анестезирующие средства, наркотические анальгетики. ЗАБОЛЕВАНИЯ КОЖНО-МЫШЕЧНО-СУСТАВНОЙ СИСТЕМЫ · Боль различной интенсивности, тупая и острая. · Зависит от положения тела, усиливается при поворотах, физической нагрузке, в положении лёжа. · Боль продолжительная. · Боль локализованная, или по ходу межреберных нервов, болезненность при пальпации, нередко болезненность при пальпации вдоль позвоночника. · Снимают боль ненаркотические анальгетики. НАПРЯЖЁННЫЙ ПНЕВМОТОРАКС · Боль внезапная, резкая. · Зависит от положения тела, усиливается при глубоком вдохе, кашле и движении. · Продолжительность от нескольких минут до нескольких часов. · Локализация в соответствующей половине грудной клетки с иррадиацией в шею, руку. · Уменьшают боль ненаркотические и наркотические анальгетики.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Проводят между состояниями, угрожающими жизни больного: · инфаркт миокарда или острый коронарный синдром, · острая сердечная недостаточность, · тяжёлые нарушения ритма и проводимости, · ТЭЛА, · расслаивающаяся аневризма аорты, · напряжённый пневмоторакс, · разрыв пищевода и другими заболеваниями. Внезапная острая боль в груди, продолжающаяся всего несколько секунд, не служит признаком заболевания сердца и может быть вызвана мышечными болями. СОВЕТЫ ПОЗВОНИВШЕМУ: · Разрешите больному сидеть или лежать в удобном для него положении тела. Обеспечьте тепло и покой. · Задайте обязательные вопросы. · При подозрении на боли, связанные с ишемией миокарда: · примите нитроглицерин сублингвально (таблетку или спрей), · примите ацетилсалициловую кислоту (таблетку разжевать). · Найдите препараты, которые принимает больной, ЭКГ, снятые ранее, и покажите их персоналу СМП. · Не оставляйте больного без присмотра.
ДЕЙСТВИЯ НА ВЫЗОВЕ ДИАГНОСТИКА ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ: · Определить характер, локализацию, иррадиацию и продолжительность боли в груди. · Острая боль, достигающая максимума в течение нескольких минут — инфаркт миокарда, стенокардия. · Давящий или сжимающий характер боли — инфаркт миокарда, стенокардия. · Локализация за грудиной или в левой руке — инфаркт миокарда, стенокардия. · Продолжительные боли постоянной интенсивности — инфаркт миокарда. · Миграция боли — расслоение аорты. · Плевральные боли — пневмоторакс, пневмония. · Наличие связи боли с актом глотания — нарушение моторики пищевода. · Усиление боли при движении туловища и верхних конечностей — заболевания кожно-мышечно-суставной системы (при ишемии миокарда интенсивность боли не меняется). · Уточнить условия возникновения боли и факторы, вызывающие её усиление или ослабление. · Какие препараты принимал больной и их эффективность? · Имеются ли у больного хронические заболевания (ИБС, перенесенный инфаркт миокарда, артериальная гипертензия, сахарный диабет и др.)? · Соберите наследственный анамнез (заболевания сердца, внезапная смерть ближайших родственников, инфаркт миокарда до 60 лет у родителей). · Уточните сопутствующие симптомы (потеря сознания, затруднение дыхания, тошнота и рвота и др.). ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ · Подкожная эмфизема вокруг шеи — пневмоторакс. · Тошнота или рвота, предшествующие появлению боли в груди - спонтанный разрыв пищевода. · Повышенное потоотделение — инфаркт миокарда, острый коронарный синдром. · Кашель — пневмония, ТЭЛА. · Кровохарканье — ТЭЛА. · Гнойная мокрота — пневмония. · Одышка или усиление хронической одышки (ЧДД больше 24 в мин) — ТЭЛА, пневмония. · Неравномерное участие грудной клетки в акте дыхания — пневмония. · При аускультации лёгких ослабление дыхательных шумов, бронхиальное дыхание, хрипы — пневмония. · Лихорадка — пневмония. · Отсутствие или снижение пульса — расслоение аорты. · Боли в грудной клетке, воспроизводимые при пальпации — заболевания кожно-мышечно-суставной системы. · Артериальная гипертензия или гипотензия, разница систолического АД на обеих руках больше 15мм рт.ст. — расслоение аорты. · Шум трения плевры — ТЭЛА, пневмония. · Неврологическая симптоматика (помутнение в глазах, гемипарезы, параличи и др.) — расслоение аорты. · Признаки синдрома Марфана — расслоение аорты. · Наличие факторов риска венозной тромбоэмболии — ТЭЛА.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ Регистрация ЭКГ в 12 отведениях. ЛЕЧЕНИЕ Терапию осуществляют в соответствии с диагностированным заболеванием. ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ Необходимость госпитализации зависит от заболевания, вызвавшего боль в груди. При неутонченной причине целесообразна госпитализация для дальнейшего наблюдения и обследования.
СТЕНОКАРДИЯ Стенокардия — клинический синдром, проявляющийся характерной болью и связанный с острой преходящей ишемией миокарда. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Сердечная мышца кровоснабжается из системы коронарных артерий. При сужении просвета коронарных артерий в результате атеросклероза (наиболее распространённая причина) поступление крови к миокарду становится недостаточным для его нормальной работы. Повышение работы сердца, обычно при физической иди эмоциональной нагрузке, вызывает несоответствие между доставкой кислорода в миокард и потребностью в нём (ишемию), поэтому у больного возникают неприятные ощущения или боли в груди (приступ стенокардии), которые проходят после нескольких минут отдыха или приёма нитроглицерина.
КЛАССИФИКАЦИЯ Выделяют стабильную стенокардию четырёх функциональных классов и нестабильную стенокардию (табл. 3-2).
Таблица 3-2. Классификация стенокардии
ОСЛОЖНЕНИЯ Развитие инфаркта миокарда. КЛИНИЧЕСКАЯ КАРТИНА При стабильной стенокардии боль приступообразная, с достаточно чётким началом и концом, продолжительностью не более 15мин (табл. 3-3).
Таблица 3-3. Характеристика болевого синдрома при стенокардии напряжения
Характер боли: сжимающая, давящая, иногда в виде жжения. Локализация боли: за грудиной, в эпигастральной области, слева от грудины и в области верхушки сердца. Иногда ангинозный приступ проявляется изолированной болью в левом плече, левом запястье, локте, чувством сдавливания в горле, болью в обеих лопатках или одной из них. Особого внимания заслуживает боль в подложечной области, ощущение жжения в пищеводе, нередко ошибочно принимаемые за симптомы язвенной болезни желудка или гастрита. Иррадиация боли: · в левую половину грудной клетки, · в левую руку до пальцев, · в левую лопатку и плечо, · в шею, · в нижнюю челюсть, · редко вправо от грудины, к правому плечу, в эпигастральную область. Болевые приступы обусловлены повышением потребности сердечной мышцы в кислороде и появляются при: · физической нагрузке, · эмоциональном напряжении, · повышении АД, · тахикардии. Помимо болевого синдрома, симптомом стенокардии может быть одышка или резкая утомляемость при нагрузке (следствие недостаточного снабжения скелетных мышц кислородом), При декубитальной стенокардии (вариант стабильной стенокардии) приступ возникает в горизонтальном положении больного (чаще ночью) и продолжается до получаса и более, вынуждая больного сидеть или стоять. Обычно она развивается у больных с выраженным кардиосклерозом и явлениями застойной сердечной недостаточности. В горизонтальном положении приток крови к сердцу усиливается и возрастает нагрузка на миокард. В подобных случаях болевой приступ лучше купируется в положении сидя или стоя. Ангинозные приступы у таких больных возникают не только в горизонтальном положении, но и при малейшей физической нагрузке (стенокардия функционального класса IV), идентичность болевых приступов помогает установить правильный диагноз.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Важнейшее дифференциально-диагностическое значение имеет эффект применения сублингвальных форм нитратов - если после их трехкратного применения у больного приступ не купируется, затягиваясь более чем на 15мин, то он расценивается как прогрессирующая стенокардия. Во время ожидания эффекта от сублингвальных форм нитратов проводится ЭКГ. При выявлении изменений ЭКГ, которые можно трактовать как результат ишемии, приступ стенокардии должен рассматриваться как развивающийся инфаркт миокарда. СОВЕТЫ ПОЗВОНИВШЕМУ · Уложите больного с приподнятым головным концом. Обеспечьте тепло и покой. · Дайте больному нитроглицерин под язык (таблетки или спрей), при необходимости повторить приём через 5мин. · Если болевой приступ продолжается более 15мин, дайте больному разжевать полтаблетки (250мг) ацетилсалициловой кислоты. · Найдите препараты, которые принимает больной, ЭКГ, снятые ранее, и покажите их персоналу СМП. · Не оставляйте больного без присмотра. ДЕЙСТВИЯ НА ВЫЗОВЕ ДИАГНОСТИКА ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ · Возникали ли ранее приступы боли при физической нагрузке или они появились впервые? (необходимо выделять впервые возникшую стенокардию). · Были ли в анамнезе инфаркты миокарда? (при их наличии и нетипичном болевом синдроме более вероятна стенокардия и инфаркт миокарда). · Каковы условия возникновения боли? (провоцирующие факторы стенокардии: физическая нагрузка, волнение, охлаждение и др.). · Зависит ли боль от позы, положения тела, движений и дыхания? (при стенокардии не зависит). · Каков характер боли? Какова локализация боли? Имеется ли иррадиация боли? (для стенокардии более типична сжимающая, давящая боль, локализующаяся за грудиной и иррадиирующая в левую половину грудной клетки, в левую руку, лопатку, плечо и шею). · Какова продолжительность боли? (желательно определить как можно точнее, потому что продолжительность боли более 15мин расценивается как острый коронарный синдром). · Были ли попытки купировать приступ боли нитроглицерином? (стенокардия напряжения обычно купируется после приёма нитроглицерина в течение 1—3мин). · Был ли хотя бы кратковременный эффект? (неполный купирующий эффект расценивается как признак острого коронарного синдрома). · Похож ли болевой приступ на возникавшие ранее? При каких условиях они обычно купировались? (для стенокардии напряжения характерны однотипные болевые приступы умеренной интенсивности, проходящие самостоятельно после прекращения физической нагрузки в течение 1—3, реже 15мин или после приёма нитроглицерина). · Участились, усилились ли боли за последнее время? Не изменилась ли толерантность к нагрузке, не увеличилась ли потребность в нитратах? (при положительных ответах стенокардию считают нестабильной).
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ · Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения. · Визуальная оценка кожных покровов: определение наличия бледности, повышенной влажности кожных покровов. · Исследование пульса (правильный, неправильный), подсчет ЧСС (тахикардия). · Измерение АД на обеих руках, в норме разница систолического АД (САД) <15мм рт.ст., возможна артериальная гипертензия. · Перкуссия: наличие увеличения границ относительной сердечной тупости. · Пальпация: оценка верхушечного толчка, его локализации. · Аускультация сердца и сосудов (оценка тонов, наличие шумов): · характер тонов в основном зависит от состояния сердечной мышцы до приступа, · может выслушиваться ритм галопа, шум митральной регургитации и акцент II тона на лёгочной артерии, исчезающие после купирования · приступа, · при аортальном стенозе или гипертрофической кардиомиопатии выявляют систолический шум. · Аускультация лёгких, подсчёт ЧДД. · Следует учитывать, что у многих пациентов физикальное обследование не позволяет выявить каких-либо патологических изменений. ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ Регистрация ЭКГ в 12 отведениях: оценить наличие ишемических изменений: · депрессия или подъём сегмента ST, иногда в сочетании с нарушениями ритма и проводимости сердца, · патологический зубец Q, · отрицательные «коронарные» зубцы Т. ЛЕЧЕНИЕ Целью неотложной терапии стенокардии служит предотвращение развития инфаркта миокарда путём уменьшения его потребности в кислороде и улучшения коронарного кровообращения. Положение больного — лёжа с приподнятым головным концом. Для экстренного купирования приступа стенокардии используют нитраты короткого действия, которые обладают быстрым антиангинальным эффектом (уменьшение преднагрузки, постнагрузки, снижение потребности миокарда в кислороде): нитроглицерин сублингвально в таблетках (0,5—1мг), аэрозоле или спрее (0,4мг или 1дозу, нажимая на дозирующий клапан, желательно в положении сидя, при задержке дыхания с промежутками в 30с). У многих больных со стабильной стенокардией эффект наступает от меньшей дозы (1/2-1/3таблетки), поэтому, если боль быстро проходит, остаток таблетки, не успевшей рассосаться, рекомендуется выплюнуть. Антиангинальный эффект развивается через 1—3мин у 75% больных, через 4—5мин у 15%. При отсутствии действия в течение первых 5мин нужно принять еще 0,5мг (при использовании аэрозольных форм не более 3доз в течение 15мин). Длительность действия 30—60мин. Особенности фармакокинетики: при приёме внутрь биодоступность очень низкая из-за эффекта «первого прохождения» через печень. Следует помнить, что нитроглицерин быстро разрушается на свету. Побочные эффекты: прилив крови к лицу и шее, головная боль (вследствие расширения мозговых сосудов), тошнота, рвота, ортостатическая гипотензия, двигательное беспокойство, тахикардия, гипоксемия из-за роста несоответствия между лёгочной вентиляцией и перфузией. Противопоказания: гиперчувствительность, шок, кровоизлияние в мозг, недавно перенесённая травма головы, тяжёлая анемия, гипертиреоз, детский возраст. С осторожностью при гипотензии АД ниже 90/60мм рт.ст., тяжёлой почечной/печёночной недостаточности, у пожилых больных с выраженным церебральным атеросклерозом, нарушениями мозгового кровообращения, при склонности к ортостатической гипотензии, беременности. Алкоголь, силденафил (виагра), гипотензивные препараты, опиоидные анальгетики усиливают гипотензию. При вазоспастической стенокардии возможно использование блокаторов кальциевых каналов короткого действия: нифедипин 10мг разжевать, кашицу сублингвально. Антиангинальный эффект обусловлен расширением коронарных артерий и снижением постнагрузки за счёт расширения периферических артерий и артериол. Другие эффекты: снижение АД, рефлекторное увеличение ЧСС. Действие развивается через 5—20мин, продолжительность 4-6ч. При приёме часто развивается гиперемия лица. Побочные эффекты: головокружение, гипотония (дозозависимая, больному следует лежать в течение часа после приёма нифедипина), головная боль, тахикардия, слабость, тошнота. Противопоказания: инфаркт миокарда, кардиогенный шок, артериальная гипотензия САД <90мм рт.ст., тахикардия, сердечная недостаточность в стадии декомпенсации, выраженный аортальный и/или митральный стеноз. С осторожностью при выраженной брадикардии, синдроме слабости синусового узла, тяжёлых нарушениях мозгового кровообращения, печёночной недостаточности, почечной недостаточности, пожилом возрасте, детском возрасте до 18лет (эффективность и безопасность применения не исследованы). Любые сомнения в вазоспастическом генезе стенокардии служат противопоказанием к применению нифедипина! При повышении АД (систолическое >200мм рт.ст.) и/или тахикардии дополнительно применяют бета-адреноблокаторы: пропранолол (неселективный бета-адреноблокатор) внутрь 10—40мг. Терапевтический эффект развивается через 30—45мин, продолжительность 6ч. Основные побочные эффекты: брадикардия, бронхоспазм, АВ-блокада. Противопоказания: артериальная гипотензия АД менее 90мм рт.ст., острая сердечная недостаточность, кардиогенный шок, АВ-блокада II—III ст., синоатриальная блокада, синдром слабости синусового узла, брадикардия ЧСС <50 в минуту, бронхиальная астма, спастический колит. С осторожностью при ХОБЛ, гипертиреозе, феохромоцитоме, печёночной недостаточности, облитерирующих заболеваниях периферических сосудов, беременности, в пожилом возрасте, у детей (эффективность и безопасность не определены). ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ Затянувшийся болевой приступ с отсутствием эффекта от нитроглицерина и подозрение на нестабильную стенокардию. РЕКОМЕНДАЦИИ ДЛЯ ОСТАВЛЕННЫХ ДОМА БОЛЬНЫХ · Коррекция факторов риска: · отказ от курения, · диета с низким содержанием холестерина и жиров, · умеренная аэробная физическая активность (ходьба), · снижение повышенной массы тела, · нормализация уровня АД. Обратиться к участковому врачу или проконсультироваться у кардиолога для оценки необходимости коррекции плановой терапии и дополнительного обследования (содержание в крови липидов и глюкозы натощак, ЭКГ-мониторирование, эхокардиограмма, коронарная ангиография и др.). ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ · Применение анальгина с антигистаминными препаратами. · Назначение препаратов калия, спазмолитиков, сосудистой и метаболической терапии. СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ Нитроглицерин (нитрокор) — таблетки по 0,5 и 1мг, аэрозоль по 0,4мг в 1дозе. Показания: купирование приступа стенокардии. Дети: противопоказан, безопасность применения не установлена. Взрослые: под язык 0,5—1мг в таблетках или сублингвальная ингаляция 0,4мг (1доза). При необходимости повторить через 5мин. Нифедипин (коринфар) — таблетки по 10мг. Показания: вазоспастическая стенокардия. Дети: до 18лет эффективность и безопасность применения не исследованы. Взрослые: под язык 10мг. Развитие эффекта через 5-20мин. АЛГОРИТМ НЕОТЛОЖНОЙ ПОМОЩИ ПРИ СТЕНОКАРДИИ (рис. 3-3). См. также рис. 3-10 «Алгоритм неотложной помощи при остром коронарном синдроме» в статье «Острый коронарный синдром».
Рис. 3-3. Алгоритм неотложной помощи при стенокардии.
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ Инфаркт миокарда — неотложное состояние, обусловленное некрозом участка сердечной мышцы в результате нарушения ее кровоснабжения. Острый коронарный синдром — собирательное понятие, включает состояния, вызванные острой прогрессирующей ишемией миокарда в течение первых 12-24 часов: · нестабильную стенокардию, · инфаркт миокарда без подъёма сегмента ST, · инфаркт миокарда с подъёмом сегмента ST и формированием в последующем зубца Q. Дифференциальную диагностику между нестабильной стенокардией и инфарктом миокарда без подъёма сегмента ST на СМП не проводят, их объединяют термином «острый коронарный синдром без подъёма сегмента ST». ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Причины острого снижения коронарной перфузии: · тромботический процесс на фоне стенозирующего склероза коронарных артерий и повреждения атеросклеротической бляшки (90% случаев), · кровоизлияние в бляшку, отслойка интимы, · длительный спазм коронарных сосудов, · резкое повышение потребности в кислороде. ПАТОГЕНЕЗ При окклюзии коронарного сосуда тромбом и недостаточном обеспечении миокарда кислородом развивается некроз сердечной мышцы. Через 4—6ч начала ишемии миокарда зона некроза сердечной мышцы соответствует зоне кровоснабжения поражённого сосуда. Из больных, умирающих от инфаркта миокарда в течение первых 24ч: · около 50% умирают в течение первых 15мин, · около 30% в течение 15—60мин, · около 20% в течение 1—24ч. КЛАССИФИКАЦИЯ По клиническому течению различают следующие варианты ОКС: · болевой, · абдоминальный, · атипичный болевой, · астматический, · аритмический, · цереброваскулярный, · малосимптомный (бессимптомный). По локализации зоны некроза при инфаркте миокарда различают: · инфаркт левого желудочка - передний, перегородочный, задний, · инфаркт правого желудочка (не является самостоятельным диагнозом, сопутствует нижнему инфаркту миокарда). По глубине поражения сердечной мышцы (на основе данных ЭКГ в динамике) различают: · Q-образующий (трансмуральный или крупноочаговый) инфаркт миокарда с подъёмом сегмента ST в первые часы заболевания и формированием зубца Q в последующем, · неQ-образующий (нетрансмуральный или мелкоочаговый) инфаркт миокарда, не сопровождающийся формированием зубца Q, проявляющийся отрицательными зубцами Т. По наличию осложнений при инфаркте миокарда различают: · неосложнённый инфаркт миокарда, · осложнённый инфаркт миокарда. КЛИНИЧЕСКАЯ КАРТИНА Интенсивная боль за грудиной и в области сердца давящего или сжимающего характера (интенсивность больше, чем при обычном приступе стенокардии). Приступ необычно длительный, дольше 15мин. Возможна иррадиация в левую или правую руку, шею, нижнюю челюсть, под левую лопатку, в эпигастральную область. Больной возбуждён, беспокоен, отмечает страх смерти. Сублингвальный приём нитратов неэффективен или устраняет боль не полностью, либо боль возобновляется в течение короткого времени. Клинические варианты инфаркта миокарда и особенности их течения представлены в табл. 3-4. Таблица 3-4. Клинические варианты инфаркта миокарда
Для любого варианта также характерны следующие симптомы: · бледность кожных покровов, · гипергидроз (иногда «холодный пот»), · резкая общая слабость, · чувство нехватки воздуха
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-19; просмотров: 307; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.222.167.85 (0.012 с.) |