Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Клінічна картина хронічного холециститу без каменя.
Визначається поєднанням і вираженістю таких синдромів: Ø больового; Ø диспепсичного; Ø запального (особливо у фазі загострення); Ø холестатичного; Ø порушенням ліпідного обміну; Ø порушенням функції кишок (кишковий диспепсичний синдром); Ø залученням до патологічного процесу інших органів і систем.
Біль у хворих на хронічний холецистит без каменя виникає здебільшого в разі порушення дієти (після вживання алкоголю, жирної, смаженої їжі), хвилювання, фізичного напруження, охолодження, інфекції і має певні особливості: локалізується переважно в правому підребер'ї, рідше — у надчеревній Біль частіше має тупий характер; може тривожити постійно чи виникати періодично; тривалість болю — від декількох хвилин до декількох годин і навіть днів. Біль, який з'являється при фізичному навантаженні або після нього, при тряскій їзді, більше властивий жовчнокам'яній хворобі. Зв'язок больового синдрому з нервово-психічним напруженням або емоційним впливом свідчить про велику роль функціональних розладів (дискінезії жовчних шляхів) у розвитку та загостренні хронічного холециститу без каменя. Диспепсичні явища часто спостерігаються при хронічному холециститі без каменя: хворі скаржаться на нудоту, "пусту" відрижку, відчуття гіркості в роті, зміну апетиту, погану переносимість деяких видів їжі (жири, алкоголь, продукти, що містять оцет та ін.). Блювання у хворих на холецистит не приносить полегшення. Зміна складу жовчі та порушення ритму виділення її з жовчного міхура і надходження до кишок сприяє розвитку кишкового дискінетичного синдрому, який проявляється здуттям живота, закрепами (частіше) або проносами, бурчанням у животі. Хворі можуть скаржитися на підвищення температури тіла, пов'язане, як правило, з розвитком запалення жовчного міхура. Фебрильна температура зі скаргами на шкірний свербіж навіть за відсутності жовтяниці характерна для холангіту. Шкірний свербіж може бути також проявом алергійної реакції. У разі закупорювання загальної жовчної протоки слизовим згустком може спостерігатись виражена жовтяничність шкірного покриву і слизових оболонок. Слід пам'ятати, що незначна жовтяничність шкіри і субіктеричність склер можуть виявлятись при загостренні хронічного холециститу без каменя без закупорювання.
За наявності супутньої гіпертонічно-гіперкінетичної дискінезії жовчних шляхів біль інтенсивний, нападоподібний, тоді як при гіпотонічно-гіпокінетичній дискінезії біль неінтенсивний, монотонний, постійний. При супутній гіперкінетичній дискінезії навіть на тлі повного благополуччя (відсутності тих чи тих неприємних відчуттів у правому підребер'ї) раптово може виникнути сильний короткочасний біль, що пов'язано з дієтичними погрішностями, уживанням алкоголю, а також значним емоційним напруженням або фізичним перевантаженням. Напад, зумовлений незначним — порівняно з нормальним — скороченням м'язів жовчного міхура, найчастіше нетривалий, не супроводжується жовтяницею, підвищенням температури, що і відрізняє його від жовчнокам'яної кольки. Однак сильний і стійкий біль у надчеревній ділянці може свідчити про наявність супутніх патологічних змін у шлунку; біль навколо пупка або в нижній частині живота, який супроводжується проносом чи запором, — про хронічний коліт; біль у лівому підребер'ї або оперізувальний — про панкреатит; іноді біль іррадіює за груднину — рефлекторна стенокардія. При загостренні хронічного холециститу без каменя підвищується резистентність черевної стінкив правому підребер'ї, що визначається при поверхневій пальпації в ділянці проекції жовчного міхура, однак головна роль у фізикальному виявленні його патології належить глибокій пальпації і виявленню больових точок. При хронічному неускладненому холециститі жовчний міхур не пальпується, тому повторне виявлення його (позитивний симптом Курвуаз'є) свідчить про наявність водянки або емпієми жовчного міхура (ускладнення холециститу), залучення до патологічного процесу головки підшлункової залози (набряк, рак), дванадцятипалої кишки (щільне утворення, підозра на пухлину). Характерною ознакою запального процесу в жовчному міхурі є симптом Кера — болючість у зоні проекції жовчного міхура під час видиху. Болючість при постукуванні по правому підребер'ї, особливо на вдиху (симптом Василенка—Лепене), по правій ребровій дузі (симптом Грекова—Ортнера—Рашби), при натискуванні на діафрагмовий нерв між ніжками груднинно-ключично-соскового м'яза (симптом Георгієвського—Мюссе, або френікус-симптом), болючість у зоні Шоффара при різкому ударі кінцевими фалангами руки, якою здійснюють пальпацію, при глибокому вдихові і натужуванні живота у вигляді кавуна (симптом Бурчинського-1), переривання глибокого вдиху внаслідок болючості при надавлюванні великим пальцем на зону проекції жовчного міхура (симптом Мерфі), різкий біль при введенні кисті руки в праве підребер'я на вдихові (симптом Образцова) та інші тести свідчать про запалення в жовчному міхурі.
Порушення рівноваги вегетативної нервової регуляції з переважанням її парасимпатичної ланки призводить до розвитку синдрому вегетативної дистонії, який клінічно проявляється емоційною лабільністю різного ступеня вираженості, гіпотензією, порушенням серцевого ритму, болем у ділянці серця, надчеревній зоні тощо. Переважанням у клінічній картині хронічного холециститу без каменя синдромів, які зумовлені вегетативною дисфункцією, призводить до формування атипових варіантів захворювання. Тривале подразнення сегментарних вегетативних гангліїв, які містяться в зоні іннервації біліарної системи, призводить до появи в органоспецифічних точках шкіри рефлекторних больових зон, що лежить в основі багатьох симптомів у хворих на хронічний холецистит без каменя. При цьому вісцерокутанні рефлекси викликають натискуванням одним або двома пальцями на органоспецифічні точки шкіри. Симптом Маккензі — біль чи неприємні відчуття, болючість при надавлюванні на больову рефлекторну точку Маккензі, розташовану на поверхні черевної стінки, у місці пересічення зовнішнього краю правого прямого м'яза живота з правою ребровою дугою. Симптом Боаса - болючість або неприємні відчуття при натискуванні пальцем на точку Боаса (права прихребтова лінія на рівні IX—X хребців). У разі вираженого загострення хронічного холециститу без каменя під час нападу жовчної кольки площа односпецифічних больових точок значно збільшується, трансформуючись у зони Геда — ділянки шкіри з підвищеною больовою і температурною чутливістю. При цьому позитивний симптом Маккензі поєднується з гіперестезією шкіри живота, а позитивній симптом Боаса - з гіперестезією шкіри в правій поперековій ділянці. Площа зон гіперчутливості залежить від активності запального процесу в жовчному міхурі. Симптом Алієва — при натискуванні пальцем на органоспецифічні точки Маккензі і Боаса болючість має не тільки локальний поверхневий характер, а й іррадіює вглибину, у напрямку до жовчного міхура. У міру зниження активності запального процесу в жовчному міхурі спочатку зменшуються розміри зон шкірної гіпералгезії-гіперестезії і не визначається симптом Алієва, тоді як симптом Маккензі і Боаса спостерігають довше. У разі тривалого і важкого перебігу хронічного холециститу без каменя розвиваються дистрофічні і дегенеративні зміни в прилеглих тканинах і у вегетативних гангліях, що призводить до залучення до патологічного процесу позасегментних вегетативних утворень, міжхребцевих дисків і формування правобічного вегетативного синдрому, клінічна діагностика якого грунтується на дослідженні позасегментних больових судинно-нервових точок і зон шляхом натискування на них кінчиком вказівного пальця.
Орбітальна точка Бертмана — болючість у місці виходу очноямкового нерва. Симптом Йонаша - болючість при надавлюванні в потиличній ділянці біля місця прикріплення трапецієподібного м'яза, де проходить потиличний нерв. Симптом Караванова — при натискуванні на точки нижче від кута правої лопатки з'являється біль у правому підребер'ї. Приблизно у третини хворих хронічний холецистит без каменя має атиповий перебіг, що зумовлено переважанням синдромів вегетативної дисфункції над класичним для цього захворювання больовим і диспепсичним синдромами. Виділяють кілька атипових форм захворювання: 1) Кардіалгічна форма характеризується тривалим болем у ділянці серця, аритмією (переважно екстрасистолією). Біль найчастіше пов'язаний з переїданням, особливо жирної їжі. 2) Для езофалгічної форми характерна стійка печія з тупим болем за грудниною, після великої кількості спожитої їжі може бути відчуття "кілка" за грудниною. Біль досить тривалий, інколи дещо утруднюється проходження їжі по стравоходу. 3) При невротичній формі переважає тяжкий неврозоподібний синдром, соматично зумовлений. 4) Кишкова форма перебігає зі здуттям живота, з малоінтенсивним, чітко не локалізованим болем по всьому животу. 5) Тиротоксична форма перебігає з вираженою емоційною лабільністю, тремором рук, субфебрильною температурою, нерідко — з тахікардією, екстрасистолією, кардіалгіями. Легкий перебіг хронічного холециститу без каменя характеризується нерізко вираженим больовим синдромом, рідко (1-2 рази на рік) бувають нетривалі (не більше ніж 2-3 тиж.) загострення. Біль локалізований, триває 20-30 хв, минає здебільшого самостійно. Диспепсичні скарги відзначають рідко, функція печінки не порушена. Загострення частіше зумовлені порушенням режиму харчування, перенапруженням, гострою інтеркурентною інфекцією (грип, дизентерія та ін.). У період ремісії клінічні симптоми захворювання зникають. Хронічному холециститу без каменя середньої тяжкості властивий больовий синдром. Біль стійкий, з характерною іррадіацією, пов'язаний з помірним порушенням дієти, невеликою фізичною і психічною перевтомою. Виражені диспепсичні явища, часто спостерігають блювання, загострення носять затяжний характер і бувають 5-6 разів на рік. При цьому крім виражених суб'єктивних відчуттів (біль, диспепсичний синдром) чітко проявляються ознаки запалення (лихоманка, лейкоцитоз зі зрушенням формули вліво, збільшення ШОЕ, збільшення вмісту а2-глобулінів, позитивний С-реактивний протеїн). Можуть бути порушені функціональні проби печінки, можливі ускладнення. У період затухання загострення всі названі явища виражені менше.
У разі тяжкого перебігу захворювання різко виражені больовий і диспепсичний синдроми. Часто (1-2 рази на місяць і частіше) бувають тривалі жовчні кольки. Функція печінки порушена, часто розвивається ускладнення. При рецидивному перебігу хронічного холециститу без каменя період загострення змінюється повною чи відносною ремісією — усі клінічні симптоми повністю зникають або значно зменшуються. У разі переміжного хронічного холециститу без каменя на тлі постійно виражених клінічних симптомів періодично відзначають загострення різного ступеня вираженості з підвищенням температури тіла або типовою жовчною колькою. Для монотонного перебігу захворювання характерна відсутність ремісій. Хворі постійно відчувають біль, тяжкість у правому підребер'ї або надчеревній ділянці, скаржаться на диспепсичні розлади. Стадії загострення властива виражена клітинна симптоматика (больовий, диспепсичний, запальний та інші синдроми) захворювання. Спостерігаються збільшення ШОЕ, нейтрофільний лейкоцитоз, гіпер-γ-глобулінемія, позитивний С-реактивний протеїн, порушення з боку печінкових проб. У міхуровій жовчі міститься слиз, лейкоцити. Загострення хронічного холециститу без каменя уже на ранній стадії розвитку сприяють утворенню конкрементів і переходу холециститу в калькульозний. Так, у нормальній жовчі білірубін міститься у вигляді міцелзолю - у завислому стані. Міцела білірубіну оточена захисними колоїдами, зокрема ліпопротеїновим комплексом. Уже на початкових стадіях запального процесу в жовчному міхурі через зрушення кислотно-основного стану (у кислий бік) захисна система міцели білірубіну порушується, значно зменшується і виникає нова структура — гель; міцела білірубіну перетворюється на кристал - осередок жовчного каменя. У цій стадії знижується вміст у жовчі інших інгредієнтів (холевої кислоти та ін.). Фебрильна температура спостерігається переважно у хворих з деструктивними формами холециститу або за наявності ускладнень. Однак в ослаблених хворих та пацієнтів похилого віку внаслідок зниженої реактивності температура тіла навіть у хворих на холецистит може бути субфебрильною, а іноді навіть нормальною. Стадія затухання загострення супроводжується нормалізацією температури тіла, зменшенням ступеня вираженості клінічної симптоматики. У стадії нестійкої ремісії диспепсичні явища відсутні або слабко виражені, помірний біль у правому підребер'ї. У міхуровій жовчі патологічних елементів немає або визначається незначна кількість їх у слизові. У крові виявляють незначне збільшення ШОЕ.
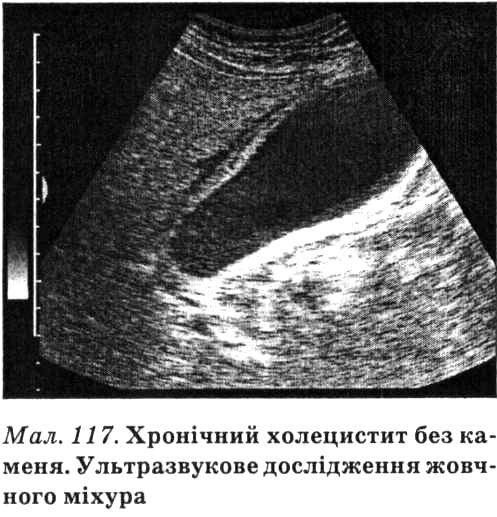
Стадія стійкої ремісії характеризується нормалізацією всіх клініко-лабораторних показників. Характер больового синдрому та інших клінічних проявів захворювання залежить також від переважного ураження різних відділів жовчного міхура і проліферативно-дегенеративних змін. При переважному ураженні дна і тіла жовчного міхура частіше відзначають тупий, ниючий біль або відчуття тяжкості у правому підребер'ї. Клінічна симптоматика більше виражена в період загострень, які виникають після вживання жирної або гострої їжі. У період загострень біль може набувати нападоподібного характеру, але він менш інтенсивний, ніж при калькульозному холециститі. Для ураження лійко-шийко-протокового відділу жовчного міхура характерний нападоподібний біль у надчеревній ділянці, що нагадує печінкову кольку або дискінезію жовчних шляхів за гіпертонічним типом. Головною причиною больового синдрому є порушення функції жовчного міхура, біль часто поєднується з проявами вегетосудинної дистонії, надмірними емоціями, лабільністю нервової системи, на висоті нападу спостерігають диспепсичні розлади. Враховуючи характерні морфологічні, частково клінічні особливості, цю форму захворювання виділяють як "шийковий холецистит". Хворі на холецистит зазвичай скаржаться на постійний ниючий біль у правому підребер'ї, що посилюється після вживання жирної їжі. Вегетативні розлади і диспепсичні явища спостерігають рідко. Однак попри деякі клінічні відмінності, диференціювати окремі форми хронічного холециститу без каменя без спеціальних методів дослідження досить важко. Велике значення в діагностиці хронічного холециститу без каменя мають дані лабораторного та інструментального методів дослідження. Багатомоментне хроматичне дуоденальне зондування дає змогу встановити наявність біліарної дискінезії та її тип, чітко диференціювати міхурову та печінкову жовч, біохімічне дослідження якої дозволяє виявити запальний процес у жовчному міхурі чи печінкових жовчних протоках. Однак одне лише знаходження в жовчі великої кількості лейкоцитів не дає достатніх підстав для встановлення діагнозу хронічного холециститу чи ангіохоліту, бо, як довели вчені, кількість лейкоцитів у жовчі залежить від інтенсивності запального процесу в дванадцятипалій кишці, ступеня травматизації її зондом, домішок шлункового соку та слини. До того ж відомо, сам 33 % розчин магнію сульфату, введений у дванадцятипалу кишку, призводить до ексудації лейкоцитів. Просякнуті жовчю лейкоцити не обов'язково походять з жовчного міхура. Більш переконливим для діагностики запального процесу є виявлення в жовчі великої кількості так званих круглих клітин жовчних шляхів (норма в жовчі, виділена за 1 хв становить: у жовчі А — до 20-40 "круглих клітин", у жовчі В — 100-160, у жовчі С — 100-200), що свідчить про посилення під впливом запалення злущування змінених епітеліальних клітин жовчних шляхів та слизової оболонки дванадцятипалої кишки. Мають також значення інші показники запалення: мутна жовч з великою кількістю пластівців, мікроорганізмів. Виявлення в жовчі великої кількості кристалів холестерину, білірубінату кальцію слід розглядати як схильність до холелітіазу, а за наявності запального процесу — як дебют калькульозного холециститу. Утворенню каменів сприяє також зменшення рН жовчі нижче від 6,0 (рН міхурової жовчі в нормі 6,8, печінкової — 7,5). Велике значення для діагностування холециститу та ангіохоліту мають біохімічні зміни жовчі. Зокрема збільшення в міхуровій жовчі кількості білірубіну (у нормі 0,3-0,4 г/л) виявляють при гіпотонії міхура, яку часто спостерігають у хворих на холецистит. Зменшення кількості жовчних кислот (у нормі — 8-10 г/л), підвищення вмісту холестерину і зниження холато-холестеринового коефіцієнта нижче від 6-8 (норма — 9-10) спостерігають при холециститі (як калькульозному, так і без каменя) та гіпотонічній і гіпокінетичній дискінезії міхура. При загостренні холециститу в жовчі підвищується вміст білка, зокрема С-реактивного протеїну, глікопротеїнів (сталевих кислот, гекозамінів) та речовин, які реагують з ДФА-реактивом. Рентгенологічне дослідження (холецистографія з пероральним, рідше внутрішньовенним уведенням контрастної речовини) дозволяє визначити положення і розміри міхура (збільшені при гіпотонії, зменшені при гіпертонії його), моторну функцію, інтенсивність його тіні, яка при холециститі зменшена, або навіть відсутня, зменшення чи подовження часу випорожнення міхура після пробного сніданку Бойдена, що характерно для загострення холециститу, наявність конкрементів. При шийковому холециститі шийковий відділ міхура деформований, а сам міхур кулястий, випорожнення його загальмоване. Ретроградна холангіографія (уведення контрасту в спільну жовчну протоку через дуоденоскоп) показана у хворих на хронічний холецистит за наявності жовтяниці неясного генезу. Ультразвукове дослідження виявляє при хронічному холециститі ущільнення та (або) стовщення стінки міхура (мал. 117). Він може бути деформований, з перегинами та перетяжками, малорухомий (при перихолециститі).
Ультразвукові критерії запалення в жовчному міхурі включають: · товщина стінки жовчного міхура понад 4 мм в осіб без патології печінки, нирок, серцевої недостатності; · наявність сонографічного симптому Мерфі; · збільшення розмірів жовчного міхура більш ніж на 5 см від норми для даного віку; · наявність загинів від стінок жовчного міхура; · наявність перивезикального ехонегативного обідка, набряку.
Динамічне ультразвукове дослідження (протягом 3 год і більше) дозволяє відмежувати органічні зміни міхура від функціональних, виявити наявність дискінезії і визначити її характер. Комп'ютерна томографія дає змогу оцінити форму, розміри, місце розташування жовчного міхура, визначити товщину його стінки, діаметр внутрішньопечінкових жовчних проток, наявність конкрементів, пухлин та їхні розміри. Певне значення має і бактеріологічне дослідження з посівом жовчі, одержаної під час дуоденального зондування. Завдяки посіву жовчі визначають характер бактеріальної флори, кількість мікроорганізмів в 1 мл жовчі (понад 103 при загостренні холециститу), їхню чутливість до антибіотиків, підвищення титру сироваткових антитіл до виявлених бактерій. Загострення запального процесу в жовчному міхурі добре виявляє термографія — у зоні проекції міхура на черевну стінку реєструється підвищення температури на 0,2-2 °С. Загальне дослідження крові має певне значення для діагностики запального процесу у хворих на хронічний холецистит без каменя (підвищення лейкоцитозу зі зрушенням вліво, збільшення ШОЕ). Однак в астенізованих хворих, а також в осіб похилого віку гематологічні показники часто залишаються незміненими у разі загострення запального процесу в жовчному міхурі. При біохімічному дослідженні крові в період загострення хронічного холециститу без каменя відзначають збільшення вмісту сіалових кислот, С-реактивного протеїну, серомуко'їду, фібрину. Ураховуючи значне поширення ускладнених форм холециститу, і особливо тісний взаємозв'язок жовчного міхура з печінкою і підшлунковою залозою, потрібно визначити функціональний стан цих органів. Для диференціальної діагностики жовтяниці, що може спостерігатись як при холециститі, холангіті, гепатиті, так і при механічному затриманні жовчі в жовчному міхурі і жовчних шляхах внаслідок тривалої спастичної контрактури сфінктерів або закупорення каменем жовчного міхура слід визначити рівень білірубіну в крові (за Ван-ден-Бергом, методом Єндрашека та ін.) та його тип. У разі розладу жовчовиділення підвищується вміст холестерину в крові, що пов'язано з порушенням його синтезу, збільшенням вмісту жовчних кислот; паралельно з цим процесом у крові зростає вміст жирних кислот і фосфоліпідів. Зниження антитоксичної і білоксинтезувальної функції печінки, порушення пігментоутворення при хронічному холециститі без каменя проявляється гіпо- і диспротеїнемією, зокрема гіпоальбумінемією і гіпергаммаглобулінемією, гіпербілірубінемією, зростанням тимолової проби та ін. При хронічному тривалому перебігу холециститу відзначають збільшення р-ліпопротеїдів і вмісту в крові нейтральних жирів, підвищення амінотрансфераз і альдолази в сироватці крові, а також зниження вуглеводної функції печінки. У разі розвитку у хворих на хронічний холецистит без каменя реактивного гепатиту можуть порушуватись імунологічні процеси, глюкокортикоїдна функція кори надниркових залоз; певною діагностичною ознакою є підвищення вмісту в крові гістаміну, що свідчить про активізацію хронічного запального процесу. Для виявлення порушення функції підшлункової залози варто дослідити активність амілази і ліпази крові. Дослідження сечі. Про порушення жовчовиділення (закупорка спільної жовчної протоки каменем, спазм сфінктера Одді) свідчить наявність у сечі жовчних пігментів. Для визначення вмісту білірубіну в сечі застосовують якісні проби, що ґрунтуються на перетворенні білірубіну на білівердин, який має характерне яскраво-зелене забарвлення. У здорових людей білірубін у сечі відсутній. Дослідження калу дає важливу інформацію про розлади функції печінки жовчного міхура і прилеглих органів. Так, виявлення стеркобіліну допомагає відрізнити механічну жовтяницю від гемолітичної. За наявності супутньої патології підшлункової залози кількість калових мас збільшується, відзначають гнилісний запах, сірий колір калу (за рахунок значної кількості жиру), на вигляд він маслянистий, липкий, містить видимі залишки неперетравленої їжі, у тому числі м'язові волокна, зерна крохмалю, а також жир.
Таким чином, діагностика хронічного холециститу без каменя базується на таких головних ознаках: · характерний больовий синдром у поєднанні з диспепсичними розладами; · об'єктивні ознаки залучення до патологічного процесу жовчного міхура (больові точки, зони шкірної гіперестезії); · дані лабораторних та інструментальних методів дослідження, які вказують на патологічний процес у жовчному міхурі і відсутність каменів.
Однак велике різноманіття клінічної картини хронічного холециститу без каменя, розвиток ускладнень, залучення до патологічного процесу інших органів і систем робить його діагностику складною. Диференціальна діагностика. Хронічний холецистит без каменя насамперед необхідно диференціювати з калькульозним холециститом. Для останнього характерні такі ознаки: · особливість болю: нападоподібний, інтенсивний з транзиторною жовтяницею типу печінкової кольки; · частіше хворіють особи похилого віку, серед яких переважають жінки з ожирінням та іншими обмінними захворюваннями (цукровий діабет, сечокам'яна хвороба, остеоартроз та ін.), обтяжений сімейний анамнез; · особливості багатомоментного дуоденального зондування: велика кількість кристалів холестерину, білірубінату кальцію, пісок, зменшення хо- латохолестеринового комплексу до показника менше ніж 10; · виявлення каменів під час рентгенологічного і (або) ультразвукового обстеження. Наявність у жовчі, яку одержали при дуоденальному зондуванні, великої кількості кристалів холестерину, білірубінату кальцію, а при ультразвуковому дослідженні — замазки слід розглядати як першу стадію жовчнокам'яної хвороби. Коли ж у молодих жінок з наявністю неврозу або неврозоподібного стану, значних вегетативних зрушень ультразвукове дослідження не виявляє каменів у жовчному міхурі, а дані дуоденального зондування вказують на наявність запального процесу і дискінезію жовчних шляхів, то насамперед треба думати про холецистит без каменя. Діагноз первинної дискінезї жовчних шляхів можна встановити лише тоді, коли ретельне клінічне та лабораторно-інструментальне дослідження не виявляють наявності запального процесу в жовчному міхурі та жовчних протоках, захворювань печінки та підшлункової залози. Для дискінезії жовчного міхура характерні: · зв'язок болю з хвилюванням і нервово-психічним навантаженням; · больові точки і зони шкірної гіпертензії, характерні для запального процесу, відсутні або слабко виражені; · при дуоденальному зондуванні відзначають лабільність міхурового рефлюксу; · при холецистографії відсутні ознаки перихолециститу. Диференціальний діагноз з гастродуоденітом, виразковою хворобою базується на даних анамнезу, рентгенологічного та ендоскопічного досліджень. У рідких випадках, коли при загостренні хронічного холециститу біль іррадіює в праву клубову ділянку, доводиться проводити диференціальну діагностику з правобічним аднекситом та апендицитом. У похилому віці на тлі калькульозного холециститу може розвинутись рак жовчного міхура, при якому біль може нагадувати печінкову кольку, але може бути і постійним, різного ступеня інтенсивності. Для раку міхура характерна жовтяниця, значна втрата маси тіла, анемія, висока ШОЕ, наявність пухлини в правому підребер'ї, яку можна виявляти пальпаторно, при УЗД, інших методах дослідження.
Лікування. Хворі на хронічний холецистит без каменя потребують постійного лікарського спостерігання. У разі загострення запального процесу середньої тяжкості чи тяжкого, наявності ускладнень (реактивний гепатит, панкреатит, холангіт, ангіохоліт) і (або) супутніх паразитарних захворювань (лямбліоз, опісторхоз та ін.) хворих лікують у стаціонарі. Показаннями для лікування в амбулаторних умовах хворих на хронічний холецистит без каменя є: · функціональні розлади жовчного міхура і жовчних шляхів без активного запального процесу (стадія ремісії), · легкий перебіг захворювання в поєднанні з функціональними порушеннями. Лікування хворих на хронічний холецистит без каменя має бути спрямоване на усунення болю, диспепсичних розладів, пригнічення інфекції і запалення, корекцію травних, обмінних та імунних порушень, нормалізацію функцій вегетативної нервової системи, підвищення загальної реактивності організму. Дотримування дієтичного режиму (дієта № 5) має велике значення для успішного лікування хворих на хронічний холецистит без каменя як у період загострення, так і у фазі ремісії. У разі загострення захворювання слід зменшити об'єм та енергетичну цінність їжі. Рекомендується реіулярне (у певні години) і часте (5-6 разів на день) споживання їжі малими порціями, що запобігає застою жовчі в міхурі. З цією ж метою в раціоні збільшують кількість рослинних жирів (не менше ніж 25% від загальної кількості) та продуктів ліпотропної дії (нежирний сир, спеціальні сорти маргарину, вівсяна крупа та ін.). Їжу збагачують харчовими волокнами (пшеничні висівки, спеціальні аптечні препарати, гречана та пшоняна каші, терта морква, родзинки, курага тощо), які запобігають закрепам, покращують моторику міхура. М'ясо нежирне, відварене або приготовлене на пару (смаження не рекомендується). Слід зменшити на 5-7 днів уживання кухонної солі до 5 г на добу (не вживати спеціально солоні та гострі страви) і знизити енергетичну цінність їжі до 8400 Дж (2000 кал) на добу. Хворим із гіпертонічною дискінезією рекомендують продукти, багаті на солі магнію (гречана крупа, пшоно, овочі та фрукти). Забороняють вживання міцних м'ясних та рибних наварів, яєчних жовтків, алкогольних напоїв, гострих приправ (хрін, гірчиця, перець, оцет), креми, тістечка, морозиво, вироби зі здобного тіста. Кількість рідини повинна становити не менше ніж 1,5-2 л на добу. При хронічному холециститі без каменя з гіпотонічно-гіпокінетичною дискінезією жовчного міхура показана дієта № 5л/ж (ліпотропно-жировий варіант дієти № 5), яка стимулює жовчовиділення, моторну функцію кишок, сприяє виведенню холестерину. У дієті № 5 л/ж збільшена кількість жиру до 120 г (50% становлять олії), дещо підвищений вміст білка (100-110 г) і знижена кількість вуглеводів (350 г) за рахунок цукру і цукровмісних продуктів. Їжу споживають у відвареному або запеченому вигляді, подрібнювати її не обов'язково. У дієті обмежені ефірні олії, продукти, багаті на холестерин. Виключають прянощі, здобу, незбиране молоко, тугоплавкі тваринні жири. Дієта збагачена білковими ліпотропними продуктами (сир кисломолочний, риба, білки, яєчні білки, нежирне м'ясо), рафінованими оліями, овочами і фруктами, пшеничними висівками. Першочерговим завданням медикаментозного лікування є усунення больового синдрому. З цією метою рекомендують парентеральне введення 2,0 мл 2% розчину папаверину гідрохлориду чи 2,0 мл 2% розчину но-шпи або галідору (спазмолітики), чи 1,0 мл 0,1% розчину атропіну сульфату, чи 2 мл 1% розчину платифілінугідротартрату. Якщо больовий синдром дуже виражений, треба одразу ввести внутрішньовенно чи внутрішньом'язево гастроцепін — 2 мл 5% розчину чи 5,0 мл баралгіну внутрішньовенно. Холінолітики краще комбінувати зі спазмолітиками: но-шпа 2% — 2 мл чи фенікаберан 0,2% — 2,0 мл внутрішньом'язево. Останній, крім спазмолітичного ефекту, справляє ще й седативний вплив. При гіперкінетичній дискінезії міхура дуже ефективний бускопан (М-холінолітик), який призначають перорально по 20 мл 3 рази на день, підтримувальна доза — 20 мл 1 раз на день. Селективний міотропний спазмолітик мебеверин (дюспаталін) призначають по 0,2 г уранці та ввечері протягом 14 днів. Гастроцепін можна призначати при гіпотонії жовчного міхура і за наявності шлунково-стравохідного рефлюксу (на відміну від інших холінолітиків він не послаблює тонус жовчного міхура і нижнього сфінктера стравоходу). Бактерицидні препарати призначають тоді, коли є дані, що свідчать про бактеріальну природу захворювання і загострення холециститу (див. вище). При виборі препарату бажано орієнтуватися на антибіотикограму збудника. Високоефективні і дають мало побічних ефектів похідні оксихіноліну, зокрема нітроксолін (5-НОК). Їх призначають перорально по 0,1 г 4 рази на день протягом 10 днів. Подібний ефект дають нітрофурани: фуразолідон або фурадонін по 0,1 г 3-4 рази на день курсом не більше ніж 7-10 днів, оскільки ці препарати гепатотоксичні. За відсутності ефекту призначають антибіотики широкого спектра дії (ампіцилін, ампіокс 0,25-0,5 г 4 рази на день внутрішньом'язово, цефалек- син 0,25-0,5 г 4 рази на день, похідні хінолонів: ципробай, абактал по 0,25- 0,4 г 2 рази на день перорально). Найкраще проникають у жовч і створюють там необхідну концентрацію макроліди (еритроміцин, кларитроміцин) і тетрацикліни. Більше побічних дій мають тетрациклін (0,1-0,25 г 4 рази на день) та його напівсинтетичні похідні: метациклін (по 0,3 г 2 рази на день), доксициклін (1-й день по 0,1 г 2 рази, потім по 0,1 г 1 раз на день — до 10 днів). При стафілококовій інфекції кларитроміцин по 0,25-0,5 г 2 рази на день, еритроміцин по 0,25 г 4 рази на день. Антибактеріальні препарати бажано поєднувати із жовчогінними, які мають протизапальну дію: цикловалон (циквалон) по 0,1 г 3-4 рази на день перед їдою, нікодин по 0,5 г 3-4 рази на день перед їдою. За ступенем проникнення в жовч антибактеріальні препарати можна розділити на три групи: · проникають у жовч в дуже високих концентраціях (еритроміцин, кларитроміцин, олеандоміцин, рифаміцин, ампіцилін, оксацилін, ерициклін, лінкоміцин); · проникають у жовч в достатньо високих концентраціях (бензилпеніцилін, феноксиметилпеніцилін, тетрациклін, метациклін); · слабко проникають у жовч (стрептоміцин, ристоміцин, левоміцетин). У разі виявлення в жовчі паразитів проводять антигельмінтну терапію. За наявності опісторхозу, фасціольозу, клоцерхозу поряд з еритроміцином чи фуразолідоном призначають хлоксил (по 2 г у вигляді порошку в 1/2 склянки молока через кожні 10 хв 3-5 разів протягом 2 днів підряд; проводять 2 курси з інтервалом 4-6 міс.). При виявленні стронгілоїдозу, трихоцефальозу, анкілостомідозу проводять лікування вермоксом — по 1 таблетці 2-3 рази на день протягом 3 днів, повторний курс призначають через 2-4 тиж, застосовують також комбактрин по 0,25 г 1 раз на день протягом 3 днів. Для лікування лямбліозу призначають антилямбліозну терапію одним із наступних препаратів: фуразолідон по 0,15 г 3-4 рази на день протягом 5-7 днів, фасижин (2 г одноразово), трихопол (флагіл, метронідазол) по 0,25 г 3 рази на день після їди протягом 5-7 днів, амінохінолін по 0,1 г 3 рази на день протягом 5 днів (через 10 днів курс лікування амінохіноліном повторюють). Призначаючи лікувальну програму, треба враховувати наявність і тип дискінезії жовчних шляхів. Слід починати з усунення невротичних та діенцефальних розладів, застосовуючи різні методи психотерапії, голковколювання, мікрорезонансну терапію з дією на відповідні точки. Призначають засоби, які нормалізують психоемоційний статус пацієнта. Це седативні препарати (седуксен, тазепам 0,0005—0,01 г 1—2 рази на день), броміди, фітопрепарати (валеріана, собача кропива та ін.). При синдромі передменструального напруження показані нейролептики (мілерил 0,025 г 1-2 рази на день), які зменшують дистонію вегетативної нервової системи. Ці препарати особливо показані при гіперкінетичній дискінезії, тоді як при гіпокінетично-гіпотонічній дискінезії показані тонізувальні засоби (алое, женьшень, заманиха, китайський лимонник та ін.). У разі встановлення зв'язку дискінезії з порушенням менструального циклу, зокрема в клімактеричний період, призначають прогестерон чи препарати адрогенної дії (тестостерон-пропіонат та ін.).
|
|||||||||
|
Последнее изменение этой страницы: 2017-02-17; просмотров: 452; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.21.104.109 (0.096 с.) |
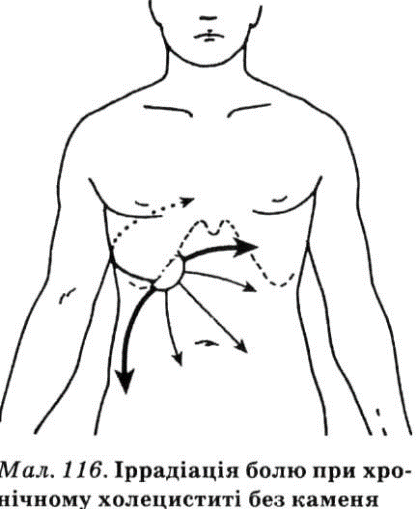 ділянці; іррадіює в праву лопатку, ділянку мезогастрію, рідше — в праву половину грудної клітки, ключицю, поперек (мал. 116).
ділянці; іррадіює в праву лопатку, ділянку мезогастрію, рідше — в праву половину грудної клітки, ключицю, поперек (мал. 116).