Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Хирургическая анатомия плевры
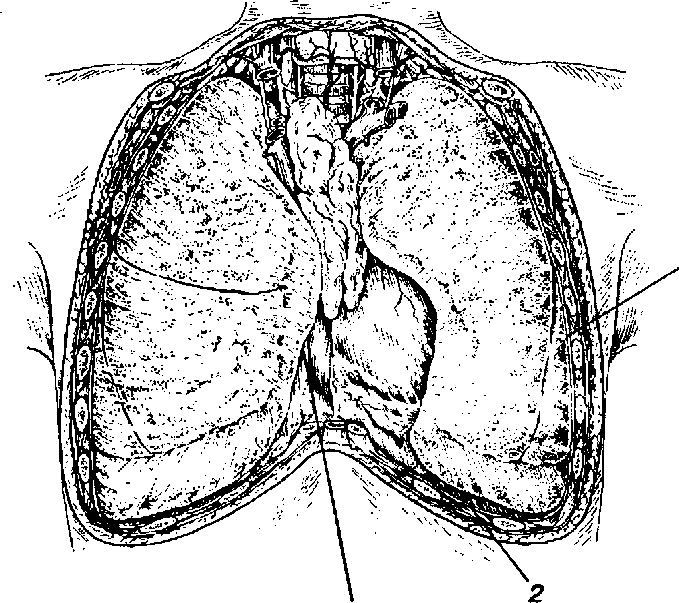
Общие данные. Плевра представляет собой тонкую серозную оболочку, которая окутывает сплошным покровом легкие (pleura pulmonalis, s. visceralis), выстилает внутреннюю поверхность грудной клетки и органы средостения (pleura parietalis) (рис. 180). Различают реберную плевру (pleura costalis), выстилающую ребра и межреберные промежутки, диафрагмальную плевру (pleura diaphragmatica), покрывающую верхнюю поверхность диафрагмы, и медиастинальную плевру (pleura mediastinalis), прилегающую к органам средостения. Плевра подвержена значительным индивидуальным различиям, связанным с возрастом, полом, формой телосложения. Плевра играет важнейшую роль в процессах транссудации и резорбции, протекающих в грудной полости. Реберная плевра. Реберная плевра прилежит к поверхности хрящевых и костных частей ребер и к межреберным промежуткам. Впереди этот отдел плевры примыкает к задней поверхности грудины, а сзади достигает головок ребер и боковых поверхностей тел грудных позвонков. Спускаясь книзу,
реберная плевра продолжается здесь как диафрагмальная плевра. Спереди, у грудной кости, и сзади, у позвоночника, реберная плевра переходит в медиастинальную. Вверху реберная и медиастинальная плевры образуют куполообразное выпячивание — купол плевры (cupula pleurae), соответствующее по форме находящейся в ней верхушке легкого. Реберная плевра прилежит непосредственно к тонкой фиброзной пластинке — внутригрудной фасции, степень сращения с которой выражена различно. Прочность фиксации реберной плевры возрастает по направлению сверху вниз и сзади наперед. Наиболее слабо
Рис. 180. Хирургическая анатомия плевральных фиксирована плевра в области купола плевры, в листков грудной полости: 1 - реберная плевра; 2 - диафрагмальная плев- промежутке от I до IV ребра, и в околопозвоночном отделе, расположенном на 5—6 см справа и слева от позвоночника. В этих участках между плеврой и виутригрудиой фасцией имеется хорошо выраженный слой рыхлой клетчатки. В области от IV до VII ребра и от углов ребер до соединений с реберными хрящами прикрепление плевры значительно прочнее, чем в верхних отделах. Тесное соприкосновение в этом участке имеет место между правым плевральным листком и a.musculophrenica. При отслаивании в этом отделе правого плеврального листка от реберных хрящей часто повреждается или названная выше артерия, или плевра. Особенно прочно прикреплена плевра в промежутке от VII ребра до диафрагмы и в области ребернодиафрагмального синуса. Плевра здесь тонкая, между ней и внутригрудной фасцией совершенно отсутствует рыхлая клетчатка.
Медиастинальная плевра. Медиастинальная плевра расположена в сагиттальной плоскости от грудной кости спереди до позвоночника кзади и покрывает с каждой стороны органы средостения. Спереди и сзади она переходит в реберную плевру, а внизу — в диафрагмальную. У ворот легких медиастинальная и висцеральная плевры переходят друг в друга. Медиастинальная плевра покрывает верхнюю, переднюю и заднюю поверхности корня легких; передний и задний листки плевры соединяются и в виде дупликатуры опускаются вниз до диафрагмы, образуя так называемую легочную, или плевральную, связку (lig. pulmonale, s.pleurale). Легочная связка расположена во фронтальной плоскости и прилежит снаружи к медиальной поверхности легких, а изнутри — к медиастинальной плевре. Верхний отдел легочной связки, обращенный к корню легких, прикрепляется к перикарду, а нижний, обращенный в сторону диафрагмы, — к пищеводу. Положение этой связки объясняет, почему при пневмотораксе легкое подтягивается к средостению, а не отходит кверху. Правая и левая медиастинальные плевры неодинаково прочно прикреплены на симметричных участках средостения. В промежутке от I ребра до уровня верхнего края корня легкого плевра сравнительно слабо фиксирована и отмечается лишь более прочное соприкосновение ее с группой лимфатических узлов, расположенных под дугой аорты. В связи с этим при отслаивании плевры в этой области ее можно легко повредить. В нижнепереднем отделе, книзу от корня легкого и кпереди от легочной связки, плевра прочно фиксирована к перикарду, и отделить ее удается лишь у передней переходной складки на ширину 3—4 см. Сравнительно легче отделяется плевра по ходу n.phrenicus, где всегда имеется жировая клетчатка. Слабо прикреплена плевра на корне легкого, так как между его элементами и плеврой имеется значительный слой клетчатки. В нижнезаднем отделе, от корня легкого до позвоночника, прочное прикрепление плевры отмечается в двух участках—между аортой и пищеводом, где листки правой и левой медиастинальной плевры соединены межплевральной связкой Морозова, и в области легочной связки. В этих отделах плевра может быть повреждена при отделении.
Диафрагмальная плевра. Диафрагмальная плевра покрывает верхнюю поверхность грудобрюшной преграды за исключением места прикрепления сердечной сорочки. Она тонка и прочно фиксирована к внутригрудной фасции. Висцеральная или легочная плевра. Легочная плевра плотно сращена с паренхимой легких, и глубокие слои ее образуют перегородки, разделяющие легочные дольки. Между висцеральным и париетальным листками плевры располагается замкнутое, изолированное пространство — плевральная щель или полость. В нормальных условиях, в состоянии покоя, плевральная щель человека содержит около 1—2 мл жидкости, которая капиллярным слоем разделяет соприкасающиеся поверхности плевральных листков. Благодаря этой жидкости, аналогичной по своим биохимическим свойствам тканевой, происходит сцепление двух поверхностей, находящихся под действием противоположных сил: инспираторного растяжения грудной клетки и эластической тяги легочной ткани. Наличие этих двух противоположных сил создает в плевральной полости давление ниже атмосферного, которое условно по сравнению с последним обозначается отрицательным. Наличие в плевральной полости отрицательного давления объясняет весьма важный в клиническом отношении факт — вхождение в нее воздуха при нарушении целости грудной клетки или паренхимы легкого. Гистотопография плевры. Висцеральная и париетальная плевры имеют сходную гистотопографию. В легочной плевре, согласно данным Л. Г. Виттельс, различают шесть слоев. Мезотелий, обращенный в плевральную полость, обусловливает гладкость внутренней поверхности плевры; в париетальной плевре непосредственно под мезотелием располагаются интраорганные лимфатические сосуды. Наиболее выраженным в легочной плевре является глубокий слой, обращенный к паренхиме легкого. В париетальной плевре этот слой содержит кровеносные сосуды. При патологических процессах в грудной полости, сопровождающихся разрушением мезотелиального слоя, образуются межплевральные спайки. Последние имеют сложную гистоархитектонику, обильно васкуляризуются и получают иннервацию из межреберных нервов. Кровеносные сосуды плевры. Источниками васкуляризации париетальной плевры являются: aa.intercostalis, a.thoracica interna, a.pericardiacophrenica, a.musculophrenica, a.phrenica superior. Венозный отток от париетальной плевры осуществляется по венам, соответствующим разветвлениям артерий. Хорошо развитая сосудистая сеть плевры делает ее надежным пластическим материалом при операциях в грудной клетке. Источником васкуляризации висцеральной плевры служат aa.bronchiale, которые широко анастомозируют между собой. Внутриорганные сосудистые образования висцеральной плевры отличаются наличием артерио-венозных анастомозов. Венозная кровь от нее поступает в те же сосуды, по которым отводится кровь из капиллярной системы легкого, т. е. по множеству венул, более крупным венозным ветвям и, в конечном итоге, по легочным венам. Венозный отток осуществляется также посредством бронхиальных вен. Последние сообщаются с венами заднего средостения, пищевода и являются, таким образом, анастомозом между венами малого и большого кругов кровообращения.
Лимфатические образования плевры. Особенно развиты лимфатические образования в плевре межреберных промежутков и в диафрагмальной плевре, где образуют две сети лимфатических капилляров — поверхностную, лакунарную, и глубокую, отводящую (Н. А. Минкина). В межреберных участках реберной плевры описаны особые образования — так называемые «люки», которым придают важную роль в механизме всасывания из плевральной полости. Люки представляют собой овальной формы камеры, образованные пучками коллагеновых и эластических волокон, внутри которых находятся расширенные ответвления поверхностной капиллярной лимфатической сети. Со стороны плевральной щели стенка люка истончена и здесь вследствие этого имеет место как бы непосредственный контакт содержимого полости плевры с лимфатическими лакунами (И. Н. Маточкин, Л. Г. Виттельс). Висцеральная плевра в отличие от париетальной имеет менее выраженную лимфатическую сеть, в ней отсутствуют люки и отмечается резкое преобладание кровеносных сосудов над лимфатическими. Лимфатическая сеть висцеральной плевры связана большим количеством анастомозов, находящихся в междольковых перегородках, с внутриорганной лимфатической сетью легкого. Различное расположение и неодинаковая степень выраженности лимфатических и кровеносных сосудов в париетальной и висцеральной плеврах обусловливают и различную роль пристеночной и легочной плевр в процессах транссудации и резорбции. Лимфатический отток от реберной плевры дает начало двум путям: стернальному, идущему вдоль внутренних грудных сосудов, и заднему, примыкающему к позвоночнику. Как первый, так и второй соединены небольшими стволами с грудным протоком (ductus thoracicus) или, минуя его, с венозным углом. Отводящие лимфатические сосуды от диафрагмальной и медиастинальной плевр дают начало трем путям. Первый путь, упомянутый выше, - стернальный. В него вливаются лимфатические пути от переднего ската диафрагмы. Второй путь — передний медиастинальный. Он идет по ходу v.pericardiacophrenica и собирает лимфу от медиастинальной и от средних участков диафрагмальной плевры. Третий путь — задний медиастинальный. Он начинается со стороны заднего ската диафрагмы и следует по ходу пищевода, непарной и полунепарной вен. Отводящие лимфатические пути вливаются в грудной проток или в венозный угол. От диафрагмальной плевры лимфатические сосуды идут также через диафрагму в брюшную полость, где вливаются в околоаортальные лимфатические узлы (Д. А. Жданов).
Пути оттока от висцеральной плевры интимно связаны с лимфатическими путями оттока от ткани легкого и образуют с ними единую лимфатическую сеть. Иннервация плевры. Париетальная плевра составляет в отношении иннервации единую систему с грудной клеткой, висцеральная плевра — единую систему с легкими. Реберная плевра получает чувствительную иннервацию из ветвей межреберных нервов, диафрагмальная плевра — из шести нижних межреберных и диафрагмального нервов. Межреберные нервы разветвляются на периферических участках диафрагмальной плевры. Раздражение этих участков вызывает отраженные боли, локализующиеся в пояснице, верхних отделах живота и нижней части грудной клетки. Центральное раздражение которого вызывает отраженные боли в трапециевидной мышце, затылке и может сопровождаться напряжением мышц и болями в брюшной стенке вследствие имеющихся связей между n.phrenicus и plexus solaris. Медиастинальная плевра получает чувствительную иннервацию преимущественно за счет ветвей диафрагмального нерва. Источниками иннервации висцеральной плевры являются легочные сплетения, формирующиеся за счет блуждающего нерва и ветвей, идущих от пограничного ствола, а также диафрагмальных нервов и спинномозговых узлов. Распределение интерорецепторов на площади плевры неравномерно. Наибольшее количество их сосредоточено на медиастинальной поверхности плевры. Особенно богата нервными элементами плевра у корня легкого, а также в области легочных связок и сердечного вдавления. Установлено, что тактильные и температурные раздражения париетальной плевры не воспринимаются. С другой стороны, боль легко возникает и может быть точно локализована. В отличие от париетальной в легочной плевре не возникает болевых ощущений при ее раздражении. Вместе с этим данные практической хирургии свидетельствуют, что висцеральная плевра является обширной рефлексогенной зоной, раздражение которой, не проявляясь чувством боли, вызывает резкие нарушения жизнедеятельности организма. Топография плевры. Передние границы париетальной плевры, представляющие собой проекцию линий перехода pleura costalis в pleura mediastinalis, на правой и левой сторонах расположены по-разному. Справа передняя граница начинается в промежутке между головками грудпно-ключпчно- сосцевидной мышцы, пересекает грудпно-ключичное сочленение, направляется вниз и медиально через рукоятку грудины, проходя ее справа от срединной линии и образуя искривленную линию, обращенную вогнутостью вправо, и переходит затем через срединную линию тела грудной кости на левую половину ее на уровне II ребра. Отсюда граница спускается вертикально вниз до прикрепления хряща VI ребра к грудной кости, где поворачивает кнаружи, переходя в нижнюю границу плевры. В крайних пределах правая граница на всем своем протяжении может лежать вправо от срединной линии или целиком переходить на левую половину тела грудной кости. Переход правой границы за левый край грудины, как и смещение ее вправо от правого края грудины, никогда не наблюдается, если нет патологических процессов в грудной полости.
Слева передняя граница начинается так же, как и справа, а затем направляется по левому краю грудины до прикрепления к ней IV реберного хряща. Отсюда соответственно положению сердца граница опускается вниз и латерально, переходит наискось четвертый межреберный промежуток, хрящ V ребра, пятый межреберный промежуток и, наконец, достигает середины хряща VI ребра, откуда продолжается в нижнюю границу плевры. Поскольку левая граница отходит в сторону от грудной кости у IV реберного хряща, ближайшие к грудине участки четвертого и особенно пятого межреберья оказываются лишенными плеврального покрова. Крайними колебаниями левой границы является расположение ее вне тела грудной кости, влево от левого края грудины, а также резкое смещение левой границы с левого края грудины вправо и расположение ее на срединной линии тела грудной кости (А. Р. Войнич-Сяноженцкий). При сопоставлении направления передних границ правой и левой плевры можно видеть, что до уровня II ребра плевральные границы сравнительно широко отстоят друг от друга; от II до IV ребра они прилежат одна к другой, а ниже IV ребра они вновь расходятся. Таким образом, можно говорить о верхнем и нижнем расширении переднего межплеврального промежутка и соединяющей их суженной части. При развитии патологического процесса в грудной полости (выпотные плевриты, выпотные перикардиты и т. п.) передние плевральные границы резко смещаются и обычные соотношения между верхним и нижним межплевральными расширениями изменяются. Нижние границы плевры представляют проекцию линии перехода pleura costalis в pleura diaphragmatica и соответствуют границам реберно-диафрагмального синуса. По исследованиям А. В. Мельникова, данные о нижних границах плевры можно представить в виде таблицы (табл. 17). Купол плевры представляет собой выступающую кверху часть плевральной полости, заполненную верхушкой легкого. Купол плевры через верхнее отверстие грудной клетки заходит в область шеи и прилежит сверху и латерально к лестничным мышцам, сзади и медиально — к трахее и пищеводу, спереди — к подключичной артерии и вене и сверху — к нижнему стволу плечевого сплетения. По-
следнее объясняет возможность развития плекситов при поражении этого отдела плевры. Купол плевры значительно выстоит над I ребром. Степень выстояния и форма его зависят главным образом от формы грудной клетки и возраста (Н. В. Антелава). При узкой и длинной грудной клетке форма купола плевры напоминает высокий конус, поднимающийся выше I ребра на 4 см и более. При широкой грудной клетке купол плевры по форме приближается к полушарию и возвышается над I ребром не более чем на 2,5 см. Синусы плевры представляют собой части плевральной полости, расположенные в местах перехода различных отделов париетальной плевры друг от друга. Различают три синуса: реберио- диафрагмальный (sinus costodiaphragmaticus), реберно-медиастинальный (cinus costomediastinalis) и диафрагмально-медиастинальный (sinus phrenicomediastinalis). Наиболее важный реберно-диафрагмальный синус расположен на месте перехода pleura costalis в pleura diaphragmatica и хорошо выражен как справа, так и слева. Реберно-диафрагмальный синус — самый большой и наиболее глубокий из синусов плевры, и край легкого не выполняет его даже при максимальном вдохе. Это обстоятельство объясняет возможность изолированного повреждения в области синуса плевры без одновременного поражения легочной ткани. Между краем реберно-диафрагмального синуса сверху и местом начала диафрагмы снизу остается пространство (spacium praediaphragmaticum), заполненное клетчаткой и свободное от плевры. Переднюю стенку этого щелевидного пространства составляют ребра и межреберные мышцы, заднюю —диафрагма, нижняя граница — линия начала диафрагмы, верхняя — нижний край реберно- диафрагмального синуса. Высота этой щели различна, в среднем 3—4 см. Через spacium praediaphragmaticum можно проникнуть в поддиаф-рагмальное пространство, не повреждая плевры. Реберно-медиастинальный синус второй по величине. Различают передние и задние реберно- медиастинальные синусы. Передние расположены между передним краем реберной плевры и медиастинальной плеврой, выстилающей перикард. Задние образуются в результате перехода костальной плевры у позвоночника в медиастинальную таким образом, что остаются свободные от плевры пространства в области, где к позвоночнику прилежат пищевод и аорта. Это обстоятельство используется в практике для внеплевральных доступов к органам заднего средостения. Диафрагмально-медиастинальный синус образуется на месте переходаплевры диафрагмальной в плевру медиастинальную. Этот синус развит очень слабо и при дыхании легко выполняется соответствующим ему средостенно-диафрагмальным краем легкого.
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-01-26; просмотров: 975; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.191.234.191 (0.022 с.) |