Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Тема 6. Обезболивание при оперативных вмешательствах на нижней челюстиСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
ТЕМА 6. Обезболивание при оперативных вмешательствах на нижней челюсти Продолжительность: 180 минут. Место проведения занятия: учебная комната, хирургический кабинет стоматологической поликлиники. Цели занятия: 1. Изучить показания и противопоказания к различным методам ме 2. Научиться методам местного обезболивания при операциях на Краткое изложение темы Необходимость изучения данной темы обусловлена частотой лечебных вмешательств на нижней челюсти под местным обезболиванием в практической деятельности врача-стоматолога. Обезболивание тканей при оперативных вмешательствах на нижней челюсти имеет свои особенности, от знания которых зависит успех обезболивания и всего оперативного вмешательства. Местную анестезию можно провести охлаждением, аппликацией и введением анестезирующего раствора в ткани. Инъекционный метод является наиболее распространенным. ;'.'" При инфильтрационном обезболивании анестетик вводится непосредственно в ткани операционного поля. При проводниковой анестезии блокируют нервный ствол, проводящий болевые импульсы из зоны оперативного вмешательства (торусальная, мандибулярная, ментальная и др.). Блокирование нижнего альвеолярного нерва у нижнечелюстного отверстия (мандибулярная анестезия) проводят внутриротовым и внеротовьш путями. При внутриротовом способе анестезии указательным пальцем левой руки определяют контуры переднего края ветви нижней челюсти и положение височного гребешка. Ощупывание переднего края ветви (рис. 26) следует начинать от наружной косой линии, а затем, поместив кончик пальца в рет-ромолярное углубление, прощупать височный гребешок, который является ориентиром для введения иглы.
^ Рис. 26. Ощупывание переднего края ветви нижней челюсти. Палец скользит от наружного края ветви через позадимолярную ямку к височному гребню
Иглу вкалывают кнаружи от крыловидно-челюстной складки на 1 см выше жевательных поверхностей нижних больших коренных зубов, направляя ее от второго премоляра противоположной стороны, и, продвинув иглу на 0,75 см, вводят 0,5 мл обезболивающего раствора для блокирования язычного нерва, затем на глубине 2-2,5 см инъецируют еще 3-4 мл анестетика. Анестезия наступает обычно через 5-10 минут (рис. 27-29).
Рис. 28. Положение иглы по отношению к нижней челюсти при выполнении мандибулярной анестезии Аподактильный способ мандибулярной анестезии, разработанный А.Е. Верлоцким, не требует пальпации. Обезболивание проводят при широко открытом рте. Шприц помещают на противоположной стороне (в области премоля-ров), вкол иглы делают в наружный край крыловидно-челюстной складки посередине между жевательными поверхностями верхних и нижних моляров. На глубине 1,5-2 см ощущается кость. В тех случаях, когда игла не касается кости, шприц отводят кзади и делают укол повторно у медиального края складки. Аподактильный способ может применяться студентами лишь после овладения ими обычным способом мандибулярной анестезии с предварительным определением места вкола иглы при помощи пальца.
Рис. 27. Мандибулярная анестезия (зона наибольшего обезболивания заштрихована, наименьшего — изображена точками) Рис. 29. Мандибулярная анестезия По показаниям (сведение челюстей) Мандибулярная анестезия осуществляется внеротовым путем. Вкол производят в поднижнечелюстную область, отступая на 1,5-2 см кпереди от угла нижней челюсти. Иглу продви- гают на глубину 3,5—4 см параллельно заднему краю ветви, не теряя контакта с костью. Блокирование нижней челюсти на нижнечелюстном возвышении (по Вейсбрему) производят при широко открытом рте больного. Шприц с иглой располагают перпендикулярно к месту вкола, которое находится на 0,5 см ниже жевательной поверхности верхних больших коренных зубов, кпереди от крыловидно-челюстной складки. Игла проникает через слизистую оболочку, рыхлую клетчатку и упирается в кость в области нижнечелюстного возвышения, где и вводят 3,5 мл анестетика. При обезболивании нижней челюсти, по Вейсбрему блокируются нижний альвеолярный, язычный и щечный нервы (рис. 30, 31).
Рис. 30. Расположение нервов в области нижнечелюстного возвышения: 1 - щечный нерв; 2 - язычный нерв; 3 - нижний альвеолярный нерв;
4 — нижнечелюстное возвышение Анестезия по Гой-Гейтсу является методом внутриротовой проводниковой анестезии на нижней челюсти. Техника этого метода заключается в следующем: положение шприца в противоположном углу рта (при широко открытом рте), вкол иглы осуществляется в ямке на уровне бугра верхней челюсти, направление движения кнаружи и вверх в сторону мыщелкового отростка до кости, при этом игла достигает внутренней поверхности шейки мыщелкового отростка, где и выпускается 2,0—3,0 мл анестетика. По бороздке (5и1си5 соШ гпапсНЬи1ае) раствор стекает вниз к отверстию нижнечелюстного канала и происходит анестезия нижнелуночкового нерва. Действие анестетика проявляется через 7-10 мин.
Преимуществом метода в сравнении сприменяемыми в амбулаторной стоматологической практике торусальной и мандибулярной анестезией является то, что при прохождении иглы исключается травма мышечных и сухожильных волокон, нервов и сосудов этой области. Блокирование подбородочного нерва в подбородочном отверстии проводят внутриротовым и внеротовым методами. При внутриротовом методе при сомкнутых челюстях иглу вкалывают в переходную складку на уровне середины первого моляра и продвигают ее до кости. Определив местоположение подбородочного отверстия, иглу вводят в канал по направлению вниз, вперед и кнутри и впрыскивают 1-2 мл обезболивающей жидкости. При вне-ротозом методе обезболивания легче придать игле необходимое направление. Вкол иглы производят через кожу несколько выше и позади проекции подбородочного отверстия. ; Инфильтрационная анестезия применяется при оперативных вмешательствах на альвеолярном отростке нижней челюсти в области 321 | 123 зубов путем введения 3,0—4,5 мл обезболивающего раствора с вестибулярной стороны и 0,5 мл - с язычной. Для уменьшения воспалительного сведения челюстей блокируют двигательные нервы жевательных мышц (по Берше). Вкол иглы производят через кожу под скуловую дугу на 2 см кпереди от козелка. Продвинув иглу через вырезку нижней челюсти, на глубине 2-2,5 см выпускают 2-3 мл обезболивающего раствора. Если продвинуть иглу глубже на 3-3,5 см, то блокируются также нижний альвеолярный, язычный, а иногда и щечный нервы (М.Д. Дубов). Блокирование 111 ветви тройничного нерва овального отверстия производят подскуло-крыловидным путём аналогично блокированию II ветви тройничного нерва. Но после извлечения иглы на 2/3 отклоняют её конец на 1 см кзади и вновь вводят в глубину тканей в область овального отверстия, где впрыскивают 4-5 мл анестетика. Показано при обширных оперативных вмешательствах в области нижней трети лица (рис. 32).
Рис. 32: а - направление иглы при обезболивании третьей ветви тройничного нерва у овального отверстия. Игла показана в двух направлениях; б — обезболивание третьей ветви тройничного нерва у овального отверстия Контрольные вопросы 1. Методика блокирования нерва у подбородочного отверстия. 2. Методика блокирования нерва у нижнечелюстного отверстия. 3. Методика блокирования щечного и язычною нервов. 4. Методика блокирования нижнечелюстного нерва у овального отверстия. 5. Методика блокирования нижнечелюстного нерва по Берше - Дубову. 6. Методика инфильтрационной анестезии при операциях на нижней Ситуационные задачи I. Больному показано удаление 8. При осмотре обнаружено ограничение открывания вследствие тризма жевательных мышц 11 степени. Ваши действия?
2. После проведения проводниковой анестезии больной отмечает онемение нижней губы, кончика языка, угла рта. \. Какой метод обезболивания был использован? 2. Удаление каких зубов можно произвести под этой анестезией? ТЕМА 7. Местные осложнения при местном обезболивании. Причины, диагностика, лечение, профилактика Продолжительность: 180 минут. Место проведения занятия: учебная комната, хирургический кабинет стоматологической поликлиники. Цели занятия: 1. Освоить клинику, диагностику и профилактику местных осложне 2. Научиться оказывать помощь при возникновении осложнений. Краткое изложение темы Большинство осложнений при местном обезболивании возникает в результате технических погрешностей, нарушения правил асептики. Некоторые осложнения обусловлены анатомо-топографическими и физиологическими особенностями челюстно-лицевой области пациента. Послеинъекционные боли и отек могут быть вызваны введением неизотонических обезболивающих растворов, анестетиков со сроком хранения, превышающим установленные нормы, нарушением правил асептики и техники инъекции. Повреждение иглой внутренней крыловидной мышцы при неправильной технике мандибулярной анестезии, а также инфицирование тканей нередко приводит к сведению челюстей, а в ряде случаев - к образованию абсцесса или флегмоны крыловидно-челюстного пространства. Перелом инъекционной иглы происходит редко. Для предупреждения этого осложнения необходимо избегать резких движений при манипуляциях иглой в тканях, особенно вблизи кости. Иглу не следует продвигать в глубину до конуса, соединяющего ее со шприцем. При некоторых видах проводникового обезболивания, особенно во время блокирования верхних задних альвеолярных нервов, может повреждаться крыловидное венозное сплетение и возникать гематома. В таких случаях следует на некоторое время прижать кровоточащее место, затем наложить давящую повязку, пузырь со льдом. На 2-3-й день назначают тепловые процедуры. Таблица 5 Местные осложнения местной анестезии
' Нередким осложнением при проводниковом обезболивании является повреждение нервов. При эндоневральной анестезии возможен разрыв, раз-мозжение части нервных волокон, что проявляется соответствующей симптоматикой: парестезии, снижение болевой, температурной и тактильной чувствительности кожи лица и слизистой оболочки полости рта. В этих случаях проводят такую же терапию, как при невритах.
При слишком глубоком продвижении иглы за задний край ветви нижней челюсти во время мандибулярной анестезии анестетик блокирует разветвления лицевого нерва, в результате чего возникает парез мимической мускулатуры. Такое же осложнение может возникнуть при инфраорбиталь-ной анестезии в результате блокирования щечных и скуловых ветвей лицевого нерва. Обычно явления пареза после окончания действия анестетика проходят самостоятельно. Наиболее серьезные осложнения местной анестезии возникают при ошибочном применении другого вещества (нашатырный или этиловый спирт, раствор кальция хлорида, перекись водорода). В этих случаях необходимо сразу же инфильтрировать ткани 10-20 мл 0,5 %-го раствора новокаина в месте инъекции, рассечь слизистую оболочку и подлежащие ткани, оросить рану гипертоническим раствором поваренной соли и дренировать ее. Для предупреждения гнойно-некротических процессов вводят растворы антибиотиков. Контрольные вопросы 1. Местные осложнения при проведении инфильтрационной анесте 2. Местные осложнения при проведении проводниковой анестезии на 3. Местные осложнения при проведении проводниковой анестезии на Ситуационные задачи 1. При проведении небной анестезии больной начал предъявлять жалобы на сильные боли в месте инъекции. 1. Какая ошибка допущена при проведении анестезии? 2. Ваши действия? 2. После проведения туберальной анестезии у больного начала быстро опухать щека. \. О развитии какого осложнения можно подумать? 2. Ваша тактика? 3. Меры профилактики данного осложнении. ТЕМА 8. Общие осложнения при местном обезболивании. Причины, диагностика, лечение, профилактика Продолжительность: 180 минут. Место проведения занятия: учебная комната, хирургический кабинет стоматологической поликлиники. Цели занятия: 1. Освоить причины развития и клинические проявления общих ос 2. Овладеть методами оказания помощи больным и профилактики ос Краткое изложение темы Наиболее частыми общими осложнениями местного обезболивания мягких тканей и костей лица являются вегетативные реакции и лекарственная интоксикация. Выраженное психоэмоциональное напряжение на приеме у стоматолога обусловлено чувством страха, а следовательно, могут быть вегетативные реакции - обморок, коллапс, судорожный синдром и т.п. Не следует считать эти осложнения следствием непереносимости анестетика. Для предупреждения их необходимо правильно оценить психоэмоциональное состояние больного, выяснить из анамнеза, случались ли у него обмороки раньше, определить артериальное давление. Проводить лечение больным, испытывающим страх, необходимо с премедикацией для профилактики осложнений.
При идиосинкразии к местным анестетикам назначаются внутривенно ан- '•••яминные препараты (2—3 мл 2 %-го раствора супрастина или 2,5 %-го ра- пипольфена) в сочетании с аскорбиновой кислотой (2—4 мл 5 %-го ра) и кальция хлоридом (10 мл 10 %-го раствора). Аллергия к местным тикам, быстрое их поступление в кровеносное русло могут привести к тактическому шоку. Анафилактический шок - наиболее грозное осложнение, нередко юдящее к летальному исходу. Новокаин занимает четвертое место среди паратов, вызывающих лекарственный анафилактический шок. Поскольку южнение чаще развивается у лиц с заболеваниями аллергической приро- I, следует уделить этому вопросу особое внимание при сборе анамнеза. Тя- есть анафилактического шока в значительной мере определяется промежут- .ом времени от момента поступления антигена в организм до развития шоко- зой реакции. По тяжести выделяют формы реакции: —молниеносную; —тяжелую; —средней тяжести; —легкую. Диагностировать анафилактический шок подчас довольно сложно, а быстро развивающиеся необратимые изменения ЦНС ограничивают время до 2-3 мин. Основным диагностическим критерием является внезапное возникновение симптоматики острой сердечно-легочной недостаточности после поступления антигена. Молниеносная и тяжелая формы анафилактического шока могут быстро заканчиваться летальным исходом. Для средней тяжести анафилактического шока характерны жалобы на: —нарушение дыхания и кровообращения; —покалывание и зуд кожи лица; —шум в ушах; —головную боль. Покраснение лица сменяется резкой бледностью. Могут возникать судороги и потеря сознания; при дальнейшем развитии появляется одышка - от затрудненного дыхания до асфиксии. /'"При оказании помощи необходимо: 1) обеспечить проходимость верхних дыхательных путей; 2) вытянуть язык; 3) выдвинуть нижнюю челюсть вперед; 4) проводить искусственное дыхание. С целью прекращения поступления антигена в кровь в месте инъекции вводят 0,5 мл 0,1 %-го раствора адреналина, разведенного в 5-10 мл изотонического раствора хлорида натрия; вводят антигистаминные препараты (2—4 мл 1 %-го раствора димедрола или 2-3 мл 2,5 % раствора супрастина), 3-5 мл 3 %-го раствора преднизолона. При бронхоспазме внутривенно вводят брон-холитические препараты - эуфиллин по 120-240 мг. Для поддержания сердечной деятельности вводят диуретики и сердечные гликозиды: 2-4 мл ла-зикса, 1-0,5 мл 0,06 %-го раствора коргликона. Контрольные вопросы 1. Причины, клиника, оказание помощи и предупреждение обморока 2. Причины и клиника лекарственной интоксикации после местной 3. Причины и клиника аллергической реакции, анафилактического шока 4. Причины, клиника гипертонического криза у больных после мест 5. Причины и клиника острого нарушения кровообращения после ме Ситуационные, задачи 1. При проведении местной анестезии больной внезапно побледнел, покрылся потом. Давление 80/50. Пульс частый нитевидный, сознание сохранено. 1. О развитии какого осложнения можно подумать? 2. Ваша тактика? 2. После проведения местной анестезии у больного появилась клиника отека Квинке. 1. Ваши действия? 2. Какое грозное осложнение возможно? 3. Ваша тактика при его развитии? ТЕМА 9. Общее обезболивание. Показания и особенности проведения общего обезболивания при операциях на лице и в полости рта. Осложнения наркоза. Основы реанимации Продолжительность: 180 мин. Место проведения занятия: учебная комната, кабинет анестезиолога, операционная, перевязочная, палаты больных, хирургический кабинет стоматологической поликлиники. Цели занятия: 1. Освоить определение понятий «боль», «наркоз», «анестезиологи 2. Изучить возможные осложнения при проведении наркоза, показа 3. Изучить методику и объём обследования больного к общему обез Краткое изложение темы Наркоз — это временное выключение сознания и чувства боли с исчезновением ряда рефлексов. Наркотическое вещество действует на все отделы и центры нервной системы. Жизненно важные центры продолговатого мозга угнетаются в последнюю очередь. Исходя из глубины угнетения нервной системы, по рефлексам судят о глубине (стадии) наркоза. Выделяют 4 стадии наркоза: — первая стадия - анальгезии (сознание сохранено); —вторая - возбуждения; —третья - хирургическая, имеет три уровня; —четвертая - пробуждение. При использовании одного наркотического средства наркоз называют чистым или мононаркозом, при использовании нескольких веществ - смешанным, а при сочетании с фармакологическими веществами, блокирующими вегетативную или психоэмоциональную сферу, - потенцированным наркозом. Если в процессе общего обезболивания проводится комплекс лечебных мероприятий, направленных на нормализацию основных жизненно важных функций организма во время операции и в послеоперационном периоде, это называется анестезиологическим пособием (АП). Таким образом, обезболивание является частью АП.
Рис. 33. Анестезиологическое оборудование Особенности общего обезболивания при оперативных вмешательствах в условиях стоматологической поликлиники Наркоз в амбулаторных условиях является одним из наиболее трудных и малоизученных разделов анестезиологии, что объясняется рядом причин: 1. Риск наркоза нередко превышает операционный риск. Это может создать 2. У стоматологических больных трудности наркоза усугубляются 3. Нет возможности подробно исследовать функциональное состояние органов и систем больного. Анестезиолог может определить лишь частоту пульса, измерить АД, провести аускультацию сердца и легких, простейшие дыхательные пробы. Однако по этим данным сложно составить полное представление о состоянии сердечно-сосудистой и дыхательной систем больного и их компенсаторных возможностях. В условиях поликлиники важное значение приобретает тщательно собранный анамнез. Выявляются перенесенные и сопутствующие заболевания, характер и длительность принимаемых лекарственных препаратов, пристрастие к наркотикам, алкоголю. Показания к общему обезболиванию в условиях стоматологической поликлиники 1. Аллергические реакции на местные анестетики. 2. Неэффективность местной анестезии или невозможность ее прове 3. Лабильность и неполноценность психики больного (непреодоли 4. Хирургические вмешательства у детей. Показания к общему обезболиванию в условиях стационара В условиях стационара общее обезболивание проводят при лечении больных с воспалительными процессами, опухолями, травмами, а также нередко при проведении восстановительных операций. Это, как правило, длительные и травматичные операции, поэтому чаще применяют эндотрахеаль-ный наркоз, которому должно предшествовать тщательное обследование органов и систем больного с предоперационной подготовкой.
Большие трудности представляет выбор и проведение адекватного анестезиологического обеспечения при лечении больных с гнойными воспалительными процессами ЧЛО. Выбор обезболивания зависит от тяжести воспалительного процесса^ис. 34, 35).
Рис. 35. Неингаляционный наркоз Осложнения наркоза. Реанимационные мероприятия (рис. 36—39) Наиболее грозным осложнением наркоза является остановка сердца. Чаще возникает на стадии введения в наркоз. Причины остановки сердца разнообразны. Они могут быть связаны как с патологическими вагальными рефлексами, так и с органическими поражениями миокарда. Другим тяжелым осложнением является асфиксия. Она может возникнуть в результате ларингоспазма, аспирации крови, гноя, инородных тел и др. Лечение асфиксии: - санация трахеобронхиального дерева; - искусственное дыхание изо рта в нос; - трахеостомия; - искусственная аппаратная вентиляция легких.
Рис. 37. Воздуховоды, роторасширитель К осложнениям наркоза можно отнести и передозировку наркотического вещества, которая проявляется угнетением всех рефлексов и функций жизненно важных органов.
Рис. 36. Дыхательный мешок Амбу Рис. 38. Ларингоскоп
Рис. 39. Интубационная трубка Контрольные вопросы 1. Особенности общего обезболивания при операциях на лице и в по 2. Показания к общему обезболиванию в стоматологической поликли 3. Лекарственные средства для масочного, эндотрахеального, внутри 4. Подготовка больного к общему обезболиванию. 5. Наблюдение за больным после общею обезболивания. Ситуационные задачи 1. Больному по срочным показаниям планируется операция удаления зуба. В анамнезе у больного аллергическая реакция на лидокаин, поэтому больной испытывает панический страх лечиться у стоматолога. 1. Какой метод анестезии целесообразно использовать? 2. Дайте его обоснование. 2. В отделение ЧЛХ поступил больной с тяжелой травмой лица. Какой метод общего обезболивания необходимо использовать и почему? ТЕМА 10. Операция удаления зуба. Показания и противопоказания. Заживление раны после удаления зуба Продолжительность: 180 мин. Место проведения занятия: учебная комната, хирургический кабинет стоматологической поликлиники. Цели занятия: \. Изучить показания и противопоказания к удалению зубов. 2. Освоить этапы операции удаления зуба, их последовательность, особенности заживления раны после удаления зуба. Краткое изложение темы
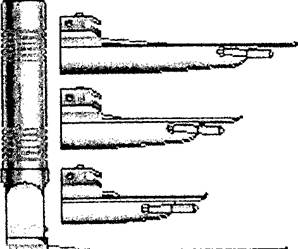
Операция удаления зуба является самой распространенной операцией, проводимой в амбулаторных условиях. Для удаления зубов и их корней пользуются специальными щипцами и рычагами (элеваторами) (рис. 40-44).
и Рис. 40. Щипцы для удаления зубов и корней нижней челюсти
Операция удаления зуба складывается из следующих этапов: отслаивания десны, наложения, продвигания и фиксации щипцов, затем ротации или люксации зуба, извлечения его из лунки. Для предупреждения разрывов десны и удобства продвигания щипцов перед их наложением производят отслаивание десны от шейки зуба. Отслаивать десну следует гладилкой.
-«•»- —ч~ ч^йЗ*' Рис. 42. Элеваторы: а - леклюза; б - прямой; в — изогнутые под углом; г - «козья ножка»
Рис. 43. Общий вид современных щипцов для удаления зубов и корней верхней челюсти
Рис. 44. Общий вид современных щипцов для удаления зубов и корней нижней челюсти
Рис. 45. Устройство щипцов для удаления зубов: 1) щечки - части щипцов, предназначенные для захватывания коронок зубов или корней. Устроены щечки соответственно анатомическим особенностям группы зубов; 2) замок, расположенный на протяжении между щечками и служащий для соединения обеих половин щипцов; 3) ручки, или бранши, за которые держат щипцы При наложении щипцов ось щечек щипцов должна совпадать с осью зуба (рис. 46). Несоблюдение этого условия может привести к перелому корня зуба. После правильного наложения щипцов их щечки продвигают по оси зуба под десну. Затем, увеличивая давление, проникают до края альвеолы. Смыкание щипцов завершает предыдущие этапы операции. Сила сжатия щипцов не должна быть чрезмерной, особенно при наличии в коронке зуба большой кариозной полости.
Рис. 47. Положение больного во время удаления зубов: I - положение сидя в кресле: а - на верхней челюсти, б - на нижней челюсти справа, в - на нижней челюсти слева, II - положение лежа в кресле: г-на верхней челюсти, д - на нижней челюсти Извлекают зуб из лунки только после его вывихивания, т.е. полного освобождения его от удерживающих тканей. Несмотря на то, что все этапы операции удаления зуба общеизвестны, на практике не всегда соблюдаются правила их проведения: игнорируется манипуляция отслойки десны гладилкой, проводят ее продвижением щечек щипцов, что ведет к разрыву слизистой оболочки альвеолярного отростка; резкие движения при вывихивании зуба осложняются переломом корней; непроведенный кюретаж лунки оставляет незамеченными костные осколки, обрывки грануляций, радикулярную кисту, перфорацию дна верхнечелюстной пазухи. Необходимо определить, не остались ли острые края альвеолы, выступающая межкорневая перегородка, и при их наличии требуется скусы-вание и сглаживание (иногда с применением бормашины и фрезы). Иначе оставленные выступающие острые, болезненные края лунки станут причиной проведения операции альвеолэктомии, что является дополнительной травмой и характеризует некачественно проведенную операцию удаления зуба. Заживление лунки происходит путем образования и организации сгустка (сгусток - тромб - грануляционная ткань - соединительная ткань - кость). При нормальном (обычном) образовании кровяного сгустка в лунке тампон на ране оставлять не следует, так как, обладая гигроскопичностью, он частично отсасывает сгусток. Необходимо объяснить больному, что не следует полоскать рот в течение дня, отсасывать кровь из лунки, принимать горячую пищу, кроме того, следует избегать чрезмерных физических нагрузок в день удаления зуба. Операция удаления зуба является основной в амбулаторной стоматологической хирургической практике, поэтому изучение показаний и противопоказаний к удалению зуба, освоение методик этой операции является важным этапом в профессиональной подготовке врача-стоматолога.
для удаления зубов и корней верхней челюсти
Цели занятия: 1. Изучить устройство щипцов, элеваторов и других инструментов 2. Овладеть методикой удаления зубов и корней на верхней челюсти. Краткое изложение темы Удаление зубов и корней на верхней челюсти имеет свои особенности, знание которых обеспечивает успех лечения. Методика удаления зависит от формы зуба, количества и расположения корней, от толщины и плотности кости вокруг корня зуба. Удаление отдельных групп зубов и корней на верхней челюсти проводят соответствующими щипцами, которые различают по соотношению щёчек и ручек, изгиба ручек, формы и ширины ручек. Неправильный выбор щипцов, нарушение правил удаления зубов могут привести к осложнениям. Поэтому изучение инструментов и овладение методикой удаления зубов и корней на верхней челюсти является важным этапом в освоении будущей специальности. При удалении зубов на верхней челюсти спинку кресла откидывают кзади, кресло поднимают кверху, голову больного помещают на подголовники. Удаляемый зуб должен находиться приблизительно на одном уровне с плечевым суставом врача. Врач становится спереди и справа от больного и пальцами левой руки фиксирует альвеолярный отросток в месте удаляемого зуба (рис. 47).
Рис. 47. Положение больного во время удаления зубов: I - положение сидя в кресле: а — на верхней челюсти, б — на нижней челюсти справа, в - на нижней челюсти слева, II - положение лежа в кресле: г - на верхней челюсти, д - на нижней челюсти
Удаление верхних резцов. При удалении центрального резца учитывают, что при поперечном сечении корень имеет округлую форму. Корень бокового резца несколько сплюснут, верхушка согнута в небную сторону. Наружная стенка лунок тоньше, чем внутренняя. При удалении верхних резцов применяют прямые щипцы. Учитывая строение корня и толщину стенок лунок, первые нижние зубы удаляют вращательными движениями, вывихивание зуба — в сторону преддверия полости рта. Вторые нижние зубы удаляют сочетанием люксационных и ротационных движений. Удаление верхнего клыка. Верхний клык имеет массивный, длинный корень, который на поперечном сечении представляет собой сглаженные очертания треугольника. Для удаления верхних клыков пользуются прямыми щипцами. Производят люксационные движения в губную и нёбную стороны, а затем - ротационные движения. Удаление верхних малых коренных зубов. Корни этих зубов сплющены с боков, а первый верхний малый коренной зуб в половине случаев имеет два (щёчный и нёбный) корня. Наружная стенка альвеол этих зубов более тонкая, чем небная. Верхние малые коренные зубы удаляют 8-образными щипцами люксационными движениями в щечно-небном направлении, причем первое вывихивающее движение делают в щечную сторону. Удаление верхних больших коренных зубов. Первый и второй большие коренные зубы имеют три корня (два щечных и один небный). Наружная стенка альвеолярного отростка в области первого большого коренного зуба утолщена за счет скуло-альвеолярного гребня. У второго большого коренного зуба щечная стенка альвеолы тоньше, чем небная. Для удаления этих зубов применяют 5-образные щипцы, которые разделяются на правые и левые. Одна щечка щипцов (наружная) имеет шиловидный выступ, другая имеет форму желоба. Щечку с шипом накладывают на наружную часть зуба так, чтобы шип входил в промежуток между щечными корнями; другая щечка охватывает небный корень. При удалении первого большого коренного зуба люкса-цию начинают в небную сторону, а затем в щечную; при удалении второго большого коренного зуба первое движение делают в щечную сторону, а второе в небную сторону. Удаление верхнего третьего большого коренного зуба производят штыковидными щипцами, первое движение - в щечную сторону. Удаление корней верхних зубов производят штыковидными щипцами. Эти щипцы дают возможность продвинуть щечки достаточно глубоко; кроме того, ими можно удалять корни всех зубов на верхней челюсти. Удаление корней резцов и клыка м
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-08-14; просмотров: 1628; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.118.208.127 (0.016 с.) |