Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Особенности артериального кровоснабженияСодержание книги
Поиск на нашем сайте
Слои Кожа большей части области покрыта волосами. Она малоподвижна из-за прочного соединения с подлежащим сухожильным шлемом, galea aponeurotica, многочисленными фиброзными тяжами. Подкожная клетчатка ячеистая, промежутки между соединительнотканными перегородками заполнены жировой тканью. В отличие от других областей в областях головы (свода черепа и лица) артерии с сопровождающими их венами расположены в слое подкожной клетчатки, а не под собственной фасцией. Адвентиция сосудов прочно сращена с соединительнотканными перемычками, разделяющими клетчатку на ячейки. В результате сосуды, находящиеся в поверхностном слое, при повреждении зияюm. Даже небольшие раны кожи, подкожной клетчатки сопровождаются сильным кровотечением из этих зияющих сосудов. Кровотечение при оказании первой помощи и при проведении разреза мягких тканей во время операции временно останавливают прижатием раненых сосудов к костям черепа (рис. 4.02), для чего необходимо знать проекции сосудистых стволов, снабжающих кровью мягкие ткани свода черепа.
Рис. 4.02. Метод временной остановки кровотечения из мягких тканей свода черепа при оказании первой помощи и проведении оперативного доступа к глубжележащим образованиям.
Надглазничные сосуды и нерв, a., v. et n. supraorbitales (из системы внутренней сонной артерии), выходят из глазницы и перегибаются через надглазничный край на границе его средней и внутренней третей. Нерв лежит медиальнее сосудов. По выходе из одноимённого канала (или вырезки) они располагаются сначала под лобным брюшком затылочно-лобной мышцы, непосредственно на надкостнице. Затем их ветви, идущие в восходящем направлении, прободают мышцы, сухожильный шлем и выходят в подкожную клетчатку. Надблоковый пучок: a., v. et n. supratrochleares (также из системы внутренней сонной артерии) находится кнутри от надглазничного сосудисто-нервного пучка. В подкожной клетчатке лобной области на 2—2,5 см выше наружной трети верхнеглазничного края сзади и сверху проходит височная ветвь лицевого нерва (к лобному брюшку затылочно-лобной мышцы). A. temporalis superficialis (одна из двух конечных ветвей наружной сонной артерии) приходит в теменную область из височной и распадается на множество ветвей, анастомозирующих с сосудами лобной и затылочной областей, а также с одноимёнными ветвями противоположной стороны.
В затылочном отделе области распределяются ветви затылочной артерии, a. occipitalis, и большого затылочного нерва, n. occipitalis major. Задние ушные сосуды и нерв, a., v. et n. auriculares posteriores, идут параллельно и сзади от прикрепления ушной раковины. Вены области образуют сеть, в которой трудно выделить отдельные сосуды. Большинство вен сопровождают одноимённые артерии, но имеются и дополнительные. Лимфа оттекает к трём группам лимфатических узлов: от лобной области — в поверхностные и глубокие околоушные лимфатические узлы, nodi parotidei superficiales et profundi; из теменной области — в сосцевидные, nodi mastoidei; из теменной и затылочной областей — в затылочные лимфатические узлы, nodi occipitales, расположенные под сухожильным шлемом или над ним. За подкожной клетчаткой следует мышечно-апоневротический слой, состоящий из затылочно-лобной мышцы, m. occipitofrontalis, с лобным и затылочным брюшками и соединяющей эти мышцы широкой сухожильной пластинки: сухожильного шлема, galea aponeurotica. Как уже отмечалось, с кожей сухожильный шлем связан прочно, а с более глубоким слоем — надкостницей — рыхло (рис. 4.03).
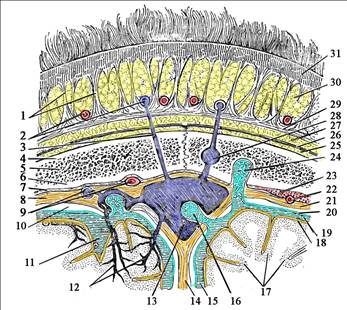
Рис. 4.03. Слои свода черепа на фронтальном срезе, проведённом через лобно-теменно-затылочную область (схема; по С. Н. Делицину, с изменениями). 1 — соединительнотканные перемычки, связывающие кожу с сухожильным шлемом; 2 — подкожные сосуды; 3 — венозный выпускник (emissarium); 4 — наружная пластинка теменной кости; 5 — губчатое вещество кости; 6 — внутренняя (стекловидная) пластинка теменной кости; 7 — spatium epidurale; 8, 21 - твёрдая мозговая оболочка;, 9 — артерия и вена твёрдой мозговой оболочки; 10 – spatium subdurale; 11, 15,19 — спинномозговая жидкость в подпаутинном пространстве; 12 - мозговые вены; 13 - верхний сагиттальный синус твёрдой мозговой оболочки; 14 — серповидный отросток твёрдой мозговой оболочки; 16, 24 — пахионовы грануляции; 17 — кора больших полушарий мозга; 18 — мягкая мозговая оболочка; 20 — паутинная оболочка; 22 — средняя артерия твёрдой мозговой оболочки;23 — гематома в spatium epidurale; 25 — поднадкостничная клетчатка; 26 — надкостница; 27 — подапоневротическая клетчатка; 28 — днплоическая вена; 29 — сухожильный шлем; 30 — подкожная клетчатка; 31 – кожа.
Этим объясняется то, что раны свода черепа нередко бывают скальпированными. Триада тканей — кожа, подкожная клетчатка и сухожильный шлем — целиком отслаивается от костей свода черепа на большем или меньшем протяжении. Хотя скальпированные раны относятся к тяжёлым повреждениям, при своевременно оказанной помощи они хорошо заживают благодаря обильному кровоснабжению мягких тканей.
Клетчатка под galea aponeurotica рыхлая. Она называется подапоневротическим клетчаточным пространством, которое широко распространяется на своде черепа: кпереди — до подкожной клетчатки лба (под лобным брюшком m. occipitofrontalis, который прикрепляется к коже лба), кзади — до прикрепления затылочного брюшка этой мышцы к верхней выйной линии. По бокам листки сухожильного шлема срастаются с поверхностной фасцией височной области. По линии прикрепления височной мышцы глубокий листок сухожильного шлема прочно срастается с надкостницей, отграничивая подапоневротическое пространство по сторонам. Между надкостницей и наружной пластинкой костей свода черепа также находится рыхлая клетчатка (поднадкостничная). Однако вдоль линии швов надкостница прочно срастается с ними и не может быть отслоена. Особенностями анатомической структуры слоёв свода черепа объясняются различные формы гематом при его ушибах. Так, подкожные гематомы выбухают в виде «шишки» вследствие того, что кровь не имеет возможности распространяться в подкожной клетчатке из-за фиброзных перемычек между кожей и сухожильным шлемом; подапоневротические гематомы — плоские, разлитые, без резких границ; при повреждении кровеносных сосудов в передней части пространства кровь иногда стекает под действием силы тяжести в подкожную клетчатку лба, собирается вокруг глазниц, проникает в верхнее веко с возникновением симптома «очков»; поднадкостничные гематомы имеют резко очерченные края соответственно прикреплению надкостницы по линии костных швов.
Строение плоских костей черепа имеет особенности. Они состоят из двух пластинок компактного костного вещества: прочной наружной, lamina externa, и менее эластичной, хрупкой внутренней, lamina interna («стекловидной» — lamina vitrea). В лобной области под наружной пластинкой находится выстланная слизистой оболочкой воздухоносная пазуха лобной кости, sinus frontalis. При травмах черепа внутренняя пластинка часто повреждается более значительно и на большем протяжении, чем наружная пластинка. Нередко внутренняя пластинка ломается, а наружная остаётся неповреждённой.
Между пластинками находится губчатое вещество — диплоэ, в котором располагаются многочисленные диплоические вены. Диплоические вены связаны как с венами покровов, составляющими внечерепную систему вен, так и с венозными синусами твёрдой мозговой оболочки — внутричерепной венозной системой. Это сообщение происходит через так называемые выпускники (emissarium) — отверстия в соответствующих костях, где проходят эмиссарные вены (рис. 4.04).
Рис. 4.0 4. Проекции венозных синусов и выпускников мозгового отдела головы, вид сбоку: 1 - v. emissaria frontalis; 2 - vv. ophthalmicae; 3 - sinus cavernosus; 4 - v. facialis; 5 - v. retromandibularis; 6 - v. facialis communis; 7 - v. jugularis interna; 8 - v. jugularis externa; 9 - v. occipitalis; 10 - v. emissaria mastoidea; 11 - v. emissaria condylaris; 12 - sinus sigmoideus; 13 - sinus transversus; 14 – confluens sinuum; 15 - sinus rectus; 16 - v. emissaria occipitalis; 17 - v. cerebri; 18 - sinus sagittalis superior; 19 - sinus sagittalis inferior; 20 - v. emissaria parietalis.
Из них наиболее постоянны v. emissaria parietalis, v. emissaria occipitalis, v. emissaria condilaris и v. emissaria mastoidea. Последняя обычно бывает наиболее крупной и открывается в поперечный или сигмовидный синус. V. emissaria parietalis открывается в верхний сагиттальный синус твёрдой мозговой оболочки. Теменные эмиссарии (места выхода vv. emissariae parietales) располагаются по сторонам от сагиттального шва кпереди и кзади от биаурикулярной линии, проведённой от отверстия правого наружного слухового прохода к левому. Вены мягких тканей свода, внутрикостные и внутричерепные вены образуют единую систему, в которой направление тока крови меняется в связи с изменением внутричерепного давления. Связи между внечерепной и внутричерепной венозными системами делают возможным переход инфекции с покровов черепа на мозговые оболочки (например, при фурункулах, карбункулах затылка) с последующим развитием менингита (воспаления оболочек мозга), синус-тромбоза и других тяжёлых осложнений.
Таким образом, можно отметить определенные особенности как артериального кровоснабжения, так и венозного оттока от тканей лобно-теменно-затылочной области. Слои Кожа тоньше, чем в лобно-теменно-затылочной области; волосяной покров сохраняется в заднем отделе области. В переднем отделе кожа тоньше и вследствие значительной рыхлости подкожного слоя может быть захвачена в складку. Подкожная клетчатка рыхлая, слоистая, поэтому гематомы в этой области распространяются в ширину. Поверхностные височные сосуды и ушно-височный нерв, n. auriculotemporalis (из III ветви тройничного нерва), выходят из толщи околоушной слюнной железы в подкожную клетчатку и поднимаются вверх кпереди от козелка (рис. 4.05).
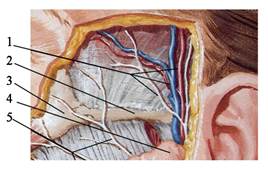
Рис. 4.05. Сосуды и нервы височной области. 1 – a., v. temporalis superficialis et n. auriculotemporalis; 2 – arcus zygomaticus; 3 – os zygomaticum; 4 – glandula parotidea; 5 – ветви n. facialis.
Выше скуловой дуги от a. temporalis superficialis отходит средняя височная артерия, a. temporalis media. На уровне надглазничного края поверхностная височная артерия делится на лобную и теменную ветви. Над передней третью скуловой дуги в подкожной клетчатке от n. facialis к лобному брюшку m. occipitofrontalis поднимается r. frontalis, а к круговой мышце глаза — r. zygomaticus. Чувствительную иннервацию височной области обеспечивают ветви тройничного нерва: n. auriculotemporalis (III ветвь) и n. zygomaticotemporalis (II ветвь), который идёт из полости глазницы через одноимённое отверстие в скуловой кости к коже переднего отдела височной области. Фасция височной области, fascia temporalis, имеет вид апоневроза с веерообразно ориентированными пучками соединительнотканных волокон. Прикрепляясь к костям на границах области, по верхней височной линии, фасция замыкает сверху височную ямку. На 3—4 см выше скуловой дуги фасция расслаивается на поверхностный и глубокий листки. Поверхностный листок прикрепляется к наружной стороне скуловой дуги, а глубокий — к внутренней. Между поверхностным и глубоким листками височной фасции заключена межфасциальная (межапоневротическая) жировая клетчатка (рис. 4.06).
Рис. 4.06. Височная мышца и фасция. 1 – m. temporalis; 2 – fascia temporalis; 3 – lamina superficialis; 4 - lamina profunda; 5 – arcus zygomaticus; 6 – discus articularis temporomandibularis; 7 – pars profunda m. masseter; 8 - pars superficialis m. masseter; 9 – ductus parotideus; 10 – m. buccinator.
Под глубоким листком височной фасции, между ней и наружной поверхностью височной мышцы, располагается слой рыхлой подфасциальной клетчатки, продолжающийся книзу от скуловой дуги в жевательно-челюстную щель, ограниченную внутренней поверхностью m. masseter и ветвью нижней челюсти (рис. 4.07). В промежуток между передним краем височной мышцы и наружной стенкой глазницы выходит височный отросток жирового тела щеки.
Рис. 4.07. Фронтальный срез через височную область: 1 — cutis; 2 — tela subcutanea; 3 — fascia superficialis; 4 — fascia temporalis; 5 — m. temporalis; 6 — spatium interfasciale; 7 — processus zygomaticus; 8 — fascia parotideomasseterica; 9 — a. et v. transversae faciei; 10 — ductus parotideus; 11 — gl. parotidea; 12 — m. masseter; 13 — mandibula; 14 — spatium subfasciale; 15 — a. et v. maxillares; 16 — ramus frontalis n. facialis
Височная мышца, m. temporalis, — жевательная мышца, поднимающая нижнюю челюсть. Она начинается от надкостницы височной кости и от глубокой поверхности височной фасции. Здесь она широкая и плоская. Книзу её пучки сходятся, она становится уже, проходит позади скуловой дуги и переходит в мощное сухожилие, которое прикрепляется не только к венечному отростку, но и к переднему краю ветви нижней челюсти. Между глубокой поверхностью височной мышцы в нижней её половине и височной костью располагается глубокая подвисочная клетчатка, связанная с височно-крыловидным промежутком глубокого отдела лица и спереди с клетчаткой щёчной области. Через эту клетчатку поднимаются из подвисочной ямки непосредственно по надкостнице передние и задние глубокие височные сосуды и нервы, a., v. et n. temporales profundi anteriores et posteriores. Эти артерии отходят в глубокой области лица от верхнечелюстной артерии, a. maxillaris, нервы — от n. mandibularis (III ветвь тройничного нерва), сейчас же по выходе его из овального отверстия, и вступают в мышцу с её внутренней поверхности. Глубокие височные вены впадают в крыловидное венозное сплетение, plexus pterygoideus. Лимфа оттекает в узлы, расположенные в толще околоушной слюнной железы, — nodi parotideае profundi. Надкостница в нижнем отделе области довольно прочно связана с подлежащей костью, выше её связь с костью так же рыхла, как и в лобно-теменно-затылочной области. Чешуя височной кости очень тонка, почти не содержит diploe и легко подвергается перелому. Ввиду того что к внутренней поверхности височной кости прилежит a. meningea media, переломы чешуи височной кости могут сопровождаться внутричерепными кровотечениями с образованием эпи- и субдуральных гематом и сдавлением мозгового вещества (рис. 4.08).
Рис. 4.08. Эпи- и субдуральные гематомы в височной области. Слои Кожа в переднем отделе области (ближе к ушной раковине) более тонка, чем в заднем. В подкожной клетчатке проходят задние ушные артерия и вена, a. et v. auriculares posteriores, задняя ветвь большого ушного нерва, n. auricularis magnus (чувствительная ветвь от шейного сплетения), а также задний ушной нерв, n. auricularis posterior (ветвь лицевого нерва). Под собственной фасцией, являющейся продолжением фасции грудино-ключично-сосцевидной мышцы, или поверх неё расположены сосцевидные лимфатические узлы, nodi mastoideae. Они собирают лимфу от лобно-теменно-затылочной области, с задней поверхности ушной раковины, от наружного слухового прохода и барабанной перепонки. Под фасцией и мышцами, начинающимися от сосцевидного отростка (m. sternocleidomastoideus, заднее брюшко́ m. digastricus и m. splenius), в борозде на медиальной стороне отростка проходит затылочная артерия, a. occipitalis, направляющаяся к мягким тканям затылочной области. Надкостница прочно сращена с наружной поверхностью сосцевидного отростка, за исключением гладкой треугольной площадки, где надкостница легко отслаивается. Этот участок выделяют под названием треугольника Шипό (см. рис. 4.10). Границами треугольника являются спереди задний край наружного слухового прохода и spina suprameatica, сзади — crista mastoidea, а сверху — горизонтальная линия, проведённая кзади от скулового отростка височной кости. На глубине 1,5—2 см здесь находится сосцевидная пещера, antrum mastoideum, сообщающаяся посредством aditus ad antrum с барабанной полостью. Верхняя стенка отделяет пещеру от средней черепной ямки. Спереди от пещеры располагается нижний отдел канала лицевого нерва. К задней стенке близко подходит сигмовидный венозный синус. В пределах треугольника Шипό производят трепанацию сосцевидного отростка при мастоидитах, являющихся осложнением воспаления среднего уха. Правда, относительно легко это можно сделать только у детей, у которых кортикальная пластинка очень тонкая. У взрослых же толщина этой пластинки достигает 15 мм, поэтому у них целесообразнее и безопаснее входить в сосцевидную пещеру через заднюю стенку наружного слухового прохода.
У задней границы треугольника Шипό находится сосцевидное отверстие, foramen mastoideum, через которое в полость черепа проходит сосцевидная эмиссарная вена, связывающая поверхностные вены с сигмовидным синусом твёрдой мозговой оболочки.
ВНУТРЕННЕЕ ОСНОВАНИЕ ЧЕРЕПА, BASIS CRANII INTERNA Внутренняя поверхность основания черепа, basis cranii interna, разделяется на три ямки, из которых в передней и средней помещается большой мозг, а в задней — мозжечок. Границей между передней и средней ямками служат задние края малых крыльев клиновидной кости, между средней и задней — верхняя грань пирамид височных костей (рис. 4.11).
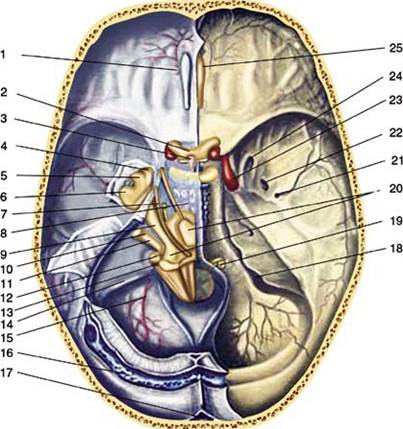
Рис. 4.11. Внутреннее основание черепа: 1 — a. meningea anterior; 2 — chiasma opticum; 3 — infundibulum; 4 — n. ophthalmicus; 5 — n. maxillaris; 6 — n. mandibularis; 7 — n. abducens; 8 — sinus intercavernosus posterior; 9 — n. trigeminus; 10 — n. facialis; 11 — n. vestibulocochlearis; 12 — n. glossopharyngeus; 13 — n. vagus; 14 — sinus sigmoideus; 15 — a. meningea posterior; 16 — sinus transversus; 17 — sinus sagittalis; 18 — foramen jugulare; 19 — n. hypoglossus; 20 — peduncules cerebri et cerebelli; 21 — foramen spinosum; 22 — foramen ovale; 23 — a. carotis interna; 24 — foramen rotundum; 25 — bulbus olfactorius Передняя черепная ямка, fossa cranii anterior, образована глазничными частями лобной кости, решётчатой пластинкой решётчатой кости, лежащей в углублении, малыми крыльями и частью тела клиновидной кости. В передней черепной ямке располагаются лобные доли полушарий мозга. По бокам от crista galli располагаются laminae cribrosae, через которые проходят обонятельные нервы, nn. olfactorii (I пара черепно-мозговых нервов — чмн), из полости носа и a. ethmoidalis anterior (из a. ophthalmica) в сопровождении одноимённых вены и нерва (из I ветви тройничного нерва). Перелом основания черепа в области передней черепной ямки иногда сопровождается разрывом lamina cribrosa и истечением через нос спинномозговой жидкости.
Средняя черепная ямка, fossa cranii media, глубже передней. В ней выделяют среднюю часть, образованную верхней поверхностью тела клиновидной кости (область турецкого седла), и две боковые. Они образованы большими крыльями клиновидной кости, передними поверхностями пирамид и отчасти чешуями височных костей. Центральная часть средней ямки занята гипофизом, а боковые — височными долями полушарий. Кпереди от турецкого седла, в sulcus chiasmatis, располагается перекрёст зрительных нервов, chiasma opticum. По бокам от турецкого седла лежат важнейшие в практическом отношении синусы твёрдой мозговой оболочки — пещеристые, sinus cavernosus, в которые впадают верхняя и нижняя глазные вены. Средняя черепная ямка сообщается с глазницей через зрительный канал, canalis opticus, и верхнюю глазничную щель, fissura orbitalis superior. Через канал проходит зрительный нерв, n. opticus (II пара чмн), и глазная артерия, a. ophthalmica (из внутренней сонной артерии), а через щель — глазодвигательный нерв, n. oculomotorius (III пара чмн), блоковый, n. trochlearis (IV пара чмн), отводящий, n. abducens (VI пара чмн) и глазной, n. ophthalmicus (I ветвь тройничного {V}), нервы и глазные вены. Средняя черепная ямка сообщается через круглое отверстие, foramen rotundum, где проходит верхнечелюстной нерв, n. maxillaris (II ветвь тройничного нерва), с крыловидно-нёбной ямкой. С подвисочной ямкой она связана через овальное отверстие, foramen ovale, где проходит нижнечелюстной нерв, n. mandibularis (III ветвь тройничного нерва), и остистое, foramen spinosum, где проходит средняя артерия твёрдой мозговой оболочки, a. meningea media. У вершины пирамиды располагается неправильной формы отверстие — foramen lacerum, в области которого находится внутреннее отверстие сонного канала, откуда в полость черепа вступает внутренняя сонная артерия, a. carotis interna (табл. 1).
Таблица 1. Отверстия основания черепа и сосудисто-нервные образования, проходящие через них
Перелом основания черепа и повреждение твёрдой мозговой оболочки в области средней черепной ямки, в частности пирамиды височной кости выше проекции среднего уха, может сопровождаться истечением спинномозговой жидкости через ухо, если повреждена и барабанная перепонка. Истечение спинномозговой жидкости через нос или ухо может быть первичным симптомом перелома основания черепа. И в том, и в другом случае существует опасность развития менингита вследствие проникновения инфекции к оболочкам мозга через нос или ухо. Задняя черепная ямка, fossa cranii posterior, наиболее глубока и отделена от средней верхними краями пирамид и спинкой турецкого седла. Она образована почти всей затылочной костью, частью тела клиновидной кости, задними поверхностями пирамид и сосцевидными частями височных костей, а также задними нижними углами теменных костей. В центре этой ямки расположено большое затылочное отверстие, спереди от него находится скат Блюменбаха, clivus [Blümenbach]. На задней поверхности каждой из пирамид располагается внутреннее слуховое отверстие, porus acusticus internus; через него проходят лицевой, n. facialis (VII пара чмн), промежуточный, n. intermedius, и преддверно-улитковый, n. vestibulocochlearis (VIII пара чмн), нервы. Между пирамидами височных костей и боковыми частями затылочных находятся яремные отверстия, foramina jugularia, через которые проходят языкоглоточный, n. glossopharyngeus (IX пара чмн), блуждающий, n. vagus (X пара чмн), и добавочный, n. accessorius (XI пара чмн), нервы, а также внутренняя яремная вена, v. jugularis interna. Центральную часть задней черепной ямки занимает большое затылочное отверстие, foramen occipitale magnum, через которое проходят продолговатый мозг с его оболочками и позвоночные артерии, aa. vertebrales. В боковых частях затылочной кости имеются каналы подъязычных нервов, canales n. hypoglossi (XII пара чмн). В области средней и задней черепных ямок особенно хорошо представлены борозды синусов твёрдой мозговой оболочки. В сигмовидной борозде или рядом с ней находится v. emissaria mastoidea, связывающая затылочную вену и вены наружного основания черепа с сигмовидным синусом.
Оболочки головного мозга, meninges Следующим слоем после костей свода черепа является твёрдая оболочка головного мозга, dura mater cranialis (encephali). Она рыхло связана с костями свода и плотно сращена с внутренним основанием черепа. В норме никакого естественного пространства между костями и твёрдой мозговой оболочкой нет. Однако при скоплении здесь крови (гематоме) выявляется пространство, называемое эпидуральным. Твёрдая оболочка головного мозга продолжается в твёрдую оболочку спинного мозга. Твёрдая оболочка головного мозга отдаёт внутрь черепа три отростка. Один из них — серп большого мозга, falx cerebri, — располагается посредине, в сагиттальном направлении, и разделяет полушария большого мозга. Второй — серп мозжечка, falx cerebelli, — разделяет полушария мозжечка и третий — намёт мозжечка, tentorium cerebelli, — отделяет большой мозг от мозжечка. Задний отдел falx cerebri соединяется с намётом мозжечка. Tentorium cerebelli сзади прикрепляется вдоль поперечной борозды, по сторонам — к верхним краям каменистых частей височных костей. Твёрдая оболочка мозга состоит из двух листков. В местах её прикрепления к костям черепа листки расходятся и образуют каналы треугольной формы, выстланные эндотелием, — синусы твёрдой оболочки головного мозга. Артерии твёрдой оболочки. Большую часть твёрдой оболочки головного мозга кровоснабжает средняя менингеальная артерия, a. meningea media, — ветвь a. maxillaris. Она проникает в полость черепа через остистое отверстие, foramen spinosum. В полости черепа артерия делится на лобную и теменную ветви. Ствол средней менингеальной артерии и её ветви довольно плотно соединены с dura mater, а на костях образуют бороздки — sulci meningei. В связи с этим артерия часто повреждается при переломе височной кости. Лобная ветвь a. meningea media довольно часто проходит на небольшом протяжении в костном канале — это наблюдается в месте схождения четырёх костей: лобной, теменной, височной и клиновидной, участок черепа называется брегма (bregma). Артерию сопровождают две vv. meningeae mediae, проходящие, в отличие от артерии, в толще твёрдой мозговой оболочки. Передняя менингеальная артерия, a. meningea anterior, является ветвью передней решётчатой артерии, a. ethmoidalis anterior (из глазной артерии системы внутренней сонной артерии). Задняя менингеальная артерия, a. meningea posterior, отходит от восходящей глоточной артерии, a. pharyngea ascendens (из наружной сонной артерии). Обе они образуют многочисленные анастомозы с a. meningea media. Нервы твёрдой мозговой оболочки, rr. meningei, отходят от ветвей тройничного нерва: глазного, верхнечелюстного и нижнечелюстного нервов. Следующим слоем является паутинная оболочка головного мозга, arachnoidea mater cranialis, проходящая поверх борозд мозга. Гематомы, образующиеся между твёрдой и паутинной оболочками, называются субдуральными (см. рис. 4.8). Между паутинной и следующей, мягкой мозговой оболочкой головного мозга, pia mater cranialis (encephali), располагается подпаутинное (субарахноидальное) пространство, вместе с оболочками переходящее на спинной мозг. И в полости черепа, и вокруг спинного мозга подпаутинное пространство содержит спинномозговую жидкость, liquor cerebrospinalis. Эта жидкость заполняет и желудочки мозга. Подпаутинное (субарахноидальное) пространство особенно хорошо выражено на базальной поверхности мозга (рис. 4.12).
Рис. 4.12. Подпаутинное пространство. 1 – arachnoidea mater; 2 – dura mater; 3 – cisterna pericallosa; 4 – plexus choroideus ventriculi lateralis; 5 – sinus sagittalis superior; 6 – spatium subarachnoideum; 7 – granulationes arachnoideae (Pacchioni); 8 – cisterna venae magnae cerebri; 9 – cisterna cerebellomedullaris posterior; 10 – aperture mediana (foramen Magendie); 11 - dura mater; 12 – ventriculus IV et plexus choroideus; 13 – aperture lateralis (foramen Luschka); 14 – cisterna pontocerebellaris; 15 – aqueductus mesencephali (Sylvius); 16 – cisterna interpeduncularis; 17 – ventriculus III et plexus choroideus; 18 – cisterna chiasmatis; 19 – foramen interventriculare (Monro).
Расширенные участки пространства называются подпаутинными цистернами. Самая большая из десяти цистерн — задняя мозжечково-мозговая цистерна, cisterna cerebellomedullaris posterior, или большая цистерна, располагающаяся в глубокой щели между мозжечком и продолговатым мозгом. Она сообщается с полостью IV желудочка, далее через мозговой, или сильвиев [Sylvius] водопровод — с III желудочком, имеющим сообщение с боковыми желудочками мозга. Большая цистерна сообщается также с подпаутинным пространством спинного мозга. На уровне верхнего края задней атлантозатылочной мембраны эта цистерна имеет глубину до 1,5 см. Здесь производится её пункция с диагностическими или лечебными целями — субокципитальная пункция. Кпереди от перекрёста зрительных нервов располагается цистерна перекрёста, cisterna chiasmatica. Развивающийся здесь воспалительный процесс (оптохиазмальный арахноидит) часто сопровождается потерей зрения. Мягкая оболочка головного мозга, pia mater cranialis (encephali), вплотную прилежит к мозгу и заходит во все борозды. Она богата сосудами, питающими головной мозг. Проникая в полости III и IV желудочков, мягкая оболочка головного мозга образует их сосудистые сплетения, plexus choroideus ventriculi, продуцирующие спинномозговую жидкость.
Слои Кожа тонкая, подвижная. Подкожная клетчатка рыхлая, в ней находятся анастомозы сосудов глазного яблока с сосудами лица. Вследствие этого в ней легко возникает отёк как при местных воспалительных процессах (например, ячмень), так и при общих (ангионевротический отёк Квинке [Quinke], болезни почек и др.).
Тонкая подкожная мышца является частью мимической мышцы глаза, m. orbicularis oculi, и, как и остальные мимические мышцы лица, иннервируется лицевым нервом. Под мышцей лежит слой, состоящий из хряща века и прикрепляющейся к нему глазничной перегородки, которая другими краями фиксируется к над- и подглазничному краям. Задняя поверхность хряща и глазничной перегородки выстлана слизистой оболочкой — конъюнктивой, conjunctiva palpebrarum, переходящей на склеру глазного яблока, conjunctiva bulbi. Места перехода конъюнктивы с век на склеру образуют верхний и нижний своды конъюнктивы — fornix conjunctivae superior et inferior. Нижний свод можно осмотреть, оттянув веко книзу. Для осмотра верхнего свода конъюнктивы надо вывернуть верхнее веко. Передний край век имеет ресницы, в основании которых расположены сальные железы. Гнойное воспаление этих желёз известно как ячмень — chalazion. Ближе к заднему краю век видны отверстия своеобразных сальных, или мейбомиевых [Meibom] желёз, заложенных в толще хрящей век (рис. 4.21).
Рис. 4.21. Веко и конъюнктива: 1 — tunica conjunctiva palpebrae; сквозь конъюнктиву видны glandulae tarsales (Meibomi); 2 — pupilla (виден сквозь роговицу – cornea); 3 — iris (видна сквозь роговицу – cornea); 4 — limbus corneae; 5 — tunica conjunctiva bulbi; 6 — fornix conjunctivae inferior; 7 — tunica conjunctiva palpebrae; сквозь конъюнктиву видны glandulae tarsales (Meibomi); 8 — papilla lacrimalis inferior et punctum lacrimale; 9 — caruncula lacrimalis, lacus lacrimalis; 10 — plica semilunaris conjunctivae; 11 — papilla lacrimalis superior et punctum lacrimale.
Свободные края век у латерального и медиального углов глазной щели образуют углы, фиксированные к костям глазницы связками.
Слёзная железа, glandula lacrimalis Слёзная железа располагается в слёзной ямке в верхнелатеральной части глазницы (рис. 4.22)
Рис. 4.22. Слёзный аппарат. 1 – os frontale; 2 – glandula lacrimalis, pars orbitalis; 3 - glandula lacrimalis, pars palpebralis; 4 – ductuli excretorii glandulae lacrimalis; 5 – plica semilunaris conjunctive; 6 – caruncula lacrimalis; 7 – papilla lacrimalis inferior et punctum lacrimale; 8 – устье ductus nasolacrimalis; 9 – meatus nasi inferior; 10 – concha nasalis inferior; 11 – cavitas nasi; 12 - concha nasalis media; 13 - ductus nasolacrimalis; 14 – saccus lacrimalis; 15 – canaliculi lacrimales; 16 - papilla lacrimalis superior et punctum lacrimale.
Медиальные части век, лишённые ресниц, ограничивают слёзное озеро, lacus lacrimalis. Начинающиеся в этом месте слёзные канальцы впадают в слёзный мешок, saccus lacrimalis. Содержимое слёзного мешка отводится носослёзным протоком, ductus nasolacrimalis, в нижний носовой ход.
Глазное яблоко, bulbus oculi
Глазное яблоко помещается в полости глазницы, занимая её лишь частично. Оно окружено фасцией, влагалищем глазного яблока, vagina bulbi, или теноновой капсулой [Tenon], Тенонова капсула, одевающая глазное яблоко почти на всём его протяжении, кроме участка, соответствующего роговице (спереди) и месту выхождения из глаза зрительного нерва (сзади), как бы подвешивает глазное яблоко в глазнице среди жировой клетчатки, будучи сама фиксирована фасциальными тяжами, идущими к стенкам глазниц и её краю. Стенки капсулы прободают сухожилия мышц глазного яблока. Тенонова капсула не срастается плотно с глазным яблоком: между ней и поверхностью глаза остается щель, spatium episclerale, что позволяет глазному яблоку двигаться в этом пространстве (рис. 4.23).
Рис. 4.23. Глазница на горизонтальном срезе: 1 — lig. palpebrale mediale; 2 — cavitas nasi; 3 — retinaculum mediale; 4 — cellulae ethmoidales; 5 — periorbita; 6 — m. rectus medialis et fascia muscularis; 7 — vagina bulbi (Tenoni); 8 – sclera; 9 — spatium episclerale; 10 — n. opticus (II); 11 — sinus sphenoidalis; 12 — anulus tendineus communis (Zinn); 13 — corpus adiposum orbitae; 14 — m. rectus lateralis et fascia muscularis; 15 — spatium episclerale; 16 — vagina bulbi (Tenoni); 17 - sclera; 18 - periorbita; 19 - retinaculum laterale; 20 - lig. palpebrale laterale; 21 – cornea; 22 - tunica conjunctiva bulbi; 23 - tunica conjunctiva palpebrae; 24 – tarsus.
Позади теноновой капсулы располагается ретробульбарный отдел. Ретробульбарный отдел занят жировой клетчаткой, связочным аппаратом, мышцами, сосудами, нервами. Мышечный аппарат глазниц включает 6 мышц глазного яблока (4 прямые мышцы и 2 косые) и мышцу, поднимающую верхнее веко (m. levator palpebrae superior). Наружную прямую мышцу иннервирует n. abducens, верхнюю косую — n. trochlearis, остальные, включая мышцу, поднимающую верхнее веко, — n. oculomotorius. Зрительный нерв, n. opticus (II пара), покрыт продолжающимися на него (вплоть до склеры) твёрдой, паутинной и мягкой оболочками. В жировой клетчатке, окружающей зрительный нерв с его оболочками, проходят глазная артерия и сосудисто-нервные пучки мышц глазного яблока. Все ткани глазницы, включая глазное яблоко, получают питание от основного артериального ствола — глазной артерии, a. ophthalmica. Она является ветвью внутренней сонной артерии, от которой отходит в полости черепа; через зрительный канал этот сосуд проникает в глазницу, отдаёт ветви к мышцам и глазному яблоку и, разделившись на конечные ветви: a. supraorbitalis, a. supratrochlearis и a. dorsalis nasi, выходит из глазницы на лицевую поверхность (рис. 4.24).
Рис. 4.24. Артерии глазницы. 1 – a. supratrochlearis; 2 – a. dorsalis nasi; 3 – a. meningea anterior; 4 – a. ethmoidalis anterior; 5 - a. ethmoidalis posterior; 6 – a. ophthalmica; 7 – r. muscularis к m. obliquus superior; 8 - a. ophthalmica; 9 – a. carotis interna; 10 – a. centralis retinae; 11 – a. lacrimalis; 12 - r. muscularis к m. rectus lateralis; 13 – aa. ciliares posteriores; 14 – rr. zygomatici; 15 – a. supraorbitalis; 16 – glandula lacrimalis; 17 – a. palpebralis lateralis superior; 18 - a. palpebralis medialis superior.
Анастомозы поверхностных ветвей глазной артерии с ветвями наружной сонной артерии обеспечивают возможность коллатерального кровотока при уменьшении кровенаполнения виллизиева круга (атеросклеротические бляшки во внутренней сонной артерии). В этом случае в глазной артерии наблюдается ретроградный кровоток. По результатам ультразвукового допплеровского исследования надблоковой артерии можно судить о состоянии внутричерепного артериального кровотока.
Глазные вены, vv. ophthalmicae superior et inferior, идут у верхней и нижней стенок глазницы; у задней стенки нижняя впадает в верхнюю, которая через верхнюю глазничную щель входит в полость черепа и впадает в пещеристый синус. Глазные вены анастомозируют с венами лица и носовой полости, а также с венозным сплетением крыловидно-нёбной ямки (рис. 4.25). В венах глазниц нет клапанов.
Рис. 4.25. Вены глазницы. 1 – v. supratrochlearis; 2 – v. supraorbitalis; 3 – v. ophthalmica superior; 4 – sinus cavernosus; 5 - v. ophthalmica inferior; 6 – plexus pterygoideus; 7 – v. maxillaris; 8 – v. retromandibularis; 9 – v. profunda faciei; 10 – v. facialis; 11 – vv. vorticosae; 12 – v. angularis; 13 – v. nasofrontalis.
ОБЛАСТЬ НОСА, REGIO NASALIS Верхняя граница области соответствует горизонтальной линии, соединяющей медиальные концы бровей (корень носа), нижняя — линии, проведенной через прикрепление носовой перегородки, а боковые границы определяются носощёчными и носогубными складками.
|
|||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-08-06; просмотров: 1575; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 52.14.24.177 (0.018 с.) |