Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Методика исследования дыхательной системы.Содержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Для объективного исследования дыхательной системы используют следующие методы: осмотр, пальпацию, перкуссию и аускультацию. Осмотр начинают с оценки цвета кожных покровов. При этом обращают внимание на наличие бледности, цианоза. При осмотре лица обращают внимание на то, как дышит ребенок – ртом или носом, есть ли выделения из носа, какого они характера; наблюдается ли раздувание крыльев носа. Проводится передняя риноскопия. У новорожденных и детей первых месяцев жизни необходимо обратить внимание на наличие напряжения крыльев носа, пены изо рта, кивательных движений головы. Важно отметить цвет лица, нет ли цианоза, если есть, то определить степень его выраженности, постоянный он или временный (появляющийся при сосании, крике ребенка, физическом напряжении). Часто, особенно у маленьких детей, цианотическая окраска появляется только в области носогубного треугольника или вокруг рта (периоральный цианоз). При осмотре грудной клетки обращают внимание на ее форму, синхронность участия в дыхании обеих половин грудной клетки, выбухание или втяжение межреберий, западение одной половины грудной клетки. Обращается внимание на участие вспомогательных мышц в акте дыхания (втяжение яремной ямки, межреберий, эпигастрия при вдохе). Во время осмотра обращается внимание на голос ребенка, его крик и кашель.Громкий крик ребенка, особенно новорожденного, более характерен для здорового, в то время как слабый, писклявый или полное его отсутствие заставляют подумать об общей слабости ребенка, возможной дыхательной недостаточности. Охрипший голос, переходящий в афонию, свойственен острому ларингиту, в том числе синдрому крупа II-III степени. Для дифференцирования поражения дыхательных путей большое значение имеет кашель – его характер, частота, время возникновения. Кашель легко можно вызвать раздражением зева шпателем. Важное значение имеет оценка частоты дыхания, его ритма, типа и глубины. Подсчет частоты дыханий лучше проводить во время сна ребенка – либо визуально, либо рукой, положенной на грудь или живот. У новорожденных и маленьких детей подсчет числа дыханий может быть проведен путем поднесения фонендоскопа к носу ребенка. Чем моложе ребенок, тем более частое у него дыхание.
Нормальная частота дыхания в одну минуту. Новорожденный 40-60 Ребенок 1 года 30-35 “-“ 5-6 лет 20-25 “-“ 10 лет 18-20 Взрослый 16-18
Необходимо также определить соотношение частоты пульса с частотой дыхания, котороя в норме составляет 3,5 к 1 у детей до 1 года и 4 к 1 у детей старше года.. Ритм дыхания оценивают по регулярности дыхательных движений. Ритм дыхания у детей отличается значительной изменчивостью. Неустойчивость ритма и короткие (до 5с) остановки дыхания (апноэ) могут наблюдаться у новорожденных детей. В возрасте до 2 лет ритм дыхания может быть неправильным, особенно во сне. В зависимости от преимущественного участия грудной клетки или живота в акте дыхания определяют его тип (грудной, брюшной, грудно-брюшной). У детей раннего возраста наблюдается брюшной тип дыхания. У мальчиков он сохраняется и дальше, у девочек с 5-6-летнего возраста тип дыхания становится грудным. Глубину дыхания ориентировочно определяют по величине экскурсий грудной клетки. Пальпация. С помощью пальпации получают представление о состоянии кожи в области грудной клетки (локальная потливость, гиперестезия, отечность). Пальпация грудной клетки выполняется обеими руками, при этом ладони накладывают на исследуемые участки симметрично. Сдавливая грудную клетку спереди назад и с боков, определяют ее резистентность – ощущение податливости. Чем меньше ребенок, тем более податлива грудная клетка. При повышенном сопротивлении говорят о ригидности. Отставание одной половины грудной клетки при дыхании можно определить держа концы указательных пальцев у углов лопаток. Пальпация позволяет выяснить также место и степень болезненности грудной клетки. Голосовое дрожание также определяется руками, лежащими на симметричных участках грудной клетки. Ребенка просят произнести слова типа “раз-два-три”, “тридцать три”, у маленьких исследование проводят во время плача. При этом улавливаются колебания грудной клетки, обусловленные ее вибрацией. Перкуссия. Перкуссию над легкими важно проводить при правильном положении ребенка, обеспечивающем симметричность расположения обеих половин грудной клетки. Переднюю поверхность грудной клетки у детей раннего возраста удобнее всего перкутировать в положении лежа на спине; спину перкутируют в положении сидя. Ребенка, не умеющего держать голову, можно перкутировать, положив его на живот или взяв на левую руку. Более старших детей желательно перкутировать стоя. При перкуссии задней поверхности легких следует попросить ребенка скрестить руки на груди и одновременно слегка нагнуться кпереди, при перкуссии передней поверхности – опустить руки вдоль тела. Тяжело больных можно перкутировать в положении сидя и лежа, не забывая при этом о необходимости соблюдения симметричности положения обеих половин тела. Различают перкуссию опосредованную и непосредственную. Непосредственную перкуссию производят выстукиванием согнутым пальцем – средним или указательным. Чаще всего непосредственную перкуссию применяют при исследовании детей раннего возраста. Опосредованная перкуссия – перкуссия пальцем по пальцу. В качестве плессиметра служит фаланга среднего пальца левой кисти, которую плотно прикладывают ладонной поверхностью к исследуемому месту. Перкуссионные удары наносятся согнутым под прямым углом средним пальцем правой руки. У детей раннего возраста перкуссию следует выполнять слабыми ударами, так как вследствие эластичности грудной клетки и малых ее размеров перкуторный звук слишком легко передается на отдаленные участки. Так как межреберные промежутки у детей в отличие от взрослых узкие, палец-плессиметр располагают перпендикулярно ребрам, что создает условия для более равномерного образования перкуторного тона. При перкуссии здоровых легких определяется ясный легочный звук. На высоте вдоха этот звук проясняется еще больше, на высоте выдоха, наоборот, он несколько укорачивается. Надо учесть, что легочный звук не везде одинаков. Справа в нижележащих отделах из-за близости печени он короче, слева из-за близости желудка принимает тимпанический оттенок (пространство Траубе). Различают топографическую и сравнительную перкуссию. Топографическая перкуссия. Верхняя граница легких, т.е. высота стояния верхушек, у детей дошкольного возраста не определяется, так как верхушки легких у них не выходят за ключицу. Определение высоты стояния верхушек легких у старших детей начинают спереди. Палец-плессиметр ставят над ключицей, ногтевой фалангой касаясь наружного края грудинно-ключично-сосцевидной мышцы. Перкутируют по пальцу-плессиметру, передвигая его вверх до появления укорочения звука. В норме этот участок находится на расстоянии 2-4см от середины ключицы. Границу отмечают по стороне пальца-плессиметра, обращенной к ясному звуку. Сзади перкуссию верхушек ведут от spina scapulae по направлению к остистому отростку VII шейного позвонка. Определение нижних границ легких начинают с нижней границы правого легкого. Для этой цели перкутируют сверху, спускаясь вниз по межреберьям по сосковой, подмышечным, лопаточной и паравертебральной линиям. Затем определяют нижние границы левого легкого.
Нижние границы легких Линия тела Справа Слева Среднеключичная VI ребро Образует выемку для сердца, Отходит от грудины на высоте VI ребра и круто спускается книзу Передняя подмышечная VII «VII ребро Средняя «VIII-IX ребро VII-IX ребро Задняя «IX «IX « Лопаточная X «X « Паравертебральная На уровне остистого отростка XI грудного позвонка
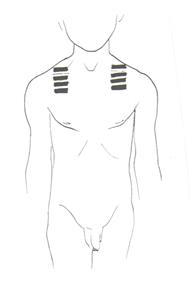
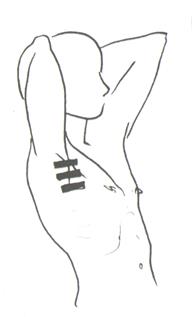
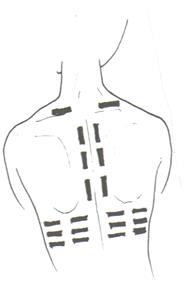
У старших детей определяют подвижность легочного края. Для этого с помощью перкуссии находят нижнюю границу легких по средней подмышечной или задней подмышечной линии. Затем просят больного глубоко вдохнуть и задержать дыхание, определяя при этом расположение нижнего края легкого (отметку производят по той стороне пальца, которая обращена к ясному перкуторному звуку). Таким же образом определяют нижнюю границу легкого на выдохе, для чего просят больного выдохнуть и задержать дыхание. Сравнительная перкуссия. При ее проведении сравнивают анатомически одинаково расположенные участки легких с правой и с левой стороны: спереди над и под ключицами, с боков по подмышечным линиям, сзади – по лопаточным и паравертебральным линиям (перкуссия проводится перекрестно) (рис. 6, 7, 8). Палец-плессиметр во всех участках легких, кроме межлопаточной области располагается по межреберьям. В межлопаточной области палец-плессиметр располагается параллельно позвоночнику.
При перкуссии легких возможны следуюшие звуки: ясный звук здорового легкого, содержащего воздух; глухой звук с различными оттенками от приглушенного до абсолютно глухого (бедренного); тимпанический звук (более высокий, чем звук над здоровыми легкими), приближающийся к перкуторному тону брюшной полости над петлями кишечника. При помощи перкуссии можно определить интраторакальные лимфатические узлы. Для этого служит ряд симптомов. Симптом Кораньи. Проводится непосредственная перкуссия по остистым отросткам, начиная с 7-8 грудных позвонков снизу вверх. В норме получается притупление перкуторного звука на втором грудном позвонке у маленьких детей и на 4 грудном позвонке у старших детей. В этом случае симптом Кораньи считается отрицательным. В случае наличия притупления ниже указанных позвонков симптом считается положительным. Положительный симптом Кораньи говорит об увеличении бифуркационных или трахеальных лимфоузлов. Симптом чаши Философова. Проводится громкая перкуссия в первом и втором межреберьях с обеих сторон по направлению к грудине (палец-плессиметр располагается параллельно грудине). В норме притупление отмечается на грудине, в этом случае симптом считается отрицательным. В случае наличия притупления оступя от грудины – положительным, что характерно для увеличения паратрахеальных лимфоузлов. Симптом Аркавина. Проводится перкуссия по передним подмышечным линиям снизу вверх по направлению к подмышечным впадинам. В норме укорочения не наблюдается (симптом отрицательный). В случае увеличения лимфоузлов корня легкого отмечается укорочение перкуторного звука и симптом считается положительным (необходимо помнить, что если палец-плессиметр будет наложен на край грудной мышцы, мы получим притупление перкуторного звука, что может быть ошибочно расценено как положительный симптом Аркавина). Аускультация. При проведении аускультации положение выслушиваемого ребенка такое же, как и при перкуссии. Выслушивают симметричные участки обоих легких: верхушки, передние поверхности легких, боковые отделы, подмышечные впадины, задние отделы легких над лопатками, между лопатками, под лопатками, паравертебральные. При аускультации прежде всего необходимо определить характер дыхания. Различают: а) везикулярное (при этом выдох составляет одну треть вдоха); б)везикулярное дыхание с удлинненным выдохом или жесткое дыхание – выдох составляет более половины вдоха или равен ему; в) бронхиальное дыхание – в этом случае выдох прослушивается длительнее вдоха. При оценке характера дыхания обращают внимание и на тембровое отличие в звуковых феноменах. Кроме того, необходимо отметить и звучность дыхания – различают: обычное, усиленное, и ослабленное дыхание. У детей до 6 месяцев прослушивается несколько ослабленное дыхание, от 6 месяцев до 3-х лет – пуэрильное (усиленное везикулярное с удлинненным выдохом). Как по механизму возникновения, так и по звуковой характеристике пуэрильное дыхание приближается к жесткому. Для отличия пуэрильного дыхания, свойственного здоровым детям, от жесткого, возникающего при заболеваниях бронхолегочного аппарата, следует обращать внимание на его распространенность (жесткое дыхание чаще выслушивается на отдельных участках легких, пуэрильное – равномерно над всей поверхностью) и сопутствующую ему другую симптоматику. У детей старше 3-х лет дыхание постепенно приобретает характер везикулярного. Аускультацией можно выявить бронхофонию – проведение звуковой волны с бронхов на грудную клетку. Усиленное проведение звука чаще всего связано с уплотнением легочной ткани. Для выявления бронхофонии в качестве исходной точки используют правое межлопаточное пространство (проекция правого бронха), после выслушивания в этой точке фонендоскоп быстро переносят в другие отделы легких. Выслушивание проводится во время произнесения ребенком слов “кис-кис”, “раз-два-три” или крика (у маленьких детей). Выслушивание звука такой же силы как в правом межлопаточном пространстве и других отделах легких позволяет говорить о положительном симптоме бронхофонии. Для характеристики функционального состояния легких у детей используются пробы с задержкой дыхания на вдохе (проба Штанге) и на выдохе (проба Генча). Испытуемый в сидячем положении задерживает дыхание, зажав нос. Исследование пробы Генча проводится после трех глубоких вдохов. Длительность задержки дыхания у здоровых детей составляет в возрасте 6 лет – 16 сек., 7 лет – 26 сек., 8 лет – 32 сек., 9 лет – 34 сек., 10 лет – 37 сек., 11 лет – 39 сек., 12 лет – 42 сек.
Вопросы для самоконтроля: 1. Какие признаки дыхательной недостаточности можно выявить у детей? 2. Чему равна частота дыханий в одну минуту у ребенка 5 лет? 3. Каково нормальное соотношение между частотой пульса и дыхания у ребенка 6 месяцев? 4. Укажите высоту стояния верхушек легких у детей школьного возраста? 5. Что такое симптом Кораньи? 6. Какой характер дыхания называется пуэрильным? 7. Укажите норму пробы Генча для ребенка 9 лет.
|
|||||||||||||||
|
Последнее изменение этой страницы: 2016-07-15; просмотров: 1048; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.15.211.55 (0.011 с.) |