Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Методы объективного исследованияСодержание книги
Поиск на нашем сайте
Министерство здравоохранения Российской Федерации _____________________ Санкт-Петербургская государственная медицинская академия Им. И.И. Мечникова
Н.Н. Муравьева, Н.В. Гончар, Т.А. Клиорина, А.Э. Эглит
МЕТОДЫ ОБЪЕКТИВНОГО ИССЛЕДОВАНИЯ ЗДОРОВОГО И БОЛЬНОГО РЕБЕНКА
Учебное пособие для студентов лечебного, медико-профилактического факультетов и факультета иностранных учащихся медицинских ВУЗов
Санкт-Петербург «Медицина изучается у постели больного, а не в классе» Сэр Вильям Ослер (1849-1919) Общие правила проведения объективного осмотра здорового и больного ребенка. Перед началом осмотра ребенка врачу нужно познакомиться с ним и его родителями. При разговоре с пациентом следует быть доброжелательным, чтобы снять тревожное настроение, создать доверие к врачу. Абсолютно недопустимо использование слов и терминов, которые способны вызвать беспокойство ребенка или его родителей относительно неблагоприятного прогноза, неблагополучного течения болезни или нерациональности терапии. Внешний вид врача должен быть аккуратным. При осмотре ребенка необходимо иметь выдержку и терпение, поскольку во время осмотра маленький пациент должен быть спокоен. Объективное исследование нужно проводить при ярком (лучше дневном) освещении. Ребенок до 3-х лет должен быть полностью раздет; детей старшего возраста следует раздевать постепенно по мере осмотра. При нахождении больного в постели врачу удобнее проводить осмотр, расположившись, справа от пациента. Осмотр зева и другие исследования, способные вызвать неприятные ощущения у больного, должны выполняться в последнюю очередь. Объективное исследование ребенка начинается с оценки общего состояния, о котором можно судить по следующим критериям: положение в постели, сознание, активность поведения, при этом также учитываются жалобы больного и данные, полученные в процессе всего осмотра. При описании объективного статуса оценка общего состояния ставится на первое место. Общее состояние больного может быть удовлетворительным, средней тяжести, тяжелым, крайне тяжелым. Об удовлетворительном состоянии можно говорить тогда, когда у пациента отсутствуют жалобы, а при объективном исследовании не выявляются симптомы, свидетельствующие о нарушении функций жизненно важных органов. Состояние средней тяжести характеризуется наличием серьезных жалоб и признаков субкомпенсации функций отдельных жизненно важных органов и систем. При тяжелом состоянии жалобы резко выражены, а также имеет место декомпенсация основных физиологических систем организма. Крайне тяжелое состояние характеризуется усугублением расстройств функций жизненно важных органов и появлением признаков, угрожающих жизни ребенка. Врач должен обратить внимание на настроение пациента (ровное, спокойное, приподнятое, возбужденное, неустойчивое) и интерес к окружающему. Затем проводится оценка положения ребенка в постели, которое может быть активным, пассивным или вынужденным. При активном положении ребенок может принять в постели любую позу, совершать активные движения. О пассивном положении говорят в том случае, если ребенок не может изменить своего положения без посторонней помощи. Если для облегчения своего состояния ребенок принимает определенные позы, то говорят о вынужденном положении. Оценивая сознание больного, врач принимает во внимание реакцию на окружающее, произвольные движения, рефлексы. Сознание может быть ясным, сомнолентным, сопорозным. При сомнолентном состоянии сознания реакция на окружающее замедлена и понижена, ребенок реагирует плачем на раздражение, на вопросы отвечает вяло. При сопорозном состоянии сознания реакции на окружающее нет, но сохранена реакция на болевые раздражения. Потерю сознания определяют как коматозное состояние (кома).
Вопросы для самоконтроля: 1.При каком освещении нужно проводить осмотр пациента? 2.С какой стороны от пациента должен находиться врач, проводящий объективное исследование, если больной находится в постели? 3.Когда выполняется осмотр зева или какие-либо другие исследования, способные вызвать неприятные ощущения у ребенка? 4.По каким критериям оценивается общее состояние больного? 5.Какими признаками характеризуется состояние средней тяжести больного? 6.Когда говорят о пассивном положении больного? 7.Какими признаками характеризуется сопорозное сознание?
Оценка физического развития. Оценка основных антропометрических данных осуществляется по таблицам центильного типа (см. приложение 1). Колонки центильных таблиц показывают количественные границы изучаемого признака физического развития (масса, длина тела и др.) у определенного процента (центиля) детей разного возраста и пола. За средние (условно нормальные) величины принимаются значения, свойственные половине здоровых детей, которые располагаются от 25 до 75 центиля. Центильная шкала представлена 6 цифрами, отражающими значения изучаемого признака физического развития, ниже которых он может встретиться только у 3, 10, 25, 75, 90, 97% детей определенного возраста и пола. Каждый измерительный признак (длина тела, масса тела, окружность грудной клетки, окружность головы) может быть помещен в определенный «коридор» центильной шкалы соответствующей таблицы. Возможны следующие варианты: а) «коридор» №1 (до 3 центиля) – область «очень низких» величин, встречающихся у здоровых детей не чаще, чем в 3%; ребенок с таким уровнем признака должен проходить специальное консультирование и обследование; б) «коридор» №2 (от 3 до 10 центиля) - область «низких» величин, встречающихся у 7% здоровых детей; в таких случаях показано консультирование и обследование при наличии других отклонений в состоянии здоровья и развития; в) «коридор» №3 (от 10 до 25 центиля) – область величин «ниже среднего», свойственных 15% здоровых детей; г) «коридор» №4 (от 25 до 75 центиля) – область «средних» величин, свойственных 50% здоровых детей данной возрастно-половой группы; д) «коридор» №5 (от 75 до 90 центиля) – область величин «выше среднего», свойственных 15 % здоровых детей; е) «коридор» №6 (от 90 до 97 центиля) – область «высоких» величин, свойственных 7 % здоровых детей; медицинское решение зависит от изучаемого признака; ж) «коридор» №7 (от 97 центиля) – область «высоких» величин, свойственных не более, чем 3 % здоровых детей; в таких случаях показано обследование. Определение соматотипа. Выделяют микросоматический, мезосоматический и макросоматический соматотипы. Отнесение ребенка к одному из этих соматотипов производится согласно сумме номеров «коридоров» шкалы, полученных для длины тела, массы тела и окружности грудной клетки. При сумме номеров «коридоров» (баллов) до 10 ребенок относится к микросоматическому типу, при сумме от 11 до 15 – к мезосоматическому типу, при сумме от 16 до 21 балла – к макросоматическому. Определение гармоничности развития. Если разность номеров «коридоров» между любыми двумя из трех показателей (масса тела, длина тела, окружность грудной клетки) не превышает единицы, в таком случае можно говорить о гармоническом развитии. Если разность составляет 2, то развитие ребенка считается дисгармоническим, если же разность превышает 3 и более, имеет место дисгармоническое развитие.
Вопросы для самоконтроля: 1.Что такое физическое развитие? 2. Каковы основные показатели физического развития? 3.Какова масса тела ребенка при рождении и динамика ее в первый год жизни и в последующие периоды детского возраста? 4. Какова длина тела ребенка при рождении и динамика ее в первый год жизни и в последующие периоды детского возраста? 5.Что оценивает индекс Чулицкой? 6.Как рассчитать соматопип ребенка? 7.Каким образом определяется гармоничность физического развития ребенка?
Методика исследования костно-суставной системы Нижние границы легких Линия тела Справа Слева Среднеключичная VI ребро Образует выемку для сердца, Отходит от грудины на высоте VI ребра и круто спускается книзу Передняя подмышечная VII «VII ребро Средняя «VIII-IX ребро VII-IX ребро Задняя «IX «IX « Лопаточная X «X « Паравертебральная На уровне остистого отростка XI грудного позвонка
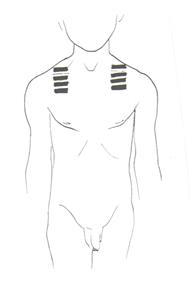
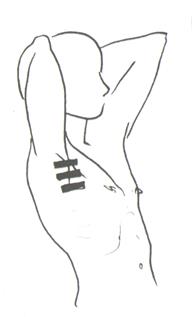
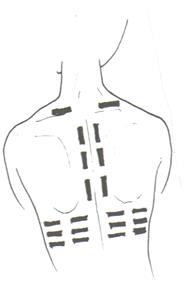
У старших детей определяют подвижность легочного края. Для этого с помощью перкуссии находят нижнюю границу легких по средней подмышечной или задней подмышечной линии. Затем просят больного глубоко вдохнуть и задержать дыхание, определяя при этом расположение нижнего края легкого (отметку производят по той стороне пальца, которая обращена к ясному перкуторному звуку). Таким же образом определяют нижнюю границу легкого на выдохе, для чего просят больного выдохнуть и задержать дыхание. Сравнительная перкуссия. При ее проведении сравнивают анатомически одинаково расположенные участки легких с правой и с левой стороны: спереди над и под ключицами, с боков по подмышечным линиям, сзади – по лопаточным и паравертебральным линиям (перкуссия проводится перекрестно) (рис. 6, 7, 8). Палец-плессиметр во всех участках легких, кроме межлопаточной области располагается по межреберьям. В межлопаточной области палец-плессиметр располагается параллельно позвоночнику.
При перкуссии легких возможны следуюшие звуки: ясный звук здорового легкого, содержащего воздух; глухой звук с различными оттенками от приглушенного до абсолютно глухого (бедренного); тимпанический звук (более высокий, чем звук над здоровыми легкими), приближающийся к перкуторному тону брюшной полости над петлями кишечника. При помощи перкуссии можно определить интраторакальные лимфатические узлы. Для этого служит ряд симптомов. Симптом Кораньи. Проводится непосредственная перкуссия по остистым отросткам, начиная с 7-8 грудных позвонков снизу вверх. В норме получается притупление перкуторного звука на втором грудном позвонке у маленьких детей и на 4 грудном позвонке у старших детей. В этом случае симптом Кораньи считается отрицательным. В случае наличия притупления ниже указанных позвонков симптом считается положительным. Положительный симптом Кораньи говорит об увеличении бифуркационных или трахеальных лимфоузлов. Симптом чаши Философова. Проводится громкая перкуссия в первом и втором межреберьях с обеих сторон по направлению к грудине (палец-плессиметр располагается параллельно грудине). В норме притупление отмечается на грудине, в этом случае симптом считается отрицательным. В случае наличия притупления оступя от грудины – положительным, что характерно для увеличения паратрахеальных лимфоузлов. Симптом Аркавина. Проводится перкуссия по передним подмышечным линиям снизу вверх по направлению к подмышечным впадинам. В норме укорочения не наблюдается (симптом отрицательный). В случае увеличения лимфоузлов корня легкого отмечается укорочение перкуторного звука и симптом считается положительным (необходимо помнить, что если палец-плессиметр будет наложен на край грудной мышцы, мы получим притупление перкуторного звука, что может быть ошибочно расценено как положительный симптом Аркавина). Аускультация. При проведении аускультации положение выслушиваемого ребенка такое же, как и при перкуссии. Выслушивают симметричные участки обоих легких: верхушки, передние поверхности легких, боковые отделы, подмышечные впадины, задние отделы легких над лопатками, между лопатками, под лопатками, паравертебральные. При аускультации прежде всего необходимо определить характер дыхания. Различают: а) везикулярное (при этом выдох составляет одну треть вдоха); б)везикулярное дыхание с удлинненным выдохом или жесткое дыхание – выдох составляет более половины вдоха или равен ему; в) бронхиальное дыхание – в этом случае выдох прослушивается длительнее вдоха. При оценке характера дыхания обращают внимание и на тембровое отличие в звуковых феноменах. Кроме того, необходимо отметить и звучность дыхания – различают: обычное, усиленное, и ослабленное дыхание. У детей до 6 месяцев прослушивается несколько ослабленное дыхание, от 6 месяцев до 3-х лет – пуэрильное (усиленное везикулярное с удлинненным выдохом). Как по механизму возникновения, так и по звуковой характеристике пуэрильное дыхание приближается к жесткому. Для отличия пуэрильного дыхания, свойственного здоровым детям, от жесткого, возникающего при заболеваниях бронхолегочного аппарата, следует обращать внимание на его распространенность (жесткое дыхание чаще выслушивается на отдельных участках легких, пуэрильное – равномерно над всей поверхностью) и сопутствующую ему другую симптоматику. У детей старше 3-х лет дыхание постепенно приобретает характер везикулярного. Аускультацией можно выявить бронхофонию – проведение звуковой волны с бронхов на грудную клетку. Усиленное проведение звука чаще всего связано с уплотнением легочной ткани. Для выявления бронхофонии в качестве исходной точки используют правое межлопаточное пространство (проекция правого бронха), после выслушивания в этой точке фонендоскоп быстро переносят в другие отделы легких. Выслушивание проводится во время произнесения ребенком слов “кис-кис”, “раз-два-три” или крика (у маленьких детей). Выслушивание звука такой же силы как в правом межлопаточном пространстве и других отделах легких позволяет говорить о положительном симптоме бронхофонии. Для характеристики функционального состояния легких у детей используются пробы с задержкой дыхания на вдохе (проба Штанге) и на выдохе (проба Генча). Испытуемый в сидячем положении задерживает дыхание, зажав нос. Исследование пробы Генча проводится после трех глубоких вдохов. Длительность задержки дыхания у здоровых детей составляет в возрасте 6 лет – 16 сек., 7 лет – 26 сек., 8 лет – 32 сек., 9 лет – 34 сек., 10 лет – 37 сек., 11 лет – 39 сек., 12 лет – 42 сек.
Вопросы для самоконтроля: 1. Какие признаки дыхательной недостаточности можно выявить у детей? 2. Чему равна частота дыханий в одну минуту у ребенка 5 лет? 3. Каково нормальное соотношение между частотой пульса и дыхания у ребенка 6 месяцев? 4. Укажите высоту стояния верхушек легких у детей школьного возраста? 5. Что такое симптом Кораньи? 6. Какой характер дыхания называется пуэрильным? 7. Укажите норму пробы Генча для ребенка 9 лет. Приложение 1. Центильные таблицы.
Приложение 2. Приложение 3 Центильная таблица артериального давления Министерство здравоохранения Российской Федерации _____________________ Санкт-Петербургская государственная медицинская академия Им. И.И. Мечникова
Н.Н. Муравьева, Н.В. Гончар, Т.А. Клиорина, А.Э. Эглит
МЕТОДЫ ОБЪЕКТИВНОГО ИССЛЕДОВАНИЯ
|
|||||||||||||||
|
Последнее изменение этой страницы: 2016-07-15; просмотров: 310; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.118.142.245 (0.013 с.) |