Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Особенности обследования в педиатрииСодержание книги Похожие статьи вашей тематики
Поиск на нашем сайте
Особенности обследования в педиатрии Особенности обследования ребенка Организм ребенка, особенно первых месяцев и лет жизни во многом отличается от организма взрослого человека. Знание анатомических и физиологических особенностей детского организма является основой правильного обследования, диагностики, организации лечебных мероприятий и ухода на протяжении всего периода детства. Обследовать ребенка всегда труднее, чем взрослого. Прежде чем начать обследование, необходимо установить контакт с ребенком и его родителями, успокоить пациента, создать обстановку взаимного доверия. Следует избегать резких, грубых и необдуманных слов, действий. Спокойный голос, легкое прикосновение успокаивают скованного ребенка, способствуют уменьшению боли, понижают чувстве тревоги у расстроенных родителей. Обычно во время беседы дети раннего возраста остаются на руках у родителей. Ребенок школьного возраста во время беседы ведет себя спокойно, при опросе его можно привлекать к разговору, задавая вопросы. Комната, где осматривают ребенка, должна способствовать созданию положительного эмоционального настроя (яркие краски, картинки, удобная мебель, теплота). Диагностический процесс начинается со сбора анамнеза, помогающего выяснить причины и клиническую картину заболевания. Особенности сбора анамнеза в педиатрии заключаются в следующем: - у маленьких детей невозможно собрать анамнез, поэтому приходится ориентироваться на жалобы родителей, основанные только на наблюдениях за ребенком; - дети старшего возраста (уже умеющие говорить) могут высказать жалобы, но не могут правильно проанализировать различные, болезненные ощущения, придать им должное значение, связать их с теми или "иными факторами; - важность тщательного и детального выяснения (у детей раннего возраста) особенностей течения беременности и родов у матери, состояния ребенка в периоде новорожденности, вскармливания, ухода за ребенком, физического и нервно-психического развития; - собирая анамнез жизни и болезни, необходимо критически относиться к сведениям, полученным от матери или от ребенка, выделять наиболее важные симптомы болезни., определять последовательность их появления;
Методика исследования ребенка
- клиническая симптоматика болезни зависит от возраста и иммунологического состояния организма ребенка. Для того чтобы исследование ребенка было полным, его необходимо проводить по определенной схеме. Методика исследования ребенка отличается от методики исследования взрослого. Приступая к объективному исследованию, необходимо помнить о том, что очень важно правильно подойти к ребенку, суметь успокоить, отвлечь его, занять игрушкой или разговором, так как беспокойство и возбуждение значительно затрудняют, а подчас делают просто невозможным исследование. Т.е. процедуры, которые неприятны ребенку (например: осмотр зева) или могут причинить боль, следует проводить в конце. Исследование ребенка складывается из расспроса и объективного исследования. При расспросе выясняются: 1)паспортные данные; 2)история жизни; 3)история развития заболевания.
Паспортные данные В регистрационной части следует указать возраст ребенка, точную дату рождения, Домашний адрес, номер детского учреждения, которое посещает ребенок, фамилию, имя, отчество родителей и место работы.
Анамнез жизни Анамнез жизни имеет исключительно важное значение для выявления индивидуальных особенностей ребенка и для распознания настоящего заболевания, оценки тяжести и прогнозирования течения болезни. Порядок сбора анамнеза у детей: 1.Возраст родителей, состояние их здоровья, наличие наследственных заболеваний, хронических интоксикаций, венерических заболеваний туберкулеза, алкоголизма и др. заболеваний в семье и у ближайших родственников. 2.Сколько у матери было беременностей, чем закончились. Сколько было родов. Сколько живых детей в настоящее время, возраст и состояние их здоровья, Возраст умерших детей, причина смерти. 3.От какой по счету беременности и родов данный ребенок. Состояние здоровья матери во время беременности и родов. Дата родов, их продолжительность, акушерское вмешательство. 4.Характеристика ребенка в период новорождённости; доношен или нет, по возможности выяснить причину недоношенности. Крик при рождении (слабый, громкий). Масса и длина тела при рождении. Когда приложили к груди, как взял грудь, через сколько кормили ребенка. На какой день отпал остаток пуповины, как шло заживление пупочкой ранки.
5.Масса ребенка при выписке из роддома (по возможности уточнить физиологическую убыль). Физиологическая желтуха, время ее проявления, степень ее проявления, длительность. На какой день выписан из роддома. 6. С какого возраста начал держать головку, поворачиваться на бок, сидеть, ползать, ходить. Нарастание веса на первом году жизни и в последующие годы. Время и сроки прорезывания зубов, порядок прорезывания. 7.Нервно-психическое развитие. Когда стал улыбаться, гулить, узнавать мать, произносить отдельные слоги, слова, фразы. С какого возраста посещает детское учреждение. Особенности поведения в детском коллективе, какие индивидуальные привычки. Успеваемость в школе. Дополнительные нагрузки (музыка, иностранные•языки и др.) Сон, длительность сна (дневного, ночного). 8.Вскармливание. На каком вскармливании находился ребенок на первом году жизни. Время перевода на смешанное и искусственное вскармливание. Сроки введения прикорма. Пища докорма и прикорма, которую получал ребенок. Время отлучения от груди. Соблюдался ли режим кормления. Питание в настоящее время. Аппетит. Достаточно ли получает белковую пищу (мясо, рыба, творог, молоко, яйца), овощи, фрукты, соки. Режим питания, получает горячую пищу сколько раз в день. 9.Материально-бытовые условия. Жилищныеусловия (квартира, частный дом). Характеристика квартиры (светлая, темная, холодная, теплая, солнечная, сухая, сырая). Как часто проводится влажная уборка, проветривание. Имеет ли ребенок отдельную кровать, достаточно ли белья, одежды по сезону. Купание (регулярное, нет, как часто). Режим дня. Прогулка на воздухе, сколько раз в день, сколько часов в сутки, систематически, нет. Сон на воздухе. 10.Перенесенные заболевания. Какие, в каком возрасте, течение, тяжесть, Наличие осложнений, лечение в стационаре, на дому. 11.Профилактические прививки. Против каких заболеваний привит ребенок. Соблюдались ли сроки прививок, была ли реакция на прививку, как она проявлялась. 12.Туберкулиновые пробы (реакция Манту), дата проведения и результаты. 13.Аллергологический анамнез. Аллергические реакции и заболевания у родителей, родственников, у больного ребенка. Были ли проявления аллергического диатеза и в чём они заключались. Пищевая аллергия (на какие продукты). Переносимость лекарственных препаратов. 14.Гематологический анамнез. Переливание крови, плазмы, гамма-глобулина и реакция на них. 15.Эпидемиологический анамнез. Контакт с больными инфекционными заболеваниями: где (дома, в детском учреждении), когда, профилактические мероприятия всвязи с контактом.
Физическое развитие Показатели, характеризующие физическое развитие детей, претерпевают значительную динамику в процессе жизни ребенка. Средняя длина тела доношенного новорожденного составляет 50 см. В дальнейшем нарастание для тела подвержено индивидуальным колебаниям и неравномерно в различные периоды жизни. Длина тела до 2-х лет измеряется горизонтальным ростомером. Прибавка длины тела на первом году жизни:
1-3 мес - по 3,0 см.(9,0 см); 4-6 мес.по 2,5 см (7,5 см); 7-9 мес. - по 2,0 см (6,0см); 10-12 мес. - по 1,0 см (3,0 см). Для оценки показателей роста после года используют центильные таблицы. Масса тела при рождении колеблется в значительных пределах. Средние показатели - 3200-3400 г. На первом году жизни прибавка массы происходит следующем образом:
1 мес. - 600 г; 2 мес. - 800 г; 3 мес. - 800 г; 4 мес. - 750 г и далее в каждый последующий месяц на 50 г меньше, чем в предыдущий. Средняя ежемесячная прибавка массы в 1-м полугодия - 700 г, во II-м полугодии – 500г. Считают, что к 4-5 мес. жизни масса тела удваивается, а к году -утраивается. Оценку показателей массы тела после года проводят с помощью центильных таблиц. Окружность грудной клетки у доношенного ребенка при рождении составляет 32-34 см. На первом году жизни окружность грудной клетки увеличивается ежемесячно в среднем на 1,2 см. Окружность головы у доношенного новорожденного -34-36 см, увеличение окружности на первом году; — 1 см ежемесячно. В возрасте 2-3 месяца происходит выравнивание этих размеров. Увеличение размеров головы можно наблюдать при гидроцефалии. Уменьшение объема головы может быть связано с ранним закрытием родничка, как проявление рахита или врожденного порока развития.
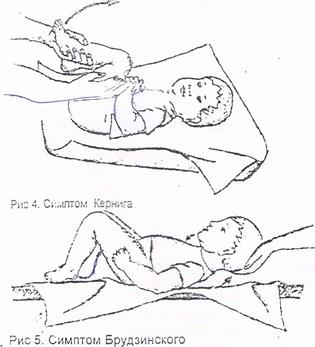
Нервная система Менингеальные симптомы а)ригидность затылочных мышц — необходимо положить руку на затылок ребенка (в положении лежа на спине) и согнуть голову так, чтобы ребенок подбородком достал грудь, при положительной реакции—боль в затылке; б)симптом Кернига — попытаться полностью разогнуть ногу в коленном суставе, согнутую в коленном и тазобедренном суставах (при положительной реакции — боль в сшше и невозможность разогнуть ногу) (рис. 4);
в) симптом Брудзинского — резко согнуть голову ребенка, положив руки на затылок и грудь, при этом в случае положительной реакции появляется синхронное сгибание ног в коленных суставах и боль в спине (рис. 5); Координаторные пробы - устойчивость в позе Ромберга (испытуемого просят стоять с закрытыми глазами, сблизив носки и пятки до полного соприкосновения, при патологии — падает в пораженную сторону); - пальце-носовая и колено-пяочная проба Эндотелиальные пробы А. Симптом жгута — наложить резиновый жгут на среднюю треть плеча, при этом должен прекратиться венозный отток без нарушения артериального кровотока). Через 3-5 минут внимательно осмотреть кожу в области локтевого сгиба, предплечья. При патологических состояниях можно увидеть ниже места наложения жгута 4-5 петехиальных элемента.
Б. Симптом щипка — необходимо захватить кожную складку (без подкожно-жирового слоя) на передней или боковой поверхности груди большим и указательным пальцами обеих рук на расстоянии между пальцами 2-3 см и сдавить с умеренной силой. Появление на месте щипка точечных кровоизлияний расценивается как положительный симптом,
В. Дермографизм — реакция сосудов кожи в ответ на механическое раздражение, например, раздражение кожи груди тупым концом ручки или карандаша. Оценивается скрытый (30 сек) и явный период(в норме до 2-х минут) дермографизма. Определение эластичности кожи — захватить 1-м и 2-м пальцами правой руки кожу на животе в складку, разжать пальцы. В норме кожа сразу расправляется. Толщина подкожно-жирового слоя — захватить большим и указательным пальцами кожу и подкожно-жировую клетчатку в складку на животе сбоку от пупка, измерить толщину складки (в норме — складка составляет 1,0-1,5 см). Тургор тканей —сопротивление, которое ощущается при сдавливании пальцами кожи и подкожно-жировой клетчатки (всей толщи мягких тканей) в области внутренней поверхности плеча или бедра. Характеристика патологических элементов кожи; а) время появления, б) преимущественная локализация, в) размер, г) количество, д) форма, е) цвет, ж) наличие зуда. Костно-мышечная система Дыхательная система II. Анамнез. Обязательно выясняют: склонность к простудным заболеваниям; перенесенные заболевания органов дыхания в прошлом; аллергологический анамнез; контакт с больным туберкулезом, наличие наследственных заболеваний органов дыхания у родственников.
III. Осмотр. Во время осмотра выявляют характерные симптомы поражения органов дыхания, при этом обращают внимание на: — лицо - цвет кожи вокруг рта, участие в акте дыхания крыльев носа, наличие отделяемого из носа; — грудную клетку - форма, участие вспомогательной мускулатуры в акте дыхания, втяжение межреберий, симметричность движения лопаток при дыхании; — наличие одышки - ее характер, частота дыхания; — пальцы и ногти - деформация («часовые стекла», «барабанные палочки»), акроцианоз; — голос - осиплость, афония. IV. Пальпация проводится двумя руками следующим образом: определить поверхностную и глубокую болезненность, толщину мягких тканей на симметричных участках грудной клетки; определить наличие «голосового дрожания», для этого руки положить на симметричные участки грудной клетки и попросить ребенка произнести слова «тридцать три» (у малышей — во время крика). V. Перкуссия. При перкуссии важно придать ребенку правильное положение, обеспечивающее симметричность грудной клетки. Правила проведения сравнительной перкуссии: — проводится строго в симметричных участках; — спереди - ключицы, подключичная область и ниже, до сердечной тупости слева и печеночной справа; — сбоку - по передней и средней подмышечной линиям; — сзади - надлопаточная область, межлопаточное пространство, ниже угла лопатки по лопаточной. Положение пальца-плессиметра: — при перкуссии спереди и сбоку палец располагается параллельно ключице и ребрам; — при перкуссии надлопаточной и подлопаточной областей — горизонтально, межлопаточной — параллельно позвоночнику.
Положение больного во время обследования: — при перкуссии спереди больной должен опустить руки, расслабить мышцы верхних конечностей; (См рис. 12. Положение ребенка на руках матери во время обследования) Правила проведения перкуссии легких: Обследование проводится лишь чистыми хорошо согретыми руками, на пальцах не должно быть длинных ногтей, колец; — проводить необходимо в полной тишине, разговоры с больным или коллегами недопустимы; — проводить при спокойном, ровном дыхании больного (иначе изменяется перкуторный звук); — у самых маленьких, при невозможности успокоить их, удары износить быстро в момент вдоха; — маленьких детей можно перкутировать на руках у матери, освободив грудную клетку от одежды (рис. 12). VI. Аускультация. Общие правила аускультации: — проводить в положении больного сидя, стоя и лежа, освободив грудную клетку от одежды; — по всем линиям и во всех точках на симметричных участках, сравнивая левую и правую стороны; — предварительно согретый фонэндоскоп ставить только в межреберья, перпендикулярно к поверхности тела; — в одном месте выслушивать 2-3 дыхательных движения.
VII.Осмотр зева. Зев - это пространство, ограниченное мягким нёбом сверху, с боков — нёбными дужками, снизу — корнем языка. Часто встречающееся выражение «гиперемия зева» является неправильным, так как пространство не может быть окрашено.
Правила осмотра зева:
— шпателем плашмя нажать на корень языка и быстро осмотреть дужки, язычок, миндалины, заднюю стенку глотки. При осмотре миндалин обращают внимание на: а) величину, б) состояние поверхности, в) консистенцию, г) цвет слизистой оболочки, д) наличие рубцов, налетов, гнойных пробок. Нормальные миндалины по цвету не отличаются от окружающей их слизистой оболочки, не выступают из-за дужек, имеют гладкую поверхность, одинаковы по величине.
Рис.9. Непосредственная перкуссия (производится выстукивание согнутым средним или указательным пальцем, применяется, в основном, у детей раннего возраста)
Рис. 10. Опосредованная перкуссия (пальцем по пальцу)
Рис. 11. Положение правой руки во время перкуссии
Перкуторные звуки: Перкуторные звуки: 1.Ясный легочный звук — над неизмененной легочной тканью. 2.Тупой звук (бедренный) — тихий короткий звук. В норме — над печенью, сердцем, селезенкой, трубчатыми костями. 3.Укороченный или притуплённый — при уменьшении воздушности легочной ткани (ателектаз, опухоль, воспалительный процесс). 4.Тимпанический звук — громкий низкий длительный звук. При повышении воздушности легочной ткани, над полостями, в норме — над верхним отделом желудка.
5.Коробочный звук— при повышении воздушности легочной ткани (бронхиальная астма, обструктивный бронхит). Рис. 12 Сердечно-сосудистая система Анатомо-физиологические особенности. У новорожденного сердце относительно велико и составляет 0,8 % от массы тела. К 3 годам жизни масса сердца становится равной 0,5 %, т.е. начинает соответствовать сердцу взрослого. Детское сердце растет неравномерно: наиболее энергично в первые два года жизни и в период полового созревания. Сердце новорожденного имеет округлую форму, к 6 годам форма его приближается к овальной, свойственной сердцу взрослого. У детей раннего возраста сосуды относительно широкие. Просвет вен приблизительно равен просвету артерий. Вены растут более интенсивно и к 15-16 годам становятся в 2 раза шире артерий. Артериальный пульс у детей более частый, чем у взрослых. Наибольшая частота сердечных сокращений отмечается у новорожденных (120-140 в мин.). С возрастом она постепенно уменьшается: к году - 110-120 в 1 минуту; к 5 годам - 100; к 10 годам - 90; к 12-13 годам - 80-70 в минуту. Пульс в детском возрасте отличается большой лабильностью. Крик, плач, физическое напряжение, подъем температуры вызывают его заметное учащение. Для пульса детей характерна дыхательная аритмия. Поэтому пульс необходимо считать строго за 1 минуту в состоянии покоя. Артериальное давление (АД) у детей более низкое, максимальное АД взрослых. Оно тем ниже, чем младше ребенок, у детей 1-го года жизни можно рассчитать по формуле: 70 + N, где N - число месяцев, 70 - показатель систолического АД у новорожденного. У детей после года максимальное АД ориентировочно рассчитывается по формуле: 80 + 2 N, где N - число лет. Диастолическое давление составляет 2/3 - S систолического давления. Для измерения АД у детей необходим набор детских манжеток. Использование взрослой манжетки приводит к занижению показателей. Рис. 13. Точки аускультации Во время аускультации сердца определяют: громкость I и II тонов; наличие систолического шума (либо диастолического) с определением его характера (функциональный или органический); измеряют артериальное давление на верхних и нижних конечностях. Верхушечный толчок — отражет удары верхушки сердца о стенку грудной клетки во время систолы, определяется на небольшом участке. Оценивают высоту (силу) — усиленный, ослабленный, отрицательный; ширину — разлитой, локализованный; локализацию. Сердечный толчок — колебания значительного участка грудной клетки в области сердца, отражают механические воздействия на грудную клетку во время систолы не только верхушки, но и стенок желудочков (при заболеваниях). При аускультации сердца выслушиваются два тона: систоле (сокращению желудочков) соответствует I тон + малая пауза, диастоле (расслаблению желудочков) — II тон + большая пауза. Над верхушкой сердца — сильнее II тон, он всегда совпадает с верхушечным толчком.
Система кроветворения Система пищеварения Мочевыделительная система Эндокринная система Особенности обследования в педиатрии
|
|||||||||||
|
Последнее изменение этой страницы: 2016-06-23; просмотров: 4611; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.137.170.38 (0.018 с.) |