Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Ультразвуковое исследование мочевыделительной системыСодержание книги
Похожие статьи вашей тематики
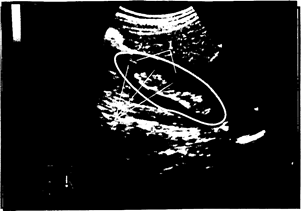
Поиск на нашем сайте Почки Современная ультразвуковая диагностика заболеваний почек невозможна без четкого понимания нормальной эхоанатомии почки, основанном на сопоставлении эхографической картины и гистоморфологического субстрата. Вопросы нормальной эхоанатомии почки достаточно полно освещены в зарубежных учебниках, монографиях, статьях и недостаточно освещены в отечественной литературе. Почки расположены забрюшинно. Правая почка – на уровне Th-12-L-4, левая почка расположена выше – на уровне Th-11-L3 позвонка. Однако определять положение почки относительно позвонков достаточно неудобно, поэтому в эхографической практике в качестве ориентира для определения положения почки используются гипоэхогенная акустическая "тень" от двенадцатого ребра, купол диафрагмы (или диафрагмальный контур печени), ворота селезенки, контрлатеральная почка. В норме акустическая "тень" от двенадцатого ребра пересекает (при продольном сканировании со стороны спины параллельно длинной оси почки) правую почку на уровне границ верхней и средней трети, левую почку – на уровне ворот почки. Верхний полюс правой почки расположен на уровне или несколько ниже верхнедиафрагмального контура правой доли печени. Верхний полюс левой почки расположен на уровне ворот селезенки. Расстояния от верхнего полюса правой почки до контура диафрагмы и от верхнего полюса левой почки до ворот селезенки зависят от степени развития паранефральной клетчатки обследуемого. Размеры почек, по данным Н.С. Игнашина, составляют на продольном срезе 10-12 см и 3,5 – 4,5 см, на поперечном срезе – 5-6 см и 3,5 – 4,5 см. Суммарная толщина паренхимы составляет 1,2 – 2,0 см в среднем сегменте, 2,0 – 2,5 см в области полюсов почки. Нормальный объем почки составляет 300 см3. По данным В.Н. Демидова, длина почки 7,5 – 12 см, ширина 4,5 – 6,5 см, толщина 3,5 – 5 см. По данным М.П. Бурых и специалистов, проводивших анатомо-эхографические корреляции, длина почки составляет 10,41 + 1,3 см, ширина почки 5,45 ± 1,3 см, толщина – 3,63 ± 0,5 см. Форма среза нормальной почки во всех проекциях бобовидная или овальная. Контур почки обычно ровный, а при наличии сохранившейся фетальной дольчатости почки – волнистый (это вариант нормального строения почки). Достаточно часто в норме определяется локальное выбухание контура в области латерального края почки (при этом определяется так называемая "горбатая" почка) либо в области края почечного синуса, что симулирует опухоль почки. Эти состояния описываются как псевдоопухоли и также являются вариантами нормального строения почки. Одним из отличительных признаков псевдоопухолевых "выбуханий" паренхимы при сохранившейся фетальной дольчатости почки в отличие от опухоли является сохранение параллельности наружного и внутреннего контура паренхимы, сохранение нормальной эхоструктуры паренхимы. На рис. 18 представлена эхограмма нормальной почки взрослого человека.
Эхографические характеристики почечной капсулы и паренхимы нормальной почки являются общепринятыми. По периферии ультразвукового среза почки видна фиброзная капсула в виде гиперэхогенной ровной, непрерывной структуры толщиной 2 – 3 мм, далее определяется слой паренхимы. Ворота почки располагаются эхографически в виде "разрыва" медиального контура паренхимы почки, при этом при сканировании со стороны передней брюшной стенки вверху развертки визуализируется расположенная спереди анэхогенная трубчатая структура – почечная вена, расположенна сзади гипоэхогенной почечной артерии. Паренхима неоднородна и состоит из двух слоев: коркового вещества и медуллярного (или вещества пирамидок почки). Морфологическим субстратом коркового вещества почки (коры почки) является преимущественно клубочковый аппарат, извитые канальцы, интерстициальная ткань, содержащая кровеносные, лимфатические сосуды, нервы. Медуллярное вещество содержит петли Генле, собирательные трубочки, протоки Беллини, интерстициальную ткань. Корковое вещество почки расположено по периферии ультразвукового среза почки толщиной 5 – 7 мм, а также образует инвагинации в виде колонок (columnae Bertini) между пирамидками. На рис. 19, 20 представлены схематичес-
Поэтому существующее в литературе название "гипертрофированная колонка Бертина" не отражает морфологической сути субстрата, и, вероятно, более точным можно считать определение Ж.К. Ена с соавторами, назвавших данное образование паренхиматозной перемычкой. Эхогенность коркового вещества почки обычно чуть ниже либо сопоставима с эхогенностью паренхимы нормальной печени. Пирамидки почки определяются в виде структур треугольной формы со сниженной по сравнению с корой эхогенностью. При этом вершина пирамидки (сосочек пирамидки) обращена к почечному синусу – в центральную часть среза почки, а основание пирамидки прилегает к корковому веществу паренхимы, расположенному по периферии среза (см. рис. 19). Пирамидки почки имеют толщину 8 – 12 мм (толщина пирамидок определяется как высота треугольной структуры, вершина которой обращена к почечному синусу), хотя нормальные размеры пирамидок в значительной степени зависят от уровня диуреза. В норме выражена эхографическая дифференциация коры и пирамид: эхогенность коркового вещества значительно выше эхогенности пирамидок почки. Нередко эта разница в эхогенности является причиной ложноположительной диагностики гидрокаликозов, когда очень темные, низкой эхогенности пирамидки принимаются начинающими врачами ультразвуковой диагностики за дилатированные чашечки. Современные гистоморфологические исследования паренхимы почки и сопоставление их с эхографической картиной позволяют предположить, что выраженная эхографическая кортикомедуллярная дифференциация обусловлена значительной разницей в количестве жировых вакуолей в эпителии тубуллярных структур коры и пирамидок. Однако объяснить различную эхогенность коры и пирамидок только разным содержанием жировых вакуолей в эпителии канальцевых структур нельзя, так как известно, что эхогенность пирамидок почки при высоком уровне диуреза значительно ниже, чем эхогенность пирамидок той же почки в обычных условиях, количество же жировых вакуолей в зависимости от уровня диуреза не меняется. Также нельзя объяснить низкую эхогенность пирамидок наличием жидкости в канальцевых структурах, так как разрешающая способность ультразвукового аппарата при любых условиях не позволяет дифференцировать просвет канальца и жидкость в нем. Можно предположить, что низкая эхогенность медуллярного вещества связана: 1) с большим содержанием гликозаминогликанов в интерстициальной ткани, где происходит большинство функциональных процессов, обеспечивающих ионообмен, реабсорбцию воды и электролитов, транспорт мочи; гликозаминогликаны способны "связывать" жидкость, по словам авторов гипотезы, "очень быстро набухая и отбухая"; 2) наличием гладкомышечных волокон в интерстициальной ткани, окружающей выводные протоки почечного сосочка. У детей эхогенность коркового вещества значительно выше, чем у взрослых, что объясняется более компактным расположением клубочков и меньшим количеством интерстициальной ткани. Пирамидки занимают по площади большее место, чем у взрослых. Морфометрические исследования показали, что у новорожденных кора и пирамидки занимают около В центре эхографического среза почки определяется гиперэхогенный комплекс овальной или округлой формы (в зависимости от плоскости сканирования), почечный синус, размеры и эхогенность которого дифференцируются в значительной степени в зависимости от возраста обследуемого и его диетических привычек. Если эхографические характеристики и интерпретация изображения нормальной паренхимы являются общепринятыми в медицинской практике и в научных разработках, то интерпретация центрального эхокомплекса значительно различается у разных авторов. В практической работе, а также в научных статьях некоторых авторов происходит смысловая идентификация центрального эхокомплекса и чашечно-лоханочной системы почки. Однако проведение современных гистоморфологических и эхографических корреляций нормальной почки убедительно доказало, что центральный эхокомплекс является суммарным отображением не чашечно-лоханочной системы, а всей совокупности элементов почечного синуса. Путем сравнения анатомических и эхографических данных было установлено, что именно почечный синус, а не чашечно-лоханочная система, как считалось ранее, является морфологическим субстратом центрального эхокомплекса. Очень мало написано о почечном синусе как анатомическом целом, хотя существуют множественные данные медицинских исследований, описывающие различную патологию почечного синуса. При получении изображения многие состояния дают сходную картину. Может иметь место ложная диагностика при попытке постановки диагноза без учета различных возможностей. Почечный синус – это определенная анатомическая структура, окружающая и включающая в себя собирательную систему почек. Она граничит с латеральной стороны с пирамидками почки и кортикальными колонками. Медиально-почечный синус сообщается с панефральным пространством через почечные ворота. Элементами почечного синуса являются лимфатические, нервные, реноваскулярные структуры, окруженные жировой и фиброзной тканью. Уменьшение процентного содержания паренхимы в объеме почки у взрослого человека по сравнению с новорожденным происходит именно за счет увеличения объема почечного синуса, имеющего место в результате "возрастного" разрастания клетчатки почечного синуса. Жировая ткань почечного синуса практически отсутствует у новорожденного, что эхографически проявляется отсутствием отраженных эхо-сигналов от почечного синуса либо в минимально выраженном центральном эхокомплексе в виде нежной, ветвистой, слабоэхогенной структуры. В отличие от почки взрослого более выражен медуллярный слой, центральный эхокомплекс представлен меньшей по площади и по эхогенности ветвистой структурой. К 10-летнему возрасту почечный синус формируется практически полностью. Аналогичные данные получены при МР-иссле- Итак, эхогенность центрального комплекса обусловлена, прежде всего, наличием и количеством жировой клетчатки почечного синуса. Однако кроме отражений высокой интенсивности в центральном эхокомплексе присутствуют мелкие зоны пониженной эхогенности и анэхогенные зоны. Достаточно долгое время считалось, что эти зоны являются отражениями элементов чашечно-лоханочной системы. Крайне противоречивы и немногочисленны данные о нормальных эхографических размерах чашечно-лоханочной системы у взрослых обследуемых. Так, в 1982 г. А. Дейна сообщает о "синдроме эхографической невидимости чашечно-лоханочной системы". И.С. Амис называет дилатацией чашечно-лоханочной системы любое "расщепление" чашечно-лоханочной системы эхонегативной полоской. К.К. Хейден, Л.И. Свишук допускают в норме наличие только тонкого слоя жидкости в чашечно-лоханочной системе. При этом наличие расширения лоханки и чашечковых структур и их слияние в виде "дерева" является, по мнению данных авторов, признаком гидронефроза. Т.С. Хихаши, сопоставляя данные эхографии, доплерографии и экскреторной урографии, пришел к выводу, что классификация гидронефрозов П.Ш. Илленбодена, описывающего эхографически выявляемые гидронефрозы по степеням как расщепление центрального эхокомплекса в виде: а) ветвистой структуры дерева, б) структуры лилии, в) структуры клевера, г) в виде бутона розы, приводит к ложноположительной диагностике гидронефрозов. По мнению данных авторов, расщепление центрального эхокомплекса в виде дерева соответствует нормальным сосудистым структурам, эхонегативная структура в виде лилии соответствует нормальной лоханке или, возможно, обструктивному процессу, структуры в виде бутона розы – начальной форме гидронефроза, в виде клевера – выраженному гидронефрозу. При этом ложноположительная диагностика гидронефрозов имела место в 11 %, ложноотрицательная – в 22 % случаев. Количественных оценок размеров нормальной чашечно-лоханочной системы в работе данных авторов не приводится. Хотя И. Хаш пытался использовать размер лоханки в качестве индекса, определяющего степень гидронефрозов, данные, определяющие переднезадний размер лоханки в качестве дифференциально-диагностического критерия нормы и патологии, не приводились. Ф.С. Вилл считает нормой переднезадний размер лоханки в 30 мм, что с нашей точки зрения совершенно неприемлемо. В.Н. Демидов, Ю.А. Пытель, А.В. Амосов определяют нормальный переднезадний размер лоханки в 1 – 2,5 см. Г.М. Имнаишвили считает, что в норме допустима визуализация чашечек в виде анэхогенных, округлой формы образований до 5 мм в диаметре. Лоханка может визуализироваться в виде двух гиперэхогенных линейных структур, идущих по направлению к воротам почки. Достаточно любопытны данные Т.Ч. Тцей и соавторов. Исследование данных авторов было предпринято с целью установить эхографические размеры нормальной почечной лоханки у детей и определить корреляцию между ее размером и наличием той или иной почечной патологии, а также зависимость размеров лоханки от возраста. Обнаружено, что верхней границей нормы переднезаднего размера у детей является 10 мм, и только Потенциальными причинами ложноположительной диагностики гидронефрозов, по данным Т.Ч. Тцея и других авторов, являются: перерастяжение мочевого пузыря, увеличение потока мочи (при действии диуретиков, контрастирующих веществ, при диабетической полиурии, гипергидратации), атония лоханки при острых воспалениях, кистозные изменения в почке, имитирующие гидронефроз. Причинами ложноотрицательной диагностики являются: дегидратация, острая обструкция без дилатации, обструкция дистальных отделов мочевого тракта, повреждение собирательной системы, неправильная интерпретация нормального изображения. Для определения возможностей эхографии, фармакоэхографии с диуретиком в визуализации чашечно-лоханочной системы, а также для определения эхографических размеров нормальной лоханки и чашечек нами проводились исследования в группах здоровых лиц при различных питьевых режимах и степенях наполнения мочевого пузыря. При сопоставлении эхографической картины почечного синуса в В-режиме и в режиме цветного доплеровского картирования было установлено, что в условиях водной депривации (при исследовании натощак) и при пустом мочевом пузыре всем эхонегативным зонам в почечном синусе соответствовали зоны определяемого кровотока. Элементы чашечно-лоханочной системы в виде ан- или гипоэхогенных структур не определялись. При этом в подгруппе лиц до В группе здоровых лиц с обычным питьевым режимом (1,5 л жидкости за сутки) и средним наполнением мочевого пузыря (до 250 мл) у 8 % обследуемых визуализировались чашечковые структуры с диаметром не более 5 мм. В третьей группе здоровых лиц использовалась фармакоэхографическая проба с фуросемидом в качестве способа визуализации чашечно-лоханочной системы (ЧЛС); при этом изучались возможности фармакоэхографии в получении четкой эхографической картины ЧЛС. Термин "фармакоэхография" введен А.В. Амосовым и Г.М. Имнаишвили в 1988 г. Фармакоэхография, по определению данных авторов, – это исследование уродинамики с помощью диуретических медикаментозных средств под ультразвуковым контролем. До пробы авторы определяют размеры чашечно-лоханочной системы, оценивают состояние паренхимы. Затем пациенту вводится 20 мг фуросемида или буфенокс в дозе 2 мл 0,025 % раствора внутривенно с последующим проведением ультразвукового исследования в течение 30 мин или более. Действие препаратов начинается спустя В более поздних работах фармакоэхография используется в качестве метода диагностики и дифференциальной диагностики стенозов лоханочно-мочеточникового сегмента для определения степени поражения и степени обратимости изменений при обструктивных нефропатиях, в целях дифференциальной диагностики истинной обструкции мочевых путей у плода, диагностики кист почечного синуса. В качестве диуретика используется также магнитол. В наших исследованиях предлагается использование фармакоэхографии в качестве способа визуализации чашечно-лоханочной системы нормальной почки. При этом фуросемид вводится внутривенно либо внутримышечно из расчета 0,5 мг на килограмм веса больного на фоне высокой гидратации (обследуемым за час до исследования предлагается прием жидкости в объеме 0,8 – 1,0 л). При внутривенном введении препарата эф- Резюмируя все вышесказанное об эхоанатомии нормальной почки, подчеркнем наиболее важные моменты: – нормальная почка имеет не обязательно ровный, но всегда четкий (благодаря наличию капсулы) контур; – оценка положения почки осуществляется относительно рядом расположенных органов, а также относительно костных ориентиров (в основном – 12-го ребра); – при оценке эхоструктуры и эхогенности почки определяется наличие или отсутствие кортико-медуллярной дифференциации, дифференциации паренхимы и почечного синуса, оцениваются эхогенность и эхоструктура каждого элемента паренхимы и почечного синуса; – центральный эхокомплекс среза почки является суммарным отражением элементов почечного синуса, при этом гиперэхогенный компонент комплекса обусловлен, прежде всего, жировой клетчаткой почечного синуса; гипо- и анэхогенные образования при исследовании натощак обусловлены наличием сосудистых элементов; – визуализация нормальной чашечно-лоханочной системы зависит от уровня диуреза и степени наполнения мочевого пузыря: при исследовании натощак и в условиях обычной гидратации организма эхографическая визуализация чашечно-лоханочной системы, как правило, невозможна. В условиях гипергидратации, перерастяжения мочевого пузыря, а также при медикаментозном форсировании диуреза чашечно-лоханочная система визуализируется в виде древовидной гипоэхогенной структуры, "расщепляющей" гиперэхогенный центральный эхокомплекс. При фармакоэхографии роль своеобразного контраста выполняет жидкость, более толстым слоем выполняющая чашечно-лоханочную систему.
|
||||||
|
Последнее изменение этой страницы: 2016-06-06; просмотров: 957; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.156 (0.019 с.) |