Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Патофизиология сердечно-сосудистой системы: атеросклероз. Ибс. Аритмии.
1. Пациент Ш., 56 лет, обратился к участковому терапевту с жалобами на боли за грудиной сжимающего характера, возникающие при физической нагрузке средней интенсивности, иррадиирующие в левую руку и левую челюсть. Боли уменьшаются при прекращении физической нагрузки. Пациент курит в течение 30 лет по 7-12 сигарет в день; алкоголь употребляет умеренно; старается соблюдать диету. В течение последних 15 лет страдает артериальной гипертензией - АД повышается до 160/100 мм рт. ст. Пациент регулярно принимает атенолол - 50 мг в сутки. Семейный анамнез у пациента отягощен - мать пациента умерла в 57-летнем возрасте от инфаркта миокарда, а отец страдал артериальной гипертензией, осложнившейся развитием геморрагического инсульта в возрасте 72 лет. О какой форме патологии идет речь у пациента? Назовите этиологию этой формы патологии. Какие факторы риска основной причины, вызвавшей эту форму патологии, имеются у пациента? Охарактеризуйте наиболее вероятный морфологический тип поражения коронарных артерий, имеющийся у пациента. Объясните механизмы загрудинных болей, возникающих у пациента. Почему их интенсивность уменьшается при прекращении физической нагрузки? У пациента развилась стенокардия. Стенокардия возникает вследствие устойчивого стеноза коронарных артерий, либо из-за разрыва атероматозной бляшки, вазоспазма, тромбоза, агрегации тромбоцитов, эмболии. Иногда протекает безболезненно – «тихая ишемия миокарда». Факторы риска у пациента: Пациент курит в течение 30 лет по 7-12 сигарет в день; алкоголь употребляет умеренно; старается соблюдать диету. В течение последних 15 лет страдает артериальной гипертензией - АД повышается до 160/100 мм рт. ст. Пациент регулярно принимает атенолол - 50 мг в сутки. Семейный анамнез у пациента отягощен - мать пациента умерла в 57-летнем возрасте от инфаркта миокарда, а отец страдал артериальной гипертензией, осложнившейся развитием геморрагического инсульта в возрасте 72 лет. Морфологический тип поражения коронарных артерий (резкое уменьшения притока крови из-за сужения коронарных сосудов из-за физической работы). Механизм загрудинных болей: возникает преходящая кратковременная ишемия миокарда, вызванная абсолютным или относительным уменьшением коронарного кровообращения и (или) увеличением потребности миокарда в кислороде.В очаге ишемии происходит высвобождение ряда химических субстанций, обладающих свойствами медиаторов боли- серотонин, гистамин, брадикинин, имсточником которых служат тромбоциты, базофильные лейкоциты и тканевые тучные клетки. Если медиаторы боли выделяются в достаточном количестве, происходит возбуждение специфических болевых рецепторов- ноцицепторов. Из очага ишемии болевые импульсы передаются по афферентным волокнам сердечных нервов к паравертебральной цепочке шейных и грудных ганглиев, затем по спиноталамическому тракту спинного мозга к заднебоковым и передним ядрам таламуса и к коре головного мозга, где формируется болевое ощущение.
Интенсивность боли уменьшается при прекращении физической нагрузки т.к. снижается потребность миокарда в кислороде.
2. Пациент К., 72 лет, на 3-и сутки после развития крупноочагового инфаркта миокарда задней стенки левого желудочка, на фоне стабильного общего состояния ночью внезапно проснулся от чувства нехватки воздуха, резкой слабости, головокружения. У пациента появился страх смерти. Положение в постели вынужденное сидит, откинувшись на подушки. Бледен, кожа покрыта холодным липким потом. На расстоянии слышно клокочущее дыхание. Частота дыхания - 35-40 в минуту. АД - 100/60 мм рт. ст. Тоны сердца аритмичные, приблизительно 120 в минуту. Над легкими по всем полям выслушиваются разнокалиберные влажные хрипы. ЭКГ: зубец Р отсутствует во всех отведениях, вместо него - волны фибрилляции предсердий с частотой 350 в минуту, частота сокращений желудочков - 70-160 в минуту. Признаки крупноочагового инфаркта миокарда задней стенки левого желудочка. Назовите патофизиологические механизмы развития острой левожелудочковой недостаточности в данном случае. О каком виде аритмии идет речь? Назовите предположительные механизмы возникновения такой аритмии. Какие еще осложнения инфаркта миокарда вам известны? Механизм развития острой левожелудочковой недостаточности: снижение сократимости левого желудочка с развитием застоя крови в венах малого круга кровообращения и развитием отека легких.
Падение сократительной способности левого желудочка, с соответствующим уменьшением ударного объема сердца, при сохраненном, или даже повышенном венозном возврате, что вызывает повышение внутрисосудистого давления в малом круге кровообращения. Жидкость из сосудистого русла начинает пропотевать в интерстициальное пространство. Происходит увеличение расстояния между эндотелиальными клетками капилляров, что позволяет макромолекулам выходить в интерстициальное пространство. Формируется интерстициальный отек легких. Дальнейшее повышение внутрисосудистого давления приводит к разрыву плотных соединений между клетками, выстилающими альвеолы, и попадании в альвеолы жидкости, содержащей эритроциты и макромолекулы. Клинически это проявляется появлением мелкопузырчатых влажных хрипов. При углублении разрыва альвеолярно-капиллярной мембраны жидкость затапливает альвеолы и дыхательные пути. С этого момента развивается яркая клиническая картина альвеолярного отека легких с развитием признаков ОДН. Одним из патогенетических факторов возникновения ОДН является вспенивание при каждом вдохе попавшей в альвеолы жидкости, что вызывает обструкцию дыхательных путей. Так, из 100 мл пропотевшей плазмы образуется 1 — 1,5 л пены. Пена не только нарушает проходимость дыхательных путей, но и разрушает сурфактант альвеол, это вызывает снижение растяжимости легких, увеличивается нагрузка на дыхательные мышцы, усиливается гипоксия и отек.
Вид аритмии: мерцательная аритмия (мерцание предсердий) Механизм возникновения аритмии: связан с циркуляцией волн возбуждения по предсердиям. Инициировать механизм повторного входа волны возбуждения может экстрасистола, попавшая в уязвимый период возбудимости миокарда предсердий. Как правило, в предсердиях формируется не менее 4-6 кругов re-entry. Реализации механизмов повторного входа волны возбуждения способствуют укорочение эффективного рефрактерного периода кардиомиоцитов предсердий и замедление движения импульса в предсердиях. При этом кардиомиоциты предсердий характеризуются электрической гетерогенностью, то есть продолжительность эффективного рефрактерного периода различных кардиомиоцитов предсердий варьирует. Поэтому импульс может циркулировать по предсердиям и асинхронно возбуждать отдельные мышечные волокна сколь угодно долго, пока следующий импульс не попадет в «возбудимое окно» и не прервет циркуляцию возбуждения. Асинхронные возбуждения отдельных кардиомиоцитов предсердий нарушают нормальный процесс систолы предсердий. При мерцательной аритмии частота сокращения желудочков все время изменяется, что на ЭКГ проявляется разной величиной интервалов R-R. Аритмичные сокращения желудочков при мерцании предсердий объясняются тем, что часть предсердных хаотических импульсов, поступающих в АВ-соединение, блокируется и не проводится к желудочкам. Осложнения инфаркта миокарда: кардиогенный шок, аритмии, сердечная недостаточность, тампонада сердца из-за разрыва стенки сердца, тромбоэмболия, острая недостаточность митрального клапана вследствие разрыва папиллярных мышц, постинфарктный перикардит, аневризма сердца, тромбоэмболические осложнения.
3. Пациент С., 47 лет, госпитализирован с жалобой на внезапно возникшую острую боль за грудиной, продолжающуюся в течение 30 минут. Боль появилась во время интенсивной физической работы (ремонт автомобиля). При объективном обследовании: пациент возбужден; ЧСС - 95 в минуту; АД - 105/80 мм рт. ст.; бледные кожные покровы, имеется цианоз носогубного треугольника. На ЭКГ - ритм синусовый, единичные желудочковые экстрасистолы, в стандартных и грудных отведениях отмечается подъём сегмента ST на 3 мм выше изолинии. Болевой синдром был купирован, АД стабилизировалось на уровне 110/70 мм рт. ст. Через 1 час после госпитализации у пациента на кардиомониторе стали регистрироваться групповые желудочковые экстрасистолы с последующим развитием приступа пароксизмальной желудочковой тахикардии с клиническими признаками острой сердечной недостаточности. Приступ пароксизмальной тахикардии был успешно купирован, состояние пациента улучшилось. Какая форма патологии развилась у пациента, и каков механизм ее развития? Какие методы исследования необходимо выполнить, чтобы решить вопрос о характере повреждения миокарда - обратимом или необратимом? Охарактеризуйте механизмы электрической нестабильности миокарда у этого пациента. Представьте механизмы нарушения внутрисердечной и системной гемодинамики во время приступа пароксизмальной желудочковой тахикардии. Возможно ли повторение приступов нарушения сердечного ритма и проводимости у этого пациента, и, если да, то почему? У пациента развилась стенокардия, в результате острой сердечной недостаточности. Чаще всего в основе развития ишемического повреждения миокарда лежит нарушение притока артериальной крови по одной коронарных артерий, возникающее чаще всего в результате тромбоза артерии в месте разрыва атеросклеротической бляшки. Характер повреждения миокарда можно увидеть на экг. Когда просто ишемия – незначительное поднятия сегмента ST; если инфаркт – появления патологического зубка Q или комплекс GS, значительное поднятия сегмента ST от изолинии на ЭКГ. Причины экстрасистолии при различных заболеваниях сердца: острой и хронической ишемической болезни сердца, кардиомиопатиях, миокардиодистрофиях различного происхождения, миокардитах, перикардитах, пороках сердца, артериальной гипертензии. Механизмы экстрасистолии. В основе развития этого нарушения ритма лежат следующие два механизма: (1) триггерная активность эктопических центров, (2) повторный вход возбуждения (re-entry). При экстрасистолии может нарушаться проводимость внеочередного импульса в антеградном или ретроградном направлении.
Последствия экстрасистолии определяются ее видом и частотой. Редкая экстрасистолия не приводит к каким-либо существенным нарушениям гемодинамики. Частая желудочковая экстрасистолия, как правило, является предвестником более сложных нарушений ритма, например, желудочковой пароксизмальной тахикардии и фибрилляции желудочков. При частой желудочковой экстрасистолии возможно нарушение системной гемодинамики, характеризующееся снижением сердечного выброса до 25% (иногда – до 40%) от исходного и иногда – уменьшением минутного объема крови. При недостаточности сердца, когда сердечный выброс уже снижен, частая желудочковая экстрасистолия способна привести к застойным явлениям в малом круге кровообращения. При частой экстрасистолии коронарный кровоток может уменьшаться на 5-25% от исходного уровня, что может способствовать возникновению ишемии миокарда. За счет того, что возникали желудочковые экстрасистолы - сначала одиночные, потом групповые, сердечный ритм сорвался и возникла пароксизмальная желудочковая тахикардия. Механизмы возникновения пароксизмальных тахикардий. В основе пароксизмальных тахикардий чаще всего лежат механизмы повторного входа волны возбуждения (re-entry), реже – повышение автоматизма эктопических центров. Стимулом для возникновения пароксизмальной тахикардии является внеочередной импульс – экстрасистола. Сердечный ритм при пароксизмальной тахикардии, как правило, регулярный. Нарушения системной гемодинамики во время пароксизмальной тахикардии обусловлены сочетанием целого ряда механизмов: 1.При увеличении частоты сердечных сокращений укорачивается продолжительность диастолы и уменьшается сила сердечных сокращений, что приводит к уменьшению диастолического наполнения камер сердца и снижению сердечного выброса. 1. 2. Укорочение фазы диастолы приводит к снижению внутриаортального давления и нарушению коронарного кровотока. Изменение градиента трансмиокардиального давления способствует большему нарушению кровотока в субэндокардиальных слоях миокарда. Более того, сама по себе тахикардия увеличивает потребность миокарда в кислороде. Таким образом, создаются условия для возникновения ишемии миокарда, которая усугубляет тяжесть нарушений ритма и проводимости и приводит к дальнейшему падению сердечного выброса (формируется «порочный круг»). 2. Повышение активности симпатической нервной системы, а также изменение характера импульсации от барорецепторов сосудов приводит к увеличению сосудистого периферического сопротивления. Это сопровождается нарушением почечного кровотока, кровотока в органах ЖКТ, мышцах и коже. 3. При снижении сократительной функции миокарда на фоне заболеваний сердца, предшествовавших пароксизму тахикардии, создаются условия для застоя крови в венах малого круга кровообращения и возникновения отека легких.
Возможны повторение приступов нарушения сердечного ритма и проводимости у этого пациента за счет того, что у пациента ранее возникала стенокардия и он подвержен ишемическому повреждения миокарда.
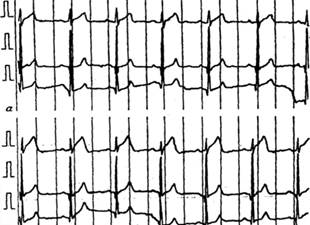
4. Пациент Р., 48 лет, поступил в стационар с жалобами на ежедневные приступы интенсивных, давящих болей, возникающих в области левого плечевого сустава, распространяющихся за грудину и сопровождающихся чувством нехватки воздуха. Приступы продолжаются 5-15 минут и чаще всего возникают во время сна, примерно в 3 часа ночи или в 5-6 часов утра. Указанные ощущения появились в течение последнего года. Месяц назад Р. обратился за медицинской помощью в связи с учащением и усилением болей. При поступлении в стационар ЧСС - 71 в минуту, АД 150/90 мм рт. ст. Общие анализы крови и мочи, рентгенограмма органов грудной клетки - без патологии. На ЭКГ- ритм синусовый, 68 в минуту, нарушения внутрипредсердной проводимости. При велоэргометрии ишемические изменения на ЭКГ отсутствуют. При суточном мониторировании изменения на ЭКГ (см. рис.) сопровождались болями за грудиной.
6 Рис. ЭКГ пациента Р. а) до приступа, б) во время приступа Наличие какой формы патологии можно предположить у пациента Р.? О чем свидетельствуют изменения на ЭКГ? Охарактеризуйте механизмы развития данного заболевания. У пациента вариантная стенокардия ( принцметала ) Изменения на экг: подъём интервала ST, указывающий на трансмуральную ишемию миокарда. Данные изменения регистрируются в течение приступа Механизм развития: Может возникать в покое из-за сильного коронарного вазоспазма. Спазм сосудистой стенки и уменьшение просвета коронарной артерии могут быть обусловлены повышением активности симпатической и парасимпатической нервной системы, а также вазоконстрикторным действием серотонина, гистамина, тромбоксана. Важным моментом является функциональное состояние эндотелия венечных артерий: эндотелиальная дисфункция и коагуляции крови Сосудистый спазм обычно возникает в субэпикардиальной (проксимальной) части артерий, в области ее атеросклеротически измененного участка, однако может диффузно охватывать всю артерию с ее мельчайшими ответвлениями. При стенокардии Принцметала возможен спазм морфологически не измененных венечных артерий.
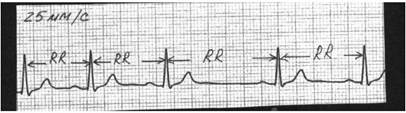
5. Одним из важнейших мероприятий по оказанию помощи при инфаркте миокарда является адекватное обезболивание (с применением наркотических и ненаркотических аналгетиков, седативных препаратов, нейролептиков). При сохраняющемся болевом синдроме в остром периоде инфаркта миокарда состояние пациента может значительно усугубиться. Объясните механизмы влияния боли на функцию сердца, центральную и периферическую гемодинамику в остром периоде инфаркта миокарда. 6. Пациентка К., 16 лет, жалуется на общую слабость, быструю утомляемость, перебои в работе сердца. Ухудшение самочувствия связывает с неудачной попыткой поступить в ВУЗ. При объективном осмотре выявлено: кожные покровы бледные, чистые, влажные и холодные на ощупь. АД - 95/60 мм рт. ст. Тоны сердца ясные, ритмичные. Пульс - 53 удара в минуту, удовлетворительных свойств. Пациентка обследована, какой-либо патологии внутренних органов не выявлено. ЭКГ пациентки К. представлена ниже.
О каком нарушении ритма сердца идет речь? Каковы наиболее вероятные причины нарушения ритма у пациентки? Предположите, каким образом и почему изменяется величина максимального диастолического потенциала пейсмекерных клеток синусового узла в данном случае. 7. Пациентка А., 39 лет, обратилась к терапевту с жалобами на бессонницу, раздражительность, «приливы жара», потливость, учащенное сердцебиение в покое, боли в области сердца колющего характера, похудание. Больной себя считает в течение двух лет. Объективно: больная эмоционально лабильна, вспыльчива. Кожные покровы чистые, горячие на ощупь. Глаза блестящие, не резко выраженный экзофтальм. Периферические лимфатические узлы не увеличены. Пальпируются увеличенные доли и перешеек щитовидной железы. Тоны сердца приглушены, ритмичные. ЧСС - 98 в минуту. АД - 125/85 мм рт. ст. Пациентка обследована. При УЗИ щитовидной железы выявлено увеличение ее размеров и наличие множества узлов в ее паренхиме. В сыворотке крови увеличено содержание тироидных гормонов. ЭКГ пациентки А. представлена ниже.
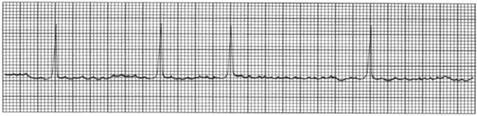
Какова наиболее вероятная причина нарушения ритма сердца у пациентки? Охарактеризуйте механизмы такого нарушения. 8. О каком нарушении ритма сердца идет речь у призывника В., 18 лет, ЭКГ которого представлена ниже? Каких-либо жалоб В. не предъявляет. Назовите патогенез и прогностическую значимость этого нарушения ритма.
9. Пациент С., 45 лет, обратился в приемный покой стационара с жалобами на приступы сердцебиения. Возникновение последнего приступа связывает с употреблением больших дох алкоголя и крепкого кофе накануне. ЭКГ пациента представлена ниже.
А О каком виде аритмии можно думать в данном случае? Каковы наиболее вероятные причины и механизмы нарушения ритма сердца у пациента? Ответ: Фибрилля́ция предсе́рдий (ФП, синоним: мерцательная аритмия) — разновидность наджелудочковой тахиаритмии с хаотической электрической активностью предсердий с частотой импульсов 350—700 в минуту, что исключает возможность их координированного сокращения[3]. Это одна из наиболее распространённых аритмий[4]. Часто ФП может быть обнаружена при определении пульса и обнаружении, что сердцебиения происходят с нерегулярным интервалом. Однако окончательный диагноз выставляется по ЭКГ-признакам: отсутствие зубцов P, которые присутствуют при нормальном ритме сердца и характеризуют электрическую активность при сокращении предсердий. Вместо них появляется множество волн f, которые характеризуют фибрилляцию (то есть мерцание, дрожание) предсердий. 10. Пациент О., 67 лет, страдает тяжелой сердечной недостаточностью, развившейся после перенесенного два года назад крупноочагового инфаркта миокарда. При УЗИ сердца пациента выявлено расширение всех его полостей, гипокинезия миокарда передней стенки левого желудочка. Пациент принимает дигоксин. Жалуется на перебои в работе сердца, появившиеся неделю назад. ЭКГ пациента представлена ниже:
Какой вид аритмии наблюдается у пациента О.? Охарактеризуйте возможные механизмы ее возникновения. 11. Пациентка Т., 57 лет, ранее чувствовавшая себя хорошо, внезапно ощутила слабость, перебои в работе сердца, головокружение. Отмечает частое мочеиспускание. Вызвана бригада СМП. Снята ЭКГ:
О каком нарушении ритма сердца идет речь у пациентки Т.? Охарактеризуйте патогенетические механизмы данного нарушения ритма. Чем обусловлено появление вышеуказанных жалоб у женщины? Ответ:Наджелудочковая пароксизмальная тахикардия. Суправентрикулярные тахикардии реже ассоциируются с органическими заболеваниями сердца и дисфункцией левого желудочка, однако высокая симптоматичность, приводящая к инвалидности пациента, наличие таких опасных клинических проявлений, как пресинкопе и синкопе, внезапная аритмическая смерть (2-5%) позволяют рассматривать пароксизмальные наджелудочковые тахикардии (ПНТ) как потенциально жизнеугрожающие. Минимальная продолжительность пароксизмальных тахикардий (ПТ) составляет 3 сердечных цикла (такие эпизоды носят название «пробежек» тахикардии). Приступ пароксизмальных наджелудочковых тахикардий (ПНТ) обычно длится от нескольких часов до нескольких суток и способен спонтанно купироваться. Устойчивые (дни, месяцы) пароксизмальные наджелудочковые тахикардии (ПНТ) встречаются очень редко. Лечение сводится к купированию приступа пароксизмальной наджелудочковой тахикардии (ПНТ) и последующему подбору поддерживающей антиаритмической терапии; в ряде случаев применяется оперативное лечение.
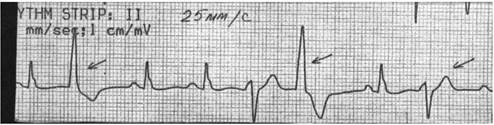
12. У пациента И., 66 лет, спустя год после перенесенного инфаркта миокарда нижней стенки левого желудочка на ЭКГ обнаружено следующее нарушение проводимость.
2 5'мщ /с. УТНМ STRГP~ п mm/sec:l c,n/mV
О каких видах блокад сердца можно думать у пациента? Каков их патогенез? Как называется комплекс симптомов, развивающийся при асистолии, превышающей 20 секунд? Ответ:АВ-блокада 2й степени (1 тип мобитц). Характеризуется постепенным прогрессирующим удлинением интервала PQ с последующим выпадением одного желудочкова комплекса (период Самойлова-Венкенбаха),после чего продолжительность интервала PQ возвращается к норме, но тут же вновь начинает удлиняться. Циклический характер.
|
|||||||||
|
Последнее изменение этой страницы: 2021-07-18; просмотров: 250; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.139.79.59 (0.035 с.) |