Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
АФО подкожно-жировой клетчаткиСтр 1 из 9Следующая ⇒
Кожа Функции кожных покровов • Дыхательная – у новорожденных в 8 раз сильнее, чем у взрослого: • важен выбор одежды – она должна быть дышащая, из натуральных тканей; • важно учитывать при нанесении мазей; • содержать в чистоте; • для малышей полезны воздушные ванны. • Секреторная – образование витаминов, ферментов, БАВ • Пигментообразующая (мелатонин) • Резорбционная (всасывательная) – у младенцев проявляется более интенсивно: • необходимо помнить при назначении наружных лекарственных средств, лечебных ванн; • одежду ребенка нужно хорошо прополаскивать, использовать только детские моющие средства. • Орган чувств – осязание, температурная и поверхностная болевая чувствительность: • важен тесный контакт – кожа к коже – особенно первые месяцы жизни и в стрессовых ситуациях; • чаще прикасаться к ребенку – ласка лечит. • Выделительная – у младенцев недоразвита (у взрослого 700-1300 мл пота в сутки): • нужна гигроскопичная одежда из натуральных тканей; • необходимы ежедневные водные процедуры • Терморегуляторная – у новорожденных слабо развита - учитывают при уходе за ребенком – кювезы для недоношенных, для более старших - одежда по погоде, не кутать. Полезно закаливание, воздушные ванны. • Защитная, барьерная – слабо выражена у детей раннего возраста: • Нужна одежда из мягких тканей, в первые месяцы - швы наружу. • Легко возникают повреждения и опрелости – нужна их профилактика. • Риск гнойно-воспалительных заболеваний кожи у н/р – нужны изоляция заболевших, уход за н/р с соблюдением правил аспетики. • «Зеркало» нарушений состояния внутренних органов. Строение кожи • Эпидермис: • Роговой слой (верхний) • Зернистый • Базальный слой • Дерма АФО кожи • Толщина слоев кожи в 2-3 раза тоньше, чем у старших – кожа кажется более светлой, розовой, более ранима. • Роговой слой у младенцев тонкий, состоит из 2-3 слоев клеток, рыхлый, насыщен водой, легко травмируется • Зернистый слой выражен слабо, у н/р нет кератогиалина, придающего коже белый цвет à прозрачность и розовый цвет кожи младенцев • Особенностью базального слоя н/р является неполное образование меланина à более светлый цвет кожи новорожденного (у н/р черной расы кожа красноватая)
• Дерма отличается преимуществом клеточных элементов (у взрослого преобладают волокнистые структуры). Только в 6-летнем возрасте гистологическое строение кожи приближается к строению взрослого. • Граница между эпидермисом и дермой неровная, рыхлая (слабое развитие базальной мембраны) à легкое образование пузырей (буллезный эпидермолиз). • Эпидермис и роговой слой кожи у ребенка к 7-летнему возрасту становится таким же, как у взрослого. • рН кожи у н/р близка к нейтральной, но к концу 1 месяца снижается до 3,8, что увеличивает бактерицидность кожи – риск ГВЗК у н/р. Придатки кожи, АФО • Волосы – лануго у н/р сменяется постоянными волосами – медленно растут в первые 2 года. Ресницы растут быстро, их длина в 3-5 лет останется на всю жизнь. • Ногти – у доношенных н/р достигают дистальных окончаний концевой фаланги – один из признаков зрелости. В первые дни наступает временная остановка роста ногтей (поперечная физиологическая черта) – на 3 месяце жизни она достигает края ногтя. После тяжелых заболеваний тоже замедляется рост ногтей – линии Бо. Полоска у ногтевого ложа появляется через 1 месяц от начала болезни, у края ногтя – через 4-5 месяцев. • Сальные железы – на всей коже, кроме ладоней и стоп, функционируют с 7 месяцев ВУР. У н/р в области носа и соседних участках лица – милиа. Это закупоренные выводные протоки сальных желез, лечения не требуют, исчезают через 2-3 месяца. Сальные железы у новорожденного вполне сформированы, и их количество на 1 см2 в 4-8 раз больше, чем у взрослых. К 7 годам сальные железы уменьшаются в размере и значительная часть их атрофируется. К периоду полового созревания их размеры снова увеличиваются. Деятельность сальных желез резко возрастает в пубертатный период. В волосистой части головы из-за высокой секреции сальных желез могут образовываться молочные корки. У детей 3-7 лет функция сальных желез снижена, а у подростков 10-12-летнего возраста она на 30-40% ниже, чем у взрослых. Функция сальных желез постепенно повышается к 15-16 годам и к 18-летнему возрасту становится такой же, как у взрослых.
• Потовые железы при рождении недоразвиты. К 7 годам окончательно формируются. У младших детей - неадекватное потоотделение на температуру окружающей среды (возможно потоотделение при снижении температуры воздуха). Повышенное потоотделение у детей 1-2 месяцев может свидетельствовать об ацидозе внутренней среды. Система кроветворения Особенности системы крови - Форменные элементы крови образуются не в ней самой, а приносятся из кроветворных органов - Межуточное вещество жидкое - Основная масса крови находится в постоянном движении Функции крови • Дыхательная – перенос кислорода и углекислого газа • Питательная – транспорт питательных веществ к тканям • Экскреторная – удаление продуктов обмена от тканей к органам выделения • Поддержание водного баланса, терморегулирующая (за счет перераспределения крови в организме) à гомеостатическая • Защитная (клеточный и гуморальный иммунитет) • Гуморальная – перенос гормонов и БАВ Состав крови зависит от: • Органов кроветворения • Органов разрушения форменных элементов • Состояния депонирующих систем В норме кровь сохраняет относительное постоянство количественного и качественного состава, но в то же время она является одним из наиболее чувствительных показателей изменений, происходящих в организме. У современных детей • Тенденция к лейкопении (влияние экологической обстановки) • Моноцитопения – риск иммунодефицитов, дефекта фагоцитоза • Процессы кроветворения у детей-акселератов идут более напряженно (отмечается относительная их недостаточность, возможен срыв) Этапы кроветворения (внутриутробный период) • Внеэмбриональное – в кровяных островках желточного мешка на 3 неделе ВУР образуются мегалобласты. Примитивный гемоглобин Hb Р затем заменяется на фетальный гемоглобин Hb F, вскоре начинается синтез HbA (к рождению 60% Hb F и 40% HbA) • Печеночное – начинается после 6 недель, максимум к 5 месяцам ВУР • Печеночно-селезеночное – с 3 месяца В печени образуются эритроидные клетки гранулоциты мегакариоциты В селезенке – лимфоциты и моноциты • Костно-мозговое – с 4-5 месяцев, постепенно становится определяющим в продукции форменных элементов крови.
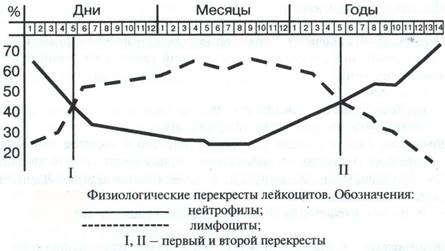
Особенности крови детей • У плода и в первые часы после рождения: • Абсолютное количество крови в 10 раз меньше взрослого (у н/р 0,5 л, у взрослого 5 л), % относительно массы в 2 раза выше (140 мл/кг и 50-70 мл/кг соответственно • Высокие показатели эритроцитов (5-7 Тера/л), гемоглобина (170-240 г/л), лейкоцитов (10-30 Гига/л) (влияние гормонов матери, недостаток кислорода у плода) • С первых часов после рождения начинается распад эритроцитов (причина физиологической желтухи), встречаются ядерные формы эритроцитов - нормобласты • Высокий ретикулоцитоз – 22-42 промиле • Нейтрофилез со сдвигом влево при рождении (50-60%) (родовой стресс и разрушение эмбриональных очагов кроветворения в печени и селезенке) • Высокий гематокрит - 54% • После рождения: • снижается кол-во эритроцитов, гемоглобина • 5 день – Н = Л (1-ый перекрест) • с 5 дня до 5 лет Л > Н - лимфоциты еще не имеют иммунологической памяти, берут кол-вом, а не качеством. • в 5 лет второй перекрест Н = Л, затем Н > Л (к 5 годам лимфоциты приобретают имм.память, отпадает необходимость в их огромном кол-ве)
• ретикулоцитоз у детей старше 1 мес. - 6-8 промиле • гематокрит снижается к 3 годам до 30-40% (у взрослых 45%)
АФО системы крови у детей • Адаптивный характер • Качественная и количественная незрелость – легко возникают срывы в системе кроветворения – особая чувствительность к действию лекарств, неправильного питания, экологических факторов • Напряженность кроветворения, возможность появления очагов экстрамедуллярного кроветворения • Высокая чувствительность к дефицитным состояниям при нерациональном вскармливании, недостаточном уходе, дефиците витаминов • Легкая ранимость гемопоэза • Высокая чувствительность к интоксикациям • Возможность возврата к эмбриональному кроветворению (образование форменных элементов в печени и селезенке)
Мышечная система Костная система Функции костной ткани • Опора тела и защита внутренних органов • Резервуар неорганических веществ • Защита от ацидоза • Ловушка и безопасное депо для чужеродных ионов Эмбриогенез костной ткани Закладка с 5 недель ВУР: • Из мезенхимальной ткани образуются: кости свода черепа, нижней челюсти, лица, диафизы ключиц • Мезенхимальная ткань à хрящ à появление точек окостенения - так образуются все остальные кости АФО костной системы · Большее количество костей при рождении по сравнению с взрослыми (у новорожденного 270 костей, у взрослого 206) · Костная ткань в первые годы сравнительно мягкая и гибкая à развитие различных деформаций при нарушениях питания, положения и двигательного режима · В эпифизах трубчатых костей появляются точки окостенения. Своевременность их появления – главный показатель развития костной ткани, отражает биологический возраст ребенка · Незрелость, постоянное развитие и совершенствование костной системы · Изменение пропорций тела - у младенцев более крупная голова, короткие конечности · Преобладание мозговой части черепа над лицевой у н/р (у взрослых наоборот) · Наличие родничков в первые месяцы жизни · Прорезывание молочных зубов, смена их на постоянные · Изменение формы грудной клетки, хода ребер · Формирование физиологических изгибов позвоночника Для правильного развития скелета необходимы • Гормоны (щитовидной и паращитовидных желез, СТГ, инсулин, андрогены, эстрогены) • Правильное питание (белок, витамины группы В, Д, А, С, Са, Р, микроэлементы)
• Правильное положение (вред тугого пеленания) • Подвижность ребенка (для младенцев необходимы массаж и гимнастика) • Нормальное состояние мышц • Отсутствие болезней, нарушающих обмен кальция • Кальций крови 2,25-2,5 ммоль/л Основные причины, вызывающие патологию костной ткани • Нарушения вскармливания (дефицит поступления с пищей пластических материалов) • Частая заболеваемость (повышенная потребность в микроэлементах) или хронические болезни ЖКТ, почек (нарушение усвоения или усиленное выведение кальция и фосфора) • Гиподинамия Зубы • Молочные – прорезывание с 6 месяцев в определенном порядке • 2 нижних средних резца • 2 верхних средних резца • 2 верхних боковых резца • 2 нижних боковых резца (к году 8 зубов - резцы) • 4 первых премоляра (нижние à верхние) • 4 клыка (нижние à верхние) • 4 вторых премоляра (нижние à верхние) • Таким образом, зубы одного названия прорезываются почти одновременно. Кроме боковых резцов, нижние зубы всех остальных видов прорезываются раньше верхних. • Число молочных зубов х = n – 4 (n - возраст в мес.) • В 2 года 20 зубов • Постоянные - с 5-6 лет начало смены зубов • первые моляры (чаще всего), затем в том же порядке, как прорезывание молочных зубов • В 10-12 лет вторые моляры • Третьи моляры (зубы мудрости) – в 17-25 лет (иногда значительно позднее, у половины человечества их только 2) • Число постоянных зубов Х = 4n - 20 (n - возраст в годах) – до 12 лет Детский прикус • Молочный • до 3,5 лет ортогнатический, тесное расположение зубов • с 3,5 до 6 лет прямой прикус, появление физиологических промежутков между зубами (физиологическая зубная диастема), стертости зубов • Сменный – с 6 лет • Постоянный • Формирование прикуса – важный показатель уровня биологического созревания. В оценке биологической зрелости детей используется понятие «зубной возраст». Грудная клетка • У н/р имеет вид максимального вдоха (широкая, короткая, ее переднезадний и поперечный размеры равны), горизонтальный ход ребер. • К пубертатному возрасту ребра опускаются вниз, грудная клетка приобретает вид положения максимального выдоха. АФО костей конечностей • Обильное кровоснабжение • Большая толщина и функциональная активность надкостницы • Более ровные кости (выступы формируются к 12 годам) • Появление точек окостенения в хрящевой ткани • Переломы по типу «зеленой веточки» ОРГАНЫ ДЫХАНИЯ В процессе эмбрионального развития органы дыхания формируются одновременно с пищеварительной трубкой на третьей неделе жизни зародыша. Система органов дыхания • Верхние дыхательные пути (нос, глотка) • Средние ДП - гортань, трахея, бронхи • Нижние ДП – бронхиолы, альвеолы, плевральная полость и плевра • Костно-мышечный аппарат, обеспечивающий дыхательные движения Функции носа • Дыхательная • Очищение, нагревание и увлажнение воздуха
• Защитная • Рече-резонаторная • обонятельная АФО носа • У н/р нос относительно мал, узкие носовые ходы, хрящи мягкие, слизистая богата широкими сосудами, что обеспечивает лучшее согревание воздуха à незначительный отек приводит к нарушению носового дыхания, а дыхание через рот почти невозможно. • Кавернозная подслизистая ткань развивается к 8-9 годам. à У детей 1-2 года редки носовые кровотечения. • Узость хоан à задние риниты. • Недоразвиты придаточные пазухи. à Редки синуиты в раннем возрасте. • Слезно-носовой канал широк, короток, клапаны недоразвиты à попадание инфекции, сочетанное поражение глаз и носа. Глотка - 3 части: · Носоглотка · Ротоглотка · Гортанная часть Функции:
АФО глотки • Относительно мала и узка – риск обструкции глотки при воспалительных процессах мягких тканей • Евстахиевы трубы у детей раннего возраста широкие, короткие, прямые, расположены горизонтально, не закрыты – проникновение инфекции из носоглотки à часты отиты, евстахеиты. С возрастом становятся длинными, извитыми, располагаются под углом – частота отитов резко снижается. • Кольцо Вальдейера-Пирогова (2 небные миндалины, 2 трубные, 1 горловая, 1 язычная) развиваются к 3-4 годам, крипты в миндалинах развиты слабо – ангины у маленьких детей редки, но часты аденоиды и аденоидиты (сопровождаются хр.интоксикацией, головными болями, нарушениями памяти и сна, рефлекторно снижают кол-во гемоглобина, способствуют частой заболеваемости ОРЗ). Профилактика развития аденоидов – закаливание. Нужна ранняя диагностика и лечение этой патологии – врач должен видеть аденоидный тип лица, спрашивать о нарушениях носового дыхания во сне. • В рыхлой соединительной ткани заглоточного пространства много лимфоидной ткани – источник заглоточных абсцессов. • Небные миндалины становятся видны из-за дужек с 1 года. Пик развития лимфоидной ткани – в школьном возрасте – ангины. АФО гортани • У н/р гортань расположена выше, воронкообразной формы, относительно длиннее, чем у взрослых – риск обструкции в узком участке – до 5 лет часты стенозы гортани. • С возрастом принимает цилиндрическую форму, становится шире, опускается ниже на 1-1,5 позвонка. • Половые отличия (у девочек короче) – после 3 лет. • Голосовая щель узкая, мышцы легко утомляются. • Голосовые связки и слизистая нежные, рыхлые, обильно кровоснабжаются à у детей раннего возраста часты ларингиты, они могут сопровождаться крупом – стенозом гортани (затруднением дыхания на фоне отека подсвязочного пространства). АФО трахеи • У н/р длина трахеи относительно больше – 4 см, в 15 лет - 7 см. • Относительно широкая, ее диаметр к 15 годам увеличивается в 2 раза. • Содержит 15-20 хрящевых колец, число их постоянно. • Бифуркация трахеи выше, чем у взрослых (Th II у детей раннего возраста, Th III-IV у старших, с 12 лет - Th V-VI – важно знать для определения симптома Кораньи-Медовикова). • Стенки мягкие, легко сдавливаются окружающими увеличенными лифоузлами, опухолью – стенотические нарушения дыхания требуют исключения этой патологии. • Слизистая нежная, хорошо кровоснабжается, гипосекреция желез – трахеиты, ларинготрахеиты, трахеобронхиты с упорным сухим кашлем. АФО бронхов • К рождению бронхи хорошо сформированы. Правый и левый бронхи делятся на долевые (справа 3, слева 2), затем на сегментарные (справа 10, слева 9). • Относительно широкие (с возрастом их диаметр увеличивается всего в 2-3 раза) • Правый бронх у детей старше года является как бы продолжением трахеи, шире и короче à чаще правосторонние пневмонии, там же инородные тела (нижняя и средняя доли правого легкого). • Нежная слизистая, богата сосудами à отек, обструкция бронхов – у младенцев бронхиты чаще сопровождаются БОС. • Сегментарные бронхи делятся на терминальные бронхиолы, они на респираторные бронхиолы, которые переходят в альвеолы. Абсолютная узость бронхиол à часты бронхиолиты, ателектазы. • Мышечно-эластические волокна развиты слабо. à Легко развивается эмфизема. • Мерцательный реснитчатый эпителий: – мукоцилиарный клиренс – удаление слизи и инородных частиц снизу вверх – защита легких от попадания инфекции из ВДП – образование секреторного Ig А (местная защита слизистой) – у младенцев снижены – риск инфекционных заболеваний средних и нижних ДП. Легочная ткань • Правое легкое больше левого (справа 3 доли и 10 сегментов, слева 2 доли и 9 сегментов) • Сегмент – самостоятельная функциональная единица легкого (имеет свою артерию и нерв), верхушкой направлен к корню легкого • Корень состоит из крупных сосудов и бронхов, лимфатических желез • Ацинус (респираторные бронхиолы, альвеолярные ходы и альвеолы) – главная структурно-функциональная единица легкого, там происходит газообмен между воздухом и кровью • Размеры альвеол у н/р в 4 раза меньше альвеол взрослого. В первые 2 года образуются новые альвеолы. В 2 года легкое ребенка - копия взрослого в миниатюре, затем увеличиваются только размеры альвеол (заканчивается их рост к 8 годам) à пневмонии до 5 лет протекают более тяжело, могут стать причиной формирования хронических заболеваний легких. • Легкие растут непрерывно до 16 лет, но имеются периоды наиболее сильного роста: в 3 месяца и от 13 до 16 лет. • В 5-7 лет окончательное созревание структуры ацинуса - более доброкачественное течение пневмоний, после 7 лет - увеличение массы созревшей ткани легкого • Развитие отдельных долей легкого идет неравномерно: на 1 году жизни хуже развита верхняя доля левого легкого, а верхняя и средняя доли справа равны. Лишь к 2 годам соотношение размеров долей, как у взрослых • Плевра новорожденного ребенка содержит много клеточных элементов и мало эластических и соединительнотканных волокон вплоть до 2-2,5 лет. Строение плевры ребенка приближается к строению взрослого к 7 годам. • Наиболее часто пневмония локализуется • В нижней доле в 6 сегменте (базально-верхушечном). Он относительно изолирован, его бронх отходит выше других и идет под прямым углом прямо назад – хуже дренируется, особенно при длительном лежании. • Паравертебрально - в верхнезаднем (2-м) сегменте верхней доли и базально-заднем (10-м) сегменте нижней доли • Особое место – поражение средней доли (тяжелое течение пневмонии) – среднедолевые бронхи 4-5 сегмента легко сдавливаются бронхопульмональными лимфоузлами, реагирующими на восп.процесс в этой доле à ателектаз, тяжелая дыхательная недостаточность Частота дыхания, нормы У ребенка до 3 мес. считать не меньше 1 мин. (может быть аритмия дыхания), у более старших – в спокойном состоянии или во сне за 20-30 сек. – Новорожденные - 40-60 в 1 мин. – До 1 года – 30-35 – 5 лет - 25 – 10 лет - 20 – Старше 12 лет - 20-16 – Взрослые – 12-18 (колебания ± 10%) • Соотношение между ЧД и ЧСС: – у здоровых детей до 1 года - на 1 дыхание – 3 -3,5 сердцебиения – Старше года – 1:4 – При пневмонии – 1:2, 1:3 (дыхание учащается в большей степени, чем пульс) Типы дыхания • Диафрагмальный - до 6 месяцев • Грудобрюшной=смешанный - у детей раннего возраста (сначала больше экскурсия нижних отделов, затем – при переходе в вертикальное положение - и верхних) • Грудной – в 3-7 лет • С 8 до 14 лет у девочек грудной, у мальчиков формируется брюшной тип дыхания • Физиологическая аритмия и апное могут быть в первые 3 месяца жизни (незрелость ДЦ) • Лишь у детей старше 7-10 лет определяют поля Кренига, верхнюю границу легких спереди и сзади (высота стояния верхушек легких) и экскурсию нижнего легочного края • Нижняя граница зависит от возраста, у детей до10 лет нижняя граница правого легкого по средне-подмышечной и лопаточным линиям может быть выше аналогичных границ левого легкого, выравниваются с 10 лет
СИСТЕМА КРОВООБРАЩЕНИЯ Развитие сердца • В конце 2 недели ВУР закладываются 2 эндотелиальные трубки, они соединяются, одна с 3 недели растет более интенсивно. Из внутренней оболочки образуется эндокард, из внешней – миокард. Трубка изгибается и образует 1 желудочек и одно предсердие. • В конце 4 недели образуется МЖП. Вначале в ее верхней части имеется отверстие, но оно быстро зарастает у плода в виде перепонки. • На 6 неделе у плода сердце трехкамерное (1 предсердие, 2 желудочка). • Между предсердиями рядом с первичной перегородкой формируется вторичная МПП. В обеих имеется овальное отверстие. Вторичная перегородка перекрывает первичное овальное окно в виде занавески, так что в связи с более высоким давлением в ПП движение крови возможно только из ПП в ЛП. • Структурное оформление сердца, клапанов и крупных сосудов заканчивается на 7-8 неделе ВУР. • Аномалии развития сердца возникают с 3 по 8 недели ВУР. • Проводящая система сердца закладывается в эти же сроки. • С 3 недели гестационного возраста начинается плацентарное кровообращение плода, при этом все органы получают только смешанную кровь. Кровообращение плода В процессе внутриутробного развития различают период лакунарного, а затем плацентарного кровообращения. На очень ранних стадиях развития эмбриона между ворсинками хориона образуются лакуны, в которых непрерывно поступает кровь из артерий стенки матки. Эта кровь не смешивается с кровью плода. Из нее через стенку сосудов плода происходит избирательное всасывание питательных веществ и кислорода. Также из крови плода в лакуны поступают продукты распада, образующиеся в результате обмена веществ, и углекислый газ. Из лакун кровь оттекает по венам в систему кровообращения матери. Обмен веществ, осуществляющийся через лакуны, не может длительно удовлетворять потребности бурно развивающегося организма. На смену лакунарному приходит плацентарное кровообращение, которое устанавливается на втором месяце внутриутробного развития. Венозная кровь от плода к плаценте поступает по пупочным артериям. В плаценте она обогащается питательными веществами и кислородом и становится артериальной. • Артериальная кровь из плаценты по пупочной вене, входящей в состав пупочного канатика, идет через Аранциев проток • В НПВ плода, там смешивается с венозной кровью плода • Пупочная вена соединяется с воротной веной (венозная кровь), еще смешивается - à в печень (даже в 1-ый орган кровь поступает в смешанном виде) • Через возвратные печеночные вены кровь из печени à в НПВ (еще одно смешение крови) • В ПП поступает смешанная, но более артериальная кровь из НПВ и венозная кровь из ВПВ. Благодаря строению предсердия в нем происходит очень небольшое смешивание крови. Более артериальная кровь из НПВ через ООО проходит в ЛП, а более венозная кровь из ВПВ поступает в ПЖ. • Из ПЖ выходит легочная артерия (л/а), делится на больших размеров артериальный Боталлов проток, впадающий в аорту (смешивание крови) и 2 ветви л/а (через них проходит 10% с/выброса крови в еще не функционирующие легкие). • Небольшое кол-во крови из легочной ткани по легочным венам идет в ЛП (там смешивается с хорошо оксигенированной кровью из ПП) • Смешанная (но еще с большим количеством кислорода и питательных веществ) кровь из ЛП à в ЛЖ à в аорту à через сонные и подключичные артерии эта кровь (еще до Боталлова протока) идет к головному мозгу, шее и верхним конечностям плода. • В нижнюю часть тела кровь по аорте идет после впадения в аорту Боталлова протока (более венозная кровь) • То есть, поступление крови в большой круг кровообращения (минуя малый) идет через двойной шунт – ООО и Боталлов проток. • Часть венозной крови из нисходящей аорты по 2 пупочным артериям возвращается в плаценту, другая часть питает нижнюю часть туловища • Кровообращение плода обеспечивается сократительной способностью сердца плода и отделено от системы кровообращения матери. Более всего кислородом и питательными веществами обеспечивается печень, головной мозг и верхняя часть туловища, менее всего - ткань легких и нижняя часть тела. Этим обусловлено преобладание размеров головы и верхней части тела у н/р. • ЧСС эмбриона 15-35 в 1 мин, затем увеличивается до 125-130 в 1 мин. При аускультации I и II тоны одинаковы по громкости, интервалы между ними равны – ритм метронома После рождения • Сразу начинают функционировать малый и большой круги кровообращения • Начинает функционировать легочное дыхание: перевязка пупочного канатика à повышение углекислоты àраздражение дыхательного центра àкровь из ПЖ по легочной артерии поступает в легкие (кровоток в легких увеличивается в 5 раз) • После первого вдоха возникает спазм Боталлова протока, движение крови через него прекращается. Функциональное закрытие его происходит в течение 10-15 часов, а анатомическое закрытие протока у доношенных новорожденных заканчивается на 3 месяце жизни, у недоношенных – в конце 1 года жизни. Поэтому в первые месяцы при кратковременном апное и повышении давления в малом круге кровообращения венозная кровь может сбрасываться через Боталлов проток в аорту. Начало полноценного легочного кровообращения приводит к значительному повышению давления в ЛП, что прижимает перегородку к краю отверстия и прекращает сброс крови из ПП в ЛП. • Т.о. сразу после рождения перестают функционировать 6 основных структур внутриутробного кровообращения • пупочная вена • Аранциев проток • 2 пупочные артерии, идущие к плаценте • Овальное окно • Боталлов проток, сбрасывающий кровь из малого круга в аорту • Ко 2-6 мес жизни запустевают и постепенно облитерируются пути внутриутробного кровообращения (у ½ детей до 5 лет и у ¼ взрослых возможно наличие нефункционирующего ООО, оно не влияет на кровообращение) АФО сердца • За период внутриутробного развития сердце увеличивается в 2000 раз. Последующие темпы развития значительно меньше. Средняя масса сердца взрослого 300 г, - значит, от рождения и до взрослого состояния оно увеличивается только в 15 раз. • Размеры сердца н/р относительно больше по сравнению с сердцем взрослого (1% и 0,5% от массы тела), интенсивный рост сердца происходит в возрасте 2-6 лет, до 15-16 лет масса сердца увеличивается в 10 раз. • У н/р сердце занимает относительно больший объем грудной клетки. • Детское сердце растет неравномерно: до 2 лет наиболее интенсивно растут предсердия, с 10 лет — желудочки. Однако во все периоды детства увеличение объема сердца отстает от роста тела. • Толщина стенок правого и левого желудочков у новорожденных почти одинакова. В дальнейшем рост происходит неравномерно: из-за большей нагрузки толщина левого желудочка увеличивается более значительно, чем правого: ПЖ=ЛЖ у н/р, в 16 лет масса левого желудочка в 3 раза больше правого. • Предсердия и магистральные сосуды н/р имеют относительно большие размеры по отношению к желудочкам • Дифференциация сердца заканчивается к 10-14 годам (по соотношению камер оно приближается к взрослому сердцу) • В связи с высоким стоянием диафрагмы сердце н/р находится в более высоком положении, ось его лежит почти горизонтально, до конца 1 года она принимает косое положение • Форма сердца у н/р почти шаровидная (поперечный размер больше продольного из-за относительно большого размера предсердий), постепенно сердце приобретает грушевидную форму • Границы сердца • После рождения левая граница выходит за левую СКЛ, правая значительно выступает за край грудины. Затем происходит значительное смещение левой границы внутрь. В грудном возрасте начинается поворот сердца вокруг вертикальной оси влево à постепенное приближение границ и относительное уменьшение размеров сердца • У н/р передняя поверхность образована ПП, ПЖ и большей частью (по сравнению со старшими детьми) ЛЖ. Поворот сердца приводит к тому, что с конца 1 года жизни сердце прилежит к передней поверхности грудной стенки в основном поверхностью ПЖ • У н/р верхушка сердца представлена 2 желудочками, а с 6 месяцев - только ЛЖ • Проекция верхушки у н/р находится в 4 межреберье, с 1,5 лет – в 5-м межреберье • Неравномерный рост сердца: к 8 месяцам увеличивается в 2 раза, к 5 годам в 4 раза, к 6 годам в 11 раз. От 7 до 12 лет рост сердца замедляется, в 14-15 лет опять усиленный рост. В 11 лет масса сердца у девочек больше, к 16 годам наоборот. В периоды усиленного роста сердца выше риск аритмий (проводящая система отстает по темпам в развитии), часто – функц.шумы. • Особенности кровоснабжения сердца: • У н/р рассыпной тип • С 2 месяцев до 6 лет – смешанный • После 6 лет - магистральный à отсутствие инфарктов у детей раннего возраста и возможность панкардитов (введен термин «кардит»). После 6 лет – возможны инфаркты, чаще изолированное воспатительное поражение оболочек сердца. • Особенности сосудов • На 1 году жизни площадь поперечного сечения вен и артерий равна, затем площадь поперечного сечения венозной сети больше артериальной – ниже АД. • У н/р наиболее интенсивно кровоснабжаются мозг, печень, а на мышцы и почки приходится около 20% кровотока, у старших наиболее интенсивно кровоснабжаются мышцы и почки • С возрастом происходит противоположное изменение диаметра л/а и аорты • У н/р л/а более широкая – обуславливает частый функц.шум над легочной артерией и небольшое усиление 2 тона над л/а у детей до 12 лет • В 12 лет диаметры этих сосудов равны – 1ый и 2 тон сравниваются по громкости на основании сердца с 12 лет • У взрослого диаметр л/а меньше аорты – 2 тон чуть громче 1го над аортой • Функционирование детского сердца происходит в более выгодных условиях (большая масса сердца, больший просвет сосудов, широкие капилляры, высокая эластичность артерий, нет интоксикаций и хронических инфекций, меньше изношенность сердца и сосудов) • В период полового созревания – неравномерный рост органов и систем. Рост мышечной ткани опережает рост нервной à аритмии – Варианты формы сердца (чаще у девочек) митральное (без нарушений гемодинамики) и капельное сердце • Влияние акселерации на ССС – Углубляет все отклонения (длинник сердца увеличивается больше, чем поперечник, а просвет сосудов не меняется) – Отрицательное действие эмоциональных, интеллектуальных нагрузок и гиподинамии • ЧСС – н/р – 120-140 (до160) в 1 мин – Грудной период - 120 – 5 лет - 100 – 10 лет - 85 – 12 лет - 80 – 15 лет - 75-70 • С возрастом ЧСС снижается • Допустимы колебания 10% • У девочек ЧСС на 3-5 в минуту больше, чем у мальчиков • В период полового созревания может быть на 10-12 ударов больше нормативных цифр • При волнении и нагрузке ЧСС повышается, но в покое восстанавливается через 2-3 мин. • Диапазон ЧСС очень мал, возможно быстрое развитие НК (при пневмонии) • Артериальное давление (АД) • У детей ниже, чем у взрослых: – Ниже нагнетательная способность детского сердца – Относительно более широкие артерии – Большая эластичность сосудов – Одинаковая емкость венозной и артериальной систем у детей раннего возраста • Возрастные особенности АД: – До 5 лет одинаковое АД у мальчиков и девочек – 5-9 лет - выше у мальчиков – 9-13 лет – выше у девочек – В пубертатный период выше у мальчиков • Особенности АД у детей: • У н/р АД на верхних и нижних конечностях равно 70/35 мм рт ст • В 1 год САД на руках 90/60 (ДАД = 1/2 -2/3 САД) • У старших детей АД на руках (формула Маслова) – САД=90+2n – ДАД=60+n • n – возраст до 15 лет в годах (+- 15 мм рт ст, у девочек на 5 мм ниже указанных цифр) • Таблицы для определения АД с учетом возраста, роста и пола ребенка: Показатели артериального давления зависят от возраста, пола и роста ребенка. Измерение АД у ребенка проводится в спокойном состоянии трижды, с интервалом не менее 3 минут. Вычисляется средний показатель из трех измерений, именно он оценивается по центильным таблицам. – Нормальное АД – 10-89 процентиль кривой АД – Высокое нормальное (верхняя граница нормы) - 90-94 процентиль – Артериальная гипертензия – равное и выше 95 процентиля кривой распределения АД – Артериальная гипотензия – ниже 3 процентиля – Низкое нормальное АД (нижняя граница нормы) – 4-10 процентиль • У детей до 9 месяцев АД на нижних конечностях равно АД на руках. С началом ходьбы АД на ногах выше, чем АД на руках на 5 -20 мм рт ст. Регистрация равного или меньшего уровня АД на нижних конечностях у детей старше года является зачастую единственным признаком патологии аорты (коарктация аорты). • В норме асимметрия АД на руках до 10 мм рт ст, на ногах 5-10 мм рт ст. Верхушечный толчок • В норме может быть слабая пульсация, вид
|
|||||||||
|
Последнее изменение этой страницы: 2017-01-25; просмотров: 236; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.117.196.217 (0.236 с.) |