Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Диагностика, лечение и профилактика
ОПИСТОРХОЗА Лабораторная диагностика: серологические методы (РНГА) и нахождение яиц кошачьей двуустки в дуоде нальном содержимом и в кале. Дифференцируют с другими заболеваниями гепатоби- лиарной системы, лямблиозом. Лечение. Дегельминтизация проводится бильтрицидом по 20—60 мг/кг массы в сутки в 1—3 приема, курс — 1 день, употреблять через час после еды; хлоксилом — 60 мг/кг в сутки в 3 приема, курс — 5 дней, через 15-20 мин после еды, препарат следует запивать молоком; хингамином — 150 мг 3 раза в день в течение 6—8 недель. Проводится со ответствующая патогенетическая и симптоматическая те рапия. Профилактика. Основными мероприятиями являются защита водоемов от фекального загрязнения, строгий са нитарный надзор за продажей рыбы и приготовлением продуктов из нее. Необходимо избегать употребления в пищу сырой и полусырой рыбы 30. Вирусные гепатиты А, В, С, Д, Е. Вирусные гепатиты (ВГ) составляют большую группу инфекционных заболеваний человека, характеризующихся преимущественным поражением печени. Заболевания имеют сходную клиническую картину, но различаются этиологией, эпидемиологией, патогенезом, исходами. Вирусные гепатиты вызываются по крайней мере пятью возбудителями — вирусами А, В, С, D, Е. Недавно открыты новые вирусы — F и G, однако они малоизучены. В последние годы часто диагностируются микст-гепатиты (в основном гепатиты (В + С), что обусловлено общими механизмами инфицирования. Общность патофизиологических процессов позволяет классифицировать ВГ по клинической форме, степени тяжести и характеру течения. По клиническим проявлениям гепатиты могут быть манифестными (желтушные, безжелтушные) и бессимптомными или латентными (субклинические, инаппарантные). По степени тяжести они делятся на легкие, среднетяжелые, тяжелые и особо тяжелые (фульминантные). По характеру течения вирусных гепатитов выделяют острое циклическое (до 3 мес), острое затяжное или прогредиентное (до 6 мес) и хроническое течение (свыше 6 мес). Эпидемиология. ГепА распространен повсеместно и характеризуется неравномерным распределением по континентам и странам, а также в пределах одной страны. В настоящее время в мире можно условно выделить регионы с высокой (Азия и Африка), средней (Южная и Восточная Европа) и низкой (Скандинавия, Цетральная Европа, Северная Америка) интенсивностью циркуляции ВГА. Источником инфекции являются больные всеми формами острого инфекционного процесса. При этом наибольшее эпидемиологическое значение имеют больные безжелтушными и бессимптомными формами. Выделение вируса с фекалиями начинается со второй половины инкубационного периода, а максимальная заразительность источников инфекции отмечается в последние 7-10 дней инкубации и в преджелтушный период заболевания. Механизм передачи возбудителя — фекально-оральный, заражение людей происходит при употреблении инфицированной воды и пищи, иногда контактно-бытовым путем.
Этиология. Вирус гепатита А устойчив к эфиру, кислотам, хлору, чувствителен к формалину, при кипячении инактивируется в течение 5 мин. Выделяется с испражнениями, начиная с конца инкубационного и в течение преджелтушного периода. С появлением желтухи вирус в кале обнаружить не удается. Патогенез. Возбудитель ГА обычно внедряется в организм человека через слизистую оболочку желудочно-кишечного тракта, размножается в эндотелии тонкой кишки, мезентериальных лимфатических узлах, затем гематогенно попадает в печень, где проникает в ретикулогистиоцитарные клетки Купфера, в паренхиматозные клетки печени (гепатоциты) и повреждает их. Внедрение вируса в гепатоциты и его репликация приводит к нарушению внутриклеточных метаболических процессов, в том числе и в мембранах. При этом объем некроза практически всегда ограничен. В гепатобиоптатах, как правило, регистрируется фокальный, пятнистый (легкие желтушные и безжелтушные формы), реже зональный (среднетяжелые формы) тип некроза печени. В дальнейшем возбудитель поступает с желчью в кишечник и затем выделяется с фекалиями из организма больного .Геп В. Этиология. Вирус гепатита В (ВГВ, HBV) содержит ДНК, относится к семейству гепаднавирусов. Он отличается высокой устойчивостью во внешней среде, к воздействию различных химических и физических факторов. При комнатной температуре сохраняется в течение 3 мес, в холодильнике — 6 мес, в высушенной плазме или в замороженном виде — годами.. Эпидемиология. ГВ является одной из самых распространенных инфекций человека. По данным ВОЗ, в мире более 1/3 населения инфицированы ВГВ и ежегодно от различных клинических форм этой инфекции умирает свыше 1 миллиона человек. Источником инфекции являются больные как манифестными, так и бессимптомными формами острого и хронического ГВ. Вирус гепатита В проникает в организм при переливании крови или препаратов крови (кроме альбумина и донорского имму-ноглобулина), при медицинских манипуляциях, татуировке, контактах с кровью (хирурги, лаборанты); доказан половой путь передачи инфекции.
Патогенез Парентеральный путь передачи возбудителя обеспечивает его гематогенный занос в печень. Вирусу не свойственно прямое повреждающее действие на гепатоциты. Их цитолиз осуществляется иммуноопосредовано, главным образом за счет реакции со стороны клеточного звена иммунитета через цитотоксические Т-лимфоциты. ГепС. Этиология.Важной особенностью возбудителя ГС является его генетическая неоднородность. Выделяют по меньшей мере шесть генотипов вируса (1—6), которые в свою очередь подразделяются на субтипы. В настоящее время описано более 50 субтипов ВГС. Эпидемиология. Распространенность ГС во многом совпадает с таковой ГВ, что находит объяснение в общности многих черт эпидемиологии этих инфекций. К особенностям распределения ГС можно отнести меньшее различие в инфицированноcти между развивающимися и высокоразвитыми странами. Источниками ГС являются больные острой и хронической формами инфекции. Учитывая преобладание бессимптомных форм ГС, наибольшую эпидемическую опасность представляют больные скрыто протекающим гепатитом, особенно с наличием РНК HCV в крови. Гепатит Дельта (ГВ)
Гепатит Е (ГЕ) 31. HAV и HEV. Геп А.. Эпидемиология- источник-больной, механизм фекально-оральный. Реализуется путями:обычно водным, реже пищевой, контактно-бытовой. Чаще это дети 2-7 лет. У взрослых это-17-25 лет. После 35 лет редко. Частота встречаемости желтушных и бесжелтушных форм 1:2-5. Частота желтушных и субклинических форм 1:20 или 1:100. Патогенез при Геп А: 1.цитопатическое действие на гепатоциты(внедрение вируса в гепатоцит--- нарушение перикисного окисления клетки---образование большого кол-ва радикалов---разрушение лизосом и повреждение других. Из лизосом выходят ферменты---цитолиз. Это приводит к нарушению функции гепатоцитов.2. иммунный цитолиз- это нормальная реакция организма. Ткиллеры уничтожают пораженные вирусом гепатоциты. Течение при HAV: если это клическая манифестная форма, то чаще в желтушной цитолитической типичной форме в легкой и среднетяжелой форме.Протекает остро, практически заканчивается выздоровлением, хронизации нет. Инкубационный период от 10-12дн до 45дн. Острое начало, с температурой до 38-39 и катарного или диспиптического или вместе + боль, изменение мочи, кала, увеличение печени, других симптомов нет. Продолжительность безжелтушного периода 3-5дн., у 5% преджелтушного периода нет. В предшелтушный период- увелич АЛТ до 10 раз, АСТ в 2 раза. Перед появл -желтухи состояние улучшается, нормализ температура. Желтушный период дн.: пер-д нарастания, пер-д max, пер-д спада. Вначале желтуха появл-ся на слизист(уздечка языка, слиз щек, лица--- туловище---конечности.),сохраняется умеренно симпт интоксикации, но температ нет. Но размеры печени увелич, соответствуют тяжести заболевания(чаще увелич и селезенка у 40%). Изменение ССС в виде гипотонии, слабой брадикардии. Опорные китерии диагностики. 1.указание о котактах с больным, с учетом продолжительности инкубации 2.групповая заболеваемость с формированием эпидемических очагов в детских и молодежных коллективах 3.харак-ая сезонность с max заболевания в сентябре-ноябре. 4. детский(3-10лет), подростков, молодой возраст больных
5.острое начало с выраженной температур и явлен-ми интоксик.6.увеличение печени, селезенки 7.короткий преджелтушный пер-д(4-6дн), преимущ-но с диспептич растр-ми.8.улучшения состояния при появлении желтухи9.слабая интокс-я и малая продол-ть желтухи10 редкое развитие тяжелых форм,преимущ-но у неимунныхлиц пожилого возраста11отсутствие хронизации12 повышение АЛТ, нередко значительно выраженное увелич-ие тимоловой пробы(норма 0-4)13 обнаружение в крови антиHAV IgM, а в начальном периоде HAV РНК.14 обнаруж-ие в фекалиях HA Ag в инкубационный пер-д, преджел-ый и первые 2 дня желтушного. Лечение- чаще это спонтанное выздоровление + постельный режим в период разгара, физ.нагрузка разрешается рековалесцентам спустя 3-6 мес после выписки + диета- калорийная,стол N5,исключая жиры(говяжий, бараний, свиной), необходимо обильное питье до 2-3 литров в сутки + при тяжелых формах дезинтоксикационная терапия и гепатопротекторы. Рековалесценты подлежат диспансерному клинико-лабораторному наблюдению в течении 3 мес. HEV Эпидемиол Резервуаром и источником инфекции является больной человек, выделяющий вирусы с фекалиями преимущественно в ранние сроки заболевания. Мех-м передачи фекально-оральный Клиника. Инкубационный период 14-50дней. Критерии диагностики: 1.пребывание в период инкубации до 2 мес в неблагоприятном для ГЕ регионе2. сведения о потенциально возмодном заражении источников водоснабжения 3.несоблюдение правил личной гигиены 4.указание о подобных заболеваниях в окружении больного 5.болеют преимущ-но взрослые от 15 до 40 лет.6.преоблад-т безжелтушн формы 7. в преджелт=й пер-д боль в суставах8.отсутствие улучшения самочувствия при появл желтухи9. увелич печени, без селезенки 10 преоблад-т легкие формы 11. нет хронизации 12. тяжелое течение у беременных, особенно в 3 триместре, с развитием печеночно-почечной нед-ти, ДВСи увел летальностью 13. увелич АЛТ часто нерезко выраж-но 14. наличие в крови АТ к агHEV Ig M в предж-ый пер-д и в первые дни желтуш-го пер-да обнаруж-е РНК вируса в крови.15. в инкубационный, предж-ый и середину желтушного в испражнениях и биоптатах печени- Ag HEV.
Диагностика ГА,Е. 1.Вирусный гепатит А = ВГЕ
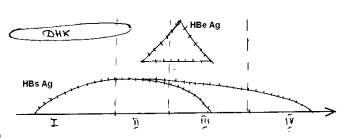
AgHAV – в фек., реже в крови (ИФА), на практике не испол., т.к. а/г быстро исчез. Из фек. antiHAV IgM – гл. маркер, указыв. На о. процесс (в сывор. крови) появл. в инкуб пер, титр ↑ с появл 1-х клин симпт, max – период разгара, сниж 1-2 мес. antiHAV IgG – ИФА, РИФ- со 2-3 нед разгара б-ни, титр ↑ медлен, max – 4-6 мес, ↓ пожизненно, обесп постинфекц им-т свид о перенесен ВГА. РНК – ПЦР. Лечение= как при HAV. Профилактика HAV=HEV. Имуннопрофилактика- применение Ig донорского в\м в виде 10% р-ра, до 10лет по1мл, после 10 лет по 1,5мл. Для вакцинопрофилактики используются:” Хаврикс720” для детей по 0,5мл, и “ Хаврикс 1440” для взрослых по 1мл. Создаваемый ими имуннитет усиливается после ревакцинации и сохраняется до 20 лет. Гепатит В. Эпидемиол - 3 пути передачи: парентеральный, половой, контактно-бытовой, вертикальный (через плаценту, тогда у детей в виде хронич, 2 передача во время родов). Потенциальные источники- доноры крови спермы;наркоманы; мед.работники; отделение гемодиализа,реанимации, гематологии; больные с хронич заболеваниями печени неясной этиологии; гомосексуалисты; лица с неупорядочной половой жизнью; дети от инфицированных матерей; больной персонал учережд для умственно-отсталых; ВИЧ инфицированные; лица переехавшие из гиперэндемичных регионов. Патогенез- либо иммунный цитолиз- это нормальная реакция организма, Ткиллеры уничтожают пораженные вирусом гепатоциты. Либо аутоиммунный цитолиз- Ткиллеры убивают не только пораженные, но и здоровые гепатоциты(причины а) нарушение в имуннитете б) аг осаждаются на рецепторы мембран гепатоцитов в) некоторые участки оболочек гепатоцитов напоминают аг вируса гепатита). Клиника По течению: А.1. циклические(самолитирующаяся), острые формы ГВ с преобладанием цитолитического компонента 2. с преобладанием холестатического синдрома 3. затяжная форма ГВ 4.холестатический ГВ Б.ациклические 1. молниеносный(фулминантный) 2. хронический: а) с минимальной активностью, так называемое хрон вирусоносительство и хронич персистирующий ГВ б) со слабо выраженной активностью в) с умеренно выраженной активностью г) с высокой активностью процесса фазы- репликативная, интегративная. Инкубац период 50-180дней. Преджелтушный период продолж 5-10дн, но и может 30дн, но может и отсутствовать. Синдромы- астено-вегетат, артралгический, выявление часто увеличен слезенка, сыпь, кожный зуд. Заболев начин-ся постепенно. Самочувствие остается таким же или ухудшается. В 5% случаев наблюдается хронизации, у 1% протекает в молниеносной форме с развитием остр печеночной нед-ти.Желтуха сначала на слизистой- небо, уздечко языка, после на лице, туловище, конечностях. Оттенок шафрановый.У больных кожный зуд, определяемый степенью гипербилирубинемии + увеличение печени и селезенки. Уменьшение печени + нарастание желтухи указывает на развитие остр печеночной нед-ти и явл-ся плохим прогностическим признаком. Поражение НС в виде головной боли, сонливостью в дневное время и бессонницей по ночам. Заболевание протекает в среднетяжелой форме. Осложнения: 1специфические(острая печен нед-ть, гемморрагический синдр, портальная гипертензия, отечно-асцитический синдр, обострения и рецидивы ГВ); 2неспецифические(суперинфекция вирусная, бактериальная); 3активизация эндогенной инфекции и обострение сопутствующих. Острая печен нед-ть- накопление в крови токсических субстанций, обусловлив развитие психоневрологической сиптоматики(остр печен энцефалопатия=ОПЭ). Набл-ся усиление желтухи, ченочный запах изо рта, нередко уменьшение печени, артериальная гипотензия, выраженная кровоточивость. ОПЭ: 1стадия-сознание сохр-но, больной эйфоричен,возбужден,допускают ошибки в простых умственных ошибках. Желтуха нарастает,повыш АЛТ,АСТ, особенно АСТ+ печеночный запах изо рта. 2.предкома 2 (сомналенция). Сознание спутано, выраж-на сонливость, апатия. Периодически-делирии.АЛТ=АСТ.Желтуха нарастает. 3 неглубокая кома(сопоронозная).Резкая заторможенность и ответ только на резкие раздражители.Желтуха нарастает, билирубин увелич и за счет прямого и непрямого. Уменьшается печень. 4. Глубокая кома утрата сознания. Выражен печеночный запах.Желтуха нарастает, ферменты снижаются. Печень уменьшается- симптом пустого правого подреберья. Диагностика ГВ. Вирусный гепатит В. АГ ДНК – ПЦР-уровень репликации вируса. HBsAg – ч/з 3-5 нед после инфицир-я крови (инкуб период, сохр 4-6 нед от начала клинич проявлений, ч/з месяц от начала желтухи может исчезнуть (остр ГВ). HBeAg – появл в нач желтушн п-да, циркулир в сыв крови, к концу желтушного п-да исчез, свид об о ГВ и заразит-ти б-ного. Если долго сохран- хр процесса.
анти НВ cor IgМ - самый достоверный, подтверж ДS. Появл в конце инкуб п-да, сохран. В теч всего п-да клинич проявл (репликац вир), исчез. вирус исчез анти НВ cor IgМ (у здоров носителей отсут), но появл анти НВ cor IgG анти НВе IgМ, G – свид. О прекр-и репликации вируса, имеют прогнастич знач. анти НВs IgМ- в остр п-де при угрозе развития О Печен Нед анти НВs IgG- свидет о перенесен ВГВ, невосприимчивость к ВГВ О циклич форма ВГВ: нач стадия- HBsAg, HBeAg, анти НВс IgМ поздн стадия б-ни - анти НВеIgМ, G, анти НВс IgG Поздн реконвалисцен- анти НВs IgМ, G ХР ВГВ: длительн персистирование HBsAg, HBeAg, сохранение анти HBe, анти HBс при отсутствии анти НВs. Выздоравление, сформиров. Им-т: анти НВс IgG, анти HBe, анти НВs. Репликация вируса- ДНК, HBeAg, анти НВс IgМ Лечение- диета стол N5, ограничение движения, дезинтоксикационная терапия(раствор Рингера, изотонический р-ры глюкозы, альбумин), витамины группы В, аскорбиновая к-та, кокарбоксилаза + применение пре-тов интерферона(Интрон А, Роферон, Реаферон) в репликативную фазу ГВ. При развитии ОПН- в отд реанимации + большие дозы глюкокортикоидов, ингибиторы протеолиза, антибиотикотерапия, инфузия, диуретическая терапия. Профил противоэпидемические мероприятия, личная гигиена. В виде активной иммунизации группам риска вакцины-“Heptavax B”, “Hevac B”. Иммунитет сох-ся 5-6 лет. Для пассивной иммунизации-донорский гипериммунный Ig против ГВ, оказывающий защиту при использовании не позднее 48ч после вероятного заражения. Гепатит Д. Источник заражения- больной человек.Пути передачи парентеральный, возможен половой и вертикальный. Клиника. Может протекать в виде 1.Коинфекции 2.Суперинфекции. 1.Одновременное попадание вирусов в организ чел-ка ГВ и ГД. Протекает аналогично HBV, несколько увеличивается тяжесть течения. Протекает в виде острого гепатита, редко развив-ся субклинич-е формы. В 1-2%- фулминантный гепатит с развитием ОПН. В 5% хронизация. Практически не развивается гепатокарцинома и цирроз. 2. – в тех случаях, когда Д вирус попадает в орг-м, где имеется уже хронизация. Редко протекает в виде субклинических форм. В 80% в виде острого гепатита с последующей хронизацией. В 10% развивается ОПН. Часто переходит в цирроз и раз-ся гепатокарцинома. Диагностика ГD. Вирусный гепатит D
коинфекция: РНК- активн репликац вируса, НDV-Ag, анти НDV IgМ- осн маркер ВГД (появл в о п-де, легко выявл) + все маркеры о фазы ВГВ (анти НВ cor IgМ, HBsAg, HBeAg, анти НВеIgМ) суперинфекция: маркеры ВГД+ маркеры хр геп В (HBsAg, HBeAg, анти HBe, анти HBс при отсутствии анти НВs) Лечение- диета стол N5, ограничение движения, дезинтоксикационная терапия(раствор Рингера, изотонический р-ры глюкозы, альбумин), витамины группы В, аскорбиновая к-та, кокарбоксилаза + применение пре-тов интерферона(Интрон А, Роферон, Реаферон) в репликативную фазу ГВ. При развитии ОПН- в отд реанимации + большие дозы глюкокортикоидов, ингибиторы протеолиза, антибиотикотерапия, инфузия, диуретическая терапия. Профил противоэпидемические мероприятия, личная гигиена. В виде активной иммунизации группам риска вакцины-“Heptavax B”, “Hevac B”. Иммунитет сох-ся 5-6 лет. Для пассивной иммунизации-донорский гипериммунный Ig против ГВ, оказывающий защиту при использовании не позднее 48ч после вероятного заражения.
Гепатит С. Этиол Возбудитель имеет сходство с флавовирусами.РНК содерж вирус, имеет 17 генотипов и более 50 субтипов. Эпидемиол - источник чел-к, осн путь парентер, ведущее место пищевой, посттрансфузионный (с преп-ми крови). Может быть половой, вертикальный, контактно-бытовой. Патогенез цитопатическое д-ие- внедрение вируса в гепатоциты---нарушение перикисного окисления---образ-е много радикалов---разрушение лизосом и из лизосом выходят ферменты---цитолиз. Но более выражен аутоиммунный. Клиника инкуб пер-д от нескольких недель до 12 мес. Острое течение у 15-25%. Чаще это сначало латентное течение, после хронизация. В 80% -это хрон вир гепатит. Выраженная форма инкуб пер-д 4-7нед. Чаще в виде астено-вегетат синдр и диспептических, слабо выражена интоксикация-преджелтушный период. Отличие от других- увеличены размеры печени и селезенки уже в преджелтушный пер-д. При переходе в желтуш самочувствие улучшается, но у 20-30% нет. Желтушн пер-д протекает легко. Критерии острой фазы HCV. 1 эпидеманализ в течение 1 года 2. нерезко выражена желтуха, м.б. эктеричность склер, потемнение мочи и просветления кала, легкое полтение соизистых. 3. АЛТ увелич в 5 раз и более 4. обнаружение анти HCV сердцевинные Ig M,G. 5. отсутствие АТ HCV к участку РНК NS4. 6. обнаружение РНК-HCV в крови в большом кол-ве. Критерии латентной фазы-1. м.б. в анамнезе острая фаза 2. отсутствие клиники(но м.б. гепатомегалия, если была острая фаза). 3. увелич АЛТ в 3 раза 4. отсутствие АТ IgM,но имеются IgG ат к NS4 участку РНК. 5. непостоянно обнаружение РНК HCV и если обнаруж в низком содержании. Критерии перехода HCV в фазу реактивации- 1. наличие в анамнезе острой фазы. 2. появление клинич признаков хрон гепатита 3. повторное нарастание АЛТ более 3 раз 4. закономерное обнаружение анти HCV core IgMпри обострении, постоянно IgG, АТ к NS4. 5. нарастает содержание РНК-HCV. Критерии HCV-постинфекции. - после перенесения хрон ГС, но клиника м.быть 1.в анамнезе острая фаза 2.отсутствие клиники,но м.б. увеличение печени 3.АЛТ,АСТ в норме 4. только АТ IgG 5. стабильно отрицательные результаты определения РНК HCV. Лечение патогенетическое и этиотропное. Острая фаза- противовирусная Интрон, Реаферон, Роферон по 3-6млн ЕД в сут ч\з день 3 раза в неделю в течение 6 мес. Интрон А по 3-5-10 млн ЕД в течение 3 мес. У 80% ч\з 3-4 мес вырабатываются ат к ИФН---эффект-ть их падает. Возрастает эффект-ть при одновременном введении индукторов ИФН- неовир, циклоферон, авексин.Показания к назначению ИФН: увелич активность АЛТ в 3 и более раза, обнаружение РНК-НСV в крови. Побочные действия ИФН- озноб, температ, снижение аппетита(при этом назначается дезинтоксикац терапия). ГЕПАТИТ G Этиол геп G относится к сем-ву флавивирусов. Геном вируса представлен одноцепочечный РНК, с одной стороны кот структурные гены, а с др неструктурные. Эп вирусн гепатит G относится к инфекциям с парентеральн мех-мом передачи возбуд гемотрансфузии, выявлен у доноров постоянно сдающих кровь Фактором передачи инфекции может быть кровь или ее препараты. Кроме парентерал пути, установл вертикальная передача от матери ребенку. Половой путь передачи. Группа риска 1больны с гемофилией, находящиеся на гемодиализе после трансплантантации органов. Патогенез изуч плохо это связ с редкими случ и частой коинфекцией с вирусными гепатитами В, С и D. РНК гепатита G выявлен в лимфоцитах периферич крови. Клиника случаи редки. По клинике напоминает геп с, но хронизация реже. Острый ГG протекает как в клинически выражен форме, с ↑активности аминотраисфераз и последующим выявлением в сыворотке крови больных РНК, так и в бессимптомной форме. Выявл маркеры геп В и С, данные появл после развит ОПЭ. ГG может переходить в_хр. Д-з Идентификация геп осущ методом амплификации с предварительным этапом обратной транскрипции на налич РНК Используют иммунофермептный тест, который определяет присутствие в сыворотке крови анти-НGV Ig G. Д-ка ПСР выявл РНК от нач инкубац п-да до нач желтушн п-да. IgM от конца инкубац п-да до нач реконвалисценции,, IgG середина 3 –желтушного п-да и сохраняется в теч всей жизни. Лечение. Не разработано. геп чувствителен к интерферону, рибавирину. Диета 5, постельный режим, дезинтоксикация. Профил специфич нет. Гепатит TTV - ДНК содержащий, нить одноцепочечная, д= 50 нм, сем-во не известно. В 20% хронизац процесса. Лабораторн дс-ка- ПЦР. Динамика ат как у геп А. IgM от конца инкубац п-да до нач реконвалисценции,, IgG середина 3 –желтушного п-да и сохраняется в теч всей жизни. Леч и профил = гепатиту G Диагностика ГС,G и TTV. Вирусный гепатит С
РНК- ПЦР- высокоспециф диагностич тест, верификация DS Анти НСV IgМ, G - отсроченное нараст-е титра а/т (тест системы)- не позволяет судить об активности инф процесса, сроках инфицир, прогнозе заб-я.
|
|||||||||
|
Последнее изменение этой страницы: 2017-01-26; просмотров: 159; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.137.172.68 (0.045 с.) |