Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Скорость оседания эритроцитовСодержание книги
Поиск на нашем сайте
2.6.1Метод Панченкова
СОЭ — это процесс разделения свежевыпущенной крови с примесью антикоагулянтов на два слоя: нижний — эритроциты, верхний — плазма и лейкоциты. СОЭ выявляет изменения в соотношении белковых компонентов плазмы крови, а также числа и объема эритроцитов при различных заболеваниях. Капилляр Панченкова - это пипетки с делениями от 0 (верхняя отметка) до 100 мм. На уровне деления 50 нанесена буква «Р.» (реактив), а на уровне отметки 0- буква «К» - (кровь). Аппарат Панченкова - представляет собой штатив для установки стеклянных капилляров в вертикальном положении. Каждому капилляру соответствует порядковый номер на штативе. Методика определения. 1.Капилляр Панченкова промывают 5% раствором цитрата натрия. 2. В пробирку наливают 5% раствор цитрата натрия в объеме 1/4 части капилляра. 3. Кровь из пальца забирают до верхней метки — цифры «О» (буква «К» — кровь) капилляра. 4.Кровь выдувают из капилляра в пробирку и смешивают с цитратом натрия. 5.Полученную смесь набирают в капилляр до верхней метки и ставят вертикально в аппарат Панченкова при температуре 18-22.°С (при более низкой температуре оседание замедляется, а при более высокой — ускоряется). 6.Через 1 час отмечают величину образовавшегося столбика плазмы в миллиметрах. Пределы нормальных колебаний СОЭ у мужчин — 1—10 мм/ч, у женщин — 2—15 мм/ч. Более высокая СОЭ у женщин может быть объяснена меньшим количеством эритроцитов и большим содержанием фибриногена. Клинико-диагностическое значение: В механизме СОЭ принимают участие физические, физико-химические и биологические факторы. Их влияние в целом объясняется адсорбционной теорией, суть которой состоит в том, что эритроциты адсорбируют белковые частицы плазмы, образуют агломераты (скопления эритроцитов) и смещаются вниз при отстаивании крови. В конечном итоге СОЭ зависит от количества эритроцитов и соотношения концентрации «агломеринов» и сил, удерживающих эритроциты в состоянии взвеси. Наибольшее влияние на СОЭ оказывает соотношение белков плазмы, поэтому СОЭ можно считать пробой коллоидной устойчивости сыворотки крови. Альбумины (мелкодисперсные белки, составляющие в норме 60% от общего белка сыворотки крови) оказывают сильное защитное действие на эритроциты и препятствуют их оседанию. Увеличение же количества глобулинов (грубодисперсные белки, составляющие в норме 40% белка сыворотки), например, при воспалительных заболеваниях и опухолях, резко увеличивает СОЭ. Яркой иллюстрацией «содружественного» влияния обоих факторов на величину СОЭ является нефротический синдром. При нем имеет место как значительное снижение альбуминов за счет потери их с мочой, так и абсолютное увеличение у - и р-глобулинов и накопление в крови аномальных грубодисперсных белков — парапротеинов; значительно увеличивается и холестерин крови — липид плазмы, который также способствует ускорению СОЭ. СОЭ достигает высшей степени (70—80 мм/ч) при различных видах парапротеинемии (миелома, макроглобулинемия). Напротив, при взаимной «нейтрализации» патологических факторов, действующих антагонистически на процесс оседания эритроцитов, СОЭ может оставаться нормальной, например, при остром гепатите. При этом пока не наступило значительного понижения фибриногена, оседание эритроцитов может увеличиваться в соответствии с уменьшением соотношения альбумины/глобулины. При наступлении выраженной фибриногенопении и увеличении содержания желчных кислот происходит компенсация влияния на СОЭ уменьшения соотношения альбумины/глобулины, вследствие чего оседание эритроцитов возвращается к норме или даже замедляется. Таким образом, СОЭ увеличивают: • изменение белкового «спектра» крови: увеличение глобулинов, снижение альбуминов, появление парапротеинов, увеличение содержания фибриногена, что наиболее часто наблюдается при воспалительных и неопластических процессах; • уменьшение числа эритроцитов (анемии); •увеличение объема эритроцитов и увеличение содержания в них гемоглобина. Такие эритроциты (мегало- и макроциты) имеют большой удельный вес, тяжелее обычных, поэтому оседают скорее, чем нормо-микроциты. Поэтому при мегалобластических анемиях скорость оседания эритроцитов больше, чем при железодефицитных; •увеличение содержания холестерина в крови (атеросклероз и вторичные гиперлипидемии). СОЭ замедляют: •увеличение числа эритроцитов (эритремия); •понижение рН крови - развитие ацидоза (при сердечной недостаточности); •увеличение содержания желчных кислот в крови (механическая и паренхиматозная желтухи). Это интересно! Метод Панченкова имеет ряд принципиальных недостатков обусловленных плохой стандартизацией производимых промышленностью капилляров, необходимостью использовать для анализа только капиллярную кровь, а также невозможностью адекватно отмыть капилляр при многократном применении. В последние годы метод Панченкова стал применяться для определения СОЭ венозной крови, не смотря на то, что никаких научно-практических исследований по референтным величинам для этого метода, по изучению влияния различных факторов при исследовании венозной крови проведено не было. Поэтому метод Панченкова в настоящее время является источником ошибочных результатов и проблем в работе КДЛ и деятельности врачей-клиницистов, не используется в других странах (кроме стран бывшего СССР) и должен быть исключен из практики лабораторий.
2.6.2 Метод Вестергрена
В данном методе используются стандартные капилляры из стекла или пластика длиной 300 мм ± 1,5 мм (рабочей является длина капилляра 200 мм), диаметром – 2,55 мм ± 0,15 мм, что повышает чувствительность метода. Время измерения – 1 ч. Для анализа может быть использована как венозная, так и капиллярная кровь. Методика определения СОЭ методом Вестергрена включает следующие этапы: Ход определения 1. венозная кровь берется в вакуумные пробирки с К-ЭДТА (капиллярная кровь берется в пробирки с К-ЭДТА); 2. пробу венозной (капиллярной) крови смешать с 5% раствором натрия цитрата в соотношении 4:1; 3. произвести забор крови в капилляр Вестергрена; 4. через 1 ч измерить СОЭ по высоте столба прозрачной плазмы.
Метод Вестергрена в настоящее 41 время полностью автоматизирован, что существенно повышает производительность КДЛ и качество результатов. Вместе с тем, необходимо понимать, что классический метод Вестергрена имеет целый ряд модификаций, сущность которых состоит в уменьшении длины капилляра (например, используются моноветты или вакуумные пробирки с раствором натрия цитрата рабочая длина которых составляет 120 мм, а не 200 мм, как в классическом методе Вестергрена), изменении угла установки капилляра (например, ряд фирм использует установку вакуумных пробирок под углом 18°), укорочении времени для наблюдения за оседанием эритроцитов (до 30–18 мин) или сочетании этих изменений. Насколько такие модификации можно называть методом Вестергрена в научной литературе не решен. На результаты определения СОЭ методом Панченкова и классическим методом Вестергрена могут оказывать существенное влияние ряд факторов преаналитического и аналитического этапов (не связанных с заболеванием пациента) производства лабораторных анализов: • температура в помещении где проводится анализ (повышение температуры в помещении на 1 °С увеличивает СОЭ на 3%); • время хранения пробы (не более 4 ч при комнатной температуре); • используемый антикоагулянт (рекомендован цитрат натрия); • правильная вертикальность установки капилляра; • длина капилляра; • внутренний диаметр капилляра; • степень разведения крови антикоагулянтом (рекомендуемое разведение 4:1); • величина гематокрита.
2.7.Индексы красной крови
2.7.1 Подсчет индексов красной крови Цветовой показатель (Ц. П)
Ц. П. – индекс отражает относительное содержание гемоглобина в эритроцитах. Вычисляют цветовой показатель по формуле: Hb г/л х 3 три первые цифры числа эритроцитов
например: концентрация гемоглобина 150 г/л, число эритроцитов 4,5 х 10 12 в 1 л крови= 150х 3/ 450= 1,0
Нормальные величины. У здоровых цветовой показатель находится в пределах 0,86—1,05.
Клиническое значение. По величине цветового показателя принято делить анемии на гипохромные, нормохромные и гиперхромные. Гипохромные анемии (с цветовым показателем менее 0,86) широко распространены и наблюдаются, прежде всего при дефиците железа, вызванном различными причинами. Особенно выраженной гипохромией (0,6—0,5 и ниже) характеризуются железодефицитные анемии, обусловленные хроническими кровопотерями. Менее выраженная гипохромия эритроцитов (0,7—0,8) наблюдается при железодефицитной анемии беременных, при инфекциях, опухолях. Редко встречаются гипохромные анемии, не связанные с дефицитом железа и обусловленные нарушением синтеза гемоглобина в результате свинцового отравления или наследственного повреждения синтеза порфиринов и цепей глобина (Р-талассемии, а-талассемии и др.). Повышение цветового показателя — гиперхромия — является характерным лабораторным признаком различных В-дефицитных и фолиево-дефицитных анемий. Особенно выражена гиперхромия эритроцитов (1,2—1,3) при рецидиве анемии Аддисона — Бирмера. Нормохромные анемии наблюдаются при некоторых гемолитических формах малокровия, острых кровопотерях, лейкозах, сопутствуют циррозу печени.
Среднее содержание гемоглобина в одном эритроците (СГЭ)
Наряду с Ц. П. высчитывают более достоверную абсолютную величину - весовое содержание гемоглобина в пикограммах (пг) в одном эритроците - СГЭ получают путем деления количества гемоглобина в граммах на 1 л на число эритроцитов в миллионах: содержание гемоглобина в эритроците:
СГЭ = гемоглобин г/л эритроциты млн.
В норме СГЭ составляет 27- 35 пг. Например: количество гемоглобина 145 г/л, количество эритроцитов 4,9 х 10 12 / л (число миллионов эритроцитов- 4,9):
СГЭ= 145 4,9 Клиническое значение: Снижение отражает гипохромию и наблюдается при железодефицитных анемиях, повышение имеет место при макроцитарных и особенно мегалоцитарных анемиях
Приготовление мазков крови
2.8.1 Методика приготовления мазков крови
Способ № 1: Стерильным предметным стеклом прикасаются к капле крови на месте укола. Не следует прикасаться стеклом к коже пальца. Способ № 2: Кровь берут с индивидуального стерильного капилляра Панченкова на стекло Мазок делают шлифовальным стеклом, поставив его под углом в 45° к предметному стеклу впереди капли. Подведя стекло к этой капле, ждут, пока кровь расплывется вдоль его ребра, затем быстрым легким движением проводят шлифовальное стекло вперед, не отрывая от предметного раньше, чем иссякнет вся капля. Нельзя сильно прижимать на стекло, т.к. при этом травмируются форменные элементы крови. Правильно сделанный мазок имеет желтоватый цвет (тонкий), не достигает краев стекла 1-1,5 см и заканчивается в виде следа («усов», «метелочки»). Мазки высушивают на воздухе и маркируют простым карандашом (пишут фамилию). Окрашивание сухих мазков производят после предварительной фиксации. Требования к мазку 1.Вся капля крови должна быть использована для мазка 2.Мазок должен занимать примерно 3\4 предметного стекла 3.Хорошо должен быть выражен край мазка 4.Мазок должен быть полупрозрачен и иметь желтоватый тон Фиксирующие жидкости: 1. Метиловый спирт (3—5 мин) (унифицированный) 2.Смесь Никифорова из равных частей абсолютного этилового спирта и эфира (30 мин). 3. Краситель-фиксатор Мая - Грюнвальда (3 мин)- (унифицированный)
Клиническое значение фиксирующих жидкостей: Фиксация предохраняет эритроциты от гемолиза и закрепляет мазок на стекле. Основные гематологические краски: метиленовый синий и его производное — азур I (метиленовый азуровый) и азур II (смесь равных частей азура I и метиленового синего), к кислым — водорастворимый желтый эозин Окраски мазков Реактивы для окраски мазков по Нохту. 1. Основной раствор азура II: 1 г краски растворяют в 1000 мл дистиллированной воды. Оставляют в посуде из темного стекла на 12—14 дней при комнатной температуре, после чего используют. 2. Основной раствор эозина калия: 1 г краски растворяют в 1000 мл дистиллированной воды. Оставляют в посуде из темного стекла при комнатной температуре на 12— 14 дней, затем используют. 3. Фосфатный буфер (смесь Вейзе) рН 7,4—7,5: смешивают 0,49 г калия фосфата однозамещенного безводного (КН2Р04) и 0,909 г натрия фосфата двузамещенного безводного (Na2HPO,t) и дистиллированной воды 1000 мл. 4. Рабочий раствор азур-эозина: перед употреблением смешивают 25 мл основного раствора азура II, 20 мл основного раствора эозина калия и 55 мл буферного раствора (пропорции красителей могут варьировать, их устанавливают опытным путем при приготовлении свежих партий основных растворов). Реактивы для окраски мазков по Паппенгейму. 1. Раствор эозин-метиленового синего по Маю — Грюнвальду. При отсутствии готового раствора красителя его можно приготовить, растворив 1 г сухого красителя в 1000 мл метилового спирта. Раствор готов к употреблению через 4 дня. 2. Рабочий раствор азур-эозина по Нохту. Специальное оборудование. Кювета для фиксации и окраски мазков со штативом-контейнером (при отсутствии используют эмалированные лотки с установленными для стекол «рельсами» из пары стеклянных палочек, соединенных резиновыми трубками). Фиксация мазков. Фиксатор мазков наливают либо в кювету, либо в широкогорлую посуду с притертой пробкой. Высушенные на воздухе мазки помещают в контейнер, который опускают в кювету с фиксатором (или кладут по одному в посуду) на 5—10 мин. Вынимают контейнер со стеклами из кюветы (или вынимают пинцетом стекла и устанавливают в штативе), оставляют на воздухе до полного высыхания.
Окраска по Нохту. Высохшие фиксированные мазки, не вынимая из контейнера, помещают в кювету с рабочим раствором краски на строго определенное время, подобранное для каждой партии красителя (от 20 до 45 мин). При отсутствии кюветы с контейнером стекла помещают горизонтально на «рельсы» (мазком кверху) и наливают высокий слой (3—4 мл на мазок) рабочего раствора краски. Вынимают контейнер со стеклами из кюветы с красителем и помещают его в кювету с водопроводной водой (при отсутствии кюветы краску со стекол смывают, не снимая их с «рельсов», водопроводной водой). Высушивают мазки на воздухе.
Окраска по Романовскому — Г и м з е Производится так же, как и по Нохту: в качестве красителя используют готовый раствор Романовского—Гимзы, который перед употреблением разводят из расчета 1 капля краски на 1 мл дистиллированной воды(1:10). Время окраски устанавливают опытным путем для каждой новой партии красителя (25—40 мин) = 30 мин
Комбинированная окраска Мая—Грюнвальда—Романовского—Гимзе по Паппенгему. На нефиксированный мазок наливают пипеткой готовый краситель — фиксатор Мая—Грюнвальда, представляющий собой раствор эозин-метиленового синего в метиленовом спирте, на 3 мин. Через 3 мин к покрывающей раствор краске добавляют равное количество дистиллированной воды и продолжают окрашивание еще 1 мин. После этого краску смывают и мазок высушивают на воздухе. Затем высушенный мазок докрашивают свежеприготовленным водным раствором краски Романовского в течение 8—15 мин.(=10 мин).
2.9.Лейкоцитарная формула
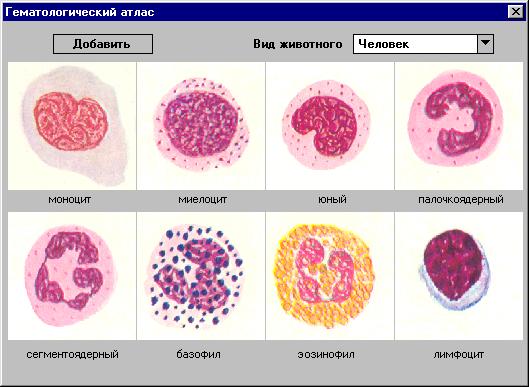
2.9.1 Методика подсчета лейкоцитарной формулы Количество лейкоцитов в сосудистом русле зависит от выраженности процессов их образования, скорости их выхода (мобилизации) из костного мозга и перемещения в ткани (в особенности в очаги повреждения), от степени захвата легкими и селезенкой. В силу этих и других причин содержание лейкоцитов в крови здорового человека подвержено определенным колебаниям: оно повышается к концу дня, при физической нагрузке, эмоциональном напряжении, резкой смене температуры окружающей среды. Следует иметь в виду и возможность перераспределения лейкоцитов в кровяном русле за счет их пристеночного накопления в сосудах с замедленным кровотоком. Увеличение их содержания наступает после приема пищи (пищеварительный лейкоцитоз). Даже положение руки в момент взятия крови из пальца может повлиять на результаты анализа. Самый многочисленный отряд лейкоцитов составляют гранулоциты, т.е. зернистые лейкоциты. Зернистыми они называются потому, что в их цитоплазме обнаруживается множество мелких зернышек. К зернистым лейкоцитам относят эозинофилы, т.е. лейкоциты, окрашивающиеся кислыми красителями (у здорового человека на их долю приходится (1 —5% от всего количества лейкоцитов), базофилы, окрашивающиеся основными красками (в норме их не более 1% от всего количества лейкоцитов), а также нейтрофилы, окрашивающиеся нейтральными красителями и составляющие большинство лейкоцитов. Последние различаются по степени своей зрелости и делятся на юные лейкоциты (0-1%), лейкоциты среднего возраста — палочкоядерные (1-6 %) и зрелые, или сегментоядерные, нейтрофилы (47—72%). Эозинофилы и базофилы служат «транспортерами» важного биогенного амина — гистамина, избыток которого вызывает аллергические реакции, проявляющиеся, в частности, в виде крапивницы и бронхиальной астмы. Другая разновидность лейкоцитов — агранулоциты, т.е. лейкоциты, лишенные мелких зернышек, гранул. К ним относятся моноциты, которые могут образовываться не только в костном мозге, но и в лимфатических узлах, элементах соединительной ткани. К агранулоцитам причисляют также лимфоциты, образующиеся преимущественно в лимфатических узлах. У практически здорового человека моноциты составляют 3—9%, лимфоциты — 19-37 от всего количества лейкоцитов. При резкой активации кроветворения возможен выход я кровь незрелых лейкоцитарных клеток (вплоть до бластных). Лейкоцитарная формула -это процентное соотношение различных видов лейкоцитов. В норме встречаются: нейтрофилы - палочкоядерные- 1-6 %. сегм.- 47-72 и т. д При патологических процессах в крови могут выявлять и предшественники палочкоядерных клеток: метамиелоцит. и миелобласты. Увеличение содержания нейтрофилов в крови характер, но для острых инфекционных заболеваний, интоксикация злокачественных новообразований, т.е. всех тех состоят которым свойственно внедрение в организм микробов, накопление в нем продуктов распада клеток, чужеродных веществ (известно, что нейтрофилы выполняют в организм фагоцитарную и бактерицидную функции). Оно особенно выражено при лейкозах. В крови больных лейкозами и страдающих так называемыми лейкемоидными реакциями обнаруживаются и предшественники обычных лейкоцитов — миелоциты, промиелоциты и миелобласты. Появление незрелых нейтрофилов в крови (большого количества палочкоядерных нейтрофилов, метамиелоцитов юных миелоцитов, промиелоцитов) носит название нейтрофильного сдвига влево. Его выраженность отражает тяжесть патологического процесса. При многих тяжелых инфекциях септических и гнойных процессах лейкоцитарная формула изменяется за счет увеличения количества палочкоядерных нейтрофилов, метамиелоцитов и миелоцитов. Такой ядерный сдвиг влево встречается, в частности, при ангинах, остром аппендиците, холецистите, тяжелых формах пневмоний, актив ном туберкулезе, абсцессе легкого, гнойном менингите, дифтерии, сепсисе. Значительное количество нейтрофилов с повышенной сегментированностью ядер характеризует нейтрофильный сдвиг вправо. Он наблюдается при лучевой болезни, некоторых других заболеваниях. Для дополнительной, углубленной оценки сдвига в лейкоцитарной формуле (влево, вправо) нередко прибегают к расчету индекса сдвига (ИС) в содержании нейтрофилов, различающихся структурой ядра. Под индексом сдвига принято понимать соотношение показателей: (миелоциты+метамиелоциты+палочкоядерные нейтрофилы)/сегментоядерные нейтрофилы. В норме ИС составляет 0,06. При лейкопенических реакциях уменьшается количеств нейтрофилов в крови. Такое наблюдается при гипо- и апластической анемии, лучевой болезни. Для этих состояний характерно угнетение продукции клеток костным мозгом, систематическом употреблении некоторых лекарственных препаратов: сульфаниламидов, амидопирина, снотворных и др. Изменения содержания отдельных элементов белой крови 1.Базофилы. Увеличение числа базофилов встречается при хроническом миелолейкозе, полицитемии, гемофилии, гемолитических анемиях, гипотиреозе, при введении сывороток. Уменьшение чиста базофилов мало известно, так как малое нормальное содержание (0,4%) затрудняет изучение таких состояний. 2.Эозинофилы. Увеличение — эозинофилия — содержания эозинофилов в крови свыше 5—6%. Эозинофилия связана с антигистаминной, антитоксической и фагоцитарными функциями эозинофилов. Эозинофилия встречается, как правило, при различных аллергических заболеваниях и синдромах: бронхиальной астме, крапивнице, отеке Квинке и др. В основе эозинофилии при заболеваниях лежит всасывание эозинофилами специфических аллергенов гистаминовой природы. Умеренная эозинофилия может наблюдаться при выздоровлении от инфекционных и воспалительных заболеваний («заря выздоровления»). Повышение эозинофилов до 10—35% наблюдается при пенициллинотерапии. Описывают случаи аутоимунной эозинофилии, достигающей иногда 60—70%, природа которых остается неизвестной. Эозинофилия наблюдается также при следующих болезнях крови: лимфогранулематозе и хроническом миелолейкозе (увеличение абсолютного количества эозинофилов при нормальном процентном соотношении — базофильно-эозинофильная ассоциация). Уменьшение — эозинопения или анэозинофилия — встречается при: острых инфекционных заболеваниях в разгаре болезни, при различных стрессовых ситуациях (инфаркт миокарда), синдроме Кушинга, при острых лейкозах (базофильно-эозинофильная диссоциация), В|2-фолиево-дефицитной анемии (до лечения). 3. Нейтрофилы. Увеличение — нейтрофилез — появляется при инфекционных или гнойно-воспалительных процессах, лейкозах (хроническом миелолейкозе и миелозе), лейкемоидных реакциях. При этом обычно возникает ядерный сдвиг нейтрофилов влево, т.е. повышается число незрелых нейтрофилов — палочкоядерных форм, юных и даже миелоцитов в периферической крови (незрелые нейтрофилы ставят в лейкоцитарной формуле слева). Обычно это сочетается с увеличением общего содержания лейкоцитов в крови и называется регенеративным сдвигом влево. Известен и сдвиг вправо — уменьшение количества палочкоядерных нейтрофилов и повышение содержания гиперсегментированных форм (при В12-фо-лиево-дефицитной анемии). Уменьшение количества нейтрофилов — нейтропения — обычно сочетается с уменьшением количества лейкоцитов и наблюдается при функциональном или органическом угнетении гранулоцитопоэза. Нейтропения встречается при вирусных инфекциях, брюшном тифе, бруцеллезе, малярии, тяжелом сепсисе, В|2-фолиево-дефицитной анемии, лекарственных лейкопениях, алейкилиях (апластическая анемия). В противоположность указанному регенеративному ядерному сдвигу нейтрофилов влево существует и дегенеративный сдвиг нейтрофилов влево. Он заключается в том, что увеличивается количество только палочкоядерных форм нейтрофилов (без юных), которые дегенеративные изменения (вакуолизация цитоплазмы, пикноз). При этом имеет место нейтропения и отсутствует лейкоцитоз. Дегенеративный сдвиг влево возникает при угнетении костного мозга (тиф, туберкулез) и свидетельствует о снижении защитных сил организма. 4Лимфоциты. Увеличение — относительный лимфоцитоз при всех лейкопениях, зависящих от нейтропении (брюшной тиф, грипп); абсолютный лимфоцитоз — часто наблюдается в период выздоровления от инфекционных заболеваний, а также при доброкачественном течении туберкулеза, сифилиса, коклюше, лимфолейкозах. Уменьшение — относительная лимфопения — при нейтрофильном лейкоцитозе (круг пневмония, инфаркт миокарда), миелолейкозе; абсолютная лимфопения встречается редко (лучевая болезнь). 5.Моноциты. Увеличение — относительный моноцитоз — возникает в тех же случаях, что и относительный лимфоцитоз (при нейтропениях); абсолютный моноцитоз возникает в период выздоровления от острых инфекционных заболеваний, при гельминтозах, хронической инфекции - туберкулезе, сифилисе, инфекционном мононуклеозе. Уменьшение моноцитопения — возникает при тяжелом сепсисе, относительная миело - и лимфолейкозах.
|
||||
|
Последнее изменение этой страницы: 2016-08-10; просмотров: 536; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.227.114.218 (0.013 с.) |