Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Места прижатия основных артерийСодержание книги Похожие статьи вашей тематики
Поиск на нашем сайте
Рисунок № 2 Артериальный пульс подразделяется на центральный и периферический. (схема № 3).
Схема № 3
Схема № 4
Обычно пульс исследуют на лучевой артерии (см. рис. № 3). Рисунок № 3
Техника исследования пульса на лучевой артерии: медицинский работник пальцами правой руки обхватывает кисть пациента чуть выше лучезапястного сустава, при этом большой (1) палец располагают на тыльной поверхности предплечья, а указательный, средний и безымянный (соответственно II, III и IV) пальцы нащупывают пульсирующую лучевую артерию и прижимают ее к шиловидному отростку лучевой кости. После чего в течение 1 минуты оценивают основные свойства пульса. В том случае, если пациент находится в терминальном состоянии (состояние между жизнью и смертью), в бессознательном состоянии, в состоянии тяжелой и крайне тяжелой степени тяжести пульс определяют на сонной артерии (т.е. на более крупных артериях), см.рис. № 4. Рисунок № 4
Сонная артерия
NB! Частой ошибкой студентов является исследование пульса большим пальцем, что делать не следует, так как это ведет к неверному (ошибочному) подсчету пульса. Это объясняется тем, что большой палец имеет свой собственный пульс, который при подсчете можно принять за пульс пациента.
Любой медицинский работник должен уметь определить основные свойства пульса. К ним относят: частоту, ритм, напряжение, наполнение и величину пульса. Частота пульса – это количество пульсовых волн в 1 минуту. Частота пульса в норме равна частоте сердечных сокращений (ЧСС). ЧСС у пациента определяют в состоянии полного физического и эмоционального покоя. Охарактеризовать ЧСС и частоту пульса можно следующим образом (см.схему № 4). NB! Из данной схемы видно, что в норме ЧСС (как и частота пульса) составляет от 60 до 80 ударов в 1 минуту. Однако, у женщин ЧСС может быть примерно на 10% выше чем у мужчин и составляет от 65 до 90 ударов в 1 минуту.
Хочется обратить внимание студентов и на следующий факт: ЧСС у взрослого человека увеличивается на 8-10 сердечных сокращений в минуту при повышении температуры тела на каждый градус свыше 37 оС (а у детей до 20 в минуту), а ЧДД увеличивается на 4 дыхания в минуту. Как мы уже упоминали выше, частота пульса в норме должна равняться частоте сердечных сокращений. Но при некоторых заболеваниях сердца, например при мерцательной аритмии, количество пульсовых волн при подсчете пульса оказывается меньше частоты сердечных сокращений. Например, при одновременном выслушивании тонов сердца с помощью фонендоскопа их количество составило 82, в том время как частота пульса оказалась равной 80 ударам в минуту. Получается, что 2 удара при подсчете пульса были «потеряны». Такое состояние, при котором существует разница между ЧСС и количеством пульсовых волн называется дефицитом пульса (в нашем примере это 2 удара). Ритм сердца определяют по интервалам между пульсовыми волнами (см. схему № 5). Схема № 5
Наполнение пульса характеризуется наполнением артерии кровью и зависит в первую очередь от величины сердечного выброса (т.е. от количества крови, которое выбрасывается во время систолы в артериальную систему. Кроме того наполнение пульса зависит и от общего количества циркулирующей крови в сосудистой системе. Различают пульс удовлетворительного и сниженного наполнения. (см. схему № 6).
Схема № 6.
Напряжение пульса определяют по той силе, с которой нужно прижать лучевую артерию, чтобы полностью прекратились ее пульсовые колебания. Напряжение пульса зависит от величины артериального давления. Различают пульс умеренного напряжения, удовлетворительного напряжения и напряженный пульс. (см. схему № 7)
Схема № 7
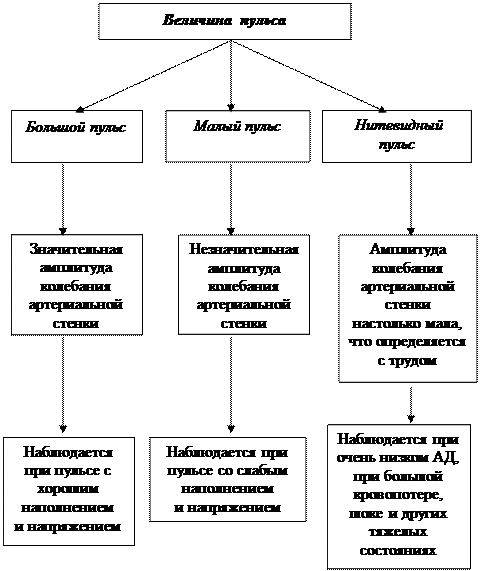
Величина пульса характеризуется амплитудой колебания артериальной стенки в момент прохождения пульсовой волны и зависит от напряжения и наполнения. Различают большой, малый и нитевидный пульс. (см. схему № 8).
Схема № 8
Все данные, полученные при исследовании пульса на лучевой артерии, записываются в историю болезни или в амбулаторную карту. Кроме того, данные исследования частоты пульса пациента, находящегося в стационаре отмечают еще и в температурном листе. В графе «П» (пульс) представлены значения частоты пульса от 60 до 160 ударов в минуту. (см. температурный лист). Цена деления по шкале пульса равна 2 удара. Она рассчитывается следующим образом: (70-60: 5 маленьких клеток = 2, а значит половина маленькой клетки = 1. Ежедневно в температурном листе отмечают пульс точками, которые соединяют линиями. Таким образом вырисовывается график. Точки, соответствующие показателям пульса обычно наносят красными чернилами на линии между буквами У(утро) и В(вечер). При необходимости в графе У и В. Из температурного листа мы видим запись измерений температуры за 7 дней (см.табл. № 2) в виде графика температурной кривой.
Таблица № 2
Таким образом, рассматривая график температурной кривой, мы наблюдаем снижение частоты пульса со 100 ударов в 1 минуту (тахисфигмия) до 74 ударов в 1 минуту (норма).
Наблюдение за дыханием ********************** При объективном обследовании пациента кроме пульса и давления необходимо исследовать такие параметры, как: - частота дыхательных движений (ЧДД) - ритм дыхания - глубина дыхания - тип дыхания. Оценивая ЧДД можно подсчитать циклы вдоха и выдоха несколькими способами: 1. Визуально (наблюдая за экскурсией грудной клетки или живота в зависимости от типа дыхания); 2. Положив руку на грудную клетку или живот пациента; 3. Выслушать дыхательные шумы вдоха или выдоха с помощью фонендоскопа. Выбрав один из способов подсчета ЧДД, необходимо помнить о том, что пациент не должен знать о цели исследования, так как в этом случае пациент произвольно меняет ЧДД, что приведет к получению недостоверных результатов. Обычно медицинский работник делает вид, что подсчитывает пульс, а сам в это время наблюдает за дыханием (1) или кладет свободную руку на грудь или живот, и ощущая дыхательные движения, подсчитывает их в течение 1 минуты (2). В состоянии покоя ЧДД у взрослого составляет 16-20 дыхтельных движений в 1 минуту, причем у женщин ЧДД на 2-4 дыхания больше, чем у мужчин. По ниже приведенной схеме № 9 видно, что ЧДД изменяется в зависимости от: - физической и эмоциональной нагрузки - общего состояния пациента (болен или здоров) - положения тела - состояния бодрствования. У новорожденных ЧДД составляет около 40 дыхательных движений в 1 минуту и с возрастом она постепенно уменьшается.
Схема № 9
Из схемы № 10 видно, что выделяют три типа дыхания: грудной, брюшной и смешанный.
Схема № 10
Одним из наиболее частых патологических симптомов при различных заболеваниях органов дыхания является одышка. Одышка (диспноэ) – это нарушение частоты, ритма и глубины дыхания, проявляющееся субъективными ощущениями стеснения дыхания и недостатка воздуха. Она может сопровождаться как резким учащением дыхания (тахипноэ), так и его урежением (брадипноэ), вплоть до полной остановки (апноэ). Из схемы № 11 видно, что одышка бывает физиологической и патологической. А в зависимости от того какая фаза дыхания затруднена различают инспираторную, экспираторную и смешанную одышку. Схема № 11
Патологическое нарушение ритма и глубины дыхания чаще наблюдается при заболеваниях головного мозга и его оболочек (кровоизлияние в мозг-инсульт, опухоль мозга, менингит), при тяжелых интоксикациях организма (уремическая и диабетическая комы). Выделяют следующие патологические типы дыхания: дыхание Чейна-Стонса, дыхание Биота (биотовское дыхание), дыхание Куссмауля (большое дыхание), дыхание Грокка (волнообразное дыхание). В схеме № 12 представлена характеристика вышеописанных типов дыхания. Схема № 12
Из схемы № 13 видно, что в зависимости от ритма дыхание может быть ритмичным и аритмичным, а в зависимости от глубины оно может быть поверхностным, нормальным и глубоким. Схема № 13
Обучающая задача В травматологическое отделение поступил мужчина 50 лет с диагнозом: закрытый перелом левого плеча в средней трети. Вечером 1.06.2011. он пожаловался постовой медсестре на сильную головную боль, мелькание мушек перед глазами, тошноту. После проведенной беседы с пациентом медсестра выяснила, что данные симптомы появились у пациента после ссоры с женой, которая приходила в больницу. Объективно: кожные покровы пациента гиперемированы, АД 150/110 мм рт.ст., Ps- 90 ударов в 1 минуту, ЧДД – 16 в 1 минуту, температура тела 36,6оС.
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-06-23; просмотров: 491; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 52.14.7.103 (0.009 с.) |