Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Клиническая классификация туберкулезаСодержание книги
Поиск на нашем сайте
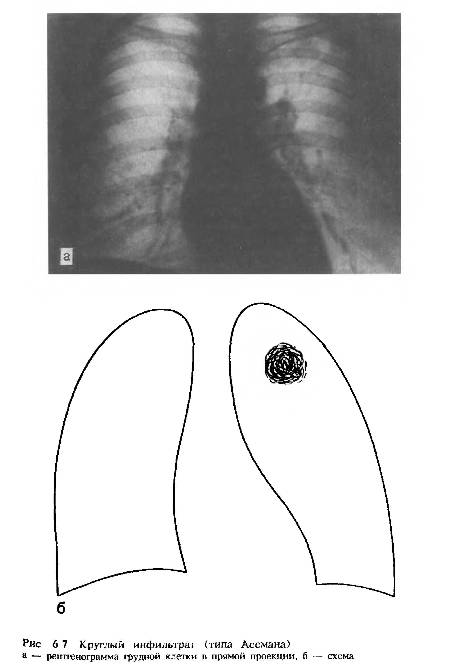
A. Основные клинические формы Группа I Туберкулезная интоксикация у детей и подростков Группа II. Туберкулез органов дыхания Первичный туберкулезный комплекс Туберкулез внутригрудных лимфатических узлов Милиарный туберкулез Диссеминированный туберкулез легких Очаговый туберкулез легких Инфильтративный туберкулез легких Казеозная пневмония Туберкулема легких Кавернозный туберкулез легких Фиброзно-кавернозный туберкулез легких Цирротический туберкулез легких Туберкулезный плеврит (в том числе эмпиема) Туберкулез верхних дыхательных путей, трахеи бронхов и др. Туберкулез органов дыхания, комбинированный с пылевыми профессиональными заболеваниями легких Группа III Туберкулез других органов и систем Туберкулез мозговых оболочек и центральной нервной системы Туберкулез кишечника, брюшины и брыжеечных лимфатических узлов Туберкулез костей и суставов Туберкулез мочевых, половых органов Туберкулез кожи и подкожной клетчатки Туберкулез периферических лимфатических узлов Туберкулез глаз Туберкулез прочих органов Б. Характеристика туберкулезного процесса Локализация и протяженность в легких по долям, а в других системах - по локализации поражения Фаза а) инфильтрация, распад, обсеменение б) рассасывание, уплотнение, рубцевание, обызвествление Бактериовыделение а) с выделением микобактерий туберкулеза (БК+) б) без выделения микобактерий туберкулеза (БК-) B. Осложнения Легочное кровотечение, спонтанный пневмоторакс, легочно-сердечная недостаточность, ателектаз, амилоидоз, почечная недостаточность, свищи бронхиальные, торакальные и др. Г. Остаточные изменения после излечения туберкулеза а) Органов дыхания Фиброзные, фиброзно-очаговые, буллезные изменения, кальцинаты в легких и лимфоузлах, плевропневмосклероз, цирроз, брохоэктазы, состояния после хирургического вмешательства и др. б) Других органов Рубцовые изменения в различных органах и их последствия, обызвествления, состояние после оперативных вмешательств. Классификация - едина для всех проявлений туберкулеза органов дыхания, а также других органов и систем. Очень большие споры на последнем съезде были по поводу туберкулезной интоксикации. История этого вопроса давняя. Термин «туберкулезная интоксикация» предложил выдающийся русский клиницист, педиатр и фтизиатр А. А. Кисель. Туберкулезная интоксикация характеризуется наличием клинических проявлений туберкулеза, выражающихся синдромом общей интоксикации, но при этом локальных проявлений туберкулеза обнаружить не удается. Морфологическим субстратом туберкулезной интоксикации чаще всего являются пораженные лимфатические узлы средостения. Если воспалительная реакция небольшая и лимфатические узлы значительно не увеличиваются, обнаружить их с помощью клинических и рентгенологических методов очень трудно. Во времена А. А. Киселя это было просто невозможно, потому что не существовало таких методов, которые могли выявить незначительно увеличенные внутригрудные лимфатические узлы и ограниченный воспалительный процесс в легком или других органах. Источником туберкулезной интоксикации могут быть очаги первичной туберкулезной инфекции в разных органах и тканях, в частности костях, миндалинах и др. Поэтому при настойчивом поиске морфологические изменения при туберкулезной интоксикации с помощью современных методов сейчас обнаружить можно, если не у всех больных, то у значительного числа. Однако далеко не во всех больницах, диспансерах можно применять все современные тонкие методы исследования, которые выявляют морфологические изменения, составляющие причину туберкулезной интоксикации, и не всегда это абсолютно необходимо, поскольку это доъольно точно отражает состояние после заражения туберкулезом. Данный диагноз можно ставить только детям и подросткам, т. е. лицам моложе 18 лет. Если больной старше, такой диагноз поставить нельзя, и необходимо выявить локальные изменения. Следующие клинические формы уже относятся ко II группе - туберкулеза органов дыхания. Первичный туберкулезный комплекс и туберкулез внутригрудных лимфатических узлов в основном относятся к первичному туберкулезу, но следует помнить, что первичный туберкулез может проявляться не только в виде этих двух клинических форм. В настоящее время первичный туберкулез с локальными проявлениями чаще характеризуется развитием туберкулеза внутригрудных лимфатических узлов, а первичный комплекс встречается гораздо реже. Для последнего характерны поражения как лимфатических узлов средостения, так и легочной ткани. Кроме этих двух признаков, при первичном комплексе часто бывают плеврит, эндобронхит, диссеминация. Но для того, чтобы поставить диагноз данной клинической формы, нужно доказать, что эти изменения туберкулезного генеза связаны с первичным заражением. Поэтому диагноз «первичный комплекс» ставится чаще подросткам, детям. Первичный комплекс может быть у человека молодого возраста, но уже гораздо реже. Бронхоаденит наблюдается в двух основных вариантах - опухолевидном и инфильтративном. Но практика последних лет показывает, что, кроме этих вариантов, описанных в прежние годы, сейчас существуют такие формы бронхоаденита, которые не укладываются ни в признаки опухолевидного бронхоаденита, ни в признаки инфильтративного бронхоаденита. Это минимальные поражения лимфатических узлов средостения, поражения, которые выявляются лишь с помощью специальных методов, в частности и бронхологических методов. Поэтому в настоящее время выделяют третий вариант бронхоаденита - бронхоаденит с минимальным увеличением лимфатических узлов. Это пока условное название, другой термин не предложен. При туберкулезе внутригрудных лимфатических узлов могут быть и другие изменения: очень часто поражаются бронхи, изменяются серозные оболочки, в частности плевра (особенно междолевая плевра), может быть диссеминация в легочную ткань и в другие органы. Однако главным признаком этой клинической формы является поражение лимфатических узлов средостения. Надо отметить, что такое поражение туберкулезного генеза бывает не только в результате свежего первичного заражения. Бронхоаденит может возникнуть в результате реактивации заживших очагов в лимфатических узлах средостения. Это бывает в основном у лиц пожилого возраста, встречается не очень часто. Следующая форма - диссеминированный туберкулез легких, ранее она называлась гематогенно-дессиминированной формой туберкулеза. Дело в том, что диссеминированный туберкулез может быть разного генеза. Дессеминация, действительно, чаще всего встречается при гематогенном распространении процесса, но в последнее время описаны лимфобронхогенные диссеминации с развитием очагов преимущественно в средних и нижних отделах легких. Эта диссеминация чаще связана с активным процессом в лимфатических узлах средостения. Если говорить о группе больных с гематогенной диссеминацией, то нужно подчеркнуть, что по клиническому течению гематогенно-диссеминированный туберкулез может быть острым (в том числе милиарным), подострым и хроническим. Сейчас чаще всего мы наблюдаем хроническое течение диссеминированного туберкулезного процесса гематогенного генеза. Для этой формы характерны не только поражения легких, но и частое развитие очагов в других органах и тканях: костях, коже, гортани и др. При диссеминированном туберкулезе гематогенного генеза требуется очень тщательное и всестороннее обследование больного из-за возможности развития экстраторакальных проявлений туберкулеза. Часто при этой форме поражаются серозные оболочки (плевра, брюшина, перикард). Следующая форма туберкулеза - очаговый туберкулез легких, он также характеризуется развитием очагов. Это ограниченный воспалительный процесс разного генеза. Различаются несколько вариантов очагового туберкулеза - и по генезу, и по клиническим проявлениям. Во-первых, очаговый туберкулез может возникать в результате эндогенной реактивации старых верхушечных очаговых отсевов. Во-вторых, он может возникать в результате суперинфекции, это также доказано. В-третьих, очаговый туберкулез легких может возникать в результате распространения инфекции из бронха или лимфатических узлов средостения лимфобронхогенным путем, и тогда очаговый процесс локализуется или в нижних, или в средних отделах легких, что необычно для туберкулеза. Далее, очаговый туберкулез в виде исключения может возникать гематогенным путем. Имеется поражение сустава или другая локализация процесса - и гематогенным путем может возникнуть ограниченный очаговый процесс. Чаще всего у таких больных мы ожидаем развития диссеминации, диссеминированного туберкулеза, но иногда возникает ограниченная диссеминация, и тогда мы ставим диагноз очагового туберкулеза легких. Пятый вариант - очаговый туберкулез легких может быть не началом туберкулеза, а исходом другой какой-то клинической формы. Очаговый туберкулез легких может образоваться в результате инволюции кавернозного процесса - на месте каверны может остаться очаг. Очаговый туберкулез может остаться после рассасывания диссеминации, на месте туберкулемы может остаться очаг. Значит, очаговый туберкулез легких может быть не только началом, но и исходом туберкулезного процесса. Поэтому очень важно не только поставить формальный диагноз «очаговый туберкулез легких», но и определить вариант этого туберкулеза. Инфильтративно-пневмонический туберкулез легких встречается также в виде различных вариантов: облаковидный инфильтрат, круглый инфильтрат, перисциссурит. Такой туберкулез требует очень раннего лечения, иначе может быстро образоваться каверна. Туберкулема - это клиническая форма туберкулеза - «появилась» недавно, описана Л. К. Богушем, М. М. Авербахом и другими авторами. Туберкулема - совершенно своеобразная клиническая форма туберкулеза. Раньше таких больных относили к группе лиц с инфильтративным туберкулезом, имеющих круглые инфильтраты. Но морфологические особенности и течение болезни совершенно иное: туберкулема течет торпидно, характеризуется хроническим течением. Годами это образование может не меняться, поэтому и появилась необходимость выделения данной формы в самостоятельную клиническую форму туберкулеза. Кавернозный туберкулез легких тоже появился в нашей классификации недавно. Кавернозный туберкулез - промежуточная переходная форма между фазой распада в той или иной клинической форме и фиброзно-кавернозным туберкулезом. Кавернозный туберкулез легких характеризуется тем, что на первый план у больного выступает каверна. Признаки той формы туберкулеза, которая привела к образованию каверны, уже уходят на второй план, их уже не видно или почти не видно, а доминирующую роль начинает играть каверна. Но эта каверна еще не привела к тем последствиям, которые возникают у больных фиброзно-кавернозным туберкулезом. Для последнего характерно наличие особой каверны, как правило, фиброзной. И самое главное для этой формы туберкулеза - наличие фиброза в окружающей ткани. Вот этим фиброзно-кавернозный туберкулез отличается от кавернозного туберкулеза. Он отличается и наличием в стенке каверны и в окружающей каверну легочной ткани фиброза, элементов эмфиземы, брохоэктазов. У таких больных со временем развиваются и различные осложнения. Следующая клиническая форма - цирротический туберкулез легких. Раньше он назывался циррозом легких, а сейчас диагноз цирротического туберкулеза ставят больным, у которых имеются не только цирротические изменения в легких, но и сохраняющиеся туберкулезные изменения в виде воспалительных фокусов, других морфологических образований и даже иногда в виде бронхоэктатической каверны. Диагноз «цирротический туберкулез» подчеркивает, что, во-первых, у больного имеется цирроз на почве туберкулеза, во-вторых, туберкулезный процесс сохраняет свою активность. Периодически возникают вспышки туберкулеза, это незакончившийся туберкулез, это продолжающийся активный туберкулез. Далее в классификации указан туберкулезный плеврит, в том числе и эмпиема, прежде эта форма называлась туберкулезом плевры. Наконец, выделен туберкулез верхних дыхательных путей, трахеи и бронхов как самостоятельная клиническая форма, не сопровождающаяся поражением легочной ткани. Это туберкулез или трахеи, или бронхов, или каких-то других отделов в области верхних дыхательных путей. Подчеркивается, что именно такая локализация туберкулеза является ведущей. Чаще всего туберкулез верхних дыхательных путей существует наряду с какой-то другой клинической формой - с кавернозным туберкулезом, брохоаденитом, первичным комплексом и др. Чаще у таких больных имеется невыявленный туберкулез внутригрудных лимфатических узлов. Эти изменения настолько незначительны, что выявить их трудно. Можно допустить поражение слизистой бронхов в результате эндогенного попадания микобактерий туберкулеза, но это бывает редко. Наконец, следующая форма - туберкулез органов дыхания, комбинированный с профессиональными заболеваниями легких. Итак, обращает на себя внимание многообразие клинических форм туберкулеза и вариантов каждой из них, это наглядно подтверждает тезис и о многообразии проявления туберкулеза. Следующий раздел классификации - характеристика туберкулезного процесса. Во-первых, туберкулезный процесс характеризуется по локализации (протяженности). Локализация туберкулезного процесса по долям, а при ограниченных процессах по сегментам дается в виде словесного описания. Далее указывается фаза процесса: I группа - инфильтрация, распад, обсеменение - характеризует активный, прогрессирующий туберкулез; II группа - рассасывание и уплотнение - затихающий туберкулез, а рубцевание и обызвествление свидетельствуют о наступившем заживлении. Наконец, бактериовыделение обозначается БК+, а невыделение - БК-. Для того чтобы написать, что у больного БК+, нужно обнаружить микобактерии туберкулеза и с помощью разных методов выявить источник бацилловыделения, т. е. сам туберкулезный процесс в каком-либо органе. Если обнаружены микобактерии и нет никаких клинико-рентгенологических проявлений туберкулеза, надо повторно исследовать материал. Если повторно выявляется бацилловыделение, тогда считается, что больной бактериовыделитель, и задача врача найти источник бактерий. Третья часть классификации - осложнения. Осложнения - это те проявления болезни, которые связаны или с самим туберкулезом, или с метатуберкулезными изменениями. Осложнениями могут быть кровотечение, спонтанный пневмоторакс, легочно-сердечная недостаточность, ателектаз, амилоидоз, почечная недостаточность, свищи бронхиальные, торакальные и другие, все прочие осложнения туберкулеза или осложнения, связанные с метатуберкулезными изменениями. Раньше этой части в нашей классификации не было. Это приводило к тому, что осложнения туберкулезного процесса далеко не всегда выносились в диагноз, поэтому в какой-то степени характеристика туберкулезного процесса обеднялась. Сейчас осложнения являются обязательной частью диагноза. Если есть осложнения, они должны быть вынесены в диагноз. И, наконец, последняя часть классификации - остаточные изменения излеченного туберкулеза. Все клинические формы, которые перечислены выше, характеризуют активный туберкулез, а вот то, что описано в этой части классификации, относится к лицам, у которых уже имеется излеченный туберкулез, и в настоящее время нет никаких признаков активной болезни. В прежние годы больные туберкулезом не очень часто выздоравливали, и даже тогда, когда наступал благоприятный исход, трудно было доказать излечение. В настоящее время излечение как исход туберкулезного процесса закономерно, и подавляющее большинство выявленных больных излечивается, поэтому появилась необходимость узаконить формулировки остаточных изменений после излеченного туберкулеза. В прошлом в таких случаях делали самые разнообразные заключения, которые не имели никакой общей основы и не были предусмотрены в классификации. Остаточные изменения могут быть охарактеризованы как наличие фиброзных, фиброзно-очаговых и буллезных изменений, кальцинатов в легких и лимфатических узлах, плевропневмосклероз, цирроз, бронхоэктаз, состояние после хирургического вмешательства. Излечение не всегда бывает стойким, у некоторых лиц развиваются рецидивы болезни. И вот эта категория пациентов с остаточными изменениями в какой-то степени является угрожаемой группой в плане реактивации туберкулеза. В настоящее время лица с остаточными изменениями туберкулезного ге-неза продолжают наблюдаться в противотуберкулезных диспансерах по VII группе диспансерного учета. Таким образом, классификация характеризует не только активный туберкулез, но и последствия излеченного туберкулеза для того, чтобы за такими людьми вести диспансерное наблюдение. При возникновении различных неблагоприятных ситуаций, таких заболеваний, как острая пневмония, грипп с осложнениями, язвенная болезнь желудка (в том числе потребовавшая резекции части желудка), риск реактивации повышается. Таким лицам показано не только диспансерное наблюдение, но и при неблагоприятных ситуациях химиопрофилактика. Естественно, классификация не отражает в полной мере многообразие туберкулеза, в том числе его патогенез: первичный, вторичный, связанный с заражением или реактивацией. Хотелось бы, чтобы классификация была в большей степени патогенетической, но пока еще не удалось найти подходящих формулировок. Для лечения больных ту-бекулезом очень важно, чтобы врач знал, впервые выявлен больной или он уже лечился ранее. В классификации это также не отражено. Если выставлен диагноз «очаговый туберкулез легких», неизвестно, больной впервые выявлен или уже наблюдался в течение 5-6 лет и лечился. Неизвестно, у больного рецидив или первое проявление болезни, или очередная вспышка при хроническом течении болезни. При выделении микобактерий туберкулеза очень важно знать, как обнаружены микобактерии - бактериоскопическим методом или посевом. В классификации это не отражается. Если обнаружены микобактерии и получен рост микобактерий, очень важно знать, какого типа микобактерии - человеческого, бычьего или птичьего. Очень важно знать, какова чувствительность этих микобактерий к химиопрепаратам. Классификация этого также не отражает. Иными словами, самая совершенная классификация по мере прогресса, по мере накопления новых сведений о том или ином заболевании постепенно устаревает, поэтому в классификацию все время вносят поправки и параллельно создают различные группировки с использованием различных признаков. Так, структура впервые выявленных лиц с наличием туберкулезных изменений выглядит следующим образом.
Признаков, содержащихся в классификации, оказалось недостаточно для построения достаточно подробной диспансерной группировки, которая удовлетворяла бы потребности и клиницистов, и патоморфологов, и эпидемиологов, организаторов здравоохранения и диспансерных врачей. Поэтому появились предложения увеличить число признаков, по которым строится классификация, и больше всего на этом настаивали диспансерные врачи. По мере накопления опыта диспансерной работы стало ясно, что в плане диспансерного наблюдения больных нужно также разделять на определенные группы. Но эти группы формируются на основании уже не клинических, а эпидемиологических признаков - признаков, которые важны для проведения именно диспансерного наблюдения. В связи с этим были сделаны попытки как-то приспособить клиническую классификацию туберкулеза к ее использованию в диспансерной практике, для диспансерного наблюдения за больными. Все эти попытки будут безуспешными, пока не удастся создать единую классификацию туберкулеза, которая может использоваться и в клинике, и в диспансерной практике. В настоящее время в нашей стране и за рубежом существует по две классификации: классификация клиническая, которая используется в клинической практике для формулировки диагноза, и классификация для диспансерного наблюдения - диспансерная и классификация статистическая, т. е. классификация, которая группирует больных туберкулезом для медицинской статистики. Международная классификация болезней - классификация статистическая, которой пользуются только для целей медицинской статистики. В международной классификации каждой болезни присвоен номер. И диагноз звучит только как номер. Международная классификация болезней шифрует все заболевания, присваивает каждому заболеванию свой номер, разновидности того или иного заболевания присваивается дополнительный номер, который указывается после номера данного заболевания. Эта классификация используется в основном для регистрации заболевания и причин смерти. В клинической практике она не применяется. Более того, даже для диспансерного наблюдения эта классификация непригодна. Поэтому, кроме этой международной статистической классификации болезней и клинической классификации, применительно к туберкулезу существует так называемая диспансерная группировка. Это тоже классификация больных туберкулезом и групп риска, она изложена в разделе, посвященном диспансерным методам работы. К наиболее частым осложнениям туберкулеза легких относят легочное кровотечение, туберкулезный плеврит, туберкулезную пневмонию, милиарный туберкулез (распространение туберкулезной инфекции на другие органы и системы), развитие легочного декомпенсированного сердца. Легочное кровотечение может иметь вид кровохарканья, когда поражены мелкие кровеносные сосуды и бывает только примесь крови в мокроте. При нарушении целости более крупных сосудов легочное кровотечение становится обильным; кровь откашливается и выплевывается больным в виде алых или темных сгустков. Продолжительное легочное кровотечение без своевременной помощи может привести к резкому ослаблению организма, острой анемии и в особо тяжелых случаях — смерти больного. Туберкулезный плеврит нередко является клиническим проявлением диссеминированного туберкулеза легких, но чаще начинается с клинических проявлений фибринозного (сухого) плеврита. При появлении и увеличении количества экссудата общее состояние больного значительно ухудшается. Серозная жидкость, скопившаяся в плевральной полости, сдавливает легкое, что приводит к затруднению дыхания и кровообращения. Жидкость в плевральной полости, поднявшаяся до уровня верхних ребер, служит показанием к экстренному вмешательству — откачиванию посредством плевральной пункции. При туберкулезе легких может развиться так называемая казеозная, или творожистая, пневмония. Она может поражать большие участки легочной ткани (целую долю). Состояние больного быстро ухудшается, температура тела поднимается до высоких цифр и вскоре лихорадка становится гектической. Больного беспокоят кашель с выделением ржавой мокроты, сильная потливость. При перкуссии легких отмечается укорочение перкуторного звука, а при аускультации — ослабленное дыхание и влажные хрипы. При рентгенологическом исследовании — затемнение доли легкого (или меньшего участка) с очагами просветления. В крови определяется увеличение СОЭ. Наиболее тяжелым осложнением туберкулеза легких является распространение туберкулезной инфекции на другие органы и системы. При милиарном туберкулезе бывает поражение оболочек мозга, так называемая менингеальная форма. В этих случаях наблюдаются сильные головные боли, нарушение сознания, высокая температура тела, замедление пульса, параличи; при исследовании цереброспинальной жидкости обнаруживают микобактерий туберкулеза. При длительном хроническом туберкулезном процессе в легких развивается пневмосклероз, эмфизема, как следствие этого — легочное декомпенсированное сердце. С прогрессированием процесса увеличивается одышка, развивается цианоз кожных покровов и слизистых оболочек, появляются отеки, увеличивается печень, возникает асцит. Лечение. Современное лечение туберкулеза легких проводится на фоне лечебно-охранительного режима, рациональной диеты, аэротерапии, лечебной физкультуры и закаливания. При выраженной декомпенсации, интоксикации, высокой температуре тела показан постельный режим; относительный покой назначается в период субкомпенсации при затихании процесса; тренирующий режим рекомендуется в тех случаях, когда выздоравливающий с компенсированным процессом постепенно переходит к труду. В основе диетотерапии при туберкулезе лежит увеличение количества полноценных белков животного происхождения, сливочного и растительного масла, молока, витаминов (свежие овощи) и т. д. Питание больного зависит от его индивидуальных особенностей. Диета строится дифференцированно в соответствии с интенсивностью процесса и осложнениями со стороны других органов и систем. Ребенок, родившийся у женщины, больной туберкулезом, должен получать искусственное вскармливание. При туберкулезе проводят лечение кумысом — кисломолочный напиток, изготовленный из кобыльего молока. Особенно хороший эффект дает кумысолечение в условиях степного климата Киргизии, Башкирии, Казахстана. Больные выпивают до 2 л кумыса в день. Санаторно-курортное лечение показано больным с компенсированными и субкомпенсированными формами туберкулеза. ОСЛОЖНЕНИЯ ТУБЕРКУЛЕЗА
|
||||
|
Последнее изменение этой страницы: 2016-04-21; просмотров: 377; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 13.58.61.176 (0.013 с.) |