Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Особенности сердечно легочной реанимации у детейСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
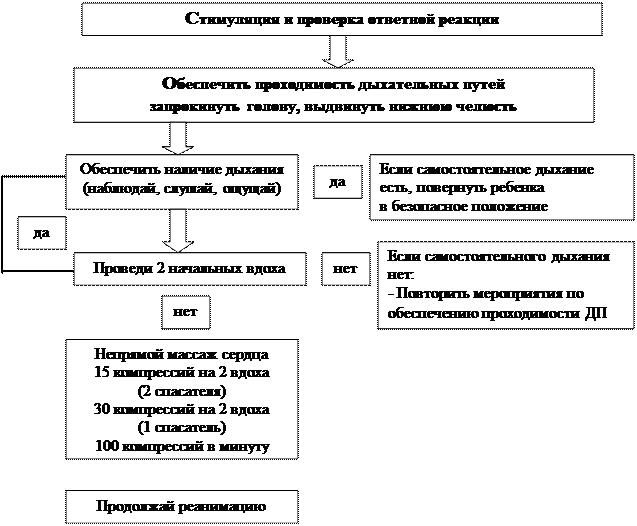
Особенности сердечно-легочной реанимации у детей разных возрастов, в общих чертах сходны с таковой у взрослых, но при проведении мероприятий по поддержанию жизни у детей (ABC) особое внимание уделяется пунктам А и В. Если реанимация взрослых основана на факте первичности сердечной недостаточности, то у ребенка остановка сердца – это финал процесса постепенного угасания физиологических функций организма, инициированного, как правило, дыхательной недостаточностью. Первичная остановка сердца очень редка, желудочковая фибрилляция и тахикардия являются ее причинами менее чем в 15% случаев. Многие дети имеют относительно длинную фазу «предостановки», что и определяет необходимость ранней диагностики данной фазы. Реанимация у детей слагается из двух этапов, которые представлены в виде следующей схемы-алгоритма.
Восстановление проходимости дыхательных путей (ДП) у пациентов с потерей сознания направлено на уменьшение обструкции, частой причиной которой является западение языка. Если тонус мышц нижней челюсти достаточный, то запрокидывание головы вызовет движение нижней челюсти вперед и откроет дыхательные пути (рис.).
Рис. Запрокидывание головы ребенка
При отсутствии достаточного тонуса, запрокидывание головы нужно сочетать с выдвижением вперед нижней челюсти (рис.).
Рис. Вариант выдвигания нижней челюсти у ребенка
У детей грудного возраста существуют особенности выполнения этих манипуляций: – не следует чрезмерно запрокидывать голову ребенка; – не следует сжимать мягкие ткани подбородка, так как это может вызвать обструкцию дыхательных путей. После освобождения дыхательных путей необходимо проверить, насколько эффективно дышит пациент: нужно присматриваться, прислушиваться, наблюдать за движениями его грудной клетки и живота. Часто восстановления проходимости дыхательных путей и ее поддержания бывает достаточно для того, чтобы пациент в последующем дышал эффективно. Особенность проведения искусственной вентиляции легких у детей раннего возраста определяется тем, что маленький диаметр дыхательных путей ребенка обеспечивает большое сопротивление потоку вдыхаемого воздуха. Для минимизации повышения давления в воздухоносных путях и предупреждения перерастяжения желудка вдохи должны быть медленными, а частота дыхательных циклов определяется возрастом (табл. 1).
Таб. Искусственная вентиляция легких: начальные и последующие этапы её проведения
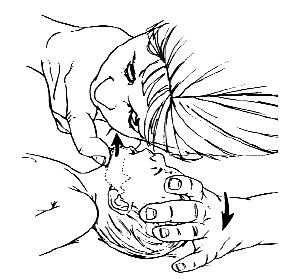
У детей до года, оказывающий помощь, своим ртом плотно и герметично захватывает нос и рот ребенка (рис.)
Рис. Искусственное дыхание методом «рот в рот» у детей раннего возраста
При проведении искусственного дыхания детям грудного возраста воздух вдувают через нос и рот одновременно, ограничиваясь тем объёмом, который необходим для поднятия грудной клетки ребенка. Более целесообразно, при возможности, использовать специальные детские мешки «AMBU». В детской практике остановка сердца обычно вторична по отношению к обструкции дыхательных путей, которую чаще всего вызывают инородное тело, инфекция или аллергический процесс, приводящие к отеку дыхательных путей. Очень важна дифференциальная диагностика между обструкцией дыхательных путей, вызванной инородным телом, и инфекцией. На фоне инфекции действия по удалению инородного тела опасны, так как могут привести к ненужной задержке в транспортировке и лечении пациента. У пациентов без цианоза, с адекватной вентиляцией следует стимулировать кашель, нецелесообразно использовать искусственное дыхание. Методика устранения обструкции дыхательных путей, вызванной инородным телом, зависит от возраста ребенка. Очистку пальцем верхних дыхательных путей вслепую у детей не рекомендуют использовать, так как в этот момент можно протолкнуть инородное тело глубже. Если инородное тело видно, его можно удалить, используя зажим. Надавливание на живот не рекомендуют применять у детей до года, поскольку при этом существует угроза повреждения органов брюшной полости, особенно печени. Ребенку в этом возрасте можно оказать помощь, удерживая его на руке в позиции «всадника» с головой, опущенной ниже туловища (рис.).
Рис. Освобождение верхних дыхательных путей у детей до года.
Голову ребенка поддерживают рукой вокруг нижней челюсти и грудной клетки. По спине между лопатками быстро наносят четыре удара проксимальной частью ладони. Затем ребенка укладывают на спину так, чтобы голова пострадавшего была ниже туловища в течение всего приема и выполняют четыре надавливания на грудную клетку. Если ребенок слишком крупный, чтобы поместить его на предплечье, его помещают на бедре так, чтобы голова находилась ниже туловища. После очистки дыхательных путей и восстановления их свободной проходимости при отсутствии спонтанного дыхания начинают искусственную вентиляцию легких. У детей старшего возраста или взрослых при обструкции дыхательных путей инородным телом рекомендуют использовать прием Хеймлиха – серию поддиафрагмальных надавливаний (рис)
Рис. Прием Хеймлиха
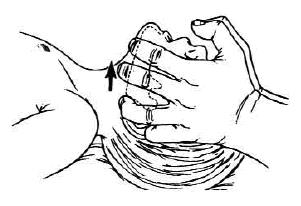
Как только дыхательные пути освобождены и выполнено два пробных дыхательных движения, необходимо установить, была ли у ребенка только остановка дыхания или одновременно была и остановка сердца – определяют пульс на крупных артериях. Контроль пульса у детей до года на сонной артерии не оценивается, так как. короткая и широкая шея младенца делает затруднительным быстрый поиск сонной артерии. Пульс у детей до года следует определять на плечевой артерии, прижимая её по внутренней поверхности плеча в средней его части к плечевой кости (рис).
Рис. Определение пульса у детей до года.
Когда у ребенка определяется пульс, но нет эффективной вентиляции, проводится только искусственное дыхание. Отсутствие пульса является показанием к проведению искусственного кровообращения с помощью закрытого массажа сердца. Закрытый массаж сердца никогда не должен выполняться без искусственной вентиляции легких. Так как сердце у маленьких детей расположено несколько выше, чем у взрослых. Точка компрессии находится под линией, соединяющей соски ребенка. Рекомендуемая область сдавления грудной клетки у новорожденных и грудных детей – на ширину пальца ниже пересечения межсосковой линии и грудины. Закрытый массаж сердца детям до года проводят двумя пальцами, продавливая грудину на 1,5-2 см. У детей после года - на 3 см. У детей до года используют две методики выполнения закрытого массажа сердца: надавливание двух или трех пальцев на грудь и охватывание грудной клетки ребенка с надавливанием грудь больших пальцев.
Рис. Техника выполнения закрытого массажа сердца у детей до года надавливанием на грудь двух-трех пальцев. Охватывание грудной клетки ребенка с формированием ригидной поверхности из четырех пальцев на спине и использование больших пальцев для выполнения компрессий. Для этого спасатель укладывает ребенка на спину головой к себе, охватывает ребенка так, чтобы большие пальцы обеих рук располагались на передней поверхности грудной клетки, а концы их - на нижней трети грудины, остальные пальцы подкладывает под спину. Детям в возрасте старше 1 года и до 7 лет массаж сердца производят, стоя сбоку, основанием одной кисти, а более старшим - обеими кистями (как взрослым). Прекардиальные удары детям не производят! Амплитуда компрессий грудной клетки у детей составляет примерно 1/3-1/2 от ее переднезаднего размера (табл.).
Табл. возрастные параметры проведения закрытого массажа сердца
После стабилизации жизненно-важных функций переходим к вторичному осмотру.
|
|||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-08; просмотров: 1408; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.14.244.41 (0.007 с.) |