Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
пищевых отравлений и гельминтозов ⇐ ПредыдущаяСтр 8 из 8
План: 5.1. Профилактика острых кишечных инфекций 5.1.2. Характеристика острых кишечных инфекций 5.1.3. Общие принципы профилактики острых кишечных инфекций 5.2. Профилактика пищевых отравлений 5.2.1. Классификация пищевых отравлений 5.2.2. Микробные пищевые отравления 5.2.3. Немикробные пищевые отравления 5.2.3.1. Отравления продуктами, ядовитыми по своей природе. 5.2.3.2. Отравления продуктами, ядовитыми при определенных условиях. 5.2.3.3. Пищевые отравления, вызванные примесями химических веществ. 5.3. Зоонозные инфекции и их профилактика 5.4. Гельминтозы и их профилактика
5.1. Профилактика острых кишечных инфекций Эпидемии инфекционных болезней были распространены во все времена и приводили к гибели миллионов людей. Так, в XIV в. от чумы погибло более 50 млн чел. В результате этой эпидемии вымерла треть населения Европы. Огромный урон населению многих стран наносили эпидемии оспы, сыпного тифа, холеры, пандемии гриппа и других инфекций. Только в XVI в. итальянский ученый Д.Фрака-сторо сформулировал теорию о контагиозном (заразном) характере этих заболеваний. С тех пор были достигнуты большие успехи в борьбе с различными заболеваниями. Исчезла натуральная оспа, в развитых странах нет случаев заболевания полиомиелитом, значительно снизилась заболеваемость малярией, холерой, сыпным и брюшным тифами, другими инфекциями. Но и в настоящее время человечество встречается с опасностью массового распространения тех или иных инфекций — гриппа, кишечных инфекций, инфекционного гепатита и др. В общей структуре заболеваний человека на инфекционные болезни приходится 20...40%. Инфекционные болезни — это обширная группа заболеваний человека, вызываемых патогенными (болезнетворными) микроорганизмами и простейшими. Инфекцией называют внедрение и размножение микроорганизмов в макроорганизме с последующим развитием сложного комплекса их взаимодействия — от носительства возбудителей до выраженной болезни. Для инфекционных болезней характерны следующие отличия от других болезней человека: • наличие живого специфичного возбудителя как этиологического (причинного) агента заболевания; • возможность передачи возбудителя заболевания тем или иным путем от больного организма здоровому;
• цикличность течения заболевания (инкубационный период, период предвестников болезни, период основных проявлений и период выздоровления); • формирование иммунитета. Формы взаимодействия патогенного микроорганизма с организмом человека могут быть различными и зависят от условий заражения, свойств возбудителя и особенностей организма. Различают острые, хронические формы и носительство инфекции. Особую форму взаимодействия вирусов и организма человека представляют так называемые медленные инфекции — СПИД, губчатый энцефалит («бешенство коров») и др. Для распространения инфекций, т.е. возникновения и течения эпидемического процесса необходимо взаимодействие трех факторов: источника возбудителя инфекции, механизма передачи инфекции и восприимчивого организма. Источник инфекции — это живой организм, который является местом пребывания и размножения возбудителей. Если источник инфекции — человек, то заболевание относится к антропонозным. Больной человек может выделять патогенные микроорганизмы в большом количестве, поэтому представляет особую опасность. Источником инфекции может быть не только больной человек, но и так называемый бактерионоситель. При некоторых инфекционных заболеваниях — брюшном тифе, дизентерии, холере, дифтерии, менингите и других — переболевшие люди после выздоровления продолжают выделять возбудитель, т.е. остаются носителями. Известны случаи носительства и у здоровых, не болевших данным инфекционным заболеванием людей. При зоонозных инфекциях источником заболевания является больное животное, а далее от заболевшего человека инфекция, как правило, не распространяется. Возбудители зоонозов могут инфицировать человека различными путями. Механизм передачи возбудителей антропонозных инфекций зависит от их локализации в организме больного человека. По способу проникновения возбудителей в организм человека различают следующие механизмы передачи инфекции: • фекально-оральный — при локализации возбудителя в желудочно-кишечном тракте (кишечные инфекции);
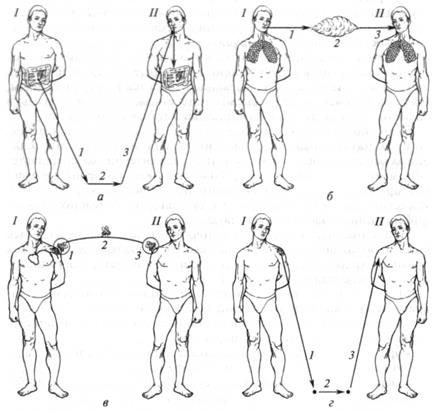
• аэрогенный (воздушно-капельный) — при локализации возбудителя в дыхательных путях (инфекции дыхательных путей); • парентеральный (трансмиссивный) — при локализации возбудителя в крови (трансмиссивные инфекции); • контактный — передача возбудителя осуществляется через кожу и наружные слизистые оболочки (кожные инфекции и другие инфекции наружных покровов). Восприимчивый организм — это организм, характеризующийся отсутствием иммунитета (видового и приобретенного) к данному возбудителю и низким уровнем неспецифической зашиты организма, что приводит к развитию инфекционного процесса. Таким образом, можно выделить в механизме передачи инфекции следующие этапы: выделение возбудителя из организма, пребывание его во внешней среде, внедрение в новый организм. Схемы передачи инфекции с помощью различных механизмов представлены на рисунке 6. Профилактику инфекционных заболеваний в соответствии с законодательством необходимо осуществлять на всех предприятиях, обслуживающих население.
Рис. 6. Схема механизмов передачи инфекций (по Л. В. Громашевскому): а - фекально-оральный; б - воздушно-капельный; в - трансмиссивный; г - контактный: I- источник инфекции, II- восприимчивый (заражающийся) организм; 1 - выделение возбудителя; 2 - пребывание возбудителя во внешней среде; 3 - внедрение возбудителя в новый организм
Из всех инфекционных заболеваний с пищей могут передаваться острые кишечные инфекции и как особая группа — зоонозные инфекции. На предприятиях общественного питания особое внимание отводят выполнению профилактических мероприятий по предупреждению вспышек острых кишечных инфекций.
5.1.2. Характеристика острых кишечных инфекций К острым кишечным инфекциям относится брюшной тиф, napa-тифы А и В, сальмонеллез, дизентерия, холера, вирусные гепатиты А и Е и др. Кишечные инфекции характеризуются следующими основными признаками: • фекально-оральный механизм заражения, т.е. попадание возбудителя в организм происходит через рот, а возбудитель локализуется в кишечнике; • в распространении инфекции преобладают пищевой, водный и контактно-бытовой пути передачи; • в клинической картине болезни преобладают явления поражения органов желудочно-кишечного тракта; • осенне-летняя сезонность. Источниками острых кишечных инфекций являются в основном больные люди и бактерионосители. Заражение может происходить при контакте с больным (бактерионосителем), при употреблении инфицированных пищевых продуктов или воды. Кишечные инфекции называют «болезнями грязных рук», так как возбудители инфекций с немытых рук больного (бактерионосителя) попадают на продукты, посуду, различные предметы и руки других людей, что приводит к распространению инфекции. Переносят возбудителей кишечных инфекций мухи, тараканы и грызуны. Источниками сальмонеллеза могут быть не только люди, но и больные животные и птицы. Причиной сальмонеллеза чаще всего является продукция, полученная от больных сельскохозяйственных животных и птицы - носителей сальмонелл. Возбудители кишечных инфекций устойчивы к различным воздействиям и длительно сохраняются во внешней среде: в водопроводной воде - до 3 мес, на овощах и фруктах - от 5 дней до 14 нед. Пищевые продукты, особенно молочные и мясные, а также кулинарные изделия и холодные блюда являются наиболее благоприятной средой для размножения возбудителей кишечных инфекций. В них микробы, прежде всего, сальмонеллы и дизентерийная палочка Зонне могут довольно быстро размножаться, особенно при температуре 20...40ºС.
Брюшной тиф, паратифы А и В. Заболеваемость брюшным тифом и паратифами в настоящее время невысока. Возбудитель брюшного тифа (Salmonella typhi) и возбудители па-ратифов (Salmonella paratyphi А и В) — это подвижные палочки из рода Salmonella семейства кишечных бактерий. Палочки устойчивы во внешней среде: в воде и почве сохраняются от нескольких дней до 5 мес. При нагревании они быстро погибают: при температуре 60 "С — за 30 мин. 100 °С — мгновенно. Источником инфекции является только человек — больной или бактерионоситель. В разгар болезни возбудители выделяются с испражнениями, мочой и слюной. Массовые вспышки заболеваний связаны с употреблением воды из загрязненных сточными водами источников. Пищевые вспышки обусловлены способностью возбудителей брюшного тифа и парати-фов длительно сохраняться и размножаться в молочных продуктах, мясных рубленых изделиях и других пищевых продуктах. Инфекционный процесс при брюшном тифе и паратифах характеризуется поражением лимфатического аппарата кишечника, циркуляцией возбудителей в крови, увеличением печени и селезенки, сыпью в виде розеол (розовато-красных округлых пятен). Инкубационный период при брюшном тифе может продолжаться от 7 до 25 и даже 56 дней, но чаще составляет 9... 14 дней. При паратифах инкубационный период продолжается от 2 до 14 дней. Брюшной тиф может протекать тяжело с высокой (39...40 °С) температурой и явлениями интоксикации. Часто развивается характерное тифозное состояние с резкой слабостью и нарушением сознания. Сыпь появляется на 8... 10-й день. В тяжелых случаях и в результате осложнений заболевание может привести к смертельному исходу. В последние десятилетия чаще наблюдаются легкие формы течения болезни. В 5... 15 % случаев после выздоровления наблюдается бактерионосительство, которое продолжается около 3 мес. После заболевания брюшным тифом довольно часто возникает хроническое бактерионосительство, когда возбудители выделяются из организма человека в течение многих десятилетий. Паратифы А и В по эпидемиологии и клинической картине сходны с брюшным тифом, но протекают без тяжелой интоксикации и прогноз более благоприятный. Начальные симптомы паратифов могут быть сходны с симптомами острых респираторных заболеваний (ОРЗ). Отмечается частый стул, на 4...7-й день болезни появляется сыпь.
Все переболевшие работники общественного питания и пищевых производств подлежат диспансерному наблюдению в течение одного месяца и двукратному бактериологическому обследованию. Сальмонеллез. Данное заболевание вызывают бактерии рода Salmonella, широко распространенные в природе. В настоящее время количество выявленных представителей этого рода составляет около 2 тыс. Более 100 типов сальмонелл патогенны для человека. В настоящее время заболеваемость сальмонеллезом имеет тенденцию к росту. Такая закономерность отмечается во всех развитых странах, что связано, по-видимому, с высоким уровнем потребления продуктов животноводства. Сальмонеллы являются возбудителями заболеваний у крупного и мелкого рогатого скота, свиней, домашней птицы и др. Наиболее распространены сальмонеллы мышиного тифа (S. typhimurium), холеры свиней (S. choleraesuis), энтерита (S. enteritidis) и др. Сальмонеллы устойчивы во внешней среде, длительное время сохраняют жизнеспособность при замораживании даже ниже -48 °С. В воде водоемов они выживают до 120 дней, в водопроводной и сточной воде — в течение многих месяцев. В пищевых продуктах сальмонеллы могут оставаться жизнеспособными в течение многих дней и месяцев: в яйцах и сырах — 1 год; в молоке и молочных продуктах — 1,5...6 мес; в мясе и колбасе 2...6 мес. В мясных, рыбных, молочных продуктах сальмонеллы хорошо размножаются, не изменяя при этом их органолептические свойства. Инфицирующая доза составляет примерно 106... 107 микробных клеток в одном грамме продукта. Оптимальная температура для размножения сальмонелл — 30... 37 °С, при температуре ниже 5 °С рост сальмонелл полностью прекращается. Большие концентрации соли, сахара и кислот подавляют рост сальмонелл, но маринование мяса не предотвращает возникновение заболевания. При нагревании до 60 °С сальмонеллы погибают спустя 1 ч, при 70ºС — через 30 мин, при 80°С — через 10 мин, 85...90°С — через 5 мин, при кипячении — мгновенно. Источниками инфекции являются сельскохозяйственный скот и птица, особенно водоплавающая, кошки, собаки, грызуны, дикие птицы и др. Носительство сальмонелл у различных групп этих животных и птиц колеблется от 6 до 80 % особей. На пищевых производствах и предприятиях общественного питания особую опасность представляют больные или бактерионосители, т.е. люди, переболевшие сальмонеллезом. Хроническое носительство формируется у 2,5... 5 % переболевших людей. Основной путь передачи сальмонеллеза — пищевой. В последние годы основной причиной возникновения сальмонеллеза являются яйца, яичные продукты (сухой яичный порошок, майонез и др.) и мясо птицы. Яйцо может быть заражено как интраовариально — внутри (желток), так и экстраовариально, когда сальмонеллы находятся на скорлупе. Особенно опасными могут быть загрязненные яйца или яйца с «насечками» и «бой». При длительном хранении сальмонеллы проникают с поверхности в желток яйца, где при благоприятной температуре быстро размножаются. В белке яйца сальмонелл обычно нет, так как лизоцим, содержащийся в белке, подавляет их ростВодоплавающая птица во взрослом состоянии не болеет сальмо-неллезом, но очень часто является носителем сальмонелл. Поэтому использование непотрошеной птицы, утиных и гусиных яиц представляет реальную эпидемиологическую угрозу.
Частой причиной заболеваний сальмонеллезом является употребление зараженного мяса и мясных продуктов. Мясо может быть инфицировано при жизни животного в результате заболевания сальмонеллезом или при ослаблении, травме животного, когда сальмонеллы из кишечника проникают во внутренние органы и мышечную ткань. Заражение мяса возможно в процессе убоя из-за неправильного или задержанного удаления кишечника, а также при последующей разделке туши и обработке мяса. Мясо вынужденно забитых животных наиболее часто является причиной заболеваний сальмонеллезом. Инфицирование мяса происходит также при нарушениях технологии производства мясных изделий, при заносе сальмонелл грязными руками, с сырой водой, а также мухами и грызунами. Нередко наблюдается инфицирование продукции, уже прошедшей тепловую обработку, за счет ее контакта с сырьем, загрязненным инвентарем или оборудованием. Интенсивность обсеменения резко возрастает при измельчении мяса и приготовлении фарша за счет распространения микроорганизмов по всей массе продукта. Причиной вспышки сальмонеллеза могут быть рубленые изделия из мяса, паштет из печени и другие изделия из субпродуктов, ливерные и кровяные колбасы, студень и т.п. Реже сальмонеллез может быть вызван молочными, рыбными или другими продуктами. Инкубационный период при сальмонеллезе колеблется от 6 ч до 2...3 сут, чаще в пределах 12...24 ч. Заболевание может протекать в различных формах и с разной тяжестью течения. Характерными симптомами являются повышение температуры до 38... 39 °С, боли в животе, ломота, слабость, тошнота, рвота, частый стул. Возникают различные осложнения. На предприятиях общественного питания для профилактики саль-монеллезов следует соблюдать следующие санитарные правила: • не принимать мясо без клейма, а всю сельскохозяйственную продукцию животного происхождения — без ветеринарного свидетельства; • не принимать яйца водоплавающей птицы и непотрошеную птицу (кроме дичи); • не допускать к работе работников, болеющих сальмонеллезом или являющихся бактерионосителями; использовать для технологических целей, мытья посуды, инвентаря воду только питьевого качества. • вести целенаправленную борьбу с грызунами как возможными источниками обсеменения продуктов, а также борьбу с мухами — переносчиками возбудителей; • строго соблюдать правила санитарного режима предприятия и личной гигиены персонала; • соблюдать правила обработки сырья с использованием холода на всех этапах технологического процесса; • проводить обработку и дезинфекцию сырых яиц; • для яичницы-глазуньи и кремов использовать только диетическое яйцо; • хранить сырье, полуфабрикаты, кулинарные изделия при температуре не выше 6°С; • соблюдать правила термической обработки продуктов — доводить продукты до полной кулинарной готовности, внутри мясных изделий и птицы должна быть достигнута температура не ниже 85 °С, сырое и пастеризованное молоко необходимо подвергать кипячению и т.п.; • строго соблюдать сроки годности, установленные для каждого продукта и готовой пищи. Дизентерия. Возбудителями дизентерии являются неподвижные неспорообразующие палочки из рода шигелл. Источником их может быть больной человек и бактерионоситель. Различают три основных вида шигелл — Флекснера, Григорьева—Шига, Зонне. Дизентерию отличает выраженная летне-осенняя сезонность. Восприимчивость к дизентерии наиболее высока в детском возрасте. Водный путь передачи инфекции свойствен главным образом дизентерии, вызываемой палочкой Флекснера, а контактно-бытовой — дизентерийной палочкой Григорьева-Шига. Палочки Григорьева- Шига отличаются высокой патогенностью, продуцируют в организме человека экзотоксины, в том числе нейротоксин, поэтому вызывают тяжелые формы дизентерии. В экономически развитых странах дизентерия Григорьева—Шига в настоящее время практически не встречается. Очаги этой дизентерии регистрируют в некоторых странах Азии, Африки, Латинской Америки. В последнее время частой причиной дизентерии являются молочные продукты, инфицированные шигеллами Зонне. Это связано с тем, что они способны размножаться и накапливаться в заквасочных культурах и молочных продуктах. Так как патогенность палочки Зонне невысока, заболевание часто имеет легкое, стертое течение и у многих переболевших людей при самолечении формируется бактерионосительство. Дизентерийные палочки хорошо сохраняются в почве, воде и пищевых продуктах, переносят высушивание и низкие температуры, но быстро погибают при нагревании. При температуре 60 °С они погибают через 30 мин, при 80 °С - через 10 мин, при 100 °С - мгновенно. Эпидемическую опасность представляет употребление продуктов, не проходящих тепловую обработку перед употреблением, - молочных продуктов, овощей, фруктов и ягод. Длительность инкубационного периода при дизентерии колеблется от 1 до 7 дней (чаше составляет 2...3 дня). Заболевание развивается остро, появляются схваткообразные боли в животе, стул учащается до 20 раз в сутки, в испражнениях появляется слизь и кровь. Дизентерия может протекать с повышением температуры или без нее. Возможно развитие хронической формы дизентерии. Холера. Это острая инфекционная болезнь из группы карантинных инфекций с фекально-оральным механизмом передачи возбудителя инфекции, водным (наиболее частым), пищевым и контактным путями распространения. Заболевания холерой регистрируют во многих странах мира с теплым климатом. Холера входит в перечень заболеваний, требующих проведения мероприятий по санитарной охране территории Российской Федерации. Возбудителями холеры являются вибрион классической азиатской холеры и вибрион Эль-Тор. У вибрионов Эль-Тор отмечается более слабая патогенность и большая устойчивость во внешней среде, чем у классических вибрионов. Наиболее опасны токсигенные холерные вибрионы. Вибрионы Эль-Тор сохраняют жизнеспособность в пресной и морской воде в течение нескольких месяцев, обнаруживаются в кишечнике рыб и других гидробионтов. Возбудители холеры устойчивы к низким температурам и чувствительны к высоким. При кипячении они погибают мгновенно. Во внешнюю среду вибрионы холеры выделяют больные типичными и стертыми формами холеры, выздоравливающие и здоровые вибриононосители. Заражение холерой возможно как при непосредственном контакте с этими людьми, так и через инфицированные предметы (посуду, белье и др.). Распространять возбудителей холеры могут мухи. Массовые вспышки холеры связаны обычно с водным фактором, с загрязнением водоемов, артезианских скважин канализационными водами. Заболевания холерой могут быть вызваны употреблением инфицированных продуктов — молока, овощей, фруктов и ягод. Употребление рыбы, крабов, моллюсков из зараженных водоемов без тщательной термической обработки может также привести к развитию болезни. Холера характеризуется различной тяжестью клинического течения заболевания, гастроэнтеритом, диарейным синдромом, нарушением водно-солевого обмена, обезвоживанием, токсикозом. Инкубационный период холеры колеблется от нескольких часов до 5 дней, чаще составляет 2... 3 дня. Восприимчивость к холере высокая во всех возрастных группах населения. При холере, вызванной вибрионом Эль-Тор, часто наблюдаются стертые формы и бессимптомное виб-риононосительство. При типичном течении болезни характерным является частый стул и многократная обильная рвота, вследствие чего развивается обезвоживание организма. Температура может оставаться нормальной. При тяжелых и молниеносных формах заболевания летальность может быть высокой. После перенесенного заболевания формируется стойкий иммунитет. Переболевших холерой и вибриононосителей ставят на учет и проводят диспансерное наблюдение в течение 3 мес. Вирусный гепатит А. Вирусный гепатит А является чрезвычайно распространенным заболеванием. Наиболее восприимчивы к инфекции дети (после года) и молодежь. Гепатит Е встречается редко. Возбудители относятся к группе энтеровирусов. Вирусный гепатит А — типичная кишечная инфекция. Основным путем передачи вируса является фекально-оральный, источником инфекции является больной человек и вирусоноситель. Наибольшую эпидемическую опасность представляют стертые и безжелтушные формы, которые часто не диагностируются. Такие люди не подозревают о своей болезни, продолжают вести активный образ жизни и инфицируют посуду, воду, пищевые продукты и предметы обихода. В детских коллективах передача инфекции часто происходит через грязные руки. Особую опасность представляют больные гепатитом или вирусоно-сители, работающие на предприятиях общественного питания. Инкубационный период гепатита А составляет в среднем 21... 28 дней (от 7 до 50 дней). Основные симптомы болезни — слабость, высокая температура, тошнота, рвота, боли в правом подреберье, желтуха и др. Довольно часто наблюдаются атипичные формы. Прогноз в основном благоприятный, иммунитет прочный и длительный. В последнее время отмечается широкое распространение, в основном в детских коллективах, ротавирусной кишечной инфекции. Ро-тавирусную инфекцию регистрируют в виде водных или пищевых вспышек, чаще в зимнее-весенний период. Продолжительность инкубационного периода от 15 ч до 3...5 сут, у большинства больных заболевание начинается рвотой, одновременно возможно появление поноса. Отмечается выраженная слабость при незначительном повышении температуры. Особенностью клинической картины заболевания являются симптомы поражения верхних дыхательных путей — боли в горле, насморк и др.
5.1.3. Общие принципы профилактики острых кишечных инфекций Профилактика острых кишечных инфекций в нашей стране осуществляется путем проведения системы мероприятий, направленных на обеспечение населения доброкачественными, безопасными в эпидемическом отношении пишевыми продуктами и водой, а также создания благоприятных условий жизнедеятельности населения. В случае возникновения заболеваний острыми кишечными инфекциями или при потенциальной угрозе заболеваний санитарные органы проводят комплекс санитарно-противоэпидемических (профилактических) мероприятий — выявление больных и источников инфекции, проведение дезинфекции в очагах болезни, диспансерное наблюдение за контактными и переболевшими, вакцинация и др. Общими принципами профилактики острых кишечных инфекций на предприятиях обшественного питания являются: • высокий уровень благоустройства предприятия — снабжение водой питьевого качества в достаточном количестве для всех производственных и хозяйственных целей, хорошее функционирование канализации и других систем обеспечения, необходимый набор помещений, оборудования, в том числе санитарно-технического и т.п.; • строгое соблюдение санитарного режима уборки и дезинфекции, обработки оборудования, инвентаря и посуды; • использование раздельного инвентаря и оборудования для сырых и вареных продуктов; • регулярное проведение дезинсекции и дератизации; • строгое соблюдение правил личной гигиены и своевременное прохождение медицинских осмотров и обследований; • гигиеническое обучение работников; • своевременное выявление больных острыми кишечными инфекциями, носителей и их изоляция; • строгий контроль качества и безопасности поступающего сырья; • соблюдение санитарно-эпидемиологических требований при транспортировании, приемке, хранении, кулинарной обработке и реализации пищи и пищевых продуктов; • тщательное мытье и обработка овощей, фруктов и ягод, особенно используемых в сыром виде; • кипячение фляжного пастеризованного и непастеризованного молока, использование сметаны и творога из фляг только после их тепловой обработки (для детских коллективов).
5.2. Профилактика пищевых отравлений 5.2.1. Классификация пищевых отравлений Пищевые отравления гигиенисты выделяют в отдельную группу заболеваний, объединенных по принципу общности возникновения и профилактики. К пищевым отравлениям относятся острые (редко хронические) заболевания, возникающие в результате употребления пищи, массивно обсемененной микроорганизмами или содержащей токсические для организма человека вещества микробной или немикробной природы. От кишечных инфекций пищевые отравления отличаются осуществлением только пищевого пути возникновения заболевания. В то же время некоторые токсикоинфекции и кишечные инфекции имеют много общего и их сложно отнести строго к той или иной группе заболеваний. Согласно принятой классификации пищевые отравления подразделяют на две основные группы: микробные и немикробные. Микробные отравления подразделяют на две подгруппы — токсикоинфекции и токсикозы (бактериотоксикозы и микотоксикозы). Выделяют три подгруппы немикробных отравлений — отравления продуктами, ядовитыми по своей природе; продуктами, ядовитыми при определенных условиях; примесями химических веществ.
5.2.2. Микробные пищевые отравления
На долю пищевых отравлений микробной природы приходится до 95...97 % всех случаев пищевых отравлений. В отличие от кишечных инфекций пищевые отравления микробной природы не передаются от больного человека здоровому, имеют только пищевой путь передачи. Микробные пищевые отравления могут протекать по типу токсикоинфекции и токсикозов (интоксикаций). Токсикоинфекции. Токсикоинфекциями называют острые, нередко массовые заболевания, возникающие при употреблении пищи, содержащей большое количество живых условно патогенных бактерий (десятки и сотни миллионов в одном грамме продукта) и их токсинов, выделяемых при размножении и гибели микроорганизмов. Токсикоинфекции характеризуются внезапным одномоментным началом, территориальной ограниченностью, выраженной связью с употреблением определенного продукта или блюда и прекращением вспышки после изъятия продукта. Возбудителями токсикоинфекции могут быть бактерии рода Proteus, Escherichia coli, Clostridiumperfringens (палочки перфрингенс), В. cereus (палочки цереус), парагемолитический вибрион и другие бактерии. Возбудители пищевых токсикоинфекции широко распространены в природе и встречаются повсюду — в почве, воде, воздухе, на различных предметах, оборудовании, инвентаре, посуде, руках работников и т.д. Эти микроорганизмы относятся к группе условно патогенных микробов, так как вызывают заболевание только при попадании в организм очень большого количества микробов определенных штаммов Накопление микробов происходит в пишевых продуктах и пище в результате их размножения при нарушениях санитарных правил обработки, хранения и сроков реализации продуктов. Чаще всего заболевания связаны с употреблением пищи, вторично инфицированной после тепловой обработки. Вспышки токсикоинфекций регистрируют в течение всего года, но чаще они наблюдаются в теплое время года. Кишечная палочка (Escherichia coli) относится к роду Escherichia и является постоянным обитателем нормальной микрофлоры толстого кишечника человека и теплокровных животных. С выделениями из кишечника кишечные палочки попадают в почву, воду, на различные объекты и могут в течение многих месяцев сохраняться во внешней среде. Токсикоинфекций способны вызывать только отдельные штаммы кишечной палочки. При нарушениях иммунитета они могут вызывать у человека воспалительные заболевания органов — циститы, аппендициты и др. Такой человек может инфицировать пищевые продукты. Энтеропатогенные кишечные палочки (ЭПКП) вызывают коли-инфекции у детей до двух лет. У взрослых людей заболевание чаще всего возникает как пищевая токсикоинфекция. Энтеротоксигенные кишечные палочки (ЭТКП) являются частой причиной заболеваний детей в развивающихся странах, а также вызывают у туристов в этих странах заболевания, называемые «диареей путешественников». На предприятиях общественного питания основным источником токсикоинфекций, вызываемых кишечной палочкой, является человек — больной стертой формой или бактерионоситель условно патогенных штаммов. Кишечные палочки могут быть внесены в блюда с сырой водой или с оборудования и инвентаря. Заболевания наиболее часто связаны с употреблением молока и молочных продуктов, мясных и рыбных блюд (особенно изделий из фарша), салатов, картофельного пюре и др. При кипячении кишечные палочки погибают моментально. Нагревание до температуры 60 °С вызывает гибель кишечных палочек через 15 мин. Однако встречаются разновидности кишечной палочки, которые способны выдержать нагревание до температуры 65 °С в течение 30 мин. Инкубационный период этой токсикоинфекций продолжается от 2 до 6 ч, но может затягиваться до 2... 3 дней. Лихорадка обычно отсутствует, в отдельных случаях температура может подниматься до 38 "С, характерны схваткообразные боли в животе, диарея, слабость, тошнота. Дисфункция кишечника продолжается не более 3...4 дней. Заболевание может напоминать легкие формы дизентерии или холеры. Значительно чаше наблюдаются легкие и стертые формы заболевания. Протейные палочки (Proteus) относятся к гнилостным бактериям и содержатся в почве, воде, гниющих отходах. Эти бактерии выделяются во внешнюю среду из кишечника человека и животных. Причиной токсикоинфекции являются в основном бактерии видов P. mirabilis и P. vulgaris. Протейные палочки длительно сохраняются и размножаются в пищевых продуктах, обнаруживаются на загрязненных остатками пиши инвентаре и оборудовании. Высокая температура вызывает быструю гибель протейных палочек. Чаще всего токсикоинфекции, вызываемые бактерии рода Proteus, связаны с употреблением белковых продуктов: мясных продуктов и колбасных изделий, мясных салатов, рыбы и рыбных изделий, паштетов, заливных блюд и др. Обсеменение может происходить при использовании одних и тех же разделочных досок, ножей, мясорубок для сырых и вареных продуктов. Размножению протейных палочек в пищевых продуктах способствует длительное нахождение их в тепле. При температуре 25 "С максимальная концентрация этих бактерий достигалась через 24...48 ч. Органолептические свойства пищевых продуктов, зараженных протейной палочкой после тепловой обработки, обычно не изменяются. Так как протейная палочка погибает при тепловой обработке, обнаружение ее в готовой продукции говорит о нарушениях режима тепловой обработки или некачественной санитарной обработке инвентаря, посуды и оборудования, а также несоблюдении условий хранения и сроков реализации. В большинстве случаев наблюдается легкое течение заболевания. Инкубационный период колеблется от 4 до 20 ч. Заболевание начинается остро, сопровождается тошнотой, рвотой, схваткообразными болями в животе и дисфункцией кишечника, выздоровление наступает через 2...3 дня. Бактерии Clostridium perfringens также вызывают пищевые токсикоинфекции. Это спорообразующая анаэробная палочка Clostridium perfringens, относящаяся к группе сульфитредуцирующих клостридии. Различают шесть серотипов этой бактерии: А, В, С, D, Е, F. Возбудителем обычных пищевых токсикоинфекции у людей являются палочки перфрингенс типа А, а палочки типов С и F вызывают некротический энтерит. Во внешней среде, в почве эти бактерии находятся в виде спор, устойчивых к любым внешним воздействиям. Споры бактерии С/. perfringens типов А и F сохраняют жизнеспособность при кипячении в течение 2...6 ч, споры других типов погибают при температуре 100 °С через 5 мин. Местом пребывания вегетативных форм С/, perfringens является кишечник травоядных животных, иногда человека. Многие исследования показали значительную обсемененность этими бактериями муки, круп, зелени, пряностей и специй. Наиболее частой причиной заболевания бывают мясные кулинарные изделия, мясные подливы, студни, колбасные изделия и др. Заболевания, вызываемые консервированными продуктами, связаны в основном с бактериями типов С и F. Опасность могут представлять мясные и другие кулинарные изделия в вакуумной упаковке. Инкубационный период этой токсикоинфекций составляет 6... 24 ч. Заболевания, вызванные палочками перфрингенс типов А и D, характеризуются сравнительно легким течением. Отмечаются явления гастроэнтерита — частый стул, боли в животе, тошнота и др. Заболевания, вызываемые палочками типов С и F, протекают, как правило, очень тяжело, приводя к смертельному исходу в 30...40 % случаев. Бактерии Bacillus cereus — это спорообразующие аэробные палочки. Не очень часто являются причиной пищевых токсикоинфекций. Они широко распространены и встречаются в почве, воде, воздухе, растительных продуктах. Споры выдерживают нагревание при температуре 120 °С более 10 мин и замораживание до -20 °С. Источником бактерий В. cereus на предприятиях питания могут быть больные легкими формами заболевания, принимающие участие в приготовлении и хранении готовой пищи. Бактерии В. cereus неприхотливы и могут размножаться в разнообразных продуктах. Пишевые отравления возникают после употребления колбасных изделий, мясных и рыбных блюд, соусов, овощных салатов и супов, пудингов, риса, картофеля и других блюд, в которые палочки могут попадать в виде спор с мукой, крахмалом, специями. Изменения органолептических свойств блюд при размножении бактерий В. cereus не наблюдается. В процессе хранения пищевых продуктов при температуре ниже 6 °С накопление этих бактерий до достаточного для заболевания количества (более ПО5 микробов в одном грамме продукта) не происходит. Токсикоинфекций, вызванные этими бактериями, характеризуются коротким инкубационным периодом (от 3...4 до 10... 16 ч). Температура, как правило, не повышается, стул частый: до 10...20 раз в сутки. В большинстве случаев болезнь имеет сравнительно легкое, непродолжительное течение и благополучный исход.
|
|||||||||
|
Последнее изменение этой страницы: 2020-12-09; просмотров: 103; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.223.160.61 (0.13 с.) |