
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Физикальные методы обследования.Содержание книги
Поиск на нашем сайте
Наряду с измерением артериального давления, следует заметить, что больного необходимо полностью обследовать стандартными физикальными методами, такими как: анамнез (см. выше), общий осмотр, перкуссия, пальпация, аускультация всех систем и органов, обращая особое внимание на отдельные позиции. Это позволит врачу не только «нативно» иметь представление о состоянии здоровья пациента, но и выявить «слабые», измененные системы и органы, которые требуют дополнительного «прицельного» обследования (лабораторного и инструментального). Также целью физикального обследования больного с АГ служит выявление дополнительных факторов риска, признаков вторичного характера АГ и поражения органов – мишеней. Для всех, без исключения больных, обязательным является измерение роста и массы тела, с последующим расчетом индекса массы тела, а также окружности талии. При осмотре выявляют ряд симптомокомплексов, характерных для вторичных АГ. Например: лунообразное лицо, акне, гирсуитизм - характерны для синдрома Иценко-Кушинга, экзофтальм - для тиреотоксикоза, нейрофиброматоз кожи - для феохромоцитомы. При исследовании дыхательной системы обращают внимание на признаки недостаточности по малому кругу кровообращения (одышку, влажные, незвучные мелкопузырчатые хрипы). При исследовании сердечно-сосудистой системы усиление верхушечного толчка, смещение левой границы сердца влево при перкуссии могут указывать на ГЛЖ. При аускультации сердца и сосудов обращают внимание на наличие акцента II тона во второй точке аускультации (на аорте), шумов над областью сердца, сонных, почечных, бедренных артерий, в межлопаточной области. Оценивают пульсацию артерий, обращают внимание на симметричность пульса: ослабленный или запаздывающий пульс на бедренной артерии может указывать на коарктацию аорты. При исследовании живота пальпация увеличенных почек может указывать на поликистоз почек. Необходимо подробно исследовать пациента, активно привлекая к помощи врачей-консультантов. Так, например, обязательным диагностическим критерием АГ является осмотр глазного дна, для которого необходимо привлечь офтальмолога.
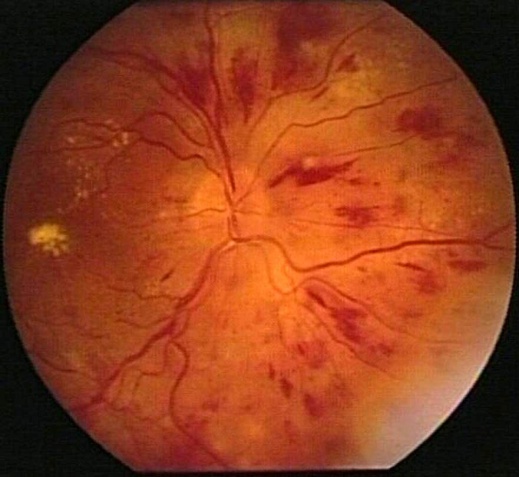
Таблица 6. Гипертоническая ретинопатия.
Лабораторные и инструментальные методы исследования. Всем пациентам с подозрением на АГ необходимо выполнить ряд обязательных лабораторных и инструментальных исследований:
Примечание: * - анализы необходимо сдавать строго натощак.
С учетом данных анамнеза, жалоб больного, а также основываясь на результатах физикальных методов обследования и обязательных лабораторно-инструментальных методов исследования, необходимо расширить диагностический минимум мероприятий:
← рис. 12 Синусовый правильный ритм. Электрокардиографические признаки гипертрофии миокарда левого желудочка по систолическому типу.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-18; просмотров: 546; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.146.107.223 (0.01 с.) |




 По рекомендациям врачей-специалистов и при подозрении на вторичную АГ проводится углубленное обследование больного, а именно: углубленный поиск признаков поражения головного мозга, сердца, почек и сосудов, обязателен при резистентной и осложненной АГ, поиск причин вторичной АГ, если на то указывают данные анамнеза, физикального обследования или рутинные и дополнительные методы исследования.
По рекомендациям врачей-специалистов и при подозрении на вторичную АГ проводится углубленное обследование больного, а именно: углубленный поиск признаков поражения головного мозга, сердца, почек и сосудов, обязателен при резистентной и осложненной АГ, поиск причин вторичной АГ, если на то указывают данные анамнеза, физикального обследования или рутинные и дополнительные методы исследования.


