Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Сбор анамнеза и осмотр больного
Обычно пациента пожилого возраста осматривают стоматолог, терапевт и по показаниям другие специалисты, поэтому анестезиолог может сконцентрировать своё внимание на состоянии физиологических систем, имеющих для него наибольшую важность (например, сердечно-сосудистая и дыхательная системы). При сборе анамнеза следует чётко и понятно формулировать вопросы, имеющие наибольшее значение для анестезиолога. 1. Сопутствующие заболевания. Прежде всего, необходимо обратить внимание на состояние сердечно-сосудистой системы и дыхания, а также ЦНС, печени и почек. С одной стороны, именно эти системы ответственны за поддержание жизнедеятельности, с другой – именно они в той или иной степени являются "органами-мишенями" во время анестезии (Лихванцев В.В., 1998). При возникновении сомнений анестезиолог обязан пригласить для консультации соответствующих специалистов. 2. Проводимое лечение. Анестезиолог должен выяснить, какие препараты получает больной для лечения основного и сопутствующих заболеваний. Это необходимо для того, чтобы определить, как приём того -27-
или иного лекарственного средства повлияет на течение наркоза, выявить возможный синергизм или антагонизм препаратов, которые предполагается использовать во время операции и стоматологического вмешательства.
На основании точного знания фармакокинетики и фармакодинамики препаратов анестезиолог принимает решение о продлении курса лечения, или о целесообразности и времени его прекращения.
3. Аллергологический анамнез и случаи проявления побочных, извращённых реакций на лекарственные препараты, пластырь, резину (латекс) должны быть выяснены очень тщательно. При этом анестезиолог старается дифференцировать истинную аллергию на тот или иной препарат от развития побочных эффектов, извращённых реакций или лекарственной непереносимости. Больной обычно в своей беседе с врачом объединяет все эти явления под одним названием "аллергия". Если у анестезиолога имеются обоснованные сомнения в переносимости тех или иных препаратов, применение которых планируется или возможно потребуется дополнительно во время анестезии, необходимо поставить соответствующие лабораторные пробы.
4. Указания на предшествующую анестезию должны вызвать вопросы, касающиеся медикаментозной аллергии, послеоперационной тошноты и рвоты, тромбоза глубоких вен или респираторных осложнений. Если доступны предшествующие анестезиологические записи, то анестезиолог должен их тщательно изучить, обращая внимание на проблемы с интубацией трахеи, вид и методику применяемой анестезии и осложнения, связанные с наркозом.
Следует помнить, что по ряду причин больной не всегда может быть осведомлён о течении предыдущих анестезий, поэтому указанием на серьёзные проблемы во время ранее выполненной операции может служить информация о неожиданно длительной ИВЛ или длительном сроке пребывания в палате интенсивной терапии.
5. Семейный анамнез и социальный статус. Выясняют, имеются ли у пациента родственники, где они проживают, страдают ли наследственными заболеваниями. Обязателен вопрос: "Отмечались ли у Ваших родственников серьёзные осложнения во время анестезии? Если да, – какие?". При положительном ответе проводят соответствующее дополнительное обследование.
-28-
6. Курение. Играет значительную роль в развитии заболеваний периферических сосудов, патологии коронарного и мозгового кровотока, рака лёгких. Особенно неблагоприятный фон создаёт курение для послеоперационных осложнений со стороны системы дыхания: бронхитов, пневмоний, микро– и макроателектазов. Существуют достаточные теоретические основания для рекомендации всем пациентам прекратить курение, по крайней мере, за 12 ч перед операцией. Сердечно-сосудистый эффект курения предполагает действие никотина на симпатическую нервную систему, что приводит к тахикардии и гипертензии. Курение вызывает увеличение коронарного сосудистого сопротивления; прекращение же курения облегчает симптомы стенокардии. Дым сигарет содержит моноксид углерода, который превращает гемоглобин в карбоксигемоглобин. У заядлых курильщиков это приводит к снижению доступного для кислорода гемоглобина на 25%. Период полураспада карбоксигемоглобина короток, поэтому воздержание от курения в течение 12 ч приводит к повышению содержания кислорода в артериальной крови. Влияние курения на дыхательные пути обуславливает шестикратное увеличение послеоперационных бронхолёгочных осложнений. Предполагается, что воздержание от курения в течение 6 недельспособствует снижению бронхоспазма и секреции слизи в трахеобронхиальном дереве.
7. Алкоголь. Регулярное потребление алкоголя приводит к индукции печёночных ферментов и толерантности к анестетикам. Особенно пагубно влияние алкоголя на печень: при длительном употреблении алкоголя развиваются хронический гепатит и цирроз печени. Алкоголь – одна из частых причин заболеваний сердца, поджелудочной железы (панкреатита), надпочечниковой недостаточности. В послеоперационном периоде велик риск развития белой горячки, тремора и гипертензии в результате отмены препарата. При проведении наркоза по экстренным показаниям у лиц, находящихся в состоянии алкогольного опьянения, необходимо помнить о возможном развитии гипотонии и гипогликемии, Потребность в наркотических и седативных препаратах у них снижена.
8. Медикаментозный анамнез. Полные анамнестические данные должны включать информацию о применяемых пациентом медикаментах. Многие лекарства взаимодействуют с агентами, используемыми при анестезии. Введение большинства препаратов продолжают до операции, -29-
включая и утренние часы перед её началом, хотя может потребоваться некоторое уточнение дозировки (например, антигипертензивных средств, инсулина). Знание фармакологии медикаментов необходимо анестезиологу для соответствующего уточнения дозировки анестетиков во избежание возможных взаимодействий (табл. 1).
-30-
-31-
Объективное исследование Анестезиолог проводит осмотр больного после лечащего врача, имея на руках результаты его осмотра и данные амбулаторного обследования и/или выписку из истории болезни другого лечебного учреждения, что существенно облегчает его задачу. Необходимо знать рост и массу тела больного, так как большинство вводимых внутривенно препаратов назначают из расчёта на 1 кг массы. Особое внимание обращается на состояние сердечно-сосудистой системы.
-32-
Необходимо провести полное объективное исследование и сделать соответствующие записи в истории болезни. Исследованию подвергаются все органы и системы. При общем осмотре следует обратить внимание на наличие цианоза, его локализацию и выраженность, а также на наличие кожных поражений,особеннов зоне предполагаемой венепункции. Оценивают состояние микроциркуляции. При исследовании центральной нервной системы обращают внимание на поведение больного, его вменяемость и дееспособность. Исследуют периферическую чувствительность и движения конечностей (для определения ранее перенесённых инсультов). Артериальное давление следует измерять на обеих руках. Наличие существенной разницы (более 20 мм рт. ст.) может указывать на поражение грудного отдела аорты или её ветвей. Исследование пульса даёт сведения о наличии (или отсутствии) аритмий. Редкий пульс может быть связан с приёмом бета-блокаторов, частый – с лихорадкой, сепсисом или аортальной недостаточностью, волнением. Частый слабый пульс, скорее всего, связан с гиповолемией. Определение частоты пульса проводят за 30-60 секунд, при наличии аритмии – не менее чем за 1 минуту. Выявление дефицита пульса осуществляют одновременной пальпацией и аускультацией сердца. Аускультация позволяет диагностировать, заподозрить или исключить бронхит, пневмонию, отёк лёгких, пороки сердца, экссудативный перикардит. На возможность нарушения проходимости дыхательных путей указывают следующие признаки: – ограничение открывания рта (до 3,5 см и менее); – уменьшение подвижности шейного отдела позвоночника; – затруднение носового дыхания; – выступающие верхние резцы; – деформации верхней и нижней челюсти (микрогнатия, микрогения и др.);
– короткая, толстая шея; – патологическое ожирение.
-33- ОСМОТР ГОЛОВЫ И ШЕИ ♦ Нос. Проходимость носовых ходов и возможное искривление носовой перегородки проверяются так: попеременно закрывают каждый носовой ход больного, его просят подышать и сказать, в каком случае дыхание было более свободным. Данная процедура особенно важна при необходимости выполнения пациенту назотрахеальной интубации.
♦ Рот. Больные должны открывать рот как минимум на ширину трёх пальцев.
♦ Зубы. Уменьшенное количество зубов, разрушенные и подвижные, отдельно стоящие зубы увеличивают риск повреждения оставшихся (вывих, кровотечение) при выполнении анестезиологических манипуляций ларингоскопом, воздуховодом, роторасширителем. Перед операцией стоматолог должен удалить или шинировать подвижные зубы, фиксировать расцементировавшиеся несъёмные протезы. Съёмные протезы перед операцией извлекают.
♦ Язык. В пожилом возрасте часто возникает макроглоссия. Возможны отёк, опухоли.
♦ Шея. Расстояние от нижнего края нижней челюсти до щитовидного хряща менее ширины 3-4 пальцев указывает на возможную трудность в визуализации голосовых связок. Определяют степень подвижности шейного отдела позвоночника. Наличие рубцов и трахеостомы указывают на возможность подсвязочного отёка.
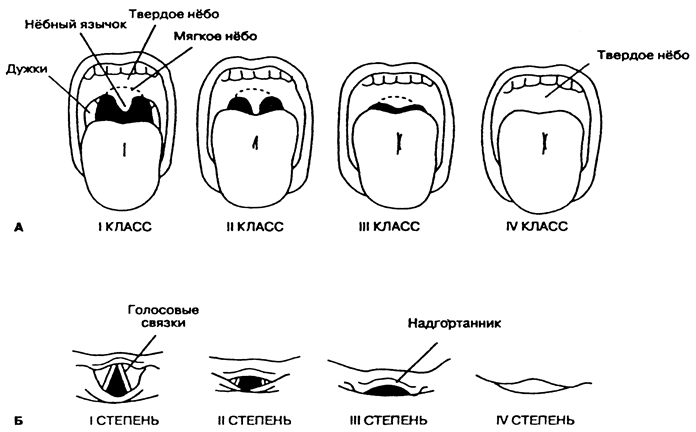
Различают следующие прогностические признаки трудной интубации (Эдвард Морган-мл. Дж., Михаил М.С., 1998): ограничение разгибания шеи (<35°), расстояние между подбородком и подъязычной костью менее 7 см, расстояние между подбородком и грудиной менее 12,5 см при полном разгибании головы и сомкнутых губах, а также плохая видимость язычка мягкого нёба при волевом выведении языка. Классификация по Mallampati S.R. (1983) основана на том положении, что если корень языка непропорционально большой и заслоняет вход в гортань, то при проведении ларингоскопии весьма вероятны трудности с выяснением расположения последней. Оценку выполняют в сидячем положении пациента, голова должна быть точно по центру, рот максимально открыт, язык полностью высунут (рис. 12).
I класс. Полностью видны дужки, мягкое нёбо и язычок. -34-
II класс. Видны дужки и мягкое нёбо, а язычок частично прикрыт корнем языка.
III класс. Визуализируется только мягкое нёбо.
IV класс. Хорошо видно только твердое нёбо, а дужки, мягкое нёбо и язычок прикрыты корнем языка.
Рис. 12. Классификация Mallampati с изменениями. А. Варианты анатомического соотношения элементов глотки. Б. Степени визуализации голосовых связок при ларингоскопии
Если при осмотре полости рта нельзя увидеть некоторые структуры глотки (III и IV класс), то следует ожидать трудную оротрахеальную интубацию. При выявлении значительного смещения трахеи или иной патологии ротоглотки, влияющей на успех выполнения интубации, можно предусмотреть интубацию через нос, с помощью проводника, фибробронхоскопа, при возможности использовать ларингеальную маску или другой метод анестезии. Перед операцией больного консультирует терапевт (для оценки его общего состояния) и лор-врач (для выявления или исключения патологических изменений ротоносоглотки и гортани). -35-
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2021-01-08; просмотров: 75; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.141.30.162 (0.037 с.) |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||