Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Гормон паращитовидної залозиСодержание книги
Поиск на нашем сайте Паращитовидні залози – невеликі епітеліальні утворення, розташовані у вигляді однієї – двох пар на поверхні щитовидної залози. Виробляють гормон, який є одним з основних регуляторів обміну кальцію і фосфору в організмі – паратгормон (паратирин). Паратгормон. Хімічна природа. Паратгормон є поліпептидом, складається з 75 – 80 амінокислотних залишків з молекулярною масою в середньому 8500, добре розчиняється у воді, ізоелектрична точка рівна 4,8 – 6. Біосинтез. Гормон синтезується в головних клітинах паращитовидної залози з амінокислот. Головні клітини функціонують циклічно. В неактивному стані вони мають великі розміри, багаті глікогеном, містять мало гранул гормону. В активному стані клітини зменшуються в розмірах, у них збільшуються розміри комплексу Гольджі, зникають запаси глікогену, зростає число гранул гормону. Метаболізм. Синтезований гормон поступає в кровоносне русло, розноситься по всьому організму де і проявляє свою біологічну дію на реакції обміну речовин. Після цього інактивується пептидгідролазами. Біологічна дія. Паратгормон підвищує вміст кальцію і знижує вміст фосфору в крові, забезпечує всмоктування кальцію в кишках, впливає на концентрацію кальцію в позаклітинній рідині, на згортання крові, процес збудливості кліток, проникність клітинних мембран, м'язову, нервову і судинну системи. Між паратгормоном і вітаміном D існує зв'язок, оскільки із збільшенням вмісту вітаміну в їжі підвищується всмоктування кальцію і фосфору, а також відновлюється рівновага вмісту їх іонів в організмі. Паратгормон є антагоністом кальцитоніна по відношенню до кальцію і синергістом по відношенню до фосфору. Патологія. Зустрічаються два види порушень діяльності гормону, пов'язані з гіпер- і гіпофункцією залози: гіпер- і гіпопаратиреоз. У першому випадку відбувається демінералізація кісткової тканини і виникають спонтанні переломи, гальмується діяльність ізоцитратдегідрогенази, в кістках підвищується вміст лимонної кислоти, інактивується лужна фосфатаза, зростає утворення цитрата кальцію, який легко дифундує в кров. Спостерігаються фосфатна гіперкальциурія, атонія харчового каналу, запори. При гіпофункції залози зменшується вміст кальцію в крові і збільшується вміст фосфору. З'являються тетанічні судоми, гіпокальциурія, блювота, спазми харчового каналу, затримка розвитку зубів у молодих організмів. Застосування. При гіпопаратиреозі застосовується паратгормон, який одержують з екстракту паращитовидних залоз великої рогатої худоби. При гіперпаратиреозі вводиться кальцитонін, який гальмує виділення кальцію з кісткової тканини. Гормон навколовушної залози Навколовушна залоза – найбільша або друга після підшлункової залози по величині залоза. У жуйних секретує безперервно. Навколовушна залоза виробляє гормон паротин. Хімічна природа. Паротин – це поліпептид, складається з 16 – 17 амінокислотних залишків. Біосинтез. Гормон синтезується в клітинах залози з амінокислот. Метаболізм. Синтезований гормон поступає в кровоносну систему і з током крові розноситься по всьому організму. Після прояву біологічної дії інактивується пептидгідролазами. Біологічна дія. Паротин стимулює біосинтез білків у хрящовій тканині, бере участь у біосинтезі дентину, осеїну й інших білків опорних тканин. Гормон разом з кальцитоніном і паратгормоном бере участь у регуляції кальцієвого і фосфорного обміну. Механізм дії гормонів в цих процесах не вивчений. Патологія. При гіпофункції залози дегенерують еластичні волокна. Застосування. Не застосовується. Гормон вилочкової залози Вилочкова залоза (тимус) – лімфоепітеліальний орган. Розвивається в ранньому віці, у дорослих тварин редукується. Залоза складається з кіркової і мозкової речовини. В мозковій речовині в шаруватих епітеліальних утвореннях (тільцях Гассаля) синтезується гормон тимозин. Хімічна природа. Тимозин за хімічною природою є поліпептидом з молекулярною масою 7000. Біосинтез. Гормон синтезується з амінокислот. Біосинтез протікає рибосомальним шляхом. Метаболізм. Синтезований гормон поступає в кровоносну систему і з током крові розноситься по всьому організму. Після прояву біологічної дії інактивується ферментами. Біологічна дія. Тимозин стимулює утворення лімфоцитів, активує утворення антитіл, особливо у тимектомованих тварин, бере участь у біосинтезі ДНК і РНК, підвищує імунологічну реактивність організму, гальмує виділення тиротропіна і тироксина, затримує статеве дозрівання, збільшує число циркулюючих у крові і тканинах лімфоцитів. Патологія. Гормональна діяльність залози порушується при травмах і пухлинах, інфекціях і хронічних інтоксикаціях. Виникає стомлюваність, слабкість, падає продуктивність та ін. Застосування. Не застосовується. Гормони підшлункової залози Підшлункова залоза виконує секреторні і інкреторні функції. Її гормонами є: інсулін, глюкагон, ліпокаїн і ваготонін. Гормони виробляються в основному в клітинах острівців Лангерганса, які складають близько 1% всієї маси залози. Їх число у людини досягає 200 000 – 1 500 000. Інсулін. Відкриття інсуліну пов'язано із з'ясуванням причин цукрового діабету. Гормон відкрив Л.В. Соболєв у 1902 р. Ф. Бантінг і Ч. Бест у 1921 р. виділили його в чистому вигляді. Пізніше була встановлена структура інсуліну і був здійснений його синтез. Хімічна природа. Молекула інсуліну складається з мономерів, які можуть між собою асоціювати, утворюючи частинки з молекулярною масою 12000 – 48000. Кожний мономер складається з двох ланцюгів, сполучених між собою дисульфідними зв'язками. Ланцюг А з N-кінця закінчується амінокислотою гліцином і містить 21 амінокислоту. Ланцюг В з N-кінцевою амінокислотою фенілаланіном складається з 30 амінокислот. Інсуліни різних тварин відрізняються між собою залишками амінокислот в положеннях 8, 9 і 10 А-ланцюга. Мономери інсуліну з'єднуються між собою в ди-, тетра-, гекса- і октомери атомом цинку через імідазольні залишки гістидина. В молекулі інсуліну в середньому міститься 0,3 – 0,6% Zn. Препарат інсуліну (його одержують із залози великої рогатої худоби) – це безбарвна речовина з температурою плавлення 233°С, добре розчиняється у воді. Біосинтез. Інсулін синтезується в b-клітинах острівців Лангерганса з амінокислот. Спочатку утворюється проінсулін, що складається з 73 або 84 залишків амінокислот. Потім під впливом нейрогуморальних факторів у двох ділянках ланцюга молекули проінсуліна відбувається розрив і відокремлюється сполучаючий пептид. У результаті цього утворюється молекула інсуліну. Пептид містить 22 або 33 залишки амінокислот. Утворенню інсуліну з проінсуліна сприяє підвищення концентрації глюкози в крові. Метаболізм. Гормон з b-клітин через синусоїдальні капіляри поступає в кровоносне русло. Тут він взаємодіє з a- і b-глобулінами і у вигляді комплексів з ними прямує до органів і тканин. Гормон діє нетривалий час, до 3 – 4 год. Потім інсулін інактивується ферментами, особливо, інсуліназою, яка міститься в багатьох органах. При однократному проходженні крові через печінку інактивується близько половини інсуліну, що міститься в ній. Біологічна дія. Гормон впливає на вуглеводний, ліпідний, білковий і нуклеїновий обмін через ферментні системи. Основна функція інсуліну полягає в регуляції обміну вуглеводів. При недостатній кількості гормону виникає гіперглікемія і глюкозурія, що пов'язано зі зменшенням проникності клітинних мембран до глюкози, гальмуванням глюкокінази і глікогенсинтетази. Порушується діяльність пентозного циклу, а це негативно відображається на біосинтезі жирних кислот, оскільки немає належної кількості НАД∙Н2. Наявність потрібної концентрації інсуліну забезпечує переважання синтезу білків і ліпідів над їх розпадом, відкладення в тканинах глікогену. Інсулін бере участь у біосинтезі клітинних мембран і стимулює з’єднання іРНК з рибосомами. Підвищення проникності мембран пов'язано із здатністю дисульфідних груп гормону взаємодіяти з сульфгідрильними групами мембран. Інсулін стимулює процеси клітинного дихання і його поєднання з фосфорилуванням. Патологія. При недостатній кількості або відсутності в організмі інсуліну виникає цукровий діабет. Причиною хвороби можуть бути інфекція, токсикоз, панкреатит, пухлини гіпофіза та ін. Наступає загальна слабкість, схуднення, гіперглікемія, глюкозурія, поліурія (добова кількість сечі зростає в 3 – 5 разів), виникає діабетична катаракта, помутніння і виразка рогівки, кома і загибель. Застосування. Препарати інсуліну (природні і синтетичні) застосовуються при лікуванні цукрового діабету, гепатитів, панкреатиту, отруєнь (наприклад, свинцем) та ін. Глюкагон (гіперглікемічний чинник, ГГФ). Глюкагон був виділений з підшлункової залози як домішка до інсуліну. Хімічна природа. Глюкагон – це поліпептид, що складається з 29 залишків 16 амінокислот, молекулярна маса – 3470, погано розчиняється у воді, ізоелектрична точка знаходиться в області рН = 7,5 – 8,5. Глюкагон має таку первинну структуру:
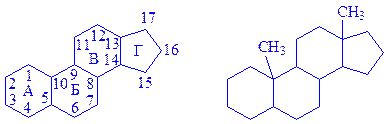
Гіс-Сер-Глу(NH2)-Глі-Тре-Фен-Тре-Сер-Асп-Тир-Сер-Ліз-Тир-Ілей-Асп-Сер-Арг- -Арг-Ала-Глу(NH2)-Асп-Фен-Вал-Глу(NH2)-Тир-Лей-Мет-Асп(NH2)-Тре Біосинтез. Гормон синтезується з амінокислот в a-клітинах острівців Лангерганса. Метаболізм. Синтезований гормон поступає в кровоносну систему і розноситься по всьому організму, впливаючи на обмін речовин. Біологічна дія. Гормон активує фосфорилазу печінки, ліпази тканин, разом з інсуліном утворює єдину систему регуляції вмісту глюкози в організмі. В цьому процесі бере участь функціональний аналог гормону – адреналін. Патологія. Зустрічаються гіпо- і гіперпродукція глюкагона. Гіпопродукція викликається інфекційними і токсичними пошкодженнями a-клітин. Застосування. Глюкагон застосовується при лікуванні хвороб, що викликають дегенерацію a-клітин. Препарат глюкагона володіє високою активністю – доза 0,7 мкг/кг живої маси збільшує вміст цукру крові на 50%. При підвищеній продукції глюкагона для його інактивації застосовують препарати бутаміда і надизана. Ліпокаїн. Гормон був відкритий як речовина, яка запобігає ожирінню печінки. Одержують після екстракції з тканини підшлункової залози інсуліну. Хімічна природа. За хімічною структурою ліпокаїн є поліпептидом. За фізичними властивостями гормон є аморфним порошком, жовтого кольору, розчинний у воді, з характерним запахом. Біосинтез. Гормон синтезується з амінокислот у клітинах епітелію дрібних вивідних проток підшлункової залози. Метаболізм. Гормон поступає в кровоносне русло, потім до органів і тканин. Виявляє біологічну дію, після чого інактивується ферментами. Продукти розпаду гормону використовуються тканинами, деякі (сечовина, вуглекислий газ, вода) видаляються з організму. Біологічна дія. Ліпокаїн стимулює окислення жирів, жирних кислот і вихід їх з печінки в тканини, запобігає і усуває жирову інфільтрацію печінки, сприяє біосинтезу фосфатидів за наявності в раціоні ліпотропних факторів (холіна, метіоніна, казеїна). Патологія. Секреція гормону порушується при панкреатиті, різних інфекційних хворобах, інтоксикаціях, пухлинах. Застосування. Препарати гормону застосовуються при лікуванні цукрового діабету, гепатитів, жирової дистрофії печінки і цирозу, атеросклерозу, ліпоїдозів, гіперхолестеринемій та ін. Ваготонін. Цей гормон підшлункової залози, отриманий з її екстракту, вивчений ще недостатньо. Передбачається, що гормон має білкову природу. Стимулює діяльність парасимпатичної нервової системи і, перш за все, блукаючого нерва – вагуса. Впливаючи на цей нерв, ваготонін затримує розпад глікогену до глюкози, чим і викликає зменшення вмісту цукру в крові. Стимулює процеси кровотворення. В молекулі ваготоніна міститься до 8% карнітина. Чоловічі статеві гормони Чоловічі статеві гормони – андрогени синтезуються в основному в сім’яниках, деяка частина – в яєчниках і корі наднирників. Найбільша кількість гормонів міститься в спермі. Сперма на 90 – 98% складається з води решта суха речовина. Більшу частину сухої речовини складають білки. Хімічна природа. Перший андроген був отриманий Я. Бутенандтом у 1932 р. і названий андростероном. Всі андрогени є похідними циклічного вуглеводня – циклопентанпергідрофе-нантрена, зокрема, його метильованого гомолога – андростана:
Найбільший інтерес представляють андростерон, дегідроандростерон, тестостерон та їх синтетичний аналог – метилтестостерон:
Андрогени не розчиняються у воді, розчиняються в етанолі, петролейному ефірі і ацетоні, можуть кристалізуватися, мають високу температуру плавлення, оптично активні. Метилтестостерон – кристалічний порошок, добре розчиняється у воді, гірше – в етанолі. Біосинтез. Гормони синтезуються в основному в інтерстиціальних клітинах Лейтіга. Початковими речовинами для синтезу служать холестерин і ацетил-КоА. Центральне місце в синтезі займає прегненолон, з якого двома метаболічними шляхами (D4- і D5-шлях) під впливом ряду ферментів утворюється тестостерон (схема 2).
Схема 2. Синтез тестостерона
Біосинтез тестостерона й інших гормонів регулюється гормонами передньої частини гіпофіза – фолітропіном і лютропіном. Метаболізм. Гормони поступають у кровоносне русло, розносяться по організму і де і впливають на обмін речовин. Період біологічного напівжиття молекули тестостерона складає 20 хв. Гормони зазнають ряд перетворень і у вигляді кінцевих продуктів обміну виділяються з організму. Деяка кількість гормонів виділяється з сечею без змін. Біологічне значення. З діяльністю гормонів пов'язаний розвиток і прояв вторинних статевих ознак і стійкого статевого потягу. Виділення андрогенних гормонів протікає безперервно. Стероїдні гормони порівняно вільно проникають через клітинні мембрани і зв'язуються в клітинах-мішенях із специфічними білковими рецепторами. Гормон-рецепторний комплекс, що утворився, проникає в каріоплазму, де і впливає через ферментні системи на матричний синтез ДНК і РНК, а потім – на клітинний синтез білка. Андрогени проявляють анаболічний ефект на різні види обміну. Вони стимулюють біосинтез білка в м'язовій тканині, сприяють накопиченню в організмі азоту, фосфору, калія, натрію, хлора. Тестостерон у два рази активніший за дегідроандростерон, в шість разів активніший андростерона. Патологія. Виділення гормонів порушується при багатьох захворюваннях – орхітах, епідимітах, травмах, пухлинах сім’яників, інфекціях, інтоксикаціях. Окрім гіпогонадотизму (недостатньої продукції гормонів) зустрічається гіпергонадотизм (надмірна продукція гормонів). Застосування. Андрогени і метилтестостерон застосовуються при статевій недостатності, імпотенції, недорозвиненості сім’яників, статевому і нервовому виснаженні. Жіночі статеві гормони Жіночі статеві гормони синтезуються в яєчниках, плаценті і частково в наднирниках. Відрізняються між собою за хімічною будовою, властивостями і значенням. Хімічна природа. Жіночі статеві гормони можна розділити на п'ять груп: естрогени, гестагени, релаксин, андрогени і гормони плаценти. Естрогени і гестагени є похідними циклопентанпергідрофенантрена. Естроген в основі молекули містить ядро естрана. Вперше виділені з сечі вагітних у 1927 р., потім отримані в чистому виді естрон, естрадіол і естріол. Молекула естрогену в ядрі А містить три подвійні зв'язки:
Естрон часто називають фолікуліном. Естрогени – кристалічні речовини з високою температурою плавлення, оптично активні, не розчиняються у воді, розчиняються в етанолі і маслах. Гестагени – це гормони жовтого тіла і продукти їх обміну. Є похідними прегнана:
Прегнан вперше був отриманий Я. Бутенандтом у 1934 р. з яєчників свині. Потім виділені 20 a - і 20 b-оксипрогестерони. Прегнан і його похідні, в основному, кристалічні речовини з високою температурою плавлення, оптично активні, розчиняються в етанолі і діетиловому ефірі, не розчиняються у воді. Релаксин належить до поліпептидів. Релаксин, виділений з яєчника свині, має основні властивості, його молекулярна маса – 6500. Молекула складається з двох субодиниць, сполучених між собою дисульфідним містком. Андрогени, що синтезуються в тканинах яєчника, не мають істотного значення в статевій діяльності самки. Їх структура була розглянута вище. Хоріонічний гонадотропін (хоріонгонадотропін) – це гормон плаценти, глікопротеїд, молекулярна маса – близько 100000, містить до 18% вуглеводів, 8,4% азоту, термостабільний, активується амілазою слини. Біосинтез. Біосинтез жіночих статевих гормонів протікає циклічно. Естроген в яєчнику утворюється в клітинах внутрішньої теки фолікулів, зірчастих клітинах жовтих тіл і інтерстиціальних клітинах. Після овуляції (розриву фолікула і виходу яйцеклітини) гранульозні клітини проростають в кров'яний згусток і поступово трансформуються в лютеїнові клітини, утворюючи жовте тіло, яке продукує гестагени. За відсутності вагітності жовте тіло розсмоктується. Ці процеси регулюються нейрогуморально. Так, на початку циклу гіпофіз виділяє фолітропін. Під його впливом розвиваються фолікули яєчника, в яких під впливом лютропіна гіпофіза синтезується естроген. Вони стимулюють ріст фолікулів і їх чутливість до гонадотропінів. Коли інкреція естрогену досягає максимуму, відбувається викид великої кількості лютропіна з гіпофіза (за принципом позитивного зворотного зв'язку). Під впливом високих концентрацій лютропіна і функціональних змін, викликаних естрогеном, відбувається овуляція. Розвивається жовте тіло, клітини якого синтезують прогестерон. В організмі естроген утворюється за схемою 3.
Схема 3. Утворення естрадіолу У біосинтезі естрогену і гестагенів, андрогенів і кортикостероїдів наднирників виявляється ряд загальних продуктів. Під час вагітності в жіночому організмі розвивається ще один найважливіший орган, де продукуються гормони, – плацента. Утворення всіх п'яти груп гормонів каталізується одними і тими ж ферментними системами, хоча існують деякі відмінності, пов'язані із специфікою того або іншого гормону і органу. Біосинтез релаксину і хоріонгонадотропіна протікає типово для білка. Метаболізм. Гормони, що утворилися, поступають у кровоносну систему і у вигляді біокомплексів з b-глобулінами транспортуються до органів і тканин. Після здійснення біологічної дії інактивуються, в основному, в печінці і нирках. Спочатку частина естрогену перетворюється на зв'язані форми – глюкуроніди та ефіри з сірчаною кислотою. Основна маса естрогену інактивується гідроксилюванням, метоксилюванням і окисленням з утворенням мало- і неактивного похідного естрогену. Частина гормонів виділяється з сечею в незмінному вигляді. Основним продуктом обміну прогестерону є прегнандіол, який виділяється у вигляді глюкуронідів. У перші дні вагітності у жінок з сечею виділяється до 10 мг прегнандіола, в останні дні – до 100 мг на добу. Біологічна дія. Гормони забезпечують репродуктивні функції. Між дією естрогену і гестагенів існує взаємозв'язок і спадкоємність. Естрогени забезпечують розвиток і прояв у самок вторинних статевих ознак (тічку, статевий потяг), оптимальні умови для запліднення яйцеклітини після овуляції, підготовку матки для імплантації заплідненої яйцеклітини. Після настання вагітності на місці колишнього фолікула розвивається істинне жовте тіло, яке продукує гестагени. Під впливом гестагенів стимулюється розвиток маткових залоз і виділення ними секрету, які є поживною і захисною речовиною для яйцеклітини, що розвивається, до її імплантації. Прогестерон готує слизову оболонку матки до прийняття заплідненої яйцеклітини і сприяє утворенню материнської частини плаценти. Прогестерон знижує скоротливу здатність м'язів матки і гальмує дію окситоцина. При вагітності гестагени гальмують овуляцію і сприяють розвитку молочної залози. Вони уповільнюють синтез лютропіна і тим самим не допускають овуляцію нових фолікулів. Прогестерон гальмує виділення фолітропіна, збільшує швидкість розпаду і синтезу білків, пуринових основ, вуглеводів. Релаксин специфічно впливає на пізніх стадіях вагітності: під його впливом розм'якшуються епіфізи лонного зрощення і розслабляються лобкові зв'язки. Хоріонгонадотропін сприяє нормальному протіканню вагітності: він впливає на розвиток і функціонування істинних жовтих тіл, регулює ендокринні функції плаценти. Патологія. До патологічних порушень виділення гормонів відносяться різні захворювання: недорозвиненість яєчників, кісти яєчників, дисфункція гіпофіза і щитовидної залози та ін. Ці явища призводять до порушень реакцій обміну речовин, в яких беруть участь гормони. При близькоспорідненому заплідненні часто виникає інфантилізм – загальне недорозвинення організму або окремих органів. Застосування. Гормони і їх синтетичні аналоги застосовуються як лікарські засоби при різних порушеннях жіночої статевої сфери. Особливе місце належить синестролу, який вживається для боротьби з безпліддям, при лікуванні ендометритів і для прискорення відділення посліду:
Високою естрогенною активністю володіє октестрол: він у 2,5 рази активніший за фолікулін, по активності він рівний синестролу. Гормони кори наднирників Наднирники – парні залози внутрішньої секреції. Кожний наднирник складається з кіркової і мозкової речовини. Кіркова речовина складає 60 – 70% загальної маси органу. Експериментальне видалення органу приводить до загибелі тварин. Гормони кори наднирників почали вивчати після робіт Т. Аддісона (1855), який встановив, що причиною бронзової хвороби є дегенерація клітин кори наднирників. Е. Кендалл і співробітники, а також Т. Рейхштейн отримали з екстракту кори наднирників велику кількість стероїдів, які володіють гормональною активністю. Хімічна природа. За фізіологічною дією гормони ділять на чотири групи: · глюкокортикоїди (кортикостерон, гідрокортикостерон, кортизон), · мінералокортикоїди (альдостерон, дезоксикортикостерон), · андрогени (андростендіон, дегідроепіандростерон, тестостерон та ін.), · естроген (естрон, еквіленин та ін.). Перші дві групи називають власне кортикостероїдами. Всі ці гормони є похідними циклопентанпергідрофенантрена. Його ядро служить основою для утворення всіх чотирьох груп гормонів. Гідрокортизон і кортикостерон складають близько 80% всіх гормонів кори, альдостерон – 2, інші – 18%. Найбільш докладно вивчено шість гормонів:
Біосинтез. У клітинах клубочкової зони кори наднирників утворюється альдостерон, в пучковій зоні – гормони, які забезпечують регуляцію обміну багатьох органічних речовин і реакцію організму на стресові дії. Біосинтез кортикостероїдів регулюється гормоном гіпофіза АКТГ, який з током крові поступає в тканини наднирників. Тут з попередників (холестерину і ацетил-КоА) утворюються гормони. Між ендокринними залозами, що беруть участь в утворенні і регуляції біосинтезу кортикостероїдів, існує прямий і зворотний зв'язок. Так, при появі в кровоносному руслі надлишку кортикостероїдів у гіпоталамусі зменшується синтез і виділення кортиколіберина, що призводить до зменшення швидкості біосинтезу АКТГ в гіпофізі і навпаки. Деякі попередники гормонів утворюються в стероїдопродукуючих органах, особливо, в статевих залозах і плаценті, потім поступають у кору наднирників. Специфічність в утворенні гормонів залежить від виду тварин, від активності ферментів, що каталізують дані процеси. Так, розрив бічного ланцюга прегнана здійснюється карбоксилазою. Утворення гідроксильних груп каталізується специфічними гідроксилазами, які розрізняються залежно від місця розташування груп – ОН. Джерелом водню найчастіше є вітамін С, яким багата кора наднирників. Водень транспортується у вигляді НАДФ∙Н2. Метаболізм. Синтезовані в корі наднирників гормони поступають у кровоносне русло. Близько 90% загальної кількості гормонів знаходиться у вигляді комплексних сполук з білками. Так, гідрокортизон і кортизон з'єднуються з a-глобулінами, альдостерон – з альбумінами крові. Це дає можливість клітинам поступово використовувати гормони і оберігає кортикостероїди від руйнування. Період біологічного напівжиття молекули гідрокортизону рівний 80 – 110 хв, кортикостерона – 60 – 90 і кортизону – 30 хв. Основна маса кортикостероїдів виділяється з організму у вигляді їх метаболітів. Загальним для всіх стероїдних гормонів є переважання в їх обміні відновних реакцій. Відновлені метаболіти в печінці утворюють парні сполуки з глюкуроновою і сірчаною кислотами. Парні сполуки виділяються з організму з сечею і калом. Близько 1% гідрокортизону виділяється з сечею в незмінному вигляді. Кортикостерон виділяється з жовчю. Біологічна дія. Під впливом глюкокортикоїдів збільшується розпад білків і гальмується їх синтез, зменшується маса тіла і зростає виділення з сечею сечовини, сечової кислоти й інших азотовмісних сполук, зростає вміст глікогену в м'язах, стимулюється глюконеогенез, підвищується рівень глюкози в крові і накопичення глікогену в печінці. При зменшенні виділення цих гормонів спостерігається зворотна дія. Інтенсивний синтез глюкокортикоїдів сприяє збільшенню в крові кількості лейкоцитів, особливо нейтрофілів, і зменшенню в ній числа еозинофілів і лімфоцитів. Мінералокортикоїди впливають на водно-сольовий обмін. Вони затримують у тканинах іони Na+ і створюють передумови для утримування організмом води. При недостатній кількості цих гормонів зменшується вміст у тканинах іонів Na+ і хлорид-іонів, падає осмотичний тиск, настає зневоднення. Мінералокортикоїди, особливо альдостерон, володіють слабкою глюкокортикоїдною дією, впливаючи на обмін вуглеводів. Як і глюкокортикоїди, вони впливають на мінеральний обмін. Андрогени і естроген у корі наднирників синтезуються у невеликій кількості. Їх роль у виникненні і прояві статевих ознак невелика. Патологія. При гіпофункції кори наднирників виникає гостра і хронічна недостатність всіх чотирьох груп гормонів. Причиною гострої недостатності можуть бути інфекційно-токсичні процеси, новоутворення, травми і інші ураження органу. При цьому слабшає серцева діяльність і порушується робота харчового каналу. Причиною хронічної недостатності може бути атрофія кори наднирників. При цьому падає кров'яний тиск, зменшується м'язовий тонус, виникає бронзове забарвлення шкіри і слизових оболонок (бронзова хвороба), наступає гіпоглікемія і гіпоазотемія, порушується водно-мінеральний обмін. Іноді зустрічається гіперфункція кори наднирників. В її основі лежить посилення функціонування клітин якоїсь однієї зони. Так, при підвищеній функції клубочкової зони зростає виділення альдостерону і розвивається синдром альдостеронізма (гіпертонія, гіпернатрійемія, судоми, парез). Причиною цього можуть бути аденоми і карциноми кіркової речовини наднирників або різні інфекційні і токсичні процеси. При пухлинах пучкової зони кори починається надлишкове виділення глюкокортикоїдів, що призводить до виникнення наднирково-кіркового синдрому обмінного типу. При цьому поступово затухає синтез білків, зростає їх розпад і гальмується імунобіологічна реактивність організму. Застосування. Гормони застосовуються відповідно до їх біологічної дії. Так, кортизон використовується при лікуванні ревматоїдного артриту, поліартритів, гострого суглобового ревматизму, вовчаку, спондіоартритів, бронхіальної астми і ін. Ацетат кортизону застосовується для лікування ревматизму, дерматитів, лейкозу; альдостерон (в 30 – 120 разів активніше дезоксикортикостерона) – при порушеннях мінерального обміну. Для цієї мети застосовуються деякі синтетичні аналоги – дексаметазон (у 30 разів активніший за гідрокортизон) і 9a-фторпреднізолон (у 50 разів активніший за гідрокортизон).
|
||
|
Последнее изменение этой страницы: 2017-02-07; просмотров: 239; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.220 (0.011 с.) |