Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Одонтогенные заболевания верхнечелюстных пазухСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Предпосылкой для возникновения одонтогенных гайморитов является тесная анатомическая связь синуса с корнями зубов верхней челюсти. Процесс может быть обусловлен прямым распространением воспаления из соседних участков кости или дна пазухи либо развиваться вследствие гематогенного или лимфогенного инфицирования. Непосредственным толчком к развитию гайморита часто является присоединение травмы, охлаждения или общих заболеваний, снижающих резистентность организма. Причиной воспалительного поражения чаще всего бывают различные типы острых или обострившихся периодонтитов (около половины всех случаев) или осложнения консервативных и хирургических манипуляций (около 20 % ). Среди остальных причин почти с одинаковой частотой встречаются нагноение радикулярных кист и остеомиелит лунок зубов, контактирующих с дном верхнечелюстного синуса. Имеются указания о возможности возникновения гайморита при абсцедирующей форме пародонтита. Среди «причинных» зубов при одонтогенных воспалениях на первом месте стоят 6 | 6 (47,7-52,0%), затем 7 | 7 (15,5-25,0%) и 5 I 5 (11,0%) [Мануйлов О.Е. с соавт., 1980; Синева В. И., 1980, 1981; Кокарев Г.П., 1982; Schmelzle R. et al., 1982, и др.]. Одонтогенные гаймориты обычно являются первично хроническими заболеваниями. Поэтому клинические их признаки стерты и не имеют выраженных, а тем более специфических черт. Головная боль, нарушение дыхания и обоняния встречаются при одонтогенных воспалениях реже, чем при риногенных. Болезненность при пальпации области передней стенки верхнечелюстной пазухи, односторонние невралгии также обнаруживаются не часто и, как правило, в период обострения. От 24 до 40% острых воспалений верхнечелюстного синуса также могут иметь одонтогенное происхождение [Левина С. О. и Мулик С.П., 1972; Тимофеев А. А., 1982; Хлыстов Ю.А. и Мусо- рин Ю.Н., 1983; Шаргородский А. Г., 1985; Лузина В. В.
с соавт., 1986; Schumann D., 1984, и др.]. Чаще всего в этих случаях синуит развивается как осложнение лечебных манипуляций. Клиническая картина острого одонтогенного гайморита в отличие от риногенного имеет ряд характерных признаков: боль в области зуба и перфоративное отверстие в дне пазухи, асимметрия лица и болезненность при пальпации переднелатеральной ее стенки; наличие зловонных гнойных выделений из носа, крошковато-творожистых масс в промывной жидкости, изолированное поражение одной пазухи, рентгенологические изменения пара- и периодонта у зуба, дающего клинические проявления. Не все указанные признаки постоянны, но они позволяют дифференцировать одонтогенные и риногенные поражения. Одонтогенньш гайморит развивается, в основном, в хорошо пневматизированных верхнечелюстных пазухах с широким дном и глубокими альвеолярными бухтами. Такое анатомическое строение синусов, по данным В. И. Синевой (1980), встречается в 49,4%. Резорбция костного слоя, отделяющего корни зубов от дна синуса, при периодонтитах происходит тем быстрее, чем тоньше костная прослойка. Однако даже наличие толстого участка костной ткани не исключает опасности инфицирования синуса. Существенных различий в патологоанатомической картине хронических риногенных и одонтогенных гайморитов нет. Изменения слизистой оболочки, начинаясь с области дна, часто остаются в пределах нижних отделов пазухи, вызывая воспаление ограниченного характера. Оно проявляется выраженной десквамацией эпителия, разрушением базаль-ной мембраны и желез, гнойным расплавлением соедини-тельнотканной основы слизистой оболочки и деструкцией костной ткани. Изменения, в основном, сосредоточены вокруг «причинного» зуба, а на остальных стенках синуса могут быть выражены слабо или вообще отсутствовать. Лишь для хронического диффузного гайморита характерно воспалительное поражение в слизистой оболочке всех стенок, которое, однако, может иметь различия в остроте проявлений в разных отделах пазухи. Даже ограниченные одонтогенные гаймориты могут сопровождаться реактив- ОДОНТОГЕННЫЕ ЗАБОЛЕВАНИЯ ВЕРХНЕЧЕЛЮСТНЫХ ПАЗУХ 373
ными изменениями со стороны других околоносовых пазух (решетчатой, лобной и основной).
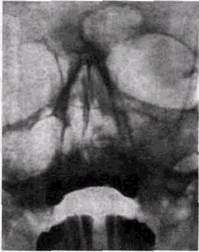
Все существующие методы клинического исследования мало помогают в определении природы патологического процесса. Поэтому именно на рентгенологическое исследование возлагается основная тяжесть диагностики воспалительных изменений верхнечелюстных пазух и дифференциальной диагностики риногенного и одонтогенного воспаления. Весь объем проводящихся в таких случаях рентгенологических исследований должен не только выявить наличие воспалительных изменений, но и очертить состояние зубов и альвеолярного отростка, а также соотношение зубов с дном верхнечелюстного синуса. Рентгенограмма околоносовых пазух в подбородочно-но-совой проекции в вертикальном положении больного часто является исходной для оценки пневматизации всех синусов. Однако наши исследования показали, что обзорные рентгенограммы в подбородочно-носовой проекции при гайморите дают ошибочные выводы о деталях состояния пазух в 71,6% случаев, а наиболее информативными являются зонограммы синуса в лобно-носовой укладке в вертикальном положении пациента с углом поворота трубки 8° (рис. 11.1 и 11.2). Вместе с тем, выявляя изменения в синусах, зонограммы не позволяют установить генез воспаления. Применение панорамных рентгенограмм и орто-пантомограмм упрощает диагностику и позволяет дифференцировать одонтогенный гайморит (см. рис. 1.24). Эти методики информативны и дают возможность отказаться от применения внутриротовой рентгенографии, связанной с большим облучением и не всегда убедительной.
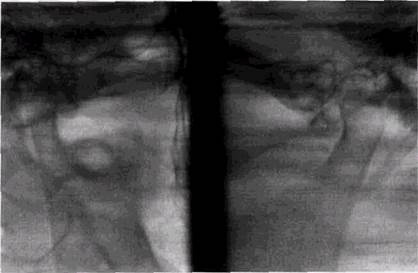
Контрастная гайморогра-фия, особенно с йодолипо-лом, вопреки мнению ряда оториноларингологов, по нашим наблюдениям, часто не дает достоверных данных. Контрастное вещество скапливается в нижних отделах синуса и альвеолярной бухте, перекрывая слизистую оболочку и искажая истинную картину ее изменений. Острые одонтогенные гаймориты приводят к выраженному отеку и утолщению слизистой оболочки синуса. Часто выявляется уровень жидкости горизонтальной или менискообраз-ной формы. При стихании острой фазы количество жидкости в синусе постепенно уменьшается, но утолщение слизистой выстилки, особенно на дне синуса, сохраняется на длительный период. Если одонтогенный процесс с самого начала имеет хронический характер, изменения слизистой оболочки имеют вид локальных утолщений (рис. 11.3). Костная стенка альвеолярной бухты на уровне «причинных» зубов в большинстве случаев резко истончается и даже оказывается полностью разрушенной на отдельном участке (рис. 11.4 и 9.5). Параллелизм между характером периодонтальных процессов и выраженностью изменений слизистой оболочки верхнечелюстного синуса отсутствует, и при небольших зонах периодонтальных резорбций могут наблюдаться значительные по протяженности эрозии дна верхнечелюстных пазух и обширные изменения примыкающей слизистой оболочки в виде бугристых утолщений с волнистыми, но довольно четкими очертаниями. Чем меньше расстояние между корнями «причинных» зубов и зонами периодонтальных костных деструкции, тем более обширные изменения видны со стороны слизистой оболочки. ОДОНТОГЕННЫЕ ЗАБОЛЕВАНИЯ ВЕРХНЕЧЕЛЮСТНЫХ ПАЗУХ 375
Такие изменения в пазухе могут быть обусловлены парод онтитом.
Проявления верхушечного периодонтита одновременно с изменениями стенок и дна верхнечелюстной пазухи лучше всего видны на увеличенных панорамных снимках. Они отчетливо выявляют изменения слизистой оболочки синуса в тех случаях, когда занимают не более Уз его дистального объема. При более обширных изменениях верхняя граница утолщенной слизистой оболочки не определяется из-за наслоения на пазухи тени скуловых костей. В этих случаях более эффективны орто-пантомограммы. На внутриротовых рентгенограммах истинное состояние дна верхнечелюстных пазух вследствие косого хода лучей определить невозможно, а взаимоотношение с ним корней зубов также не соответствует действительности. Поэтому для диагностики одонтогенных гайморитов эти снимки применять не рекомендуется. Воспаления, возникающие вследствие перфорирования дна верхнечелюстного синуса при лечении или удалении зубов, имеют некоторые особенности (рис. 11.5, а и б). В этих случаях обычно возникает реакция слизистой оболочки всех стенок синуса, что хорошо видно на ортопанто-мограммах или линейных зонограммах. Слизистая оболочка резко утолщается, образует полиповидные выбухания. В нижних отделах пазухи могут быть обнаружены скопления пломбировочного материала, металлические инородные тела и фрагменты зубов. Содержимого в пазухе может быть немного или оно вообще отсутствует, если периодически синус опорожняется через свищевой ход. Чаще, чем при других формах одонтогенного гайморита, наблюдается присоединение этмоидита и фронтита на стороне поражения.
Рис 11 4. Разрушение дна верхнечелюстной пазухи на уровне кистогрануле-мы у корней |_6 Радикулярные кисты и кистогранулемы, связанные с корнями зубов, контактирующих с дном верхнечелюстной пазухи, либо вызывают прогрессирующее его разрушение, либо отодвигают кверху пограничную костную пластинку (рис. 11.6, а и б). Врастающие в пазуху радикулярные кисты могут иметь большие размеры, но редко полностью выполняют ее просвет. Представление о том, что им всегда сопутствуют клинические проявления, не соответствует действительности. По нашим данным, подавляющее большинство этих кист обнаруживается случайно при рентгенологическом исследовании. Выявление одонтогенных кист, распространяющихся в верхнечелюстную пазуху, обычно не представляет трудностей. Киста дает однородную тень с выпуклыми правильными внешними очертаниями, полуокруглой формы, занимающей в основном нижнюю половину пазухи. Следует подчеркнуть, что небольшие кисты, расположенные в пределах альвеолярной бухты, на обзорных снимках в подбо-родочно-носовой проекции не выявляются, а при больших кистах не всегда удается увидеть характерный выпуклый контур образования, что не позволяет отличить кисту от воспалительного процесса с тотальным утолщением слизистой или большим скоплением жидкости в верхнечелюстной пазухе. Мало чем помогают в диагностике и боковые рентгенограммы из-за сложной интерпретации суммарного изображения обеих пазух, лицевого скелета и элементов ОДОНТОГЕННЫЕ ЗАБОЛЕВАНИЯ ВЕРХНЕЧЕЛЮСТНЫХ ПАЗУХ 377
Рис. 11 5 Одонтогенные изменения верхнечелюстных пазух: о — ортопанто мограмма Перфорация дна правой верхнечелюстной пазухи при удалении 6 I; б— ни панорамной зонограмме видно утолщение слизистой оболочки на всех стенках верхнечелюстиых пазух полости носа. Наиболее информативны для диагностики одонтогенных кист любых размеров продольные зонограм-мы, снятые в лобно-носовой проекции в вертикальном или горизонтальном положении пациента. Мало эффективна и контрастная гайморография. Небольшие кисты сплющиваются под тяжестью иодолипола, тень их перекрывается контрастным препаратом, характерная форма искажается. При больших кистах контрастное исследование не всегда легко осуществить, так как при пункции оболочка кисты
Рис 116. Радику лярные кисты: а— большая радикулярная киста, исходя щая из периапикальных тканей I 2, врастающая в верхнечелюст ную пазуху Дно полости носа приподнято; б— небольшие ради-кулярные кисты, приподнимающие дно верхнечелюстных пазух повреждается и содержимое ее эвакуируется. Единственным прямым скиалогическим признаком одонтогенной ки-сты является симптом костного ободка, обусловленный сохранившейся костной тканью, но этот признак выявляется не всегда. Редко также удается обнаружить деформацию, ОДОНТОГЕННЫЕ ЗАБОЛЕВАНИЯ ВЕРХНЕЧЕЛЮСТНЫХ ПАЗУХ 379 истончение или полное исчезновение нижних отделов наружной стенки пазухи. Зонография не всегда позволяет дифференцировать кис-Tbi риногенной или одонтогенной природы, так как их теневые проявления идентичны. Для этого требуется дополнительное рентгенологическое исследование верхнего зубного ряда. На увеличенных панорамных рентгенограммах кисты выявляются не всегда и только в тех случаях, когда они занимают не более трети дистального объема пазухи. Характерная теневая картина может искажаться — форма их тени бывает менее правильной, часто напоминает полипо-видное набухание слизистой оболочки. Верхняя граница кист большого размера перекрывается наслаивающейся скуловой костью, а дистальные их отделы приводят к однородному, но различному по интенсивности понижению прозрачности синуса, которое не отличается от картины гайморита. В тех случаях, когда околокорневая киста связана с изменением у нёбного корня моляров, выявить нарушение целости дна верхнечелюстной пазухи не удается, а на фоне воздушной полости синуса выше его дна появляется картина просветления высокой степени прозрачности. Нижняя же половина синуса создает картину линейного или полуовального затемнения. На ортопанто-мограммах выявляемостъ самих кистозных образований пазухи также бывает различной в зависимости от их размеров и локализации. Кисты, связанные в происхождении с молярами и локализующиеся в наружных отделах пазухи, находят более четкое отображение на ортопантомограмме. Они имеют характерную теневую картину. Хуже выявляются на орто- пантомограммах кисты, связанные с премолярами. Они могут перекрываться элементами полости носа, создающими сложную для интерпретации теневую картину. При нагноениях, которые осложняют почти 25 % всех кистозных образований, правильная округлая форма кисты может меняться, а четкая наружная граница исчезает. Утрачивается однородность структуры кисты, в центре ее появляется просветление с горизонтальным уровнем содержимого, а оболочка становится более толстой. Кисты могут вскрываться в полость носа или рта, образуя свищ,
что, по данным М. Ф. Рождественской (1968), наблюдается почти в 30 % случаев. При нагноении радикулярная киста может вскрыться в верхнечелюстную пазуху. Тень ее в этих случаях сливается с утолщенной слизистой оболочкой, и рентгенологическая картина не отличается от проявлений гайморита (рис. 11.7). ГЛАВА 12 ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА В РЕНТГЕНОЛОГИЧЕСКОМ ИЗОБРАЖЕНИИ Сложность анатомического строения и кинетики ви-сочно-нижнечелюстного сочленения (ВНЧС), зависимость правильных внутрисуставных отношений от характера смыкания зубных рядов, тонуса и функции жевательных мышц создают тот фон, который обусловливает большую частоту заболеваний этого сустава у лиц различного пола и возраста. Так, по данным различных специалистов [Wein-mann A., Agerberg G., 1986; Thompson J. et al., 1985; Dow-son P., 1985], клинические признаки дисфункций височно-нижнечелюстных суставов: боли, крипитацию, дискоорди-нацию движений обеих сторон и связанную с ней девиацию нижней челюсти при открывании рта, напряжение мышц и периартикулярных тканей, снижение слуха можно выявить у 14-40 % всего населения. При этом частота дисфункций возрастает по мере увеличения возраста пациентов и потери жевательных зубов и особенно высока у лиц с аномальными соотношениями зубных рядов. Именно дисфункции и составляют основную группу патологических изменений височно-нижнечелюстных сочленений. Для понимания причин их возникновения, а тем более для объяснения их рентгенологических проявлений необходимо в первую очередь рассмотреть особенности функции сочленения. По своей механике височно-нижнечелюстной сустав является самым сложным сочленением человека. Внутрисуставный мениск разделяет его полость на два изолированных этажа, в каждом из которых имеются свои особенности движений. При открывании рта головки мыщелкового отростка осуществляют ротацию вокруг поперечной оси в нижнем этаже сустава, где впадиной служит нижняя поверхность диска. При этом верхний полюс головки перемещается вентрально. Центр вращения каждой головки нахо-
дится на внутреннем ее полюсе. Одновременно «впадина» (диск) меняет свое положение и движется вперед по задней поверхности суставного бугорка. Ось этого движения располагается в центре суставного бугорка. Движения головки начинаются раньше скольжения диска, и в ходе их она ретируется почти на 100°. Угол скольжения мениска составляет около 60°. При движении челюсти в сторону на рабочей стороне ротация отсутствует, а на балансирующей — осуществляется со смещением диска вперед, но не вокруг поперечной оси головки, как при открывании рта, а вокруг прямой вертикальной оси, которая идет от центра суставного бугорка балансирующей стороны к центру головки рабочей стороны. Таким образом, движения в височно-нижнечелюстных суставах являются вращательно-скользящими. При полном открывании рта внутрисуставный мениск сохраняет контакт с задними отделами суставной впадины, благодаря соединительнотканным тяжам позади головки. Частично степень открывания рта регулируется тем, что диск устанавливается впереди головки. Почти у 70 % людей имеется так называемый физиологический подвывих, при котором с суставным бугорком контактирует только задняя треть суставной площадки головки. При открывании рта движения элементов сочленения происходят последовательно: вначале осуществляются ротационные движения головки в нижнем этаже суставной полости, затем комплекс «головка— диск» движется вниз до вершины суставного бугорка. При этом равнодействующая сокращений жевательной мускулатуры направлена таким образом, что основную жевательную нагрузку берут на себя зубные ряды, а не ткани сустава. Объем движений в здоровом височно-нижнечелюстном суставе тесно связан с нервно-мышечным балансом жевательной мускулатуры, который обусловливает также физиологически правильное положение головок во впадине и влияет на взаимоотношения челюстей. Важным фактором является одинаковость натяжения крыловидных и жевательных мышц с двух сторон. В норме комплекс «головка — диск» расположен во впадине так, что основное давление минует ткани, не предназначенные для его восприятия. Равнодействующая ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА 383 мышц направлена горизонтально к суставным поверхностям, чтобы не увеличивать нагрузку на соединительно-тканное покрытие впадины, поэтому m.pterygoid. lat. смещает диск в мезио-дистальный угол, и признаком нормальных внутрисуставных отношений является расположение головки в верхнемедиальном углу впадины (рис. 12.1, а и б). Сосудисто-нервный пучок в это время находится за пределами суставной впадины, и головка с ним не соприкасается. Полной симметрии внутрисуставных взаимоотношений в норме нет, и головки имеют небольшие различия в своем расположении. На этом показателе особенно сказываются взаимоотношения челюстей в горизонтальной плоскости. При движении головки вперед натягиваются не только задние, но и боковые эластичные пучки, связывающие диск с головкой. Рецепторы, располагающиеся в разных отделах связок, задействуют жевательную мускулатуру, стабилизирующую положение головок, и защищают сустав от разболтанности. Небольшой временный мышечный дисбаланс приводит к изменениям, которые компенсируются, не давая клинических проявлений. Стойкий дисбаланс мышц любой природы, в том числе и вызванный неадекватными ортопедическими мероприятиями, приводит к смещению головок вниз, возникает перегрузка последних зубов, дискоординация мышц и болевые ощущения. При увеличении вертикальных соотношений челюстей протезами, пластинками мышечный баланс нарушается, тяга m.pterygoid.lat. уже не может удержать головку в правильном положении. Возникает разболтанность, которая постепенно приводит к развитию синдрома дисфункции. Функциональная перестройка элементов височно-нижне- челюстного сустава начинается с момента прорезывания первых резцов и продолжается всю жизнь. Суставной бугорок при рождении отсутствует, он появляется с момента прорезывания зубов и достигает в высоту почти 1 см у взрослых. Внутрисуставной мениск также формируется полностью только при появлении функциональной нагрузки. Одновременно окончательно формируются и обе lig. spheno mandibul., которые перекидываются через глазе- ровы щели и натяжение которых играет роль при возникновении болевого синдрома. К возникновению болей могут
Рис. 121. Панорамная зонограмма нормальных височно-нижнечелюстных суставов, о — в положении привычной окклюзии; б — при широком открывании рта ЗАБОЛЕВАНИЯ ВИСОЧНО НИЖНЕЧЕЛЮСТНОГО СУСТАВА
также привести изменения в hammulus основной кости, которые возникают при нарушении взаимного расположения головки диска и впадины. При избыточном переднем расположении диска постоянное натяжение этой связки дает боль в области уха. От верхней поверхности диска к впадине идут эластические волокна, по нижней — грубая фиброзная ткань. Именно тяга эластических волокон возвращает диск в правильное положение после открывания рта, а фиброзные тяжи удерживают его от избыточного смещения вперед. В боковых отделах диск отделен от капсулы и скреплен с головкой, обеспечивая совместные с ней перемещения. При болевых ощущениях на рентгенограмме чаще всего обнаруживается смещение головки мыщелкового отростка кзади, а диска вперед с сужением заднего отдела рентгеновской суставной щели и расширением ее в переднем отделе (рис. 12.2). При этом обычно выявляются окклю-зионные нарушения, дистальные смещения нижней челюсти, несоответствия контактов коронок центральных зубов, смещения центров смыкания челюстей, однако клиническая симптоматика дисфункций височно-нижнечелю-стного сустава до сих пор не находит всестороннего объяснения. Так, если различные «шумовые» проявления, возникающие при дисфункции, связывают с изменениями в координации, направлении и скорости перемещения внутрисуставных менисков, то боли обычно объясняют нарушением строгой последовательности сокращения жевательной мускулатуры и изменения объема движений мы-щелковых отростков. Имеются даже успешные попытки диагностической оценки дисфункции в зависимости от того, в какую фазу открывания или закрывания рта появляются боли. Тем не менее, причину болевых ощущений точно определить удается далеко не всегда, так как не у всех пациентов, жалующихся на боли, можно рентгенологически констатировать нарушение экскурсий мыщелкового отростка, в том числе заднее смещение головок, хотя именно оно является причиной травматизации сосудисто-нервного пучка в задних отделах суставной впадины. Следует только учитывать, что костная ткань лишена болевых рецепторов, и никакие изолированные поражения костной ткани сами по себе не могут быть источником болевых
Рис. 12.2. Дисфункция левого височно-нижнечелюстного сустава со смещением суставной головки кзади и расширением переднего отрезка суставной щели реакций. Нередко болевые ощущения при дисфункции являются двусторонними, но проявляются сильнее на той стороне, где внутрисуставные взаимоотношения страдают меньше. Далеко не всегда нарушения слуха также совпадают с задними смещениями головки. Имеется связь клинических проявлений дисфункции с определенной настроенностью психики пациентов. По-видимому, не случайно основную массу лиц с дисфункцией составляют женщины в климактерическом периоде. Возможно, неполное совпадение симптоматики и нарушений внутрисуставных взаимоотношений следует искать в вариабельности этих показателей и в норме. Успех рентгенодиагностики патологии височно-нижнечелюстного сустава может быть обеспечен использованием таких методик, которые не только позволяют оценить состояние костных отделов и так называемых «мягких» тканей сочленения, но и определить его функцию. Из традиционных способов обзорной рентгенографии (по Шюллеру, Пар-ма или их модификаций) для этого не годится ни один, так ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА 387 как судить о внутрисуставных отношениях эти виды съемки не позволяют, выявляя лишь грубые проявления костных изменений и нарушений экскурсии суставных головок. До последних 15-20 лет безальтернативной методикой рентгенологического исследования была линейная томография сустава, которая осуществлялась при поворотах рентгеновской трубки на 30 °, глубине выделяемого слоя в боковой проекции от 2 до 3 см и в прямой проекции — от 9 до 11 см. Съемка в боковой проекции осуществлялась на разных фазах движения нижней челюсти. Позволяя довольно точно диагностировать любые патологические изменения морфологического характера, томография давала возможности выявить, но не всегда точно классифицировать, дисфункцию ВНЧС. Отрицательной стороной методики томографии явилось большое число выполняемых снимков и значительная лучевая нагрузка на пациентов. Поэтому томографию сменили вначале линейная, а затем панорамная зонография на аппарате ОП-б «Зонарк», резко сократившие количество рентгенограмм, создавшие более благоприятный ход луча и уменьшившие облучаемость пациентов в ходе исследования. Попытки использовать в целях уточненной диагностики изображение височно-нижнечелюстного сустава, которое получается на ортопантомограммах, показали, что костные элементы сочленения на этих снимках отображаются в косых проекциях, а характер рентгеновской суставной щели искажается. Поэтому на этих снимках достоверно оценивать можно только грубые изменения суставных фрагментов. Что касается положения внутрисуставного диска, то ортопантомог-раммы для этой цели недостаточно информативны в связи с искажением суставной щели и из-за того, что зубные ряды при съемке устанавливаются в привычную окклюзию. Мало отличаются от изображения на ортопантомограммах те картины ВНЧС, которые получаются на специальных программах, имеющихся у всех ортопантомографов последних поколений. Поэтому на сегодняшний день мы считаем зонографию на аппарате «Зонарк» наиболее точным из широко использующихся способов функциональной рентгенографии ВНЧС. Ее большим преимуществом является одновременная регистрация на одном снимке обоих сочленений в любой из функциональных фаз, что расширя-
ет возможности диагностики. При сопоставлении с клиническими данными, которые мы проводили на протяжении многих лет, обнаружено, что зонограммы на аппарате «Зонарк» позволяют достаточно хорошо классифицировать и виды дисфункций, выделяя смещения менисков, передний и задний блоки, отмечая мышечные контрактуры и миозиты от патологии сочленения. Но более подробное представление о внутренней архитектонике сустава — наличии перфорации диска, его повреждений, разрыва или отрыва связок — эти снимки определить не позволяют. Ряд клинико-рентгенологических исследований последних лет, в том числе Ю.А. Петросова (1985), были направлены на сопоставление субъективных ощущений, клинических проявлений и рентгенологических изменений при дисфункциях височно-нижнечелюстного сустава. Обнаружено, что щелканье без болевых ощущений чаще всего является проявлением привычного вправляющегося вывиха или подвывиха, особенно если оно появляется в конце открывания рта. Сочетание болевых ощущений с щелканьем на начальных фазах движения нижней челюсти более характерно для нервно-мышечного дисбаланса жевательной мускулатуры или изменений в связках, которые сопровождаются нарушением внутрисуставных взаимоотношений при сомкнутых челюстях. Обращается внимание на частое возникновение дисфункций при окклюзионных дисгармониях и инконгруентности суставных отделов сочленения, особенно при сочетании уплощенной впадины и невысокого суставного бугорка с большой суставной головкой мыщелкового отростка нижней челюсти. При этом указывается, что к появлению «разболтанности» предрасполагает конституционная неполноценность связочного аппарата, которая возникает в процессе нарушения ритмичности роста и окончательного формирования сочленения [Bates R. с соавт., 1984]. Важность функциональных дисгармоний подтверждается частотой необычно рано возникающего в этих случаях патологического ремоделирования суставных площадок в местах прикрепления связок и мышц. Нарушения прикуса, которые приводят к изменению при жевании расстояния между головкой и диском, вызывают перегрузку наиболее тонкой и ранимой части диска с после- ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА 389 дующей перфорацией ее в центре и появлением местной реакции покровных тканей суставной впадины. При пара-функциях также резко возрастают по мощности горизонтально действующие силы, что чаще всего приводит к появлению избыточного экстраартикулярного и интраарти-кулярного ремоделирования — обызвествлениям капсулы состава, деформациям головки мыщелкового отростка, обызвествлению связок. Для этих изменений особенно характерны боли при давлении, особенно латеральном, смещение челюсти в больную сторону. Интраартикулярные изменения проявляются клинико-рентгенологически, главным образом, в нарушении функции [Pinkerst R., 1988]. Таким образом, трудности в диагностике связаны с отсутствием достаточно четкой и патогномоничной рентгенологической характеристики височно-нижнечелюстных суставов. Хотя широкое внедрение в практику вначале томографии, а в последние годы и зонографии сочленений существенно расширило возможности определения внутрисуставных взаимоотношений и их нарушений, но далеко не у всех больных удается найти полное совпадение клинической и рентгенологической характеристики состояния суставов. Это объясняется тем, что наиболее часто использующиеся в практике послойные рентгенограммы и орто-пантомограммы не отображают всех особенностей внутрисуставных взаимоотношений, так как они производятся в определенной проекции, а положение самих сочленений в черепе и всех его элементов по отношению друг к другу варьируют у всех индивидуумов и различны с обеих сторон. Это может служить причиной искажения тех показателей, которые являются опорными для диагностики. Точная и детальная диагностика не может базироваться исключительно на данных послойной рентгенографии, она требует дополнительного использования артрографии, компьютерной или магнитно-резонансной томографии или сочетания этих методик (рис. 12.3). Как показывают литературные материалы последних десятилетий [Сысо-лятинП.Г., Дергилев А.П., Паутов И. Ю. и др., 1995; Katzberg R. и Dolwick F., 1982; Ferenberg с соавт., 1978], именно эти методики или их сочетание позволяют осуществить наиболее прецизионную диагностику и решать те вопросы, которые с трудом или совсем не решаются только
послойной рентгенографией. Артрография выявляет у лиц с дисфункцией сустава перфорации внутрисуставного мениска, позволяет увидеть необычные смещения мениска при его разболтанности. Эти же данные отчетливо получаются на КТ, которая одновременно значительно расширяет спектр выявления особенностей внутрисуставных взаимоотношений, обнаруживая в то же время и мельчайшие нарушения в строении элементов сочленения. Повышает точность диагностики дис-кинезий и изучение движений нижней челюсти с помощью пантографов различных конструкций, сочетающееся с рентгенологическими исследованиями. Данные компьютерной томографии и артрографии свидетельствуют, что у больных с болями имеются изменения в привычном анатомическом положении внутрисуставного мениска, изменения покровных хрящей [Miller Th. с соавт., 1985]. Некоторые авторы обнаружили такие изменения у 20 % исследованных детей с аномальными соотношениями зубных рядов. Вместе с тем, далеко не во всех случаях нарушение внутрисуставных взаимоотношений сопровождается клиническими проявлениями, а функциональные нарушения могут обнаруживаться у лиц, никаких жалоб не предъявляющих. Особенно часто аномалии расположения головки можно увидеть на ортопантомограммах. Однако данные этой методики следует оценивать с большой осторожностью, так как она не у всех пациентов передает картину сочленения в истинной боковой проекции. Анализ послойных снимков большого числа больных с различными деформациями лицевого черепа свидетельствует, что нарушения правильных взаимоотношений между ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
Рис. 12.4. Патологическое ремоделирование суставных головок у больного с нарушением прикуса челюстями в значительной степени компенсируются в ви-сочно-нижнечелюстных суставах и не приводят к появлению каких-либо субъективных симптомов. Они отсутствуют даже в тех случаях, когда суставная щель оказывается очень широкой в верхнем и
|
|||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-01-27; просмотров: 582; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.119 (0.05 с.) |