Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Системные аллергические реакции у детей с МДМ
Различные аллергозы, по данным наших исследований и сообщениям в научных публикациях, являются постоянно присутствующим признаком у детей с МДМ и вообще практически у всех детей, получивших травму шейного отдела спинного мозга. В учебной и научной литературе они, как правило, шли и до сих пор идут как самостоятельные нозологические единицы вне всякой связи с травмами и другими повреждениями шейного отдела позвоночника и спинного мозга. И лишь в самое последнее время появились попытки интегрировать сведения об аллергозах в общую картину имеющихся у детей расстройств и связать их воедино [Торопова Н.П., Мажейко Л.И., 1994]. Многие авторы относят их к вегетативным нарушениям. Не возражая против этого, мы считаем более точным выделение их в группу нейросоматических заболеваний [Халецкая О.В., Трошин В.М., 1995], а точнее – в группу нейросоматических синдромов. Ниже мы постараемся особновать это положение. Из многочисленных аллергических реакций у детей с МДМ можно выделить следующие достаточно хорошо очерченные синдромы: респираторные аллергозы, поллиноз, вазомоторный ринит, бронхиальную астму, экзему, нейродермит, атопический нейродерматит, атопическую экзему, аллергодерматоз и др. Поскольку за организацию аллергических (и иммунных) реакций у человека ответственна иммунная система, то мы и рассматриваем их с позиций не вообще нарушений деятельности вегетативной нервной системы, а как нейроиммунологические реакции. По своим проявлениям в связи с возрастом, образом жизни и питания ребенка принципиально аллергические реакции делят на три группы: пищевая аллергия, легочная аллергия и аллергодерматозы. Первым признаком аллергодерматоза, обычно проявляющимся у детей почти с рождения и даже при грудном вскармливании, является так называемый “экссудативный диатез”, которым в педиатрической практике уже более 80 лет именуют проявления кожной аллергии, в основном на лице и слизистых оболочках. При этом (что поразительно) мало кто задумывается о том, что при полном физическом здоровье при грудном вскармливании явлений аллергии у нормально родившегося и биологически зрелого ребенка быть не должно. При появлении аллергии у исследователей легче всего возникает мысль о наследовании дефективных признаков от родителей. Ряд исследователей усматривают и
-68- пытаются доказать роль наследственно-конституциональных факторов в развитии диатеза и формирование на его фоне других аллергических реакций [Воронцов И.М., 1985; Йегора Л. 1986, и др.] В то же время, проанализировав большое число публикаций о роли наследственных факторов в развитии аллергодерматозов у детей, Н.П. Торопов и О.А. Синявская (1993) пишут, что лишь в единичных работах отражается связь выявляемых нарушений с состоянием здоровья родителей, прежде всего, матери, и особенно во время беременности, особенностями анте- и интранатального периодов развития, заболеваниями внутренних органов. Эти авторы считают правомочным допущение о том, что передача предрасположенности к аллергии наследуется по типу наследования мультифакторного признака с пороговым значением. Такая формулировка по ее практическому применению не очень вдохновляет лечащих врачей в силу ее неопределенности. Нам представляется совершенно обоснованным мнение Б.Альперна (1973), что наследственная предрасположенность не всегда является обязательным фактором развития аллергического дерматоза, а лишь облегчает возникновение сенсибилизации. Очень существенным и установленным фактом является то, что наряду с повышением аллергической реактивности у подавляющего большинства детей с экземой и нейродермитом снижены показатели неспецифического иммунитета (фагоцитоз, титр комплемента, активность лизоцима). Чем сильнее и обширнее выявлялись аллергические реакции, тем в большей мере были снижены эти показатели [К патогенезу, 1976]. За последние годы в патогенезе аллергодерматозов определенную роль отводят ферментным нарушениям, которые иногда генетически детерминированы [Тагиев Т. И др., 1980]. В своей книге “Врожденные и приобретенные энзимопатии “ эти исследователи на основании собственных данных и приведенных в других публикациях сведений обсуждают возможный механизм развития повреждения тканей дыхательных путей при дефиците ферментов, участвующих в метаболизме медиаторов и активных полипептидных групп. Вспомним, как участились различные аллергические заболевания и реакции верхних дыхательных путей за последнее время у детей младшего дошкольного возраста.
Проанализировав большое количество опубликованных данных, Н.П. Торопова и О.А. Синявская (1993) пришли к убеждению в несомненной роли функциональных нарушений
-69- вегетативной нервной системы в патогенезе экземы и нейродермита. Они считают, что возможны первичные отклонения в деятельности нервной системы, обусловливающие развитие аллергических реакций, нарушение процессов пищеварения и всасывания, метаболизма в тканях. Еще один чрезвычайно важный аспект обсуждаемой проблемы заключается в том, что у детей с МДМ и вообще у детей, получивших микротравму в процессе родов, уже на первьк этапах пищеварения и расщепления пищевых веществ в желудочно-кишечном тракте выявляются значительные нарушения. Даже у практически здоровых детей отмечалась низкая желудочная секреция и активность пищеварительных соков, что благоприятствует всасываю чужеродных белков и иных веществ и развитию аллергических реакций. При морфофунк-циональных исследованиях желудка и двенадцатиперстной кишки, проведенных у детей дошкольного возраста с аллерго-дерматозами, обнаружены воспалительные процессы в гастро-дуоденальной области, которые нередко не имеют четкой клинической симптоматики [СазаноЬа Н. Е. и др., 1987]. Явления же дискинезий в гепатобилиарной системе вьювлены почти у всех детей с аллергодерматозами [Альперович С. А. и др., 1971]. Наличие дисфункции желчевыводящих путей и поджелудочной железы у детей с аллергодерматозами заставляет задуматься о некоторых общих фундаментальных механизмах их развития, на чем мы остановимся ниже. За последние годы в связи с совершенствованием методик изучения процессов пищеварения обнаружилось, что у детей с нейродермитом в тонкой кишке нарушаются процессы абсорбции за счет снижения активности ферментов пристеночного пищеварения и частичной атрофии микроворсинок. Это расценивается как патогенетически значимый фактор в развитии нейродермита [Торопова Н. П. и др., 1979; Зеленцо-ва В. Л., 1982; Васильев Ю. В., 1984]. Г. Э. Шинский и соавт. (1985) у Уз больных с экземой и нейродермитом обнаружили выраженные нарушения всасывательной способности тонкой кишки. Другим патогенетически значимым фактором в развитии нейродермита является дисбактериоз кишечника, который выявлен у 98% детей с атоническим дерматитом [Федоров Р. В. идр., 1989]. У такихдетей наряду с отсутствием или снижением количества бифидобактерий отмечались нарушения аэробной микрофлоры, и на этом фоне появлялись гемолитические Е. соИ, микробы рода протея, штаммы золотистого и эпи-дермального стафилококка, грибы рода кандида и плесени. -70- При гистологических исследованиях слизистой оболочки кишечника выявлена ее атрофия, что приводило к изменению биоценоза в кишечнике, снижению числа бифидобактерий и размножению условно-патогенной флоры. При этом нарушается пристеночное пищеварение, что расценивается как вторичное явление вследствие ферментной недостаточности в вышерасположенных отделах кишечника, ответственных за полостное пищеварение. Кроме того, при хронической травме блуждающего нерва, в значительной мере «ответственного» за весь желудочно-кишечный тракт, можно прогнозировать задержку созревания и самого пристеночного пищеварения.
Н. П. Торопова и О. А. Синявская (1993) высказывают мнение, что патологические изменения в коже при аллергодерма-тозе являются результатом сложного сочетанного поражения органов пищеварения, эндокринной, нервной и иммунной систем, метаболических нарушений. В результате собственных исследований, а также на основании работ своих сотрудников, авторы пришли к двум весьма интересным заключениям. Первое: у всех детей с аллергодерматозами выявлены нарушения функции ЦНС, которые расценивались как пре- и перинатальные энцефалопатии и их последствия в виде церебральных минимальных дисфункций. У детей часто встречались проявления внутричерепной гипертензии различной выраженности. Старшие дети предъявляли жалобы на головные боли, отмечались нарушения сна и поведения, в основном в виде эмоциональной и двигательной расторможенности. При осмотрах глазного дна определялись расширения вен, артериовенозные перекресты по гипертензивному типу. Отмечена задержка мие-линизации в виде пирамидной недостаточности и мозжечко-во-вестибулярной дисфункции, часто сочетающаяся с гипер-тензивным синдромом, замедленной редукцией тонических рефлексов, поздним становлением основных этапов двигательного развития, равновесия и координации. У большинства детей определялись нарушения тонуса мышц и рефлекторной сферы, задержки развития речи и отставание в психомоторном развитии. У абсолютного большинства детей обнаружены симптомы травмы позвоночника и позвоночных артерий во время родов «в основном в виде миатонического синдрома за счет ишемии ретикулярной формации». У примерно половины наблюдаемых детей обнаружены признаки хронической недостаточности кровообращения в вертебрально-базилярном бассейне, которые были подтверждены рентгенологически, а также клинически в виде головных болей, головокружений, -71- явлении астенизации, горизонтального нистагма, гипотонии, гипорефлексии, негрубых нарушений статики и координации. На электроэнцефалограммах выявлялось замедленное созревание корковых ритмов, явления ирритации срединных структур [Фролов Е. П. и др., 1980]. У всех детей выявлялись вегетативные дисфункции различной направленности и проявлений, у половины — нарушения ликвородинамики (локальная гипертензия в области III желудочка головного мозга) и нарушения лимбико-ретикулярного комплекса. Однако развитие различных форм аллергодерматозов они не ставят в прямую связь с травмой шейного отдела позвоночника, а рассматривают последнюю как серьезное сопутствующее сочетание. Несколько позднее Н. П. Торопова и Л. И. Мажейко (1994) в методических рекомендациях, описывая механизмы развития сегментарных вегетативных дисфункций при атоническом дерматите, выделили следующие ведущие факторы их этиологии и патогенеза.
Вертеброгенные факторы: — травмы; — аномалии развития; — спаечный процесс; — первичная и вторичная миофиксация; — местный аутоиммунный процесс; — остеохондроз. Механизмы воздействия: — раздражение симпатических сплетений позвоночных артерий; — повреждения аксонов, демиелинизация; — компрессия аксонов на различных уровнях; — нарушения медиации; — спастическое состояние сосудов, поддерживается патологической импульсацией из тканей пораженного позвоночника и спинальных ганглиев; — формирование локальных вегетативно-сосудисто-трофических и метаболических расстройств; — топическая детерминированность сегментарных вегетативных дисфункций (очаги поражения кожи при атопи-ческом дерматите). Второе, на что обращают внимание указанные исследователи,— это невротизация детей с аллергодерматозами, которая имеется практически всегда в разной степени выра-женностйТ''^ Мы постарались подробно привести основные позиции ведущих детских дерматологов, поскольку они практически уже выстроили причинно-следственную связь возникнове-
-72- ния, развития аллергодерматозов у детей и подростков и описали спектр сопутствующих нарушений. Остаются открытыми, по крайней мере, два вопроса: 1) почему травма шейного отдела позвоночника и нервного сплетения позвоночной артерии сочетается с аллергодерматозами и описанными выше нарушениями; 2) почему во многих случаях вместо аллергодерматоза в клинической картине аллергии доминируют либо бронхиальная астма, либо астматический бронхит, а все сопутствующие нарушения практически те же? Системные аллергические реакции мы выявили у всех детей с МДМ. Иногда их проявления были выражены слабо, и даже родители не обращали на них внимания. Это обычно касалось случаев, когда небольшие сухие очаги аллергодерматоза локализовались в области подколенных сгибов или кожи стоп, или когда все признаки кожной аллергии проявлялись лишь сухостью и малозаметным шелушением кожи. В последнем варианте родители обычно находили объяснение в «особенностях кожи» ребенка. В ряде случаев проявления кожной аллергии бьши выражены довольно сильно, и дети были все «обсыпаны» шелушащимися и зудящими папулами на фоне уже измененной и гиперемированной кожи. Приводим клинический пример. Аня П., 4 года. Причина обращения родителей к врачу — неусидчивость ребенка, агрессивность, эмоциональная лабильность.
Из анамнеза известно, что родилась с массой 3350 г. Мать сообщила, что ставили гипоксию плода. Закричала сразу. Кормить принесли на 3-й сутки. Грудное вскармливание продолжалось до 9 мес. С первого месяца жизни отмечались явления аллергодерматоза в форме экссудативного диатеза. При переходе на смешанное питание стали появляться и до момента обращения к нам сохранялись зудящие очаги аллергодерматоза на коже. Пошла самостоятельно в 12 мес, но до 3 лет ходила «на цыпочках». Сон неспокойный: часто без видимых причин просыпается, плачет по ночам. При клиническом обследовании установлено следующее. Девочка нормального питания, астенического телосложения. Физиологические изгибы позвоночника в стадии формирования. Отмечено плохое формирование продольных сводов стоп и «разновысокость» ног на 1 см. Ребенок гилервозбудим, совершает активные, но нецелесообразные движения. Окружающую обстановку оценивает без чувства «дистанции». На коже локтевых сгибов, подколенных складок и межягодичной области — очаги аллергодерматоза.
-73-
Рис. 10. Больная Аня П., 3 года. Голова наклонена вперед, в срединном атяантоосевом суставе наблюдается щель 5мм (а), видна нестабильность позвонков С II-III (6). Неврологическое обследование. Черепная иннервация без особенностей. Сухожильные и периостальные рефлексы оживлены, но симметричны. При координационных пробах (пальценосовзя, пяточно-коленная) отмечены элементы промахивания. Наряду с этим четко выявлялась рассеянная пирамидная симптоматика: рефлексы Бабинского, Гордона, Оппенгейма, Маринеску — Радовичи.
-74-
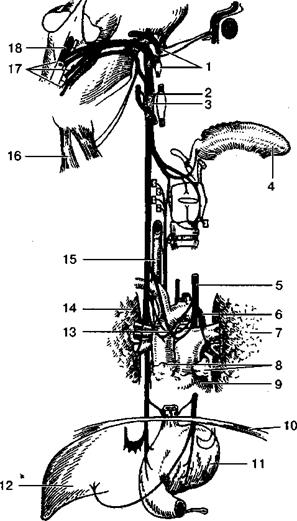
Рис. 11. Та же больная. Голова откинута назад, нестабильность позвонков отсутствует (а), щель в срединном атяантоосевом суставе практически исчезла (б). При проверке уровня развития высших функций головного мозга выявлены нарушения памяти, внимания и на фоне эхолалии — задержка развития речи. На обычных и функциональных спондилограммах шейного отдела позвоночника выявлена нестабильность сегментов С II-III, щель в срединном атлантсосевом суставе при наклоне головы вперед (рис. 10, 11 ), а при УЗДГ — асимметрия кровотока по позвоночным артериям с реакциями спазма в вертебрально-базиллярном бассейне. -75- На основании результатов клинических и инструментальных исследований мы пришли к выводу, что в данном случае дефекты физического здоровья ребенка и задержки его психомоторного развития связаны с травмой шейного отдела позвоночника и спинного мозга, что сопровождается нарушениями кровообращения в вертебрально-базилярном бассейне и стволовых структурах головного мозга. Мы предложили следующую индивидуальную схему коррекции имеющихся расстройств и реабили-тации ребенка: 1) массаж мышц спины, шеи и воротниковой зоны ежедневно по 20 мин до получения положительных результатов; 2) тренировка шейных мышц в изометрическом режиме для создания мышечного корсета вокруг шейного отдела позвоночника ежедневно, 10—12 раз; 3) упражнения для тренировки сводов стоп ежедневно (после упражнений на шее); 4) занятия с дефектологом-логопедом (не реже одного раза в неделю); 5) занятия с психологом (не реже одного раза в неделю). Еженедельные коррекционные занятия с дефектоло-гом-логопедом и психологом проводились на базе Центра «Развитие» Центральногорайона Санкт-Петербурга, а все остальное — в домашних условиях. Контрольные осмотры у детского невролога проводили не реже одного раза в месяц. Спустя 3 мес от начала коррекции выраженность явлений аллергодерматоза значительно уменьшилась, а через 5 мес они уже не наблюдались. Через 4 мес после начала реабилитации ребенок стал значительно спокойнее, у него нормализовался сон, уменьшилась выраженность пирамидных знаков, начали формироваться своды стоп. Дефектологи отметили исчезновение эхолалии.' На момент написания этой книги ребенок находится в стадии наблюдения, и есть все основания надеяться на положительную динамику. Наибольшая выраженность кожных реакций была отмечена у детей, у которых на спондилофаммах были признаки травмы атлантозатылочного сочленения и сегментов С I-II. Это как раз те сочленения, где отсутствуют межпозвоночные диски, и где позвоночные артерии делают два поворота под углом 90°. Это также область, где находится верхний шейный отдел спинного мозга с расположенными в нем ядрами добавочных и блуждающих нервов (последние располагаются на уровне яремного отверстия). Вместе с кожными аллергическими реакциями или самостоятельно в 21% случаев мы наблюдали и аллергические ре- -76- акции верхних дыхательных путей в виде эпизодов обструкции: астмоподобных приступов, астматического бронхита и их элементов. Обращало на себя внимание то, что возникновение этих приступов не стояло в прямой связи с каким-либо конкретным аллергеном, а чаще всего увязывалось с изменениями метеорологических условий, переохлаждением детей и различными простудными заболеваниями. В этих условиях, особенно после выраженных приступов, аллерген, конечно, искали, однако остановиться на каком-то конкретном и доказательном варианте в большинстве случаев не могли. Нередко аллергическое состояние провоцировалось различными профилактическими прививками, а также туберкулиновыми пробами. Видимо, в силу указанных обстоятельств кортикостерои-ды, относящиеся к разряду наиболее эффективных иммуно-депрессантов, в таких ситуациях оказывались очень эффективны, в то же время стимуляторы р-адренергических рецепторов помогали не всегда [Греф Д., 1997]. Л. Шнейдер (1997) считает, что бронхиальную астму можно прогнозировать у детей с рецидивирующими приступами кашля, одышки, удушья, частыми бронхитами и непереносимостью физической нагрузки, т. е. у детей с «минимальной спинальной недостаточностью», по А. Ю. Ратнеру. На предрасположенность к таким реакциям указывают также перенесенные аллергические риниты, коньюнктивиты и различные проявления медикаментозной аллергии. Рассматривая аллергические реакции верхних дыхательных путей и сопоставляя их с катамнезом и результатами спондилографии шейного отдела позвоночника, мы опять вынуждены обратиться к некоторым вопросам клинической анатомии и физиологии блуждающего нерва. Внимание к нему привлекают следующие важные обстоятельства. Чувствительные узлы системы блуждающего нерва (их два) обеспечивают иннервацию твердой мозговой оболочки задней черепной ямки, части наружного слухового прохода и ушной раковины, слизистой оболочки глотки, гортани, внутренних органов (дыхательные пути, желудочно-кишечный тракт, печень, поджелудочная железа, вилрчковая железа, сердце и др., см. рис. 12). Оба парных чувствительных узла расположены на уровне яремных отверстий и при выходе из них. Двигательные же ядра (заднее и двойное), обеспечивающие иннервацию гладких мышц внутренних органов (бронхов, пищевода, желудочно-кишечного тракта, сосудов), а также мышц мягкого нёба, гортани и глотки, располагаются -77-
Рис. 12. Блуждающий нерв (схема по В. Т. Карлову, 1991). 1 — языкоглоточный нерв; 2 — соединительная ветвь блуждающего нерва с подъязычным; 3 — соединительная ветвь блуждающего нерва с симпатическим стволом; 4 — язык; 5 — левый блуждающий нерв; 6 — дуга аорты; 7 — левое легкое; 8 — вилочковая железа; 9 — сердце; 10 — диафрагма; 11 — желудок; 12 -- печень; 13 — нервный узел на восходящей части аорты; 14 — правое легкое; 15 — пищевод; 16 — трапециевидная мышца; 17 — ядра блуждающего и добавочного нервов; 18 —ядро блуждающего нерва.
-78- в продолговатом мозге, буквально на его границе со спинным мозгом [Привес М. Г. и др., 1969]. При различных травмах шейного отдела позвоночника и основания черепа риск повреждения чувствительных узлов блуждающего нерва, а также его стволов очень велик, пожалуй даже больше, чем ткани спинного мозга, поскольку они находятся в узких костных образованиях (первые — в яремных, а ствол — в рваных отверстиях основания черепа). При резком иди ударном натяжении (сгибание или разгибание шеи) здесь может быть не только микрососудистая, но и непосредственная травма этих структур с целой гаммой полиморфных и полисегментарных расстройств. При повреждениях блуждающего нерва, в зависимости от их уровня и характера, может нарушаться чувствительная и двигательная симпатическая и парасимпатическая иннервация. Таким образом, зона его «ответственности» чрезвычай^ю широка. В связи с изложенным становится понятным, что при «заинтересованности» ядер и (или) стволов блуждающего нерва в принципе не может быть изолированных реакций. Возможно, этим и объясняется широкий спектр расстройств у детей с МДМ и вообще у детей с травмой шейного отдела позвоночника, где выявляются и нарушения речи, и вегетативные расстройства, и нарушения деятельности желудочно-кишечного тракта, и различные аллергические реакции, и др. Говоря об аллергии, мы считаем необходимым остановиться еще на одном важном обстоятельстве. За грудиной, прилегая к передневерхней поверхности сердца, у человека располагается один из центральных им-мунокомпетентных органов — вилочковая железа. Установлено, что именно в этом органе обеспечивается иммуно-компетентность лимфоцитов, осуществляющих иммунный надзор. Вилочковая железа участвует в реакциях пролиферации, в дифференцировке и миграции лимфоцитов, а также секреции биологически активных веществ [Новиков В, Д., Труфакин В. А., 1980]. Ее даже рассматривают в качестве «информационного центра» иммунной системы [Труфакин В. А., Шмаков А. И., 1991]. Вилочковой железе принадлежит ведущая роль в регуляции популяции Т-лимфоцитов, поскольку они проходят в ней процесс биологического созревания и дифференцировки (Т-дифференцирующие лимфоциты, киллеры, супрессоры, хелперы). Таким образом, качество, сила и локализация иммунных реакций зависит от качества работы вилочковой железы [Сапин М. Р., Этинген Л. Е., 1996].
-79- Небезынтересно, что иннервация вилочковой железы осуществляется веточками блуждающего нерва (парасимпатические влияния) и веточками от диейных симпатических узлов, которые прямо связаны с нервами позвоночных артерий. Таким образом, функционально и морфологически, благодаря единству специфической иннервации (блуждающий нерв и шейные симпатические узлы), оказываются тесно связанными: 1) центральный орган иммунной системы вилочковая железа, ответственная за иммунные реакции организма; 2) легкие; 3) кожа, фило- и онтогенез которой тесно связан и с нервной системой, и с легкими; 4) желудочно-кишечный тракт с его огромным набором фер Примерно такая же ситуация складывается и с морфофунк-циональными взаимоотношениями в желудочно-кишечном тракте. От качества нервной регуляции (а основную специфическую, т. е. секреторную и моторную, иннервацию обеспечивает блуждающий нерв) зависят сроки и качество биологического созревания не только клеток слизистой оболочки желудка, тонкой и толстой кишки, но и «оснащенность» их ферментами полостного и пристеночного пищеварения [Уго-лев А. М., 1993]. Видимо поэтому Н. п. Торопова, О. А. Синявская и соавт. (1993) обнаружили у детей с аллергодерматозами и нейродермитами целый спектр морфологических и функциональных нарушений деятельности желудочно-кишечного тракта, а также неблагоприятные изменения населяющей его микрофлоры. Если дать этим изменениям общую оценку, то можно сказать, что у таких детей пронехвщжт задержка созревания и полостного, и пристеночного, пищеварения. -80- нарушается моторная функция кишечника и деятельность основных пищеварительных желез. Поразительно то, что и упомянутые авторы, и мы у всех таких детей обнаружили признаки травматизации шейного отдела позвоночника; они имелись также у всех детей с кожной, кишечной и легочной аллергией. Мы полагаем, что аллергические реакции могут развиваться по следующей схеме. Травма структур блуждающего нерва и шейного симпатического сплетения (нерва позвоночных артерий) приводит к нарушениям специфической регуляции как центрального органа иммунной системы — вилочковой железы,— так и указанных выше органов, относящихся к «зоне ответственности» блуждающего нерва. Острая травма шейного отдела позвоночника сопровождается тем или иным повреждением связочного аппарата позвонков, поэтому от формы и степени их последующей нестабильности зависит далее степень травмирования описанных выше симпатических и парасимпатических нервных структур.
-81- ДИАГНОСТИКА МДМ Хотя термин «минимальные дисфункции мозга» уже стал практически общеупотребительным, до сих пор не выработаны единые методологические подходы для его оценки и рассмотрения, а также диагностические критерии. Практикующие детские неврологи используют этот термин при последствиях тяжелых энцефалопатии, но все же чаще прибегают к другой формулировке: «синдром гипервозбудимости» — и здесь же указывают сопутствующие клинически выраженные нарушения функций в качестве сопутствующего диагноза (тем самым придавая им самостоятельное значение). Психологам, обычно не имеющим минимальной неврологической подготовки, этот термин очень импонирует, и они часто используют его в своей практической деятельности, поскольку на МДМ можно «списать» очень многое. В то же время клинические соматические проявления МДМ проходят мимо их внимания, а вся диагностика, осуществляемая с помощью адаптированных к возрасту ребенка тестов и заданий, касается исключительно высших функций мозга. Даже анализ дефектов речи при этом не проводится, поскольку это считается прерогативой дефектологов и логопедов. В то же время среди обследуемого контингента, если не учитывать клинические проявления, встречаются и дети с педагогической запущенностью, дети из неблагополучных семей, которые по психологическим тестам легко могут сойти за детей с МДМ. По нашему мнению, МДМ — диагноз чисто неврологический (которым, естественно, могут пользоваться и другие специалисты), поскольку проблемы задержки развития высших функций мозга и вегетативных и соматических нарушений проистекают изначально из того или иного повреждения ЦНС. Все это в совокупности обеспечивает или облегчает развитие хронического дезадаптационного синдрома. Эти патологические состояния особую значимость приобретают в младшем школьном и подростковом возрасте, когда развивается школьная или социально-трудовая дезадаптация. В связи с изложенным мы считаем непременным условием в процессе обследования ребенка тщательно собирать -82- анамнез и обстоятельно беседовать с родителями для последовательного выяснения особенностей протекания беременности, родов, а также роста и развития ребенка в течение первого года жизни. Каждый ребенок, у которого появляются проблемы с адаптацией к новому коллективу, с учебой или поведением, должен быть обязательно осмотрен невропатологом. Возможно, у него сохранились недиагностированные негрубые неврологические дефекты, которые начинают проявляться явно при увеличении той или иной нагрузки. Поэтому мы считаем преждевременным снятие с неврологического учета детей, которым бьш поставлен диагноз «энцефалопатия», спустя год после рождения. О. В. ХалецкаяиВ. М. Трошин (1995) также считают, что снятие с учета детей с перинатальными повреждениями нервной системы в первые два года жизни является серьезной ошибкой, поскольку еще неизвестно, насколько полноценно будут у них развиваться такие важные функции, как речь, гнозис, мелкая моторика, праксис. Даже у совершенно здоровых детей эти функции формируются в процессе роста и развития, а при МДМ их становление может быть тем более отсроченным. Авторы полагают, и нет оснований с ними не согласиться, что все дети с МДМ должны находиться на диспансерном учете у невролога и педиатра до 8 лет, т. е. до поступления их в школу. В связи с изложенным дошкольно-школьная неуспешность процесса обучения и плохое поведение ребенка на уроках не могут быть критериями для постановки диагноза МДМ, поскольку они нередко являются просто следствием домашней запущенности ребенка, непривития ему трудовых и интеллектуальных навыков, избалованности и т. д. Мы полагаем, что тестовая психологическая диагностика без учета сведений о состоянии здоровья ребенка, а также анамнеза может ввести специалистов в заблуждение. Вследствие домашней и педагогической запущенности без всяких инфекций и травм у ребенка могут быть неразвиты высшие корковые функции. Это очень непростые моменты, поскольку от формулировки заключения зависят пути реабилитации того или иного ребенка, а также процесс его обучения. Мы далеки от мысли дать окончательно верное определение МДМ и не считаем себя вправе делать это. Однако занимаясь проблемами формирования здоровья детей и подростков, осуществляя диагностику здоровья по неврологическим и нейропсихологическим параметрам, считаем необходимым иметь на вооружении чисто рабочие методологические -83- подходы и формулировки с учетом своего опыта работы и тех соображений, которые были высказаны Э. Деноффом, Л. О. Бадаляном, А. Н. Ратнером и другими специалистами. Основными критериями, позволяющими поставить диагноз МДМ, по нашему мнению, являются следующие: наличие выраженной гипервозбудимости, малоконтролируемых поведен»{еских реакций, отсутствие или слабое развитие чувства дистанции, плохая концентрация внимания, задержка развития высших функций мозга (речи, внимания, способности к его концентрации и т. д.), а также наличие одного или нескольких соматических или вегетативных проявлений страдания (аллергодерматоза, энуреза, вегетативно-сосудистой дистопии, нарушений осанки и т. д.). Формулируя свою точку зрения на МДМ, мы еще раз обращаем внимание на то, что интеллект у детей с МДМ обычно сохранен, а иногда даже выше среднего уровня. Его проявлениям и возможностям обычно мешают процессу генерализации процессов возбуждения. Поэтому смотреть на таких детей как на детей с задержкой психического развития нельзя. Другое дело, что при действительно плохой концентрации внимания ребенок, страдающий МДМ, не усваивает школьную программу и поэтому неизбежно отстает в учебе. В конечном итоге последнее обстоятельство приводит к задержке его развития, но это обычно не стоит на первом месте. Вторым заблуждением, по нашему мнению, является расширительное толкование МДМ. Это относится к тем случаям, когда указанный диагноз ставят лишь при наличии какого-то одного признака, обычно сопутствующего не только МДМ, но и вообще последствиям перенесенной инфекции или травмы (энурез, вегетативно-сосудистая дистопия, вертебрально-базилярная недостаточность, аллерго-дерматоз, нарушения речи, дисграфия и т. д.). Эти клинические признаки в разном сочетании присутствуют при МДМ, но очень часто встречаются и изолированно у детей, у которых трудно заподозрить нарушение развития высших функций мозга, но которые обычно перенесли легкое интра-натальное повреждение. Таким образом, дети с МДМ — это дети с нарушениями созревания высших функций головного мозга. В связи с этим они в большей мере нуждаются в реабилитации, чем в направлении в образовательные учреждения со сниженным уровнем требований. В то же время в образовательном и воспитательном процессах нужно учитывать их нейропсихологические -84- особенности и в первую очередь кратковременность концентрации внимания. Этот вопрос достаточно подробно освещен в методическом пособии Л. А. Ясюковой (1997), поэтому здесь нет необходимости останавливаться на нем подробно. Но в связи с изложенным следует подчеркнуть, что реабилитация детей с МДМ должна по крайней мере проводиться по трем основным направлениям: медицинском, дефектологическом и психолого-педагогическом. При медицинском обследовании после осмотра педиатром ребенка должен обследовать детский невропатолог. Неврологическое обследование, помимо обычного стандартного, но внимательного исследования функций черепных нервов, сегментарной иннервации, сухожильных и периос-тальных рефлексов, должно обязательно включать исследование высших функций мозга. Это особенно необходимо при наличии указания или подозрения не имевшую место в ин-транатальном периоде травму или гипоксию. В первую очередь это касается исследования речевых функций (сенсорной, зрительной, устной и письменной речи). Кроме этого, исследуют гнозис (способность узнавать предметы по чувственным восприятиям), праксис (способность выполнять последовательные комплексы движений и совершать целенаправленные действия по выработанному плану), мышление (способность к суждениям, понятиям и умозаключениям), память, внимание и способность к его концентрации и переключению. Таким образом, неврологическое обследование дополняется нейропсихологическим. Если неврологическое обследование детей не вызывает затруднений у большинства невропатологов, то методами исследования высших функций мозга владеют далеко не все. Для их оценки нужно прежде всего хорошо знать нормы психомоторного развития детей для каждого возраста. Далее проводится экспресс-проба или ребенку дают короткое задание, адекватное его возрасту, что позволяет быстро выявить, наличие или отсутствие нарушения той или иной функции.
|
||||||||||||
|
Последнее изменение этой страницы: 2017-01-24; просмотров: 84; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.136.18.48 (0.09 с.) |